 |
 |
| J Korean Ophthalmol Soc > Volume 62(6); 2021 > Article |
|
국문초록
결과
비감염성 포도막염으로 진단 받은 뒤 유리체강내 덱사메타손 이식제를 시술 받은 36명의 38안이 연구에 포함되었다. 환자들의 평균 나이는 55.6 ± 15.6세였고 이 중 남성 환자는 18명(50.0%)이었으며, 평균 주사 횟수는 한 눈당 1.53 ± 0.5회였다. 전포도막염으로 진단 받은 눈은 6안(15.8%)이었고, 중간포도막염은 5안(13.2%), 후포도막염은 16안(42.1%)이었으며 전체포도막염은 11안(28.9%)이었다. 모든 포도막염 환자에서 유리체강내 덱사메타손 이식제 시술 후 염증 소견이 유의하게 호전된 것을 확인하였다. 3안에서 유리체강내 덱사메타손 이식제 시술 후 안압상승을 경험하였고, 4안의 유수정체안에서 시술 후 수정체혼탁이 진행하여 백내장수술을 받았으며, 17안(44.7%)에서 평균 1.18 ± 0.39회의 재발을 경험하여 추가 시술을 받았다.
ABSTRACT
Purpose
To evaluate the therapeutic efficacy and safety of intravitreal dexamethasone implant in non-infectious uveitis (divided into anterior, intermediate, posterior, and panuveitis types).
Methods
The medical records of patients who received intravitreal dexamethasone implants between June 2013 and January 2018 at a tertiary referral hospital were analyzed retrospectively.
Results
A total of 38 eyes of 36 patients were included. All patients were diagnosed with non-infectious uveitis and received intravitreal dexamethasone implants. The mean age was 55.6 years, and 18 (50.0%) patients were male. In total, 6 (15.8%) eyes were diagnosed with anterior uveitis, 5 (13.2%) with intermediate uveitis, 16 (42.1%) with posterior uveitis, and 11 (28.9%) with panuveitis. Patients with all types of uveitis showed significant improvement in clinical outcomes after intravitreal dexamethasone implant. Three eyes showed increased intraocular pressure, while four showed cataract progression and thus received cataract extraction after injection. Seventeen (44.7%) eyes relapsed an average of 1.18 ± 0.39 times and received additional treatments.
Conclusions
Non-infectious uveitis patients showed significant improvement in clinical outcomes after intravitreal dexamethasone implant injection. However, care is required during injection due to the risk of recurrence, as well as side effects such as increased intraocular pressure and cataract progression.
포도막(uvea)은 안구의 차광 및 눈의 영양, 안 굴절의 변화를 주된 기능으로 하는 해면상조직으로, 홍채(iris)와 섬모체(ciliary body), 그리고 맥락막(choroid)으로 이루어져 있다. 포도막염은 포도막 부위에 발생하는 염증성 질환을 의미하며, 포도막염으로 인한 시력상실은 새롭게 발생하는 실명 환자의 10-15%를 차지한다는 보고가 있다[1,2]. 포도막염은 발생 원인에 따라 감염성과 비감염성으로 구분할 수 있으며, 비감염성 포도막염의 경우 해부학적인 발병 부위에 따라 치료 방법의 차이가 있다. 전포도막염은 점안 스테로이드치료가 기본적인 치료로 사용되며, 포도막염의 심한 정도에 따라 안구 주위(결막하 혹은 테논낭하) 혹은 안구내(유리체강내) 주사를 통한 스테로이드치료, 전신 스테로이드 및 전신 면역억제제를 추가한다. 중간 및 후포도막염의 치료에는 안구 주위 혹은 안구내 주사를 통한 스테로이드 치료를 기본 치료로, 이에 반응이 없거나 염증이 심한 경우 전신 스테로이드치료가 함께 사용된다. 전포도막염과 마찬가지로, 중간 혹은 후포도막염 역시 장기간의 치료가 필요하거나 앞선 치료에 반응이 없을 때 전신 면역억제제를 추가할 수 있다[3].
그러나 전신적인 스테로이드 혹은 면역억제제를 투여한다고 해도 혈액망막장벽(blood-retina barrier)으로 인하여 안내에 충분한 농도의 약물이 전달되지 못할 수 있으며, 이는 포도막염의 원활한 치료를 방해하는 요인이 된다[4]. 이런 단점들을 보완하기 위해 유리체강내 주사술을 통해 스테로이드 약물을 안내로 직접 주입하여 포도막염을 치료하는 시도들이 있었으나[5,6], 안압상승, 백내장 및 녹내장 등 스테로이드 제제 자체의 합병증은 물론, 반복적인 안내 주사술이 필요하다는 단점이 있었으며, 망막열공이나 망막박리, 수정체 및 인접 구조물의 손상 등 주사 시술에 의한 다양한 종류의 합병증이 발생할 위험이 있었다[6-8].
유리체강내 덱사메타손 이식제(Ozurdex®; Allergan, Irvine, CA, USA)는 폴리락틱코글라이콜릭산(poly lactic acid-coglycolic acid)으로 이루어진 생분해성의 원통형 고분자 매트릭스이다. 이런 구조적인 특성 덕분에 유리체강내에서 효과적으로 코르티코스테로이드 농도를 장기간 유지하여 망막에 도달할 수 있게 되었고, 동시에 전신 순환계로 흡수되는 양을 줄일 수 있다. 또한 700 μg의 코르티코스테로이드가 서서히 방출되는 특성이 있어, 이식제가 삽입된 후 2개월까지 최고 농도(213 ± 49 ng/mL)가 유지되고, 최대 6개월까지 약물이 지속적으로 방출되어 안구내 주사 횟수를 줄일 수 있는 장점이 있다[9-11]. 유리체강내 덱사메타손 이식제는 당뇨황반부종, 중심망막정맥폐쇄 혹은 분지망막정맥폐쇄에 동반된 황반부종 등에 효과적이며[12,13], 중간, 후방 그리고 전체포도막염 환자들을 대상으로 한 치료에서도 효과가 있다고 보고되었다[11,14]. 특히 후부를 침범하는 포도막염에 대해서 6개월 간의 추적 관찰 기간에 대한 후향적인 연구(cHronic Uveitis evaluation of the intRavitreal dexamethasONe implant, HURON trial)를 통해 그 효과가 보고되었다[14]. 또한 황반중심두께의 감소, 시력개선 및 유리체혼탁을 호전시키는 데 효과적이며[15], 장기간 추적 관찰에도 효과적인 것으로 보고된 바 있으나[16], 아직 국내에서는 비감염성 포도막염환자에서 유리체강내 덱사메타손 이식제의 장기간 치료 성적이 보고된 바 없다. 이에 본 저자들은 비감염성 포도막염 환자들을 대상으로 시행한 유리체강내 덱사메타손 이식제의 치료 효과와 안정성을 분석하였다.
2013년 6월부터 2018년 1월까지 연세대학교 강남세브란스병원과 세브란스병원 안과를 방문하여 비감염성 포도막염으로 진단을 받은 환자들 중 유리체강내 덱사메타손 이식제를 시술 받은 환자들의 의무기록을 후향적으로 분석하였다. 본 연구는 강남세브란스병원 임상연구심사위원회(Institutional Review Board, IRB 승인 번호: 3-2020-0396)의 승인을 통해 진행되었으며, 헬싱키선언(Declaration of Helsinki)을 준수하였다.
비감염성 포도막염으로 진단 받은 후 유리체강내 덱사메타손 이식제를 시술 받은 환자들이 대상에 포함되었고, 각 대상자들의 첫 번째 시술 후 1개월, 3개월, 6개월 및 1년 후 시점의 임상 소견을 수집하였다. 유리체강내 덱사메타손 이식제를 시술 받기 전 6개월 이내에 유리체강내 주사술을 시술 받은 과거력이 있거나, 유리체절제술과 섬유주절제술, 녹내장밸브삽입술과 같은 수술적인 치료를 받았을 경우 대상에서 제외하였다. 감염으로 인한 포도막염이 의심되거나, 약제 부작용, 후천성 면역결핍증, 백혈병 및 종양과 같이 2차적으로 포도막염을 일으킬 수 있는 질환을 가진 경우 대상에서 제외하였다. 연령관련황반변성, 중심장액맥락망막병증, 당뇨황반부종과 망막혈관폐쇄에 동반된 황반부종 등 황반부를 침범하거나, 황반부종을 일으킬 수 있는 질환들이 있는 경우 역시 대상에서 제외하였다. 마지막으로, 포도막염에 의해 황반부종이 악화되었거나, 시력저하와 연관된 염증 소견의 악화가 있어 유리체강내 덱사메타손 이식제의 추가적인 시술이 시행된 경우 자료에 포함하였으며, 이때 덱사메타손 이식제 이외에 다른 유리체강내 주사술이 시행된 경우 대상에서 제외하였다. 안내 주사술 혹은 테논낭하 주사술 이외에 전신적인 스테로이드나 점안 스테로이드, 면역억제제를 사용한 경우는 자료에 포함하였다.
유리체강내 덱사메타손 이식제를 시술 받는 모든 환자들은 시술 전 시술 진행에 대한 동의서를 작성하였다. 시술은 수술실 혹은 외래 내 시술실에서 진행되었다. 시술 30분 전 0.5% tropicamide/0.5% phenylephrine (Tropherine®; Hanmi Pharm, Seoul, Korea)을 이용하여 시술 안을 산동시켰고, 시술 직전에 0.5% proparacaine hydrochloride (Alcaine®; Alcon, Fort Worth, TX, USA)으로 점안마취를 진행한 뒤 povidone iodine 스틱스왑을 이용하여 안검과 안검 주변 피부 소독을 진행하였다. 눈벌리개를 이용하여 눈을 벌린 뒤 5% povidone iodine 용액으로 결막낭을 소독하였으며, 제품 자체의 22게이지 주사바늘을 이용하여 각막윤부에서 3.5 mm 떨어진 부위(주로 하이측 부위)에 주사하였다. 환자들은 주사치료 이후 1주일 동안 gatifloxacin 0.3% (Gatiflo®; Handok, Seoul, Korea) 점안액을 처방 받아 사용하였다[7,17].
대상 환자들은 시술 전 및 시술 후 방문 때 최대교정시력, 안압, 세극등현미경검사와 빛간섭단층촬영, 형광안저혈관조영술을 포함한 안저검사를 진행하였다. 시력은 logarithm of the minimum angle of resolution (logMAR)로 치환하여 분석을 진행하였고, 이때 안전수지변별, 안전수동변별 및 광각유는 각각 logMAR 2.0, 3.0, 4.0으로 치환하였다.18 안압은 비접촉안압계를 이용하여 측정하였다. 대상 환자들은 해부학적인 침범 부위에 따라 각각 전포도막염, 중간포도막염, 후포도막염, 전체포도막염의 4군으로 분류하였는데, 전방에 국한된 염증 소견을 보일 경우 전포도막염으로 분류하였고, 중간포도막염의 경우 유리체강에 염증의 침윤이 관찰된 경우(평면부염, 후방섬모체염, 유리체염 등)로 정의하였다. 이때 전방 염증세포 및 유리체강의 혼탁 정도는 각각 0, 0.5+, 1+, 2+, 3+, 4+로 활성도를 측정하였다. 후포도막염은 망막과 맥락막에 염증의 침윤이 발생한 경우(맥락막염, 맥락망막염, 망막염 등)로 정의하였으며, 빛간섭단층촬영에서의 중심황반두께를 이용하여 치료 효과를 분석하였다. 마지막으로, 전체포도막염의 경우 염증이 전방, 유리체강, 망막 및 맥락막까지 모든 포도막에 침범한 경우로 정의하였고, 전방 및 유리체의 염증세포와 혼탁 및 중심황반두께 모두를 이용하여 분석을 진행하였다[19]. 이식제 시술 후 안압이 25 mmHg 이상 상승하였을 때 안압상승 부작용이 발생한 것으로 정의하였다. SPSS ver 23.0 (IBM corp., Armonk, NY, USA)을 이용하여 통계 분석을 하였으며, 유의 확률 0.05 미만인 경우를 통계적으로 의미 있는 결과로 보았다. 통계 분석 시 연령, 시력, 안압, 중심황반두께 등과 같은 연속형 변수는 독립 표본 t-검정을 이용하였고, 전방 및 유리체강 염증과 같은 순위 척도의 경우 Mann-Whitney U 검정을 이용하였다. 성별의 경우 Fisher’s 정확 검정을 시행하였으며, 시술 전과 시술 후 4번의 추적 관찰 기간 동안의 활성도 및 시력 변화는 반복 측정 분산분석을 이용하여 비교하였으며, 이때 시술 전과 시술 12개월 후를 대응표본 t-검정 및 Wilcoxon 부호 순위 검정을 이용하여 분석하였다.
비감염성 포도막염으로 진단 받은 환자 총 38안(환자 36명)이 연구에 포함되었다. 환자들 중 18명(50.0%)이 남성이었고, 평균 나이는 55.6 ± 15.6세였으며, 고혈압 환자가 9명(25.0%), 당뇨 환자가 6명(16.7%)이었다(Table 1).
포도막염 중 전포도막염으로 진단받은 눈은 6안(15.8%), 중간포도막염 5안(13.2%), 후포도막염은 16안(42.1%), 전체포도막염으로 진단 받은 눈은 11안(28.9%)이었다. 형광안저혈관조영술 결과 총 38안 중 22안(57.9%)에서 황반부 및 주변부의 형광 누출이 관찰되었고, 9안(23.7%)에서 시신경유두의 과형광이 관찰되었다. 총 6안의 전포도막염 눈에서는 형광 누출은 관찰되지 않았으나 그중 1안(16.7%)에서 시신경유두 과형광을 보였고, 5안의 중간포도막염에서는 형광 누출과 시신경유두 과형광이 각각 1안(20%)씩 관찰되었다. 총 16안의 후포도막염에서 14안(87.5%)의 형광 누출과 4안(25%)의 시신경유두 과형광이 관찰되었고, 전체포도막염에서는 총 11안 중 7안(63.6%)의 형광 누출과 3안(27.3%)의 시신경유두 과형광이 관찰되었다. 각 군별로 시술 전 병용으로 사용한 약제 및 시술법은 다음과 같았다.
전방포도막염 6안 중 시술 전 점안 스테로이드 제제를 단독으로 사용한 눈은 1안(16.7%), 점안 및 경구 스테로이드 제제를 모두 사용한 눈은 4안(66.7%)이었으며, 점안 스테로이드 제제와 테논낭하 트리암시놀론(triamcinolone acetate, Tamceton®; Hanall biopharma, Seoul, Korea) 주사술을 시술 받은 눈은 1안(16.7%)이었다. 중간포도막염의 경우 5안 중 4안(80%)은 시술 전 점안 및 경구 스테로이드 제제를 사용하였다.
후포도막염 16안 중 시술 전 점안 및 경구 스테로이드 제제를 모두 사용한 눈은 2안(12.5%)이었고, 경구 스테로이드 및 면역억제제를 사용한 눈은 2안(12.5%)이었으며, 테논낭하 트리암시놀론 주사 및 안구내 주사술을 받은 눈은 2안(12.5%)이었다. 안구내 주사만을 시술 받은 눈은 2안(12.5%)이었고, 테논낭하 트리암시놀론주사술과 경구 및 점안 스테로이드 제제를 사용한 경우는 1안(6.3%)이었으며, 점안 및 경구 스테로이드는 물론 면역억제제와 테논낭하 트리암시놀론 주사를 모두 사용한 눈은 1안(6.3%)이었다.
전체포도막염의 경우 11안 중 시술 전 경구스테로이드 제제만을 복용한 경우는 1안(9.1%), 점안 및 경구 스테로이드 제제를 사용한 경우는 2안(18.2%), 점안 스테로이드 및 테논낭하 트리암시놀론주사술을 시술 받은 경우는 1안(9.1%)이었고, 경구 스테로이드와 면역억제제를 복용한 경우는 2안(18.2%)이었으며, 경구 스테로이드와 테논낭하 트리암시놀론주사술을 시술 받은 경우는 1안(9.1%)이었다. 1안(9.1%)에서 점안 및 경구 스테로이드는 물론 테논낭하 트리암시놀론주사술을 모두 시술 받았고, 2안(18.2%)에서 점안 및 경구 스테로이드, 테논낭 주사술 및 면역억제제를 모두 시술 받았다.
대상자들이 이전에 받았던 안구내 주사치료제로는 트리암시놀론(triamcinolone acetate, Tamceton®; Hanall biopharma)이 2건, 베바시주맙(bevacizumab, Avastin®; Genentech Inc., South San Francisco, CA, USA)이 3건이었다. 대상자들이 사용했었던 점안 스테로이드 제제는 prednisolone acetate 0.1% (Pred Forte®; Allergan Pharmaceutical, Irvine, CA, USA)와 loteprednol etabonate 0.5% (Lotemax®; Bausch & Lomb Pharmaceuticals Inc., Tampa, FL, USA)였다. 대상자들의 시술 전 평균 시력은 logMAR로 0.74 ± 0.68이었고, 평균 안압은 13.8 ± 6.8 mmHg로 확인되었다. 유리체강내 덱사메타손 이식제 시술 후 3안에서 25 mmHg 이상의 안압상승이 관찰되었으며, 이들의 평균 안압은 27.3 ± 2.3 mmHg였는데, 이는 수술 전에 비해 평균 11.5 ± 1.5 mmHg의 안압이 상승한 것이다. 또한 대상 안의 50% (19안)인 유수정체안 중 4안(10.5%)에서 덱사메타손주사술 후 수정체혼탁으로 백내장 제거수술을 받았다(Table 1).
시술 후 병용으로 진행한 치료의 경우, 전방과 중간포도막염은 모든 눈에서 시술 후 점안 스테로이드 제제를 병용하였다. 후포도막염의 경우 16안 중 2안(12.5%)에서 시술 후 점안 스테로이드를 사용하였고, 1안(6.3%)에서 경구 스테로이드만을 사용하였으며, 면역억제제와 함께 점안 혹은 경구 스테로이드를 사용한 경우가 각 1안(6.3%)씩이었다. 전체포도막염은 11안 중 6안(54.6%)에서 시술 후 점안 스테로이드 제제를 사용하였고, 1안(9.1%)에서 경구 스테로이드 제제를 사용하였다. 포도막염의 원인 질환으로는 베체트병 6안(15.8%), 강직성 척추염 및 반응성 관절염 6안(15.8%), 다초점맥락막염 3안(7.9%), 사르코이드증(sarcoidosis) 1안(2.6%), 일스병(Eales disease)이 1안(2.6%)이었으며, 특발성인 경우가 21안(55.3%)이었다(Table 2).
유리체강내 덱사메타손 이식제 시술 전후로 포도막염의 활성도를 비교하기 위해 반복 측정 분산분석을 이용하여 시간에 따른 변화를 확인하였고, 시술 전과 시술 12개월 후를 Wilcoxon 부호 순위 검정을 이용하여 분석하였다. 전포도막염의 경우 전방의 염증세포가 시술 전 1.92 ± 1.63, 시술 1달 후 0.83 ± 1.08, 3달 후 0.33 ± 0.41, 6개월 후 0.17 ± 0.26이었으며, 1년 뒤에는 0.08 ± 0.20으로 시술 후에 시간 변화에 따른 유의한 차이를 보였다(p=0.045). Wilcoxon 부호 순위 검정에서는 시술 전에 비해 시술 12개월 후 유의한 호전을 보였다(p=0.042). 중간포도막염에서는 전방 염증세포가 시술 전 1.60 ± 1.08로, 시술 1달 후 0.50 ± 0.35, 3달 후 0.40 ± 0.89, 6달 후 0.30 ± 0.27이었으며, 1년 후 0.10 ± 0.22로 시술 후에 시간 변화에 따른 유의한 차이를 보였다(p=0.030). 유리체강의 혼탁 점수 역시 시술 전 2.80 ± 1.09에서 시술 1달 후 1.70 ± 0.98, 3달 후 0.40 ± 0.22, 6달 후에는 0.60 ± 0.82였으며 1년 후에는 0.20 ± 0.27로 시술 후 시간 변화에 따른 유의한 차이를 확인할 수 있었다(p<;0.001). Wilcoxon 부호 순위 검정에서는 전방 염증세포의 경우 12개월 후 유의한 차이가 없었으나, 유리체강의 혼탁 점수의 경우 시술 12개월 후 유의한 호전을 보였다(p=0.042). 후포도막염의 경우에도 중심황반두께가 시술 전 477.94 ± 15.53 μm에서 시술 1달 후 320.81 ± 83.68 μm로, 3달 후에는 336.00 ± 126.88 μm였으며 6달 후에는 378.94 ± 124.00 μm, 1년 후에는 368.38 ± 124.16 μm로 시술 후에 유의한 차이를 보였다(p=0.001). Wilcoxon 부호 순위 검정에서는 시술 전에 비해 시술 12개월 후 유의한 호전을 보였다(각각 p=0.02). 전체포도막염에서는, 전방 염증세포의 경우 시술 전 1.25 ± 1.13, 시술 1달 후 0.31 ± 0.46, 시술 3달 후 0.38 ± 0.44, 시술 6개월 후 0.25 ± 0.46, 시술 1년 후 0.06 ± 0.18로 시술 후 시간 변화에 따른 유의한 차이를 보였고(p=0.013), 유리체강의 혼탁 점수 역시 시술 전 1.55 ± 1.36, 시술 1달 후 0.45 ± 0.83, 시술 3달 후 0.55 ± 0.44, 시술 6개월 후 0.55 ± 0.64였으며, 시술 1년 후 0.45 ± 0.44로 시술 후 시간 변화에 따른 유의한 차이를 보였다(p=0.001). 그러나 중심황반두께의 경우, 시술 전 410.82 ± 182.30 μm에서 시술 1달 후 269.73 ± 26.62 μm로, 3달 후에는 294.82 ± 68.04 μm였으며 6달 후에는 317.55 ± 158.01 μm, 1년 후에는 365.18 ± 235.07 μm로 시술 전후에 유의한 차이를 나타내지 않았다(p=0.183) (Fig. 1). Wilcoxon 부호 순위 검정 결과 전방 염증세포(p=0.017)와 유리체강의 혼탁(p=0.027) 모두 시술 전에 비해 시술 12개월 후 유의한 호전을 보였다. 중심황반두께의 경우 시간에 따른 유의한 변화는 보이지 않았고, Wilcoxon 부호 순위 검정 결과에서도 시술 전에 비해 유의한 호전이 없었다.
중심황반두께를 후포도막염과 전체포도막염을 모두 포함한 군에서 추가로 분석했는데, 시술 전 450.59 ± 165.33 μm, 1달 후 300.00 ± 70.48 μm, 3달 후 319.22 ± 107.20 μm, 6달 후에는 353.93 ± 139.35 μm, 1년 후에는 367.07 ± 173.63 μm로 시간 변화에 따라 유의한 차이가 있는 것을 확인하였다(p<;0.001). Wilcoxon 부호 순위 검정에서도 시술 전에 비해 시술 12개월 후 유의한 호전이 있는 것을 확인할 수 있는데(p=0.007), 이를 통해 중간포도막염 및 후포도막염을 진단 받은 뒤 유리체강내 덱사메타손주사술 후 염증 및 황반부종의 뚜렷한 호전 소견을 확인할 수 있다(Fig. 2).
전체 대상 안에서 주사 전 평균 시력은 logMAR 0.74 ± 0.68이었고, 시술 이후 평균 시력은 시술 1개월 후, 3개월 후, 6개월 후 및 1년 후에 각각 0.61 ± 0.74, 0.52 ± 0.71, 0.61 ± 0.81, 0.57 ± 0.71이었으며, 반복 측정 분산분석 결과 시간에 따라 유의한 시력 차이가 있음을 확인하였다(p=0.020). 시술 전과 시술 12개월 후를 대응표본 t-검정을 이용하여 분석한 결과 시술 전에 비해 시력의 유의한 호전이 있었음을 확인하였다(각각 p=0.042). 포도막염의 분류에 따라 시간에 따른 시력의 변화를 확인하였고, 중간포도막염(p=0.003)을 제외하고는 시술 전에 비해 유의한 시력 변화가 없었다(Table 3). 추가로 시술 전과 마지막 추적 관찰 시점의 시력을 Wilcoxon 부호 순위 검정을 이용하여 분석하였으나 유의한 호전은 없었다. 주사 전 평균 안압은 13.8 ± 6.8 mmHg였고, 시술 후 1개월째에는 15.1 ± 4.8 mmHg, 3개월 후에는 14.3 ± 7.2 mmHg, 6개월째에는 14.3 ± 6.1 mmHg, 그리고 1년 후에는 13.5 ± 6.0 mmHg였으며 반복 측정 분산분석 결과 시간에 따른 유의한 변화를 보이지 않았다(p=0.449).
본 연구에 참여하였던 대상자들의 평균적인 유리체강내 덱사메타손 이식제 시술 횟수는 한 눈당 1.53 ± 0.54회였다. 이때, 1회만 시술 받은 눈은 21안이었고, 2회 이상 시술받은 눈은 17안이었다(2회 14안, 3회 3안). 2회 이상 시술받은 환자들의 경우 첫 시술 이후 평균적으로 25.7 ± 11.2주 후에 추가 시술을 받았다. 분석 결과 환자의 나이(p=0.012)가 주사를 2회 이상 맞은 환자 군에서 1회만 맞은 환자 군에 비해 유의하게 많은 것을 확인하였다. 주사를 1회만 시술 받은 환자들 중 전포도막염은 6안, 중간포도막염은 4안이었고, 후포도막염은 5안이었으며 전체포도막염은 6안이었다. 2회 이상의 주사를 시술 받은 환자들 중 전포도막염은 없었고 중간포도막염은 1안이었으며, 후포도막염은 11안, 전체포도막염은 5안이었다. 분석 결과 주사 횟수와 각 포도막염의 종류에는 통계적으로 유의한 연관성이 있는 것을 확인하였다(p=0.015), 또한 해부학적으로 후부의 침범 여부에 따라 후방 및 전체포도막염과 전방 및 중간포도막염의 2군으로 나누어 주사 횟수와의 연관성을 분석하였는데, 후부를 침범했을 경우 통계적으로 유의하게 주사를 더 많이 맞았다(p=0.010).
본 연구에서 유리체강내 덱사메타손 이식제를 시술 받은 비감염성 포도막염 환자들의 포도막염 활성도는 전체포도막염에서 중심황반두께를 제외한 모든 부분에서 시술 전에 비해 유의하게 호전된 결과를 나타내었다. 대상자들의 시력 역시 전체 환자들을 대상으로 분석했을 때 시술 후 유의하게 호전된 것을 확인하였다.
최근 중간과 후방 및 전체포도막염에서 유리체강내 덱사메타손 이식제의 치료 효과를 분석한 Saincher and Gottlieb [11]의 보고에 따르면, 시력의 경우 시술 후 logMAR 시력 기준으로 평균 0.38 호전되었으며, 전방 및 유리체강의 염증 세포 수 역시 시술 후에 유의하게 호전되었다. 또한 중심황반두께 역시 시술 후 평균 42.7%의 호전을 보였다고 보고하였다. 본 연구에서는 이전 보고들과 마찬가지로 시력 및 염증세포 부분에서 유리체강내 덱사메타손 이식제 치료 후 유의한 호전을 나타내었으나, 중심황반두께의 경우 전체포도막염 환자 군에서 이전 연구들과는 다르게 유의한 호전이 없었다. 그러나 Saincher and Gottlieb [11]의 보고에 포함된 연구들을 비롯한 이전의 연구들의 경우 후포도막염과 전체포도막염을 함께 분석하였다는 점을 고려하여야 한다. 본 연구의 대상자들 중 후포도막염과 전체포도막염인 경우를 합하여 중심황반두께의 변화를 분석한 경우 Saincher and Gottlieb [11]의 보고와 같이 유의한 호전을 보였다.
유리체강내 덱사메타손 이식제 시술 후 안압상승이 보고된 눈은 4안(10.3%)이었다. 4안 중 3안은 유리체강내 덱사메타손 이식제 시술을 1회만 받았던 눈이며, 그중 3안은 점안 안압하강제만으로 안압이 잘 조절되었으나 1안은 안압이 조절되지 않아 섬유주절제술 및 홍채절제술을 시행 받았다. 이는 이전 연구에서 보고된 23.1%보다 낮은 수치였다[11]. 4안(10.3%)에서 시술 후 수술이 필요할 정도로 백내장이 진행하여, 백내장수술을 진행하였다. 1안에서 첫 시술 후 6개월 후에 백내장수술을 받았고, 2안에서는 첫 시술 후 1년 뒤에 백내장수술을 받았으며, 나머지 1안에서 첫 시술 후 2년 뒤에 백내장수술을 받았다. 이 중에서 첫 시술 후 1년 후 및 2년 후에 수술을 받았던 눈들은 추적 기간 동안 2회의 덱사메타손 이식제를 시술 받았다. 이전 보고에서 덱사메타손 이식제 시술 후 백내장이 진행한 비율은 11%로, 본 연구의 10.3%와 비슷한 것을 알 수 있다[11]. 유리체강내 덱사메타손 이식제의 시술을 2회 이상 받은 군이 1회 시술받은 군에 비해 유의하게 나이가 많았고, 포도막염의 종류와 주사 횟수에 유의한 연관성을 보였는데, 특히 후부를 침범할수록 통계적으로 유의하게 주사를 많이 맞았다는 것을 확인했다.
본 연구에서는 기존 연구들에서 주로 대상으로 했던 후포도막염과 전체포도막염 이외에 전포도막염 환자들도 대상에 포함되었다. 일반적으로 전포도막염의 치료에는 유리체강내 덱사메타손 이식제보다는 점안 혹은 전신 스테로이드 제제를 이용하여 치료를 하는 경우가 대부분인데[20], 본 연구에 포함된 전포도막염 환자들의 경우 기존의 치료에 반응하지 않았거나, 지속적으로 재발하여 유리체강내 덱사메타손 이식제 치료를 받은 환자들이었다.
본 연구에는 몇 가지 한계가 있다. 첫째로 후향적인 의무기록 분석을 바탕으로 연구가 진행되었다는 점이다. 본 연구에 포함된 대상자 중 많은 수가 염증 및 기저 전신질환의 조절을 위해 유리체강내 덱사메타손 이식제 이외에 경구스테로이드 및 면역 억제제 등 전신적인 치료를 겸하였다. 따라서 본 연구의 결과에서 이 점을 고려해야 하며, 약제의 치료 효과를 더 명확하게 확인하기 위해서는 추후 치료 방법의 통제를 통한 전향적인 연구가 필요하다. 두 번째는 추적 관찰 기간에 1회의 주사치료를 받은 대상자와 2회 이상의 주사치료를 받은 대상자들이 모두 연구에 포함된 점이다. 본 연구에 참여한 후포도막염 환자들의 경우 오저덱스의 약효가 감소될 것으로 예상되는 6개월과 12개월 관찰 시점에 시력이 호전되는 경향을 보였는데(Table 3), 이는 2회 이상의 주사치료를 받은 환자가 더 많았기 때문인 것으로 생각된다. 이와 같은 이유로 단일 시술에 의한 이식제의 치료 효과만을 평가하기 위해서는 추후 단일 시술을 받은 환자 군만을 따로 모아 전향적인 연구를 진행하는 것이 필요할 것으로 생각된다. 셋째로, 각 포도막염의 종류에 따른 대상자 수가 적다는 점이다. 특히 전포도막염의 대상자 수가 적은데, 이는 전포도막염의 치료에 유리체강내 덱사메타손 이식제를 사용하는 경우가 많지 않기 때문이다. 적은 대상자 수로 인해 분석의 신뢰도가 떨어질 수 있어 각 군별 대상자 수를 늘려서 연구를 진행하는 것이 필요하다. 넷째는, 전체포도막염과 중간포도막염과 같이 분석에 포함시킨 염증의 종류가 2개 이상인 경우, 유리체강내 덱사메타손 이식제를 시행하게 된 각 항목별 지표에 환자별로 차이가 있을 수 있다는 점이다. 그 예로, 본 연구에서 전체포도막염은 시술 전후로 중심황반두께의 변화에 유의한 차이가 없는 것을 확인하였는데, 전체포도막염 환자 중 중심황반부종보다 유리체강내의 염증 및 혼탁이 심하여 시술을 받았던 환자들에 의해 그 결과가 희석되었을 가능성이 있다. 마지막으로, 다양한 원인 질환을 가진 환자들이 혼재하며, 각 원인질환에 따라 유리체강내 덱사메타손 이식제에 대한 치료 반응이 다를 수 있고, 주사 시술 이외에 다른 전신적인 치료를 병행한 환자들도 분석에 포함되었다는 점은 본 연구의 한계이다.
결론적으로, 본 연구를 통해 유리체강내 덱사메타손 이식제가 비감염성 포도막염 환자의 포도막염 활성도를 낮추고, 시력을 의미 있게 호전시키는 효과가 있다는 것을 확인하였다. 그러나 백내장의 진행과 안압상승을 일으키는 경우가 있으므로, 치료 진행 시 주의 깊은 추적 관찰을 요한다.
Figure 1.
Change of uveitis activity after intravitreal dexamethasone implant. (A) Anterior chamber cell score, (B) vitreous haziness score and (C) central macular thickness. Significant differences are found in all uveitis except central macular thickness in panuveitis. Values were analyzed by repeated measure analysis of variance. A/C = anterior chamber; Vit = vitreous; CMT = central macular thickness; POD = postoperative day; M = month(s).
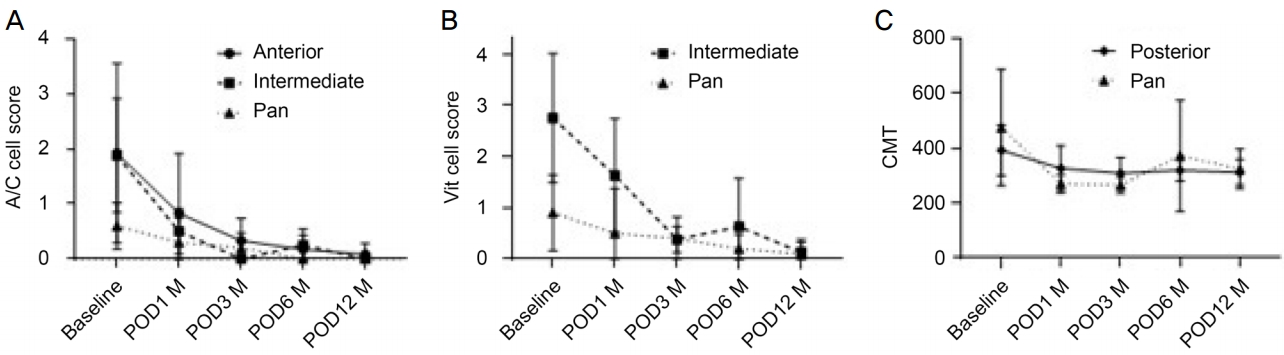
Figure 2.
Changes in central macular thickness and vitreous haziness after intravitreal dexamethasone injection. (A, B) Wide-field fundus image of 40-year-old woman with idiopathic intermediate uveitis. (C, D) Spectral-domain optical coherence tomography (SD-OCT) image of 66-year-old woman with idiopathic posterior uveitis. (A) Wide-field fundus image showing vitreous haziness at pre-injection period. (B) Wide-field fundus image at 6 months after injection, showing much improved vitreous haziness with clear image. (C) Pre-injection SD-OCT showing central macular edema with 748 μm thickness. (D) SD-OCT at 6 months after injection with 258 μm central macular thickness showing improvement.

Table 1.
Baseline characteristics of the patients treated with Ozurdex®
Table 2.
Causes of uveitis
| Causes of uveitis | Value |
|---|---|
| Behçet’s disease | 6 (15.8) |
| Ankylosing spondylitis & reactive arthritis | 6 (15.8) |
| Multifocal choroiditis | 3 (7.9) |
| Sarcoidosis | 1 (2.6) |
| Eales disease | 1 (2.6) |
| Idiopathic | 21 (55.3) |
Table 3.
Visual acuity (logMAR) change after intravitreal dexamethasone implant
| Baseline (n = 38) | POD 1 M (n = 38) | POD 3 M (n = 38) | POD 6 M (n = 38) | POD 12 M (n = 38) | p-value* | |
|---|---|---|---|---|---|---|
| Anterior uveitis | 0.70 ± 1.30 | 0.88 ± 1.75 | 0.87 ± 1.76 | 0.88 ± 1.75 | 0.86 ± 1.76 | 0.606 |
| Intermediate uveitis | 0.43 ± 0.18 | 0.20 ± 0.12 | 0.02 ± 0.03 | 0.07 ± 0.11 | 0.04 ± 0.05 | 0.003 |
| Posterior uveitis | 0.70 ± 0.39 | 0.55 ± 0.41 | 0.52 ± 0.36 | 0.56 ± 0.32 | 0.59 ± 0.34 | 0.201 |
| Panuveitis | 1.00 ± 0.80 | 0.73 ± 0.59 | 0.65 ± 0.44 | 0.85 ± 0.85 | 0.73 ± 0.46 | 0.204 |
| Total | 0.74 ± 0.68 | 0.61 ± 0.74 | 0.52 ± 0.71 | 0.61 ± 0.81 | 0.57 ± 0.71 | 0.020 |
REFERENCES
1) Durrani OM, Tehrani NN, Marr JE, et al. Degree, duration, and causes of visual loss in uveitis. Br J Ophthalmol 2004;88:1159-62.



3) Janigian R, Young D. Uveitis evaluation and treatment [Internet] New York (NY): Medscape; c2019 [cited 2019 Jan 15]. Available from: https://emedicine.medscape.com/article/1209123-overview.
4) Hosoya K, Tachikawa M. Inner blood-retinal barrier transporters: role of retinal drug delivery. Pharm Res 2009;26:2055-65.


5) Callanan DG, Jaffe GJ, Martin DF, et al. Treatment of posterior uveitis with a fluocinolone acetonide implant. Arch ophthalmol 2008;126:1191-201.


6) Couch SM, Bakri SJ. Intravitreal triamcinolone for intraocular inflammation and associated macular edema. Clin Ophthalmol 2009;3:41-7.


7) Grzybowski A, Told R, Sacu S, et al. 2018 update on intravitreal injections: euretina expert consensus recommendations. Ophthalmologica 2018;239:181-93.


8) Karabag RY, Parlak M, Cetin G, et al. Retinal tears and rhegmatogenous retinal detachment after intravitreal injections: its prevalence and case reports. Digit J Ophthalmol 2015;21:8-10.



9) Kim DH, Cho BJ, Chung H, Heo JW. Intravitreal injection of dexamethasone implant during cataract surgery in patients with noninfectious uveitis. J Korean Ophthalmol Soc 2015;56:721-6.

10) Chang-Lin JE, Attar M, Acheampong AA, et al. Pharmacokinetics and pharmacodynamics of a sustained-release dexamethasone intravitreal implant. Invest Ophthalmol Vis Sci 2011;52:80-6.


11) Saincher SS, Gottlieb C. Ozurdex (dexamethasone intravitreal implant) for the treatment of intermediate, posterior, and panuveitis: a systematic review of the current evidence. J Ophthalmic Inflamm Infect 2020;10:1.



12) Boyer DS, Yoon YH, Belfort R Jr, et al. Three-year, randomized, sham-controlled trial of dexamethasone intravitreal implant in patients with diabetic macular edema. Ophthalmology 2014;121:1904-14.


13) Mayer WJ, Wolf A, Kernt M, et al. Twelve-month experience with Ozurdex for the treatment of macular edema associated with retinal vein occlusion. Eye (Lond) 2013;27:816-22.



14) Lowder C, Belfort R Jr, Lightman S, et al. Dexamethasone intravitreal implant for noninfectious intermediate or posterior uveitis. Arch Ophthalmol 2011;129:545-53.


15) Pohlmann D, Vom Brocke GA, Winterhalter S, et al. Dexamethasone inserts in noninfectious uveitis: a single-center experience. Ophthalmology 2018;125:1088-99.


16) Alba-Linero C, Sala-Puigdollers A, Romero B, et al. Long-term intravitreal dexamethasone implant outcomes in Uveitis. Ocul Immunol Inflamm 2020;28:228-37.


17) Park YJ, Son GS, Kim YJ, et al. Intravitreal anti-vascular endothelial growth factor injections to treat neovascular age-related macular degeneration: long-term treatment outcomes. J Korean Ophthalmol Soc 2018;59:1142-51.

18) Holladay JT. Proper method for calculating average visual acuity. J Refract Surg 1997;13:388-91.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




