 |
 |
| J Korean Ophthalmol Soc > Volume 65(1); 2024 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ņĢłĻĄ¼ ļŗ©ļÅģ ļæöņāü Ēøä ļ░£ņāØĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņØś ņ×äņāü ņ¢æņāüņŚÉ ļīĆĒĢ┤ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
2020ļģäļČĆĒä░ 2022ļģäĻ╣īņ¦Ć ņĢłĻĄ¼ ļŗ©ļÅģ ļæöņāü Ēøä ļ»ĖņäĖņĀäļ░®ņČ£ĒśłļĪ£ ļ│ĖņøÉņŚÉņä£ ņ╣śļŻīļ░øņØĆ ĒÖśņ×É 32ļ¬ģņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. ņÖĖņāü ĒÖśņ×ÉņØś ņŗ£ļĀź, ņĢłņĢĢ, ņĀäļ░®ņäĖĒż ņłś, ņĀäļ░®Ļ╣ŖņØ┤, ņĢłņČĢņן ĻĖĖņØ┤, ņłśņĀĢņ▓┤ļæÉĻ╗ś, ĻĄ┤ņĀłļźĀ ļō▒ņØä ņłśņāü ņ¦üĒøä ļ░Å ņ╣śļŻī ĒøäļĪ£ ļéśļłäņ¢┤ ļČäņäØĒĢśņśĆļŗż. ņ£Āļ”¼ņ▓┤ ļ░Å ļ¦Øļ¦ēņČ£Ēśł, ņÖĖņāüņä▒ ļ¦Øļ¦ēļ░Ģļ”¼, ņĢłņÖĆ Ļ│©ņĀł, ĒÖŹņ▒ä ĒĢ┤ļ”¼ ļō▒ņØś ņČöĻ░ĆņĀü ņ¦łĒÖśņØ┤ ņ׳ļŖö ĒÖśņ×ÉļŖö ļ¬©ļæÉ ņĀ£ņÖĖĒĢśņśĆļŗż. ņÖĖņāüņä▒ ĻĘ╝ņŗ£ ļ│ĆĒÖö ņÜöņØĖĻ│╝ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ē ņé¼ņØ┤ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
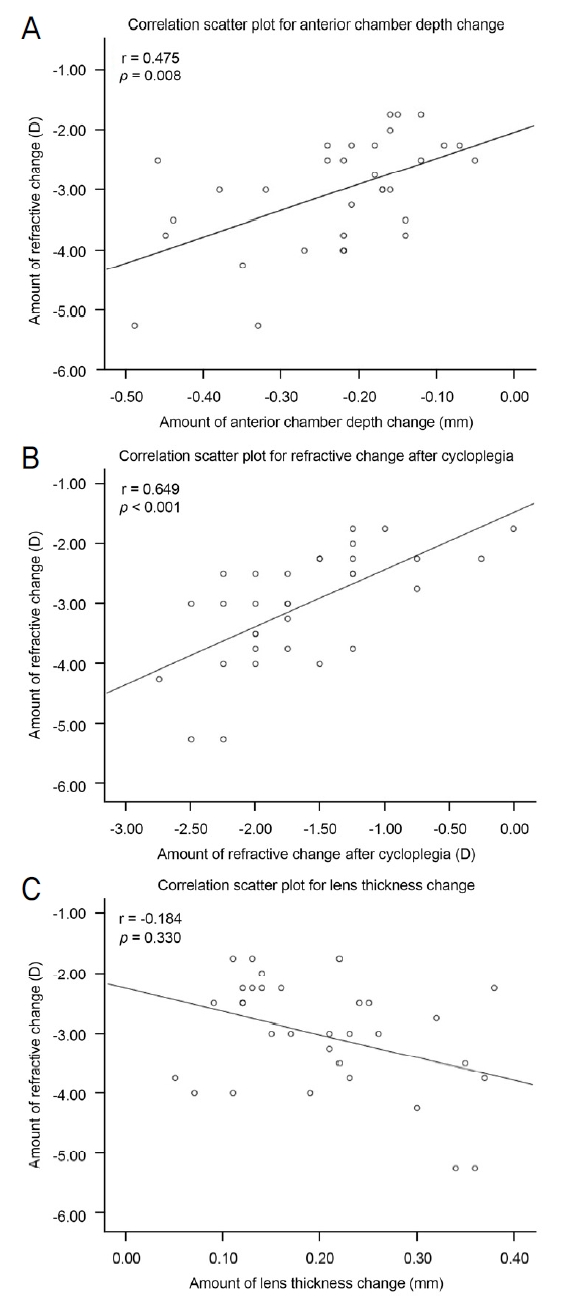
ĒÖśņ×É 32ļ¬ģ ņżæ ļé©ņ×ÉļŖö 24ļ¬ģ(75%), ņŚ¼ņ×É 8ļ¬ģ(25%)ņØ┤ņŚłļŗż. ņÖĖņāüņŚÉ ņØśĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļŖö -1.00 to -5.25ļööņśĄĒä░(diopters, D)ņśĆĻ│Ā ĒÅēĻĘĀņØĆ -3.03 ┬▒ 0.92 DņśĆļŗż. ņÖĖņāüņŚÉ ņØśĒĢ£ ĒÅēĻĘĀ ņĀäļ░®Ļ╣ŖņØ┤ ļ│ĆĒÖöļ¤ēņØĆ -0.22 ┬▒ 0.11 mm, ĒÅēĻĘĀ ņłśņĀĢņ▓┤ ņ¦üĻ▓Į ļ│ĆĒÖöļ¤ēņØĆ 0.20 ┬▒ 0.09 mm, ĒÅēĻĘĀ ņĢłņČĢņן ĻĖĖņØ┤ ļ│ĆĒÖöļŖö -0.07 ┬▒ 0.05 mmļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņŚÉ ņØśĒĢ£ ĒÅēĻĘĀ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöĻ░ÆņØĆ -1.63 ┬▒ 0.65 DņśĆļŗż. ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöĻ░ÆĻ│╝ ņĀäļ░®Ļ╣ŖņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļŖö r=0.475 (p=0.008), ņłśņĀĢņ▓┤ņØś ļæÉĻ╗śļŖö r=-0.184 (p=0.330), ņÖĖņāüņŚÉ ņØśĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØĆ r=0.649 (p<0.001)ņśĆļŗż.
Ļ▓░ļĪĀ
ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢśļŖö Ļ░Ćļ│ĆņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņŚÉļŖö ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ, ņĀäļ░®Ļ╣ŖņØ┤ņØś ļ│ĆĒÖö, ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░® ņØ┤ļÅÖ, ņłśņĀĢņ▓┤ļæÉĻ╗śņØś ņ”ØĻ░Ć ļō▒ ņŚ¼ļ¤¼ ņÜöņØĖņØ┤ ņ×æņÜ®ĒĢśļ®░ ņØ┤ ņżæ ņ¢ĢņĢäņ¦ä ņĀäļ░®Ļ╣ŖņØ┤ņÖĆ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØĆ Ļ░Ćļ│ĆņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņÖĆ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ļåÆļŗż.
ABSTRACT
Methods
The medical records of 32 patients treated at our hospital for from 2020 to 2022 traumatic microhyphema were analyzed retrospectively. The visual acuity, intraocular pressure, anterior chamber cells, anterior chamber depth, axial length, lens thickness, and refractive index were analyzed immediately after injury and after treatment. Patients with additional diseases such as vitreous and retinal hemorrhage, traumatic retinal detachment, iridodialysis, or orbital fracture were excluded. Correlations between the myopic changes and the amount of myopic refractive change caused by trauma were analyzed.
Results
The 32 patients included 24 (75%) males and 8 (25%) females. The average myopic change was -3.03 ┬▒ 0.92 (range -1.00 to -5.25) diopters (D). The average change in anterior chamber depth due to trauma was -0.22 ┬▒ 0.11 mm, the change in lens diameter was 0.20 ┬▒ 0.09 mm, and the change in axial length was -0.07 ┬▒ 0.05 mm. The average change in refractive index due to ciliary spasm was -1.63 ┬▒ 0.65 D. The correlations between the change in refractive index and anterior chamber depth (r = 0.475, p = 0.008), traumatic ciliary spasm (r = 0.649, p < 0.001), and lens thickness (r = -0.184, p = 0.330) were determined.
Conclusions
Factors such as ciliary spasm, change in the anterior chamber depth, anterior shift of the lens-iris diaphragm, and increased lens thickness affect the myopic changes caused by trauma. Of these, a shallower anterior chamber depth and ciliary spasm are highly correlated with the transient myopic changes.
ņĢłĻĄ¼ ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö ņĢłĻĄ¼ņØś Ļ░Ćļ│ĆņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņÖĖņāüņä▒ ĻĘ╝ņŗ£ļØ╝Ļ│Ā ļ¬ģĒĢśļ®░, ņłśņāüņĢłņŚÉ ņŻ╝ļĪ£ ļ░£ņāØĒĢśĻ│Ā ņóģņóģ ņ¢æņĢłņŚÉ Ļ┤Ćņ░░ļÉśĻĖ░ļÅä ĒĢ£ļŗż. 1870ļģä KugelņØ┤ ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö ĻĘ╝ņŗ£ņŚÉ ļīĆĒĢ┤ ņ▓śņØī ļ░£Ēæ£ĒĢśņśĆņ£╝ļ®░ ĻĘĖ ņØ┤Ēøä ņÖĖņāü Ēøä Ļ░Ćļ│ĆņĀü ĻĘ╝ņŗ£ņŚÉ ļīĆĒĢ┤ ĻŠĖņżĆĒ׳ ļ│┤Ļ│ĀļÉśņ¢┤ ņÖöļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ -1.00ļööņśĄĒä░(diopters, D)ņŚÉņä£ -6.00 DĻ╣īņ¦Ć ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖöļŖö ļŗżņ¢æĒĢśĻ│Ā Ļ░æņ×ÉĻĖ░ ļ░£ņāØĒĢśņŚ¼ Ļ░Ćļ│ĆņĀüņØ┤ļ®░, ņłśņŻ╝ Ēś╣ņØĆ ļ¬ć ļŗ¼ ņØ┤ļé┤ ņĀĢņāüĒÖöļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż.1,2 ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņŚÉ ļīĆĒĢ£ ņøÉņØĖ ļ░Å ĻĖ░ņĀäņŚÉļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦ĆĻ░Ć ņ׳ļŗż. ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ņ¢ĢņĢäņ¦ä ņĀäļ░®Ļ│╝ ņä¼ļ¬©ņ▓┤ļ¦źļØĮļ¦ē ņé╝ņČ£ņØ┤ ņøÉņØĖņØ┤ ļÉĀ ņłś ņ׳ļŖöļŹ░ Ikeda et al ņŚ░ĻĄ¼ņŚÉņä£ ultrasound biomicroscopyņØä ņØ┤ņÜ®ĒĢ£ Ļ┤Ćņ░░ņØä ĒåĄĒĢ┤ ĒżļÅäļ¦ē-Ļ│Ąļ¦ē ņ£ĀņČ£ņØś ņ”ØĻ░ĆĻ░Ć ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░® ņØ┤ļÅÖ ļ░Å ņĀäļ░®Ļ╣ŖņØ┤ņØś Ļ░Éņåīļź╝ ņ┤łļלĒĢ©ņ£╝ļĪ£ņŹ© ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆĻ│Ā ņłśņāü Ēøä ņĪ░ņĀłļ¦łļ╣äņĀ£ļź╝ ņĀÉņĢłĒĢśņŚ¼ ĻĄ┤ņĀłļźĀņØä ĒĢ£ļ▓ł ļŹö ņĖĪņĀĢĒĢśņŚ¼ ļéśĒāĆļé£ ļ│ĆĒÖöĻ░ÆņØä ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņŚÉ ņØśĒĢ£ ĻĄ┤ņĀł ļ│ĆĒÖöĻ░Æņ£╝ļĪ£ ļ│┤ņĢśļŗż.2-6 DukeŌĆÉElder7ļŖö ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ ļ░Å ņä¼ļ¬©ņ▓┤ļØĀņØś ņĢĮĒÖöĻ░Ć ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņ┤łļלĒĢ£ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż. Steele et al8ņŚÉ ļö░ļź┤ļ®┤ ņÖĖņāüņä▒ ĻĘ╝ņŗ£ņØś ĻĄ┤ņĀł ļ│ĆĒÖöļŖö ļŗżņ¢æĒĢśļ®░ ņØ┤ļŖö ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░® ņØ┤ļÅÖ ņŚåņØ┤ ņä¼ļ¬©ņ▓┤ ļČĆņóģņ£╝ļĪ£ ņØĖĒĢ£ ņłśņĀĢņ▓┤ļæÉĻ╗śņØś ņ”ØĻ░ĆĻ░Ć ņøÉņØĖņØ┤ ļÉ£ļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż.
ņóģĒĢ®ĒĢ┤ļ│┤ļ®┤, ņÖĖņāü Ēøä ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ņØ╝ņŗ£ņĀüņØĖ ņĢłĻĄ¼ņØś ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņØś ļ│æņØĖņØĆ ļŗżņ¢æĒĢśļ®░, ņ¦ĆĻĖłĻ╣īņ¦Ć ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļź╝ ĒåĄĒĢ┤ ņČöņĖĪĒĢ┤ļ│┤ļ®┤ ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ 1) ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ, 2) ņä¼ļ¬©ņ▓┤ļ¦źļØĮļ¦ē ņé╝ņČ£, 3) ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░® ņØ┤ļÅÖ, 4) ņłśņĀĢņ▓┤ņØś ņ¦üĻ▓Į ņ”ØĻ░Ć ļō▒ņØ┤ ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö ĻĘ╝ņŗ£ļź╝ ņ┤łļלĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż.4,8,9 ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņŚÉ ļīĆĒĢ£ ņ”ØļĪĆļź╝ ĒåĄĒĢ┤ ņØ┤ņŚÉ ļīĆĒĢ£ ņ×äņāü ņ”Øņāü, ļ░£ņāØ ĻĖ░ņĀä ļō▒ņØä ĒāÉĻĄ¼ĒĢśļŖö ĻĄŁņÖĖ ļ│┤Ļ│ĀļŖö ļ¦Äņ£╝ļéś, ĒĢ£ĻĄŁņØĖņØä ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņÖĖņāü Ēøä ļ░£ņāØĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņØś ņ×äņāü ņ¢æņāü ļō▒ņŚÉ ļīĆĒĢ┤ ļČäņäØ ļ│┤Ļ│ĀļÉ£ ņé¼ļĪĆļŖö ļ¦Äņ¦Ć ņĢŖļŗż. ņØ┤ņŚÉ ļ│Ė ņŚ░ĻĄ¼ļŖö ņÖĖņāü Ēøä ļ│ĖņøÉ ļé┤ņøÉĒĢśņŚ¼ ņ╣śļŻīļź╝ ļ░øņØĆ ĒÖśņ×ÉļōżņØä ĒåĀļīĆļĪ£ ĒĢ£ĻĄŁņØĖņØä ļīĆņāüņ£╝ļĪ£ ņÖĖņāü Ēøä ļ░£ņāØĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņØś ļ│ĆĒÖöņŚÉ ļīĆĒĢ£ ņ×äņāü ņ¢æņāüņØä ĻĖ░ņłĀĒĢśĻ│Ā ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ēĻ│╝ ļŗżļźĖ ņĖĪņĀĢ Ļ░ĆļŖźĒĢ£ ņāØņ▓┤ ļ│ĆĒÖöĻ░ÆņØä ĒåĄĻ│äļČäņäØ ļ░Å ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ēĻ│╝ ņĖĪņĀĢĻ░Æ ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ĒīīņĢģĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ļŗ©ņØ╝ĻĖ░Ļ┤ĆņŚÉņä£ ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņŚÉ ņ×ģĻ░üĒĢśņŚ¼ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░, ļ│ĖņøÉ ņ×äņāüņŚ░ĻĄ¼ņ£żļ”¼ņ£äņøÉĒÜī(Institutional Review Board, IRB)ņØś ņŖ╣ņØĖ(IRB File No. 2023-04-039)ņØä ļ░øņĢä ņ¦äĒ¢ēĒĢśņśĆļŗż. 2020ļģäļČĆĒä░ 2022ļģäĻ╣īņ¦Ć ņÖĖņāü Ēøä ļ░£ņāØĒĢ£ ļ»ĖņäĖņĀäļ░®ņČ£Ēśł ņØĖņāüĒĢś ļ│ĖņøÉņŚÉņä£ ņ╣śļŻīļ░øņØĆ ĒÖśņ×ÉļōżņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż. ņ£Āļ”¼ņ▓┤ņČ£Ēśł ļ░Å ļ¦Øļ¦ēņČ£Ēśł, ņÖĖņāüņä▒ ļ¦Øļ¦ēļ░Ģļ”¼, ņĢłņÖĆ Ļ│©ņĀł, ĒÖŹņ▒ä ĒĢ┤ļ”¼, ņĢłņĢĢņāüņŖ╣ņŚÉ ņØśĒĢ£ ņØ┤ņ░©ņä▒ ļģ╣ļé┤ņןņ£╝ļĪ£ ņČöĻ░ĆņĀüņØĖ ņŗ£ņłĀņØ┤ļéś ņ▓śņ╣śĻ░Ć ĒĢäņÜöĒĢ£ Ļ▓ĮņÜ░ ļō▒ņØś ņČöĻ░ĆņĀüņØĖ ņ¦łĒÖśņØ┤ ņ׳ļŖö ĒÖśņ×ÉļŖö ļ¬©ļæÉ ņĀ£ņÖĖĒĢśņśĆĻ│Ā ņŗ¼ĒĢ£ ņĀäļ░®ņČ£ĒśłļĪ£ ļé┤ņøÉ ņ┤łĻĖ░ Ļ▓Ćņé¼ ņĖĪņĀĢņØ┤ ņĀ£ļīĆļĪ£ ļÉśņ¦Ć ņĢŖņØĆ ĒÖśņ×ÉļōżņØĆ ņĀ£ņÖĖĒĢśņśĆļŗż. ļ¬©ļōĀ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņŗ£ļĀź, ĻĄ┤ņĀł ļ░Å ņĢłņĢĢĻ▓Ćņé¼, ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮņØä ņØ┤ņÜ®ĒĢ£ ņĀäņĢłļČĆĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ņĀäņĢłļČĆ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņØ┤ņÜ®ĒĢ┤ ņČöĻ░ĆņĀüņØĖ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. Ļ│äņé░ņŚÉ ĒżĒĢ©ļÉ£ ņŗ£ļĀźņØĆ ļ¬©ļæÉ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØä ņé¼ņÜ®ĒĢśņśĆĻ│Ā Snellen ņŗ£ļĀźņ£╝ļĪ£ Ēæ£ĻĖ░ĒĢśņśĆņ£╝ļ®░ ļ»ĖņäĖņČ£ĒśłņŚÉ ņØśĒĢ£ ņĀäļ░®ņäĖĒż ņłś Ēæ£ĻĖ░ļŖö SUN grading systemņØä ņé¼ņÜ®ĒĢśņśĆļŗż. ĻĄ┤ņĀłļźĀņØś ņĖĪņĀĢņØĆ AutoREF/Keratometer (HRK-8000A, Huvitz, Anyang, Korea)ļĪ£ ņĖĪņĀĢĒĢśņśĆļŗż. ņĀäņĢłļČĆ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśü Anterion (Heidelberg Engineering GmbH, Heidelberg, Germany)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĀäļ░®ņØś Ļ╣ŖņØ┤, ņłśņĀĢņ▓┤ņØś ļæÉĻ╗ś, ņĢłņČĢņןņØś ĻĖĖņØ┤ļź╝ ļ░Ćļ”¼ļ»ĖĒä░(mm) ļŗ©ņ£äļĪ£ ņĖĪņĀĢĒĢśĻ│Ā, ĒÖŹņ▒ä ļ¦Éļŗ©ļČĆļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ĒÅēĒ¢ēņäĀņØä Ļ░ĆņĀĢĒĢśĻ│Ā ņ╣śļŻī ņĀäĒøä ņ£äņ╣ś ļ╣äĻĄÉļź╝ ĒåĄĒĢ┤ ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņØ┤ļÅÖņØä ĒÖĢņØĖĒĢśņśĆļŗż. ņÖĖņāü Ēøä ņĄ£ņåī -1.00 D ņØ┤ņāüņØś ĻĄ┤ņĀłļĀźņŚÉ ļ│ĆĒÖöĻ░Ć ņ׳ļŖö Ļ▓ĮņÜ░ļź╝ ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņØś ĻĖ░ņżĆņ£╝ļĪ£ ņé╝ņĢśņ£╝ļ®░ ļīĆņāüņŚÉ ĒżĒĢ©ļÉ£ ļ¬©ļōĀ ĒÖśņ×ÉļōżņØĆ ņ┤łņ¦ä ņØ┤Ēøä ņĄ£ņåī 1ļŗ¼ ņØ┤ņāü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņāü ļŗ╣ņŗ£ ļ░Å ĒÜīļ│ĄĻĖ░ ĻĄ┤ņĀłļźĀ ņ░©ņØ┤ļĪ£ ĻĘ╝ņŗ£ņä▒ ļööņśĄĒä░ ļ│ĆĒÖö ņĀĢļÅäļź╝ ņĖĪņĀĢĒĢśņśĆĻ│Ā ņłśņāü Ēøä ņĄ£ņ┤łļĪ£ ņĖĪņĀĢļÉ£ ĻĄ┤ņĀłļźĀņØä ņ┤łĻĖ░ ĻĄ┤ņĀłļźĀļĪ£ ļ│┤Ļ│Ā ĒÜīļ│ĄĻĖ░ļŖö ņĄ£ņóģņŗ£ļĀźņØś ļ│ĆĒÖöĻ░Ć ņŚåļŖö ņŗ£ņĀÉņØä ĻĖ░ņżĆņ£╝ļĪ£ ĒĢśņŚ¼ ņØ┤ļĢī ņĖĪņĀĢļÉ£ ĻĄ┤ņĀłļźĀņØä ĒÜīļ│ĄĻĖ░ ĻĄ┤ņĀłļźĀļĪ£ ļ│┤ņĢśļŗż. ņłśņāü ļŗ╣ņŗ£ ĻĄ┤ņĀłļźĀ ņĖĪņĀĢ ņŗ£ ņĪ░ņĀłļ¦łļ╣äņĀ£ Cyclopentolate hydrochloride (Cyclozyl 1% eye drops, Alcon, Inc., Seoul, Korea)ļź╝ ņĀÉņĢł Ēøä ņĄ£ļīĆ ļÅÖĻ│Ą ņāüĒā£ņŚÉņä£ ĒĢ£ ļ▓ł ļŹö ĻĄ┤ņĀłļźĀņØä ņĖĪņĀĢĒĢśņŚ¼ ņĪ░ņĀłļ¦łļ╣äĻĄ┤ņĀł ļśÉĒĢ£ ņĖĪņĀĢĒĢśĻ│Ā ņłśņāü ļŗ╣ņŗ£ ĻĄ┤ņĀłļźĀĻ│╝ ņĪ░ņĀłļ¦łļ╣äņĀ£ ņĀÉņĢł Ēøä ĻĄ┤ņĀłļźĀņØś ņ░©ņØ┤ļź╝ Ļ│äņé░ĒĢśņŚ¼ ĻĘĖ Ļ░ÆņØä ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņŚÉ ņØśĒĢ£ ĻĄ┤ņĀł ļ│ĆĒÖöĻ░Æņ£╝ļĪ£ ļ│┤ņĢśļŗż. ļ¬©ļōĀ ņĖĪņĀĢĻ░ÆņØĆ 3ĒÜī ļ░śļ│ĄĒĢśņŚ¼ ĻĘĖ ĒÅēĻĘĀĻ░Æņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆņ£╝ļ®░ ņĖĪņĀĢļÉ£ ņĀäļ░®ņØś Ļ╣ŖņØ┤, ņłśņĀĢņ▓┤ļæÉĻ╗ś, ņĪ░ņĀłļ¦łļ╣äļĪ£ ļ░£ņāØĒĢ£ ĻĄ┤ņĀł ņ░©ņØ┤ļź╝ ņÖĖņāü Ēøä ļ░£ņāØĒĢ£ ņāØņ▓┤ ļ│ĆĒÖöņØś ņĖĪņĀĢĻ░Æ ĻĖ░ņżĆņ£╝ļĪ£ ĒĢśņŚ¼ ņØ┤ļōżĻ│╝ ņÖĖņāüņ£╝ļĪ£ ļ░£ņāØĒĢ£ ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖö ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢśņśĆļŗż.
ĒåĄĻ│ä ļČäņäØņŚÉļŖö SPSS for Windows software version 22.0 (IBM corp., Armonk, NY, USA)ņØä ņØ┤ņÜ®ĒĢśņśĆļŗż. ņ╣śļŻī ņĀäĒøä ļ╣äĻĄÉļź╝ ņ£äĒĢ┤ Kolmogorov-SmirnovļĪ£ ņĀĢĻĘ£ņä▒ Ļ▓ĆņĀĢ Ēøä paired t testļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖö ņÜöņØĖļōżĻ│╝ ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ē ņĀĢļÅä ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│ä ĒīīņĢģņØä ņ£äĒĢ┤ PearsonŌĆśs partial correlation testļź╝ ņŗ£Ē¢ēĒĢśņśĆĻ│Ā 0.05 ļ»Ėļ¦īņØś pĻ░ÆņØä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ░Æņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ņ┤Ø 32ļ¬ģņØś ĒÖśņ×ÉĻ░Ć ļīĆņāüņŚÉ ĒżĒĢ©ļÉśņŚłĻ│Ā ļé©ņ×ÉĻ░Ć 24ļ¬ģ(75%), ņŚ¼ņ×ÉĻ░Ć 8ļ¬ģ(25%)ņØ┤ņŚłņ£╝ļ®░ ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 36.56 ┬▒ 16.37ņäĖņśĆļŗż. 32ļ¬ģ ņżæ 14ņĢłņØĆ ņÜ░ņĢł, ļéśļ©Ėņ¦Ć 18ņĢłņØĆ ņóīņĢłņØ┤ ņłśņāüņĢłņØ┤ņŚłļŗż. ņłśņāü Ēøä ļé┤ņøÉĻ╣īņ¦Ć Ļ▒Ėļ”░ ņŗ£Ļ░äņØĆ ĒÅēĻĘĀ 1.18 ┬▒ 0.72ņØ╝ņØ┤ņŚłļŗż. ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ņĀäļ░®ņäĖĒż ņłśļŖö SUN grading systemņāü ĒÅēĻĘĀ 3.78+ļĪ£ ņĖĪņĀĢļÉśņŚłļŗż. ņłśņāü ĒøäļČĆĒä░ ĻĄ┤ņĀłļźĀņØ┤ ņĢłņĀĢļÉśņ¢┤ ĒÜīļ│ĄĻĖ░ ĻĄ┤ņĀłļźĀņØ┤ ņĖĪņĀĢļÉĀ ļĢīĻ╣īņ¦Ć ĒÅēĻĘĀ ĒÜīļ│Ą ĻĖ░Ļ░äņØĆ 29.71 ┬▒ 9.16ņØ╝ņØ┤ņŚłĻ│Ā ĒÅēĻĘĀ 7.59 ┬▒ 5.61ņØ╝ Ļ░äĻ▓®ņ£╝ļĪ£ ņČöņĀü Ļ┤Ćņ░░ĒĢśņśĆļŗż. ņÖĖņāüņØś ņøÉņØĖņØĆ Ļ│Ą, ļ│æļÜ£Ļ╗æ, ņŻ╝ļ©╣, ļéśļŁćĻ░Ćņ¦Ć ļō▒ ļŗżņ¢æĒĢśņśĆļŗż(Table 1). ņłśņāü ļŗ╣ņŗ£ ĒÅēĻĘĀ ņŗ£ļĀźņØĆ 0.43 ┬▒ 0.27ņØ┤ņŚłņ£╝ļ®░, ĒÜīļ│ĄĻĖ░ ĒÅēĻĘĀ ņŗ£ļĀźņØĆ 0.80 ┬▒ 0.20ņØ┤ņŚłĻ│Ā ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ĒÅēĻĘĀ ņŗ£ļĀź ļ│ĆĒÖöļ¤ēņØĆ 0.37 ┬▒ 0.27ņØ┤ņŚłļŗż(p<0.001). ņłśņāü ļŗ╣ņŗ£ ĒÅēĻĘĀ ņĢłņĢĢņØĆ 17.34 ┬▒ 6.20 mmHgļĪ£ ņĖĪņĀĢļÉśņŚłĻ│Ā ĒÜīļ│ĄĻĖ░ ĒÅēĻĘĀ ņĢłņĢĢņØĆ 15.06 ┬▒ 2.34 mmHgņśĆņ£╝ļ®░ ĻĘĖ ņ░©ņØ┤ļŖö ņ£ĀņØśĒĢśņ¦Ć ņĢŖņĢśļŗż(p=0.062). ņÖĖņāü Ēøä ņĄ£ņ┤ł ĻĄ┤ņĀłļźĀņØ┤ ņĖĪņĀĢļÉĀ ļĢīĻ╣īņ¦ä ĒÅēĻĘĀ 0.68 ┬▒ 0.27ņØ╝ņØ┤ Ļ▒ĖļĀĖļŗż. ņłśņāü Ēøä ņ┤łĻĖ░ ĒÅēĻĘĀ ĻĄ┤ņĀłņØĆ -3.28 ┬▒ 1.39 DņśĆņ£╝ļ®░ ĒÜīļ│ĄĻĖ░ ĒÅēĻĘĀ ĻĄ┤ņĀłļźĀņØĆ -0.25 ┬▒ 1.30 DņśĆĻ│Ā ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ĒÅēĻĘĀņĀüņØĖ ņØ╝ņŗ£ņĀü ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöĻ░ÆņØĆ -3.03 ┬▒ 0.92 DļĪ£ ņĖĪņĀĢļÉśņŚłļŗż(p<0.001). Ļ░Ćņן ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖöļ¤ēņØ┤ Ēü░ Ļ▓ĮņÜ░ļŖö -5.25 DņśĆĻ│Ā Ļ░Ćņן ņĀüņØĆ Ļ▓ĮņÜ░ļŖö -1.00 DņśĆļŗż. ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņŚÉ ņØśĒĢ£ ĒÅēĻĘĀ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöļ¤ēņØĆ -1.63 ┬▒ 0.65 DļĪ£ ņĖĪņĀĢļÉśņŚłļŗż. ņłśņāü Ēøä ņ┤łĻĖ░ ņĀäļ░®Ļ╣ŖņØ┤ļŖö ĒÅēĻĘĀ 2.58 ┬▒ 0.29 mm, ĒÜīļ│Ą Ēøä ĒÅēĻĘĀ ņĀäļ░®Ļ╣ŖņØ┤ļŖö 2.81 ┬▒ 0.30 mmņśĆņ£╝ļ®░ ņÖĖņāüņŚÉ ņØśĒĢ£ ņĀäļ░®Ļ╣ŖņØ┤ņØś ĒÅēĻĘĀ ļ│ĆĒÖöļ¤ēņØĆ -0.22 ┬▒ 0.11 mmņśĆļŗż(p<0.001). ņłśņāü ņ¦üĒøä ņÖĖņāüņĢłņØĆ ļ░śļīĆņĢłņŚÉ ļ╣äĒĢ┤ ņĀäļ░®Ļ╣ŖņØ┤Ļ░Ć ĒÅēĻĘĀ 0.17 ┬▒ 0.10 mm ņ¢ĢņĢśļŗż. Ļ░Ćņן Ēü░ ņĀäļ░®Ļ╣ŖņØ┤ ļ│ĆĒÖöļ¤ēņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ļŖö 0.49 mmņśĆĻ│Ā ņĀüņØĆ Ļ▓ĮņÜ░ļŖö 0.05 mmņśĆļŗż. ņÖĖņāü Ēøä ĒÅēĻĘĀ ņĢłņČĢņן ĻĖĖņØ┤ņØś ļ│ĆĒÖöļ¤ēņØĆ -0.07 ┬▒ 0.05 mmņśĆņ£╝ļéś ĻĘĖ ņ░©ņØ┤ļŖö ņ£ĀņØśĒĢśņ¦Ć ņĢŖņĢśļŗż(p=0.052). ņłśņāü Ēøä ņ┤łĻĖ░ ņłśņĀĢņ▓┤ļæÉĻ╗śļŖö ĒÅēĻĘĀ 4.07 ┬▒ 0.24 mmņśĆĻ│Ā ĒÜīļ│Ą ĒøäņŚÉļŖö 3.87 ┬▒ 0.24 mmņśĆņ£╝ļ®░ ņÖĖņāüņŚÉ ņØśĒĢ£ ņłśņĀĢņ▓┤ļæÉĻ╗śņØś ĒÅēĻĘĀ ļ│ĆĒÖöļ¤ēņØĆ 0.20 ┬▒ 0.09 mmļĪ£ ņĖĪņĀĢļÉśņŚłļŗż(p<0.001) (Table 2). ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖö ņÜöņØĖĻ│╝ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöļ¤ē ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢ£ Ļ▓░Ļ│╝ ņĀäļ░®Ļ╣ŖņØ┤ņÖĆņØś r=0.475 (p=0.008), ņłśņĀĢņ▓┤ņØś ļæÉĻ╗śļŖö r=-0.184 (p=0.330), ņÖĖņāüņŚÉ ņØśĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢĻ│╝ņØś r=0.649 (p<0.001)ņśĆļŗż(Fig. 1).
ņÖĖņāü Ēøä ņØ╝ņŗ£ņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ░Ćļ│ĆņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņŚÉ ļīĆĒĢ£ ņ”ØļĪĆļ│┤Ļ│ĀņÖĆ ļ│æņØĖņŚÉ ļīĆĒĢ£ ļČäņäØņØĆ ļ¦Äļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ ĒÅēĻĘĀ -1.00 DņŚÉņä£ -6.00 DĻ╣īņ¦Ć ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖöļŖö ļŗżņ¢æĒĢśļ®░ ņłśņŻ╝ Ēś╣ņØĆ ļ¬ć ļŗ¼ ļé┤ņŚÉ ņĀĢņāüĒÖöļÉśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż.1,2 ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņÖĖņāü Ēøä ļ│ĖņøÉņØä ļé┤ņøÉĒĢśņŚ¼ ņ╣śļŻīļ░øņØĆ 32ļ¬ģ ĒÖśņ×ÉņŚÉ ļīĆĒĢ┤ņä£ ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖö, ņĀäļ░®ņØś Ļ╣ŖņØ┤, ņĢłņČĢņן ĻĖĖņØ┤, ļĀīņ”ł ļæÉĻ╗śņØś ļ│ĆĒÖöļź╝ ņĖĪņĀĢĒĢśĻ│Ā Ļ░ü ļ│ĆĒÖöļ¤ēĻ│╝ ĻĄ┤ņĀłļźĀ ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØĒĢśņśĆļŗż.
ņ┤Ø 32ļ¬ģņØś ĒÖśņ×ÉņŚÉ ļīĆĒĢ┤ņä£ ĒøäĒ¢źņĀüņ£╝ļĪ£ ļČäņäØņØä ĒĢśņśĆĻ│Ā ņłśņāü Ēøä ļ░£ņāØĒĢ£ ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöļ¤ēņØĆ -1.00 DļČĆĒä░ -5.25 DĻ╣īņ¦Ć ļŗżņ¢æĒĢśņśĆļŗż. ĒÜīļ│Ą Ēøä ļÅÖĻ│ĄĻĖ░ļŖźņé░ļīĆļéś ļÅÖĻ│ĄĻĖ░ļŖźļČĆņĀä ļō▒ņØś Ēøäņ£Āņ”ØņØ┤ ļé©ņØĆ Ļ▓ĮņÜ░ļŖö ņŚåņŚłļŗż. ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöņŚÉ ĻĖ░ņŚ¼ĒĢśļŖö ņÜöņØĖņ£╝ļĪ£ļŖö ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ, ņÖĖņāüņŚÉ ņØśĒĢ£ ņĀäļ░®Ļ╣ŖņØ┤ņØś ļ│ĆĒÖö, ņä¼ļ¬©ņ▓┤ļČĆņóģ ļ░Å ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░®ņ£╝ļĪ£ ņØ┤ļÅÖ, ļĀīņ”ł ņ¦üĻ▓ĮņØś ņ”ØĻ░Ć ļō▒ņØ┤ ņ׳ņ£╝ļ®░ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņÖĖņāüņŚÉ ņØśĒĢ£ ĒÅēĻĘĀ ņĀäļ░® Ļ╣ŖņØ┤ ļ│ĆĒÖöļ¤ēņØĆ -0.22 ┬▒ 0.11 mm, ņĢłņČĢņן ĻĖĖņØ┤ ļ│ĆĒÖöļ¤ēņØĆ ĒÅēĻĘĀ -0.07 ┬▒ 0.05 mmļĪ£ ņĖĪņĀĢļÉśņŚłļŗż. ņłśņāüņŚÉ ņØśĒĢ£ ĒÅēĻĘĀ ļĀīņ”ł ļæÉĻ╗śņØś ļ│ĆĒÖöļ¤ēņØĆ 0.20 ┬▒ 0.09 mmņśĆļŗż.
ņÖĖņāüņŚÉ ņØśĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢĻ│╝ ņä¼ļ¬©ņ▓┤ļØĀņØś ņĢĮĒÖöļŖö ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖöļź╝ ņ┤łļלĒĢśņŚ¼ ņÖĖņāü Ēøä ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņ┤łļלĒĢĀ ņłś ņ׳ņ£╝ļ®░ ņØ┤ļŖö Duke-Elder ļō▒ņŚÉ ņØśĒĢ┤ ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņ׳ļŗż.3,7 ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņ┤Ø 32ļ¬ģņØś ĒÖśņ×É ņżæ 31ļ¬ģņŚÉ ļīĆĒĢ┤ņä£ ņłśņāü ļŗ╣ņŗ£ ĻĄ┤ņĀłļźĀĻ│╝ ņĪ░ņĀłļ¦łļ╣äņĀ£ ņĀÉņĢł Ēøä ĻĄ┤ņĀłļźĀņØś ņ░©ņØ┤Ļ░Ć Ļ┤Ćņ░░ļÉśņŚłņ£╝ļ®░ ņĀÉņĢłņŚÉ ņØśĒĢ£ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöļ¤ēņØĆ ĒÅēĻĘĀ -1.63 ┬▒ 0.65 DņśĆļŗż. ņØ┤ļŖö ņÖĖņāüņŚÉ ņØśĒĢ£ ņĀäņ▓┤ ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļ¤ēņØś ĒÅēĻĘĀņØĖ -3.03 ┬▒ 0.92 DņØś 53.79%ļĪ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņŚÉ ņØśĒĢ┤ ņ£Āļ░£ļÉ£ ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņśĆņØīņØä ņČöņĖĪĒĢĀ ņłś ņ׳ņŚłļŗż. ņØ┤ļ¤¼ĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņŚÉ ņØśĒĢ£ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöĻ░ÆņØĆ ĒÜīļ│ĄĻĖ░ Ēøä ļīĆļČĆļČä ņåīņŗżļÉ£ Ļ▓āņØä Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłļŗż. 1ļ¬ģņØś ĒÖśņ×ÉņŚÉņä£ļŖö ņĪ░ņĀłļ¦łļ╣äņĀ£ ņĀÉņĢł ĒøäņŚÉļÅä ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖöĻ░Ć Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļŖö ļéÜņŗ£ņČöņŚÉ ņÖĖņāüņØä ļŗ╣ĒĢ£ ĒÖśņ×ÉņśĆļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö Ļ░Ćļ│ĆņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņŚÉņä£ ļīĆļČĆļČäņØä ņ░©ņ¦ĆĒĢśļŖö ņÜöņåīļŖö ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØ┤ļ®░, ņØ┤ļĀćĻ▓ī ļ░£ņāØĒĢśļŖö ņŚ░ņČĢņØĆ ņä¼ļ¬©ņ▓┤ĻĘ╝ņä¼ņ£ĀņØś Ļ│╝ļÅäĒĢ£ ņłśņČĢņØ┤ļéś ļłłļÅīļ”╝ņŗĀĻ▓ĮņŚÉ ņØ╝ņŗ£ņĀüņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö ņ×ÉĻĘ╣ Ēś╣ņØĆ ņŚ╝ņ”Ø ļō▒ņŚÉ ņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż. ļ¬ćļ¬ćņØś Ļ▓ĮņÜ░ņŚÉļŖö ņŗ¼ĒĢ£ ņÖĖņāüņä▒ ņČ®Ļ▓®ņŚÉ ņØśĒĢ£ Ļ▓ĮļČĆ ĻĄÉĻ░ÉņŗĀĻ▓ĮĻ│ä ņŗĀĻ▓Įņä¼ņ£ĀņØś ļČĆļČäņĀüņØĖ ņ░©ļŗ©ņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░ļÅä ļ░£ņāØĒĢĀ ņłś ņ׳ļŖöļŹ░, ņØ┤ļ¤¼ĒĢ£ Ļ▓ĮņÜ░ ņä¼ļ¬©ņ▓┤ĻĘ╝ņØś ņØ╝ņŗ£ņĀüņØĖ ņŗ¼ĒĢ£ ņŚ░ņČĢņ£╝ļĪ£ ņØĖĒĢ┤ ņĪ░ņĀłļ¦łļ╣äņĀ£ņŚÉ ņØśĒĢ£ ļ░śņØæņØ┤ ļéśĒāĆļéśņ¦Ć ņĢŖņØä ņłśļÅä ņ׳ļŗż.2,7 ņĢäļ¦łļÅä ņØ┤ļ¤¼ĒĢ£ ņÜöņØĖņØ┤ ļ│Ė ĒÖśņ×ÉņŚÉĻ▓ī ņ×æņÜ®ĒĢ£ Ļ▓āņ£╝ļĪ£ ņČöņĖĪļÉ£ļŗż.
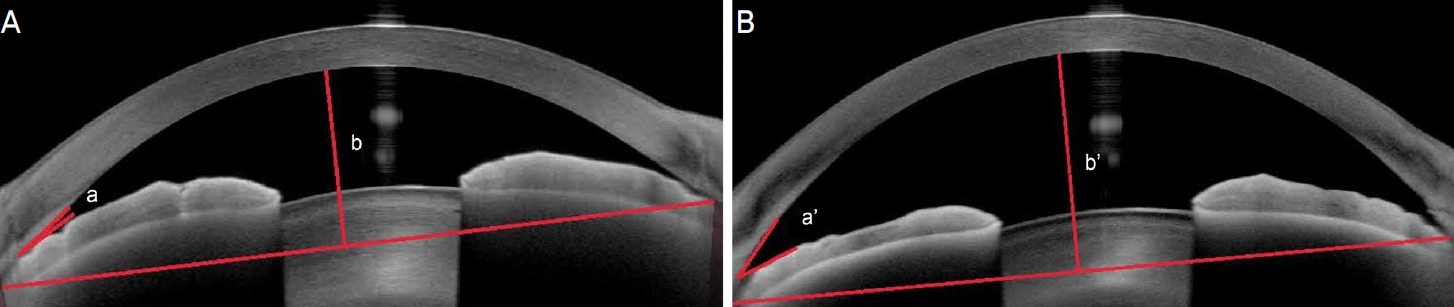
ņĢ×ņŚÉņä£ ņäżļ¬ģĒĢśņśĆļō»ņØ┤, ņÖĖņāüņŚÉ ņØśĒĢ£ ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░®ņ£╝ļĪ£ ņØ┤ļÅÖņØ┤ļéś ņĀäļ░®Ļ╣ŖņØ┤ņØś Ļ░ÉņåīļŖö ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņ┤łļלĒĢĀ ņłś ņ׳ļŗż. ņÖĖņāüņØ┤ ļ░£ņāØĒĢ£ ņĢłĻĄ¼ņŚÉņä£ļŖö ņČ®Ļ▓®ņŚÉ ņØśĒĢ┤ ņØ╝ņŗ£ņĀüņ£╝ļĪ£ ņä¼ļ¬©ņ▓┤ĒśłĻ┤ĆļōżņØś Ēł¼Ļ│╝ņä▒ņØ┤ ņ”ØļīĆļÉśĻ▒░ļéś ļ¦źļØĮļ¦ēņØś ņł£ĒÖś ņןņĢĀļĪ£ ņØĖĒĢ┤ ļ¦źļØĮļ¦ēĒśłĻ┤ĆļōżņØś Ēł¼Ļ│╝ņä▒ņØ┤ ņ”ØļīĆļÉĀ ņłś ņ׳ļŗż. Ēł¼Ļ│╝ņä▒ņØś ņ”ØĻ░ĆļŖö Ēśłņן ņä▒ļČäļōżņØś ĒśłĻ┤ĆņÖĖ ņ£ĀņČ£ņØä ņ┤łļלĒĢśņŚ¼ ņä¼ļ¬©ņ▓┤ņØś ļČĆņóģņØä ņØ╝ņ£╝ĒéżĻ▓ī ļÉśĻ│Ā ņä¼ļ¬©ņ▓┤ļ¦źļØĮļ¦ē ņé╝ņČ£ņØä ļ░£ņāØņŗ£Ēé©ļŗż. ņØ┤ļŖö ņä¼ļ¬©ņ▓┤ņØś ņĀäļ░® ĒÜīņĀäĻ│╝ ņä¼ļ¬©ņ▓┤ļÅīĻĖ░ Ļ░äņØś Ļ▒░ļ”¼ļź╝ ņóüĒ׳ļ®░ ņä¼ļ¬©ņ▓┤ņåīļīĆņØś ņØ┤ņÖäņØä ļ░£ņāØņŗ£ņ╝£ Ļ▓░ļĪĀņĀüņ£╝ļĪ£ ņä¼ļ¬©ņ▓┤, ĒÖŹņ▒ä, ņłśņĀĢņ▓┤ ļō▒ņØś ņĀäļ░śņĀüņØĖ ĻĄ¼ņĪ░ļ¼╝ņØś ņĀäļ░® ņØ┤ļÅÖ ļ░Å ņłśņĀĢņ▓┤ ņ¦üĻ▓ĮņØś ņ”ØĻ░Ćļź╝ ņ┤łļלĒĢśĻ▓ī ļÉśĻ│Ā ņØ┤ļ¤¼ĒĢ£ ņØ╝ļĀ©ņØś ļ│ĆĒÖöļōżļĪ£ ņØĖĒĢ┤ ņØ╝ņŗ£ņĀüņØĖ ĻĘ╝ņŗ£Ļ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż.4,6,8 ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņĀäņ▓┤ ĒÖśņ×ÉņØś ņłśņāüņĢłņØś ĒÅēĻĘĀ ņĀäļ░®Ļ╣ŖņØ┤ ļ│ĆĒÖöĻ░ÆņØĆ -0.22 ┬▒ 0.11 mmņśĆņ£╝ļ®░ ņ┤łņ¦ä ļŗ╣ņŗ£ ņłśņāüņĢłņØś ņĀäļ░®Ļ╣ŖņØ┤ļŖö ļ╣äņłśņāüņĢłņŚÉ ļ╣äĒĢ┤ ĒÅēĻĘĀņĀüņ£╝ļĪ£ 0.14 ┬▒ 0.09 mm ņ¢ĢĻ▓ī ļéśĒāĆļé¼ļŗż. ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ņÖĖņāüņĢłņØś ņłśņĀĢņ▓┤ ļæÉĻ╗śņØś ĒÅēĻĘĀ ļ│ĆĒÖöĻ░ÆņØĆ 0.20 ┬▒ 0.09 mmņśĆņ£╝ļ®░ ļ¬©ļōĀ ĒÖśņ×ÉņŚÉņä£ ņĀäņĢłļČĆ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņāü ļ░śļīĆņĢłņŚÉ ļ╣äĒĢ┤ ņłśņāüņĢłņŚÉņä£ ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░® ņØ┤ļÅÖņ£╝ļĪ£ ņØĖĒĢ£ ņĀäļ░®ņØś Ļ╣ŖņØ┤Ļ░Ć ņ¢ĢņĢäņĀĖ ņ׳ņØīņØä Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłļŗż. ņØ┤ļ¤¼ĒĢ£ ļ│ĆĒÖöļŖö ņŗ¼ĒĢĀ Ļ▓ĮņÜ░ ĻĖēņä▒ĒÅÉņćäĻ░üļģ╣ļé┤ņן ļō▒ņØä ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż.3,6,7 ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņłśņāü Ēøä ņĢłņĢĢņØś ĒÅēĻĘĀņØ┤ ņĀĢņāü ļ▓öņ£äļź╝ ļ▓Śņ¢┤ļé£ Ļ▓ĮņÜ░Ļ░Ć 10Ļ▒┤ ņ׳ņŚłņ¦Ćļ¦ī, ļīĆļČĆļČä Ļ░£ļ░®Ļ░ü ļ░Å ņÖĖņāüņŚÉ ņØśĒĢ£ ņĀäļ░®ņäĖĒż ņłśņØś ņØ╝ņŗ£ņĀü ņ”ØĻ░ĆņŚÉ ņØśĒĢ£ Ļ▓āņØ┤ņŚłĻ│Ā ĻĘĖņżæ 1Ļ▒┤ņØś Ļ▓ĮņÜ░ņŚÉņä£ļŖö ņĀäļ░®Ļ░üņØś ĒÅÉņćäņÖĆ ĒĢ©Ļ╗ś ņĢłņĢĢ ļśÉĒĢ£ Ēü¼Ļ▓ī ņāüņŖ╣ļÉśņ¢┤ ņ׳ļŖö Ļ▓āņØä Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłļŗż. ņØ┤ Ļ▓ĮņÜ░ ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ņĀäļ░®ņäĖĒżļŖö 3+ ņĀĢļÅä Ļ┤Ćņ░░ļÉśņŚłņ£╝ļéś ņĢłņĢĢņØĆ 32 mmHgĻ╣īņ¦Ć ņ”ØĻ░ĆļÉśņ¢┤ ņ׳ņŚłļŗż. ņłśņāüņĢłņØś ņĀäļ░®Ļ╣ŖņØ┤ļŖö ļ░śļīĆņĢł 2.98 mmņŚÉ ļ╣äĒĢ┤ 2.51 mmļĪ£ 0.47 mm Ļ░ÉņåīļÉśņ¢┤ ņ׳ņŚłņ£╝ļ®░, ņĀäļ░®Ļ░üĻ▓ĮĻ▓Ćņé¼ ļ░Å ņĀäņĢłļČĆ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņāü ĒÅÉņćäļÉ£ ņĀäļ░®Ļ░üĻ│╝ ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ē ļśÉĒĢ£ ņĢ×ņ£╝ļĪ£ ņØ┤ļÅÖļÉ£ Ļ▓āņØä ĒĢ©Ļ╗ś Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłļŗż. ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöĻ░ÆņØĆ -5.25 DņśĆņ£╝ļ®░ ņ╣śļŻī Ēøä ņĀäļ░®ņØś ņāüĒā£Ļ░Ć ņĀĢņāüĒÖöļÉśļ®┤ņä£ ņ×ÉņŚ░ņŖżļ¤ĮĻ▓ī ĻĖēņä▒ļģ╣ļé┤ņןņØĆ ņÖäĒÖöļÉśņŚłļŗż(Fig. 2). ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņÖĆļŖö ļ│äĻ░£ļĪ£ ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ┤ ņĢłņČĢņן ĻĖĖņØ┤ņØś ļ│ĆĒÖöļÅä ņāØĻĖĖ ņłś ņ׳ļŖöļŹ░, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņĢłņČĢņן ĻĖĖņØ┤ņØś ĒÅēĻĘĀ ļ│ĆĒÖöĻ░ÆņØĆ -0.07 ┬▒ 0.05 mmņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ ļ│ĆĒÖöļŖö ņĢłĻĄ¼ņØś ņøÉņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņ£Āļ░£ĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņ┤łļלĒĢśļŖö ļŗżļźĖ ņŚ¼ļ¤¼ ņÜöņØĖļōżņŚÉ ņØśĒĢ┤ ĻĘĖ ņĀĢļÅäĻ░Ć ņāüņćäļÉśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤ņØĖļŗż.
ņĀäļ░®Ļ╣ŖņØ┤ņØś ļ│ĆĒÖöļ¤ē, ņłśņĀĢņ▓┤ ļæÉĻ╗śņØś ļ│ĆĒÖöļ¤ē, ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ ļ│ĆĒÖöĻ░ÆĻ│╝ ĻĄ┤ņĀłļźĀ ņé¼ņØ┤ņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ĒīīņĢģĒĢśņśĆņØä ļĢī ņĀäļ░®Ļ╣ŖņØ┤ļŖö r=0.475 (p=0.008), ņłśņĀĢņ▓┤ņØś ļæÉĻ╗śļŖö r=-0.184 (p=0.330), ņÖĖņāüņŚÉ ņØśĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØĆ r=0.649 (p<0.001)ļĪ£ ļČäņäØļÉśņŚłļŗż. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ņ¢ĢņĢäņ¦ä ņĀäļ░®Ļ╣ŖņØ┤ņÖĆ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØĆ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ēĻ│╝ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśļ»ĖĒĢ£ ļåÆņØĆ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņśĆĻ│Ā ĻĘĖņżæņŚÉņä£ļÅä ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØ┤ ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ĻĄ┤ņĀłļ│ĆĒÖöļ¤ēĻ│╝ ļŹö Ēü░ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņØīņØä ņĢī ņłś ņ׳ņŚłļŗż. ņłśņĀĢņ▓┤ņØś ļæÉĻ╗śļŖö ļæÉ ļ│ĆņłśņŚÉ ļ╣äĒĢ┤ ļé«ņØĆ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņśĆĻ│Ā ĻĘĖ Ļ░ÆņØĆ ņ£ĀņØśļ»ĖĒĢśņ¦Ć ņĢŖņĢśļŗż.
ņóģĒĢ®ĒĢ┤ļ│┤ļ®┤, ņÖĖņāü Ēøä ļ░£ņāØĒĢśļŖö ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņŚÉļŖö ļŗżņ¢æĒĢ£ ņÜöņØĖņØ┤ ņ×æņÜ®ĒĢ£ļŗż. ļ│Ė ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ, ņĀäļ░®Ļ╣ŖņØ┤ņØś Ļ░Éņåī, ĒÖŹņ▒ä-ņłśņĀĢņ▓┤ Ļ▓®ļ¦ēņØś ņĀäļ░®ņ£╝ļĪ£ ņØ┤ļÅÖ, ņłśņĀĢņ▓┤ ļæÉĻ╗śņØś ņ”ØĻ░ĆĻ░Ć ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņØś ņøÉņØĖņ£╝ļĪ£ ņ×æņÜ®ĒĢśļŖö Ļ▓āņØä ĒÖĢņØĖĒĢśņśĆņ£╝ļ®░ ņØ┤ ņżæ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢ, ņĀäļ░®Ļ╣ŖņØ┤ņØś ļ│ĆĒÖö, ņłśņĀĢņ▓┤ļæÉĻ╗śņØś ļ│ĆĒÖöļŖö ĻĄ¼ņ▓┤ņĀüņØĖ ļ│ĆĒÖöļ¤ēņØś ņĖĪņĀĢņØä ĒåĄĒĢ┤ ņĢī ņłś ņ׳ņŚłļŗż. ĻĘĖļ”¼Ļ│Ā ņØ┤ļ¤¼ĒĢ£ ļ│ĆĒÖöļŖö ņØ╝ņŗ£ņĀüņØ┤ļ®░ ņ╣śļŻī Ēøä ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļŖö ņÖäņĀäĒ׳ ĒÜīļ│ĄļÉśņŚłļŗż. ļśÉĒĢ£ ņÖĖņāüņŚÉ ņØśĒĢ£ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØĆ ņĀäņ▓┤ ņÖĖņāüņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöĻ░ÆņØś 53.79%ļź╝ ņ░©ņ¦ĆĒĢśņŚ¼ ņÖĖņāüņŚÉ ņØśĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ēņŚÉ ļīĆļČĆļČä ĻĖ░ņŚ¼ĒĢ©ņØä ņĢī ņłś ņ׳ņŚłĻ│Ā ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ┤ ņ¢ĢņĢäņ¦ä ņĀäļ░®Ļ╣ŖņØ┤ņÖĆ ņä¼ļ¬©ņ▓┤ņŚ░ņČĢņØĆ ņØ╝ņŗ£ņĀüņØĖ ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ēĻ│╝ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśļ»ĖĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņØīņØä ņĢī ņłś ņ׳ņŚłļŗż. ļŗżļ¦ī ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö Ļ░ü ņØĖņ×ÉļōżņØś ĻĄ¼ņ▓┤ņĀüņØĖ ĻĖ░ņŚ¼ļÅäļŖö ļČäņäØĒĢśĻĖ░ ņ¢┤ļĀżņÜ░ļ®░ ņÖĖņāüņØś ņĀĢļÅäņŚÉ ļö░ļØ╝ ņĢ×ņä£ ņäżļ¬ģĒĢ£ ļ│ĄĒĢ®ņĀüņØĖ ņÜöņØĖņØ┤ Ļ░üĻ░üņŚÉ ļö░ļØ╝ ļŗżļź┤Ļ▓ī ņ×æņÜ®ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ĒĢ£Ļ│äņĀÉņ£╝ļĪ£ļŖö ņĀüņØĆ ņłśņØś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņŚ¼ ĒøäĒ¢źņĀüņ£╝ļĪ£ ņ¦äĒ¢ēļÉ£ ņŚ░ĻĄ¼ļØ╝ļŖö ņĀÉĻ│╝ ņĖĪņĀĢĻ░ÆņØä ņłśņāü ļŗ╣ņŗ£ ļ░Å ĒÜīļ│ĄĻĖ░ ĒÅēĻĘĀĻ░Æļ¦īņ£╝ļĪ£ ļČäņäØĒĢśņŚ¼ ņżæĻ░ä ņČöņĀü Ļ│╝ņĀĢņØä ņĢī ņłś ņŚåļŗżļŖö ņĀÉņØ┤ ņ׳ļŗż. ĻĘĖļ”¼Ļ│Ā ņÖĖņāüņ£╝ļĪ£ ņØĖĒĢ£ ņĀäļ░®ņØś ņŚ╝ņ”ØņäĖĒżļĪ£ ņØĖĒĢ┤ ĒÖśņ×ÉņØś ņŻ╝Ļ┤ĆņĀü ņŗ£ļĀź ņĖĪņĀĢņØ┤ ņĀĢĒÖĢĒĢśņ¦Ć ņĢŖņØä ņłś ņ׳ņ£╝ļ®░ ĒÖśņ×É Ļ░£Ļ░£ņØĖņØś ņĢłņČĢņן ĻĖĖņØ┤ļéś ļ░▒ļé┤ņןņØś ņĀĢļÅä ļō▒ņØĆ ņāüĻ┤ĆĻ┤ĆĻ│ä ļČäņäØ ņŗ£ Ļ│ĀļĀżļÉśņ¦Ć ņĢŖņĢśļŗż. ļśÉĒĢ£ ņÖĖņāü Ēøä ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöļź╝ ņ┤łļלĒĢśļŖö ņŻ╝ņÜöĒĢ£ ļ│æņØĖ ņżæ ĒĢśļéśņØĖ ņä¼ļ¬©ņ▓┤ļ¦źļØĮļ¦ē ņé╝ņČ£ņØĆ ņ¦üņĀæņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ĒĢśņ¦Ć ļ¬╗ĒĢśņŚ¼ ļ│Ė ņŚ░ĻĄ¼ņØś ļČäņäØ ļīĆņāüņŚÉ ĒżĒĢ©ņŗ£Ēéżņ¦Ć ļ¬╗ĒĢśņśĆļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£, ļ│Ė ņŚ░ĻĄ¼ļŖö ĻĖ░ņĪ┤ņŚÉ ņ”ØļĪĆļĪ£ ņŻ╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŹś ņÖĖņāüņä▒ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņŚÉņä£ ļŹö ļéśņĢäĻ░Ć ņŚ¼ļ¤¼ ļ¬ģņØś ĒÖśņ×ÉļōżņØś ņÖĖņāüņä▒ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ļĪ£ ņØĖĒĢ£ ļ│ĆĒÖöņØś ņ×äņāü ņ¢æņāüņØä ņŗżņĀ£ ņāØņ▓┤Ļ│äņĖĪļÉ£ Ļ░ÆņØä ļČäņäØĒĢśņŚ¼ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņÜöņØĖļōżņØä ĻĖ░ņłĀĒĢśņśĆĻ│Ā, ĒŖ╣Ē׳ Ikeda et al2 ņŚ░ĻĄ¼ņŚÉņä£ņÖĆ Ļ░ÖņØ┤ ņä¼ļ¬©ņ▓┤ ņŚ░ņČĢņŚÉ ņØśĒĢ£ ĻĄ┤ņĀłļźĀņØś ļ│ĆĒÖöĻ░Ć ņÖĖņāüņŚÉ ņØśĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀłļźĀ ļ│ĆĒÖöņŚÉ Ēü¼Ļ▓ī ņśüĒ¢źņØä ļ»Ėņ╣£ļŗżļŖö Ļ▓░Ļ│╝ļÅä ļ│Ė ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ĒÖĢņØĖĒĢĀ ņłś ņ׳ņŚłļŗż. ļśÉĒĢ£ ĒĢ£ĻĄŁņØĖņŚÉņä£ ņÖĖņāü Ēøä ļ░£ņāØĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ļ│ĆĒÖöņØś ņ×äņāü ņ¢æņāüņŚÉ ļīĆĒĢ┤ ņŗżņĀ£ ņāØņ▓┤Ļ│äņĖĪļÉ£ Ļ░ÆņØś ļČäņäØņØä ĒåĄĒĢ┤ ĻĖ░ņłĀĒĢśĻ│Ā ņÖĖņāüņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢ£ ņØ╝ņŗ£ņĀü ĻĘ╝ņŗ£ņä▒ ĻĄ┤ņĀł ļ│ĆĒÖöļ¤ēĻ│╝ ļŗżļźĖ ļ│ĆĒÖöĻ░ÆļōżņØś ņāüĻ┤ĆĻ┤ĆĻ│ä ņĀĢļÅäļź╝ ĒīīņĢģĒĢ£ ņŚ░ĻĄ¼ļĪ£ņä£ ņØśļ»ĖĻ░Ć ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
Figure┬Ā1.
Correlation scatter plot between factors of myopic change and the amount of myopic refractive change. Anterior chamber depth change (r = 0.475, p = 0.008) (A) and refractive change after cycloplegia (r = 0.649, p < 0.001) (B) showed relatively higher correlation than lens thickness change (r = -0.184, p = 0.330) (C). r = partial correlation coefficient. D = diopters.
Figure┬Ā2.
Anterior chamber changes of acute angle closed patient. Clinical changes of anterior chamber angle (a, aŌĆÖ) and iris-lens diaphragm (b, bŌĆÖ) between initial examination (A) and recovery stage (B).
Table┬Ā1.
Characteristics of patients at initial examination (n = 32)
Table┬Ā2.
Comparison of clinical changes between initial examination and recovery stage
| Characteristics | Initial examination | Recovery stage | p-value* |
|---|---|---|---|
| Visual acuity | 0.43 ┬▒ 0.27 | 0.80 ┬▒ 0.20 | <0.001 |
| Intraocular pressure (mmHg) | 17.34 ┬▒ 6.20 | 15.06 ┬▒ 2.34 | 0.062 |
| Anterior chamber depth (mm) | 2.58 ┬▒ 0.29 | 2.81 ┬▒ 0.30 | <0.001 |
| Axial length (mm) | 23.19 ┬▒ 1.15 | 23.27 ┬▒ 1.16 | 0.052 |
| Lens thickness (mm) | 4.07 ┬▒ 0.24 | 3.87 ┬▒ 0.24 | <0.001 |
| Refraction (diopters) | -3.28 ┬▒ 1.39 | -0.25 ┬▒ 1.30 | <0.001 |
| Refractive change after cycloplegia (diopters) | -1.63 ┬▒ 0.65 | - | - |
| Visual acuity | 0.43 ┬▒ 0.27 | 0.80 ┬▒ 0.20 | <0.001 |
REFERENCES
1) Sedaghat MR, Momeni-Moghaddam H, Naroo SA, et al. Induced myopia secondary to blunt trauma. Case Rep Ophthalmol Med 2019;2019:1632828.




2) Ikeda N, Ikeda T, Kohno T. Traumatic myopia secondary to ciliary spasm after blunt eye trauma and reconsideration of its pathogenesis. Graefes Arch Clin Exp Ophthalmol 2016;254:1411-7.



3) Kim SI, Cha YJ, Park SE. A case report on the change of the refractive power after a blunt trauma. Korean J Ophthalmol 2008;22:53-7.



4) Ikeda N, Ikeda T, Nagata M, Mimura O. Pathogenesis of transient high myopia after blunt eye trauma. Ophthalmology 2002;109:501-7.


5) Kutner BN. Acute angle closure glaucoma in nonperforating blunt trauma. Arch Ophthalmol 1988;106:19-20.


6) Dotan S, Oliver M. Shallow anterior chamber and uveal effusion after nonperforating trauma to the eye. Am J Ophthalmol 1982;94:782-4.


7) DukeŌĆÉElder S. System of Ophthalmology, Vol. 5. Mosby: St. Louise, 1970;354-5.
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 438 View
- 44 Download
- Related articles
-
Clinical Aspects and Treatment Outcomes of Moraxella keratitis.2018 March;59(3)
Two Cases of Orbital Apex Syndrome after Blunt Orbital Trauma.2018 September;59(9)
Clinical Characteristics of Benign Eyelid Tumors.2016 February;57(2)
A Case of Bilateral Central Serous Chorioretinopathy after Blunt Trauma.2014 August;55(8)
Clinical Outcome of Retreatment after Refractive Surgery.2015 February;56(2)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



