 |
 |
| J Korean Ophthalmol Soc > Volume 64(6); 2023 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ĻĄŁņåī ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņŚ┤Ļ│Ą ĒÖśņ×ÉņŚÉņä£ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ņŗ£Ē¢ē Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢ£ ņ”ØļĪĆļź╝ Ļ▓ĮĒŚśĒĢśņŚ¼ ņØ┤ļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”ØļĪĆņÜöņĢĮ
59ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć ļé┤ņøÉ ļŗ╣ņØ╝ ļ░£ņāØĒĢ£ ņ¢æņĢłņØś ļČłĒÄĖĻ░ÉņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ņÜ░ņĢłņØś ļéśņĢłņŗ£ļĀźņØĆ 0.63ņØ┤ņŚłņ£╝ļ®░ ņĢłņĀĆĻ▓Ćņé¼ņāü ņÜ░ņĢł ņāüļ╣äņĖĪņŚÉ ĻĄŁņåī ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņŚ┤Ļ│ĄņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņŚÉņä£ ņÜ░ņĢłņŚÉ Ēøäņ£Āļ”¼ņ▓┤ļ░Ģļ”¼ Ēś╣ņØĆ ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śņ£Āņ░®ņØ┤ļéś Ļ▓¼ņØĖ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņØ┤ņŚÉ Ļ┤æļ▓öņ£äĒĢ£ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. 3Ļ░£ņøö Ēøä ĒÖśņ×ÉņØś ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØ┤ 0.16ņ£╝ļĪ£ ņĀĆĒĢśļÉśņ¢┤ ļé┤ņøÉĒĢśņŚ¼ ņŗ£Ē¢ēĒĢ£ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņŚÉņä£ ņÜ░ņĢł ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņØ┤ņŚÉ ņÜ░ņĢł ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ, ļé┤Ļ▓ĮĻ│äļ¦ēņĀ£Ļ▒░ņłĀ ļ░Å ņ£Āļ”¼ņ▓┤ ļé┤ ņ£ĪļČłĒÖöĒÖ®Ļ░ĆņŖż ņŻ╝ņ×ģņłĀņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ņłśņłĀ 1Ļ░£ņøö Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ĒÅÉņćäļÉ£ Ļ▓āņØä ĒÖĢņØĖĒĢśņśĆļŗż. 3Ļ░£ņøö Ēøä ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØś ĒśĖņĀäņØ┤ ļ│┤ņśĆņ£╝ļ®░ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØś ņ×¼ļ░£ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż.
Ļ▓░ļĪĀ
ĻĄŁņåīņĀüņØĖ ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņŚ┤Ļ│Ą ĒÖśņ×ÉņŚÉņä£ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀņØä ņŗ£Ē¢ēĒĢśļŖö Ļ▓ĮņÜ░, ļō£ļ¼╝Ļ▓ī ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ļō£ļ¼╝ņ¦Ćļ¦ī ņŗ¼Ļ░üĒĢ£ ņŗ£ļĀźņĀĆĒĢśļź╝ ņ┤łļלĒĢĀ ņłś ņ׳ļŖö ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØś ļ░£ņāØ Ļ░ĆļŖźņä▒ņØä ņŚ╝ļæÉņŚÉ ļæÉĻ│Ā Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż.
ABSTRACT
Purpose
To report a case of full-thickness macular hole (FTMH) formation secondary to demarcation laser retinopexy in a retinal break with localized retinal detachment patient.
Case summary
A 59-year-old male visited our clinic with ocular discomfort in both eyes. Uncorrected visual acuity (UCVA) was 0.63 in right eye. Large retinal break in 1:30 o/c, localized retinal detachment and laser marking scars all around the right eye were found in fundoscopic exam. Posterior-vitreous detachment or vitreomacular traction was not observed in optical coherence tomography (OCT). Demarcation laser retinopexy was performed around the margin of retinal detachment and peripheral degenerative lesions. Three months after demarcation laser retinopexy, UCVA in right eye of the patient was decreased to 0.16 and full thickness macular hole was observed on OCT examination. Pars planar vitrectomy, internal limiting membrane peeling, and SF6 gas tamponade were performed in the right eye. One month after the surgery, closure of FTMH was observed. Three months after surgery, there were no recurrence of FTMH in the right eye.
ļ¦Øļ¦ēņŚ┤Ļ│ĄņØś ņ╣śļŻīļŖö ļ¦Øļ¦ēļ░Ģļ”¼ļĪ£ņØś ņ¦äĒ¢ē ņ£äĒŚśņØ┤ ņ׳Ļ▒░ļéś ņŻ╝ļ│ĆļČĆņŚÉ ĻĄŁĒĢ£ļÉ£ ĻĄŁņåīņĀüņØĖ ļ¦Øļ¦ēļ░Ģļ”¼Ļ░Ć ļÅÖļ░śļÉśņ¢┤ ņ׳ļŖö Ļ▓ĮņÜ░ņŚÉ ņŗ£ļÅäĒĢśļ®░, ņ╣śļŻī ļ░®ļ▓Ģņ£╝ļĪ£ļŖö ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ, ļāēļÅÖņ£Āņ░®ņłĀ ļō▒ņØ┤ ņŻ╝ļĪ£ ņŗ£Ē¢ēļÉ£ļŗż.1,2 ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀņØĆ Ļ░ÉĻ░üņŗĀĻ▓Įļ¦Øļ¦ēĻ│╝ ļ¦Øļ¦ēņāēņåīņāüĒö╝ņØś ļ╣ĀļźĖ ņ£Āņ░®ņØä ņ┤ēņ¦äņŗ£Ēéżļ®░, ņāØņä▒ļÉ£ ļĀłņØ┤ņĀĆ ļ░śĒØöņØĆ ļ¦Øļ¦ēĒĢśņĢĪņØ┤ ĒŹ╝ņ¦ĆļŖö Ļ▓āņØä ļ¦ēļŖö ņןļ▓ĮņØś ņŚŁĒĢĀņØä ĒĢśņŚ¼ ļ¦Øļ¦ēļ░Ģļ”¼ļĪ£ņØś ņ¦äĒ¢ēņØä ļ¦ēĻ▓ī ļÉ£ļŗż.3 ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀņØś ĒĢ®ļ│æņ”ØņØĆ ļō£ļ¼╝Ļ▓ī ļ│┤Ļ│ĀļÉśņ¢┤ ņ׳ņ£╝ļéś, ņØ╝ļČĆņŚÉņä£ļŖö Ēøäņ£Āļ”¼ņ▓┤ļ░Ģļ”¼ Ēś╣ņØĆ ņāłļĪ£ņÜ┤ ļ¦Øļ¦ēņŚ┤Ļ│ĄņØ┤ ņ£Āļ░£ļÉśĻ▒░ļéś ļ¦Øļ¦ēņĀäļ¦ēĻ│╝ ņ£Āļ”¼ņ▓┤ ņČ£Ēśł ļō▒ņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż.4 ĻĘĖļ¤¼ļéś ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢ£ ņśłļŖö ņĀäņäĖĻ│äņĀüņ£╝ļĪ£ ļ¦żņÜ░ ļō£ļ¼╝ļ®░ ĒĢ£ĻĄŁņØĖņŚÉņä£ļŖö ņĢäņ¦ü ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņŚåļŗż.
ņĀĆņ×ÉļōżņØĆ ĻĄŁņåī ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņŚ┤Ļ│ĄņŚÉ ļīĆĒĢ£ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ņŗ£Ē¢ē Ēøä ļ░£ņāØĒĢ£ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņŚÉ ļīĆĒĢ£ ņ”ØļĪĆļź╝ Ļ▓ĮĒŚśĒĢśņŚ¼ ņØ┤ļź╝ ļ¼ĖĒŚī Ļ│Āņ░░Ļ│╝ ĒĢ©Ļ╗ś ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņØä ņżĆņłśĒĢśņśĆņ£╝ļ®░, ļÅÖĻĄŁļīĆĒĢÖĻĄÉ ņØ╝ņé░ļ│æņøÉ ņ£żļ”¼ņŗ¼ņØśņ£äņøÉĒÜī(Institutional review board)ņØś ņŖ╣ņØĖņØä ļ░øņĢä ņ¦äĒ¢ēĒĢśņśĆļŗż(IRB no 2022-04-005-006).
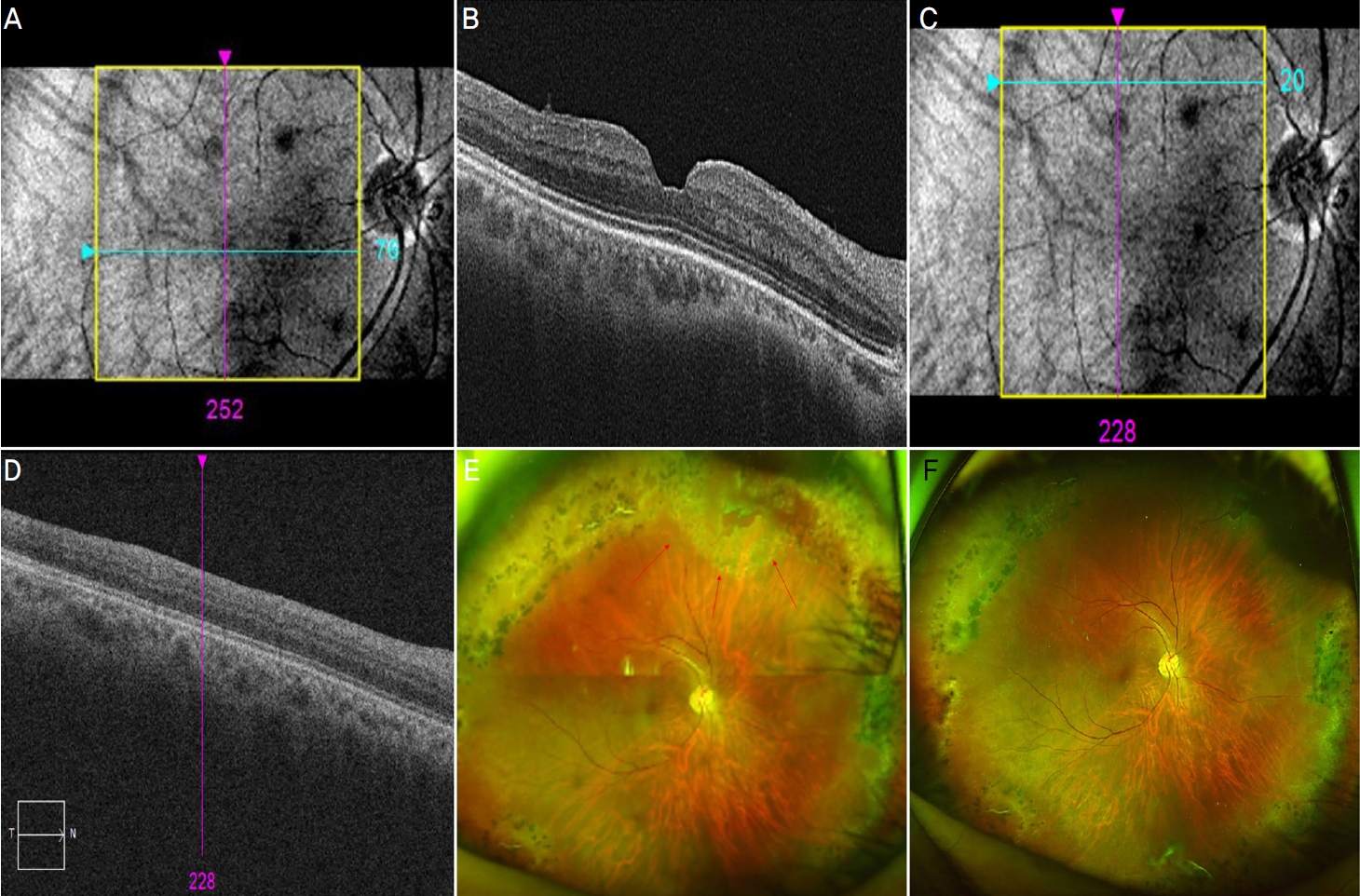
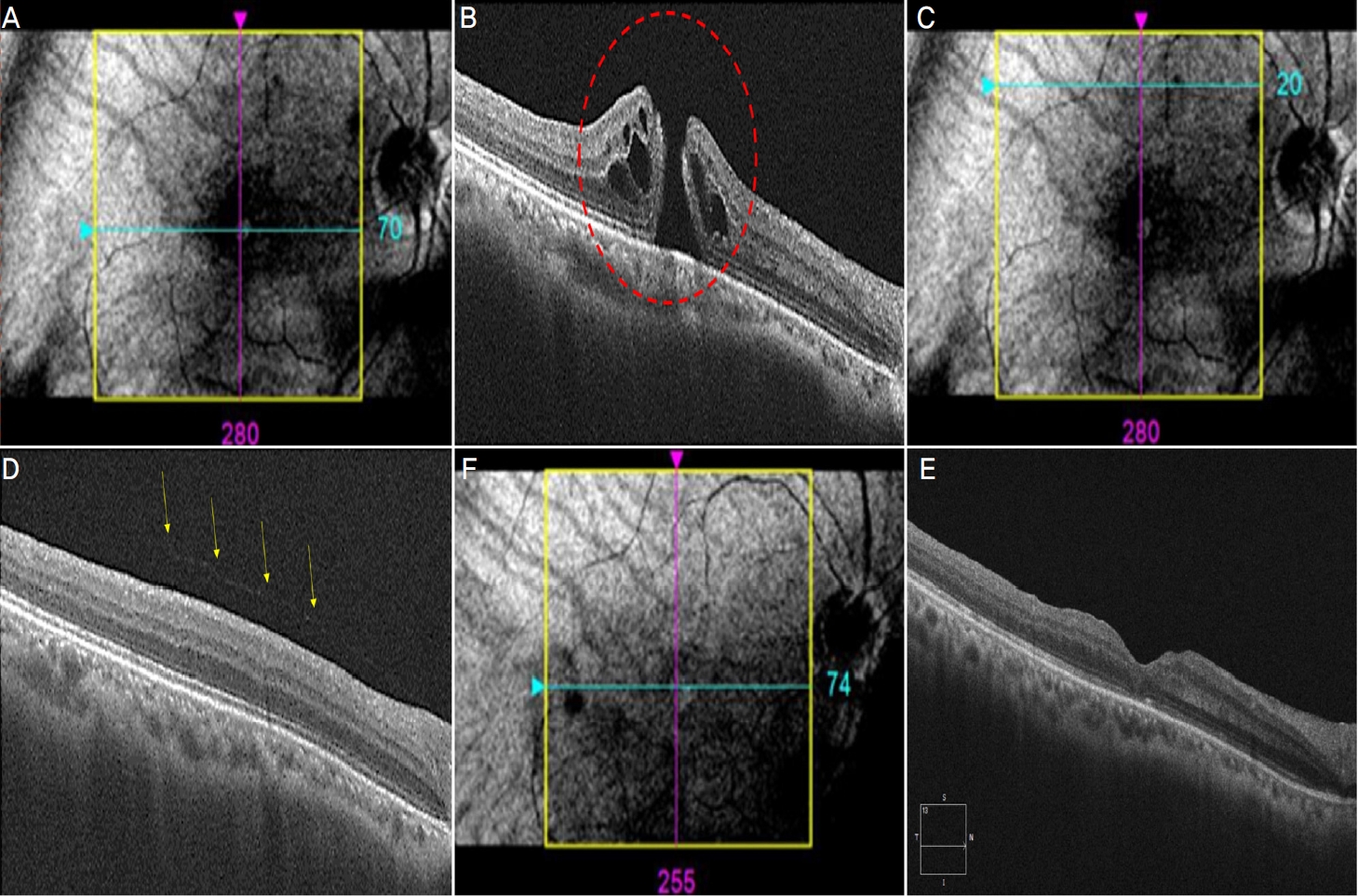
59ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć ņ¢æņĢłņØś ļČłĒÄĖĻ░ÉņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ļéśņĢłņŗ£ļĀźņØĆ ņÜ░ņĢł 0.63, ņóīņĢłņØĆ 1.0ņØ┤ņŚłļŗż. Ēśäņä▒ĻĄ┤ņĀłĻ▓Ćņé¼ Ļ▓░Ļ│╝ļŖö ņÜ░ņĢł -1.75 ĻĄ¼ļ®┤ ļööņśĄĒä░, ņóīņĢł +0.25 ĻĄ¼ļ®┤ ļööņśĄĒä░ņśĆņ£╝ļ®░, ņĢłņČĢņןņØś ĻĖĖņØ┤ļŖö ņÜ░ņĢł 24.74 mm, ņóīņĢł 23.94 mmņśĆļŗż. ņ¢æņĢł ļ¬©ļæÉ ņØĖĻ│ĄņłśņĀĢņ▓┤ņĢłņØ┤ņŚłņ£╝ļ®░ ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮĻ▓Ćņé¼ņŚÉņä£ ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļéś, ņĢłņĀĆĻ▓Ćņé¼ņŚÉņä£ ņÜ░ņĢł ņāüļ╣äņĖĪņŚÉ ĻĄŁņåī ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņŚ┤Ļ│ĄĻ│╝ ļ¦Øļ¦ē ņŻ╝ļ│ĆļČĆņŚÉ Ļ┤æļ▓öņ£äĒĢ£ ļĀłņØ┤ņĀĆ ļ░śĒØöņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 1A). ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņŚÉņä£ Ēøäņ£Āļ”¼ņ▓┤ļ░Ģļ”¼ ļ░Å ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śĻ▓¼ņØĖ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż(Fig. 1B). ņØ┤ņŚÉ ļ░Ģļ”¼ļÉ£ ļ¦Øļ¦ēņØś Ļ▓ĮĻ│äņÖĆ ņŻ╝ļ│ĆļČĆ ļ¦Øļ¦ēņØś ļ│Ćņä▒ ļČĆņ£äļź╝ ĒżĒĢ©ĒĢ£ Ļ▓ĮĻ│äļČĆņŚÉ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņŗ£Ē¢ē 1Ļ░£ņøö Ēøä ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØĆ 0.4ļĪ£ ņĖĪņĀĢļÉśņŚłņ£╝ļ®░ ņĢłņĀĆĻ▓Ćņé¼ Ļ▓░Ļ│╝ ņŻ╝ļ│ĆļČĆ ļ¦Øļ¦ēņŚÉ ļĀłņØ┤ņĀĆļĪ£ ņØĖĒĢ£ ļ░śĒØöņØ┤ ņל ĒśĢņä▒ļÉśĻ│Ā ņØ┤ņĀäņŚÉ ļ╣äĒĢ┤ ļ¦Øļ¦ēļ░Ģļ”¼Ļ░Ć ņ¦äĒ¢ēļÉśņ¦Ć ņĢŖņĢśņØīņØä ĒÖĢņØĖĒĢśņśĆļŗż(Fig. 1C). ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ņŗ£Ē¢ē 3Ļ░£ņøö Ēøä ĒÖśņ×ÉĻ░Ć ņÜ░ņĢł ņŗ£ ņĀĆĒĢśļź╝ ĒśĖņåīĒĢśļ®░ ļé┤ņøÉĒĢśņśĆļŖöļŹ░, ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØĆ 0.16ņ£╝ļĪ£ ņĀĆĒĢśļÉśņ¢┤ ņ׳ņŚłņ£╝ļ®░ ņÜ░ņĢłņŚÉ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£Ļ▓¼ļÉśņŚłļŗż(Fig. 2A). ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüĻ▓Ćņé¼ņŚÉņä£ ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śĻ▓¼ņØĖ ņåīĻ▓¼ņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļéś, ĒÖ®ļ░ś ņŻ╝ļ│ĆļČĆņŚÉņä£ļŖö Ēøäņ£Āļ”¼ņ▓┤ļ░Ģļ”¼Ļ░Ć Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 2B). ņØ┤ņŚÉ ņÜ░ņĢł ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ, ļé┤Ļ▓ĮĻ│äļ¦ēņĀ£Ļ▒░ņłĀ ļ░Å ņ£Āļ”¼ņ▓┤ ļé┤ ņ£ĪļČłĒÖöĒÖ®ņŻ╝ņ×ģņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņłśņłĀ 1Ļ░£ņøö Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ĒÅÉņćäļÉ£ Ļ▓āņØä ĒÖĢņØĖĒĢśņśĆļŗż. ņłśņłĀ 3Ļ░£ņøö Ēøä ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØĆ 0.32ļĪ£ ĒśĖņĀäļÉśņŚłņ£╝ļ®░, ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØĆ ĒÅÉņćäļÉ£ ņāüĒā£ļĪ£ Ēśäņ×¼Ļ╣īņ¦Ć ņ×¼ļ░£ ņŚåņØ┤ ņÖĖļלņŚÉņä£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæņØ┤ļŗż(Fig. 2C).
ĒÖ®ļ░śņøÉĻ│ĄņØĆ ĒŖ╣ļ░£ņä▒ņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļīĆļČĆļČäņØ┤ļéś ņÖĖņāüĻ│╝ ņĢĮļ¼╝, ņĢłĻĄ¼ ļé┤ ņŚ╝ņ”Ø ļō▒ ļŗżņ¢æĒĢ£ ņøÉņØĖņŚÉ ņØśĒĢ┤ ņØ┤ņ░©ņä▒ ĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳Ļ│Ā,5-7 Ļ┤æņØæĻ│Ā ļĀłņØ┤ņĀĆļź╝ ņØ┤ņÜ®ĒĢ£ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ĒøäņŚÉļÅä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņØīņØ┤ ļ│┤Ļ│ĀļÉśņ¢┤ ņ׳ļŗż.8
ņŻ╝ļ│ĆļČĆ ņ£Āļ”¼ņ▓┤ļ¦Øļ¦ē Ļ▓ĮĻ│äļ®┤ņØĆ ļČäļ”¼ļÉśņ¢┤ ņ׳ļÉś, ņ£Āļ”¼ņ▓┤Ēö╝ņ¦łņØ┤ ĒÖ®ļ░śņŚÉ ņ£Āņ░®ļÉśņ¢┤ ņ׳ļŖö ņāüĒā£ļŖö ĒŖ╣ļ░£ņä▒ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØś ĒśĢņä▒ņŚÉ Ļ┤ĆļĀ©ļÉ£ ņ┤łĻĖ░ ņåīĻ▓¼ņ£╝ļĪ£ ļäÉļ”¼ ņĢīļĀżņĀĖ ņ׳ļŗż. ĻĘĖ Ļ▓░Ļ│╝ļĪ£ ĒÖ®ļ░śņŚÉ ņ×æņÜ®ĒĢśļŖö Ļ▓¼ņØĖļĀźņ£╝ļĪ£ ļ¦Øļ¦ē ļé┤ ļéŁņóģņØ┤ļéś ĻĄŁņåī ļ░öĻ╣ź ļ¦Øļ¦ēņĖĄ ĒīīņŚ┤, ņżæņŗ¼ņÖĆ ļ░Ģļ”¼Ļ░Ć ļ░£ņāØĒĢ£ļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ▓¼ņØĖļĀźņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņ×æņÜ®ĒĢśļ®┤ ņżæņŗ¼ņÖĆ ņĪ░ņ¦üņØ┤ ĒīīņŚ┤ļÉśņ¢┤ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉ Ļ│ĄņØ┤ ļ░£ņāØĒĢśĻ▓ī ļÉ£ļŗż.9-12
ļ│Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ ĒÖ®ļ░śņøÉĻ│ĄņØś ļ░£ņāØ ĻĖ░ņĀäņØĆ ļ¬ģĒÖĢĒĢśņ¦ĆļŖö ņĢŖņ£╝ļéś ņŚ¼ļ¤¼ ņÜöņØĖļōżņØ┤ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│Ą ĒśĢņä▒ņŚÉ Ļ┤ĆņŚ¼ĒĢĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļ©╝ņĀĆ, ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ņØ┤Ēøä ņĀÉņ¦äņĀüņ£╝ļĪ£ ņ£Āļ”¼ņ▓┤ņÖĆ ĒÖ®ļ░śļČĆ ņé¼ņØ┤ņØś Ļ│ĄĻ░äņØ┤ ļ▓īņ¢┤ņ¦Ćļ®┤ņä£ ļ¦Øļ¦ēĒĢśņĢĪņØ┤ ĒÖ®ļ░śļČĆņŚÉ ļģĖņČ£ļÉśĻ│Ā, ņØ┤ Ļ│╝ņĀĢņŚÉņä£ ļ¦Øļ¦ēĒĢśņĢĪ ļé┤ņØś ņŚ¼ļ¤¼ ņØĖņ×ÉļōżņØ┤ ĒÖ®ļ░ś ņŻ╝ņ£äņØś ņłśņČĢņØä ņ£Āļ░£ĒĢśņśĆņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. ļśÉĒĢ£, ĻĖ░ņĀĆ ļ¦źļØĮļ¦ēņ£╝ļĪ£ļČĆĒä░ņØś ĒśłņĢĪĻ│ĄĻĖēņØ┤ ņżäņ¢┤ļōĀ ļ░Ģļ”¼ļÉ£ ļ¦Øļ¦ēņŚÉ ņŗ£Ē¢ēļÉ£ ļĀłņØ┤ņĀĆĻ░Ć ĒŚłĒśłņØä ļŹöņÜ▒ ņĢģĒÖöņŗ£ņ╝£, ņØ┤ Ļ│╝ņĀĢņŚÉņä£ ņ£Āļ”¼ņ▓┤ņÖĆ ĒÖ®ļ░śļČĆ Ļ░äņØś Ļ▓¼ņØĖļĀźņØ┤ ļŹöņÜ▒ ņ┤ēļ░£ļÉśņŚłņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. ĒŚłĒśłņØ┤ ņŗ¼ĒĢ£ ņ”ØņŗØļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”Ø ĒÖśņ×ÉņŚÉņä£ ļ▓öļ¦Øļ¦ēĻ┤æņØæĻ│Ā Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØś ļ░£ņāØņØä ļ│┤Ļ│ĀĒĢ£ ņ”ØļĪĆĻ░Ć ņØ┤ļź╝ ļÆĘļ░øņ╣©ĒĢ┤ņżĆļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. Kumar et al13ņŚÉ ņØśĒĢśļ®┤ ņ”ØņŗØņä▒ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”Ø ĒÖśņ×ÉņŚÉņä£ ņŗ£ļĀźņĀĆĒĢś, ĒÖ®ļ░ś Ļ┤ĆņŚ¼ ņ”ØņāüņØ┤ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢä ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śĻ▓¼ņØĖĻ│╝ ĒÖ®ļ░śļČĆņóģņØ┤ ņ׳ņØīņŚÉļÅä ļ▓öļ¦Øļ¦ēĻ┤æņØæĻ│Āļź╝ ņŗ£Ē¢ēĒĢ£ Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ļĀłņØ┤ņĀĆĻ┤æņØæĻ│Ā ņŗ£Ē¢ē Ēøä ņĢģĒÖöļÉ£ ļ¦Øļ¦ēņØś ĒŚłĒśłņØ┤ ĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×ÉņØś ņ×æņÜ®ņØä ņĀĆĒĢśņŗ£ņ╝£ ņä¼ņ£ĀĒÖöļź╝ ņ£Āļ░£ĒĢśņśĆņØä Ļ▓āņ£╝ļĪ£ ļ│┤ņĢśļŗż.13 ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ļ¦Øļ¦ēņĀäļ¦ēĻ│╝ ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śņ£Āņ░®ņ£╝ļĪ£ ĒÖ®ļ░śņŚÉ Ļ▓¼ņØĖļĀźņØ┤ Ļ░ĆĒĢ┤ņ¦ĆļŖö ņāüĒā£ņŚÉņä£ Ļ┤æņØæĻ│ĀļĀłņØ┤ņĀĆ ņŗ£Ē¢ē Ēøä ļĀłņØ┤ņĀĆ ļ░śĒØöņØ┤ ņä¼ņ£ĀĒÖöļÉśļ®░ ļ¦Øļ¦ēĒæ£ļ®┤Ļ│╝ ņ£Āļ”¼ņ▓┤Ļ▓ĮĻ│äļ®┤ņŚÉ ņןļĀźņØ┤ ņ£Āļ░£ļÉśĻ│Ā, ņØ┤ļĪ£ ņØĖĒĢ┤ ĒÖ®ļ░śņŚÉ Ļ░ĆĒĢ┤ņ¦ĆļŖö Ļ▓¼ņØĖļĀźņØ┤ ņ”ØĻ░ĆĒĢśņŚ¼ ĒÖ®ļ░ś ļ»ĖņäĖĻĄ¼ņĪ░ņØś ļ│ĆĒÖöĻ░Ć ņØ╝ņ¢┤ļéśĻ▓ī ļÉśļŖö Ļ▓āņØ┤ļŗż. ņØ┤ļ¤¼ĒĢ£ ļĀłņØ┤ņĀĆ ļ░śĒØöņØĆ ņŗ£Ļ░äņŚÉ ļö░ļØ╝ ņä£ņä£Ē׳ ņłśņČĢĒĢśĻ▓ī ļÉśļŖöļŹ░, ļ│Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ņÖĆ Ļ░ÖņØ┤ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ Ēøä ņłśĻ░£ņøöņØś ņŗ£Ļ░äņØ┤ Ļ▓ĮĻ│╝ĒĢ£ Ēøä ĒÖ®ļ░ś ņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓āņØ┤ ņØ┤ļ¤¼ĒĢ£ Ļ░ĆņäżņØä ļÆĘļ░øņ╣©ĒĢ┤ņżĆļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. ļ│Ė ņ”ØļĪĆ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ņÜ░ņĢł ļ¦Øļ¦ē ņŻ╝ļ│ĆļČĆņŚÉ 360ļÅäļĪ£ Ļ┤æņØæĻ│ĀļĀłņØ┤ņĀĆļź╝ ņŗ£Ē¢ēļ░øņØĆ Ļ│╝Ļ▒░ļĀźņØ┤ ņ׳ņ¢┤ ļ¦Øļ¦ēņØś ņä¼ņ£ĀĒÖöĻ░Ć ņ¦äĒ¢ēļÉśņ¢┤ ņ׳ņŚłņ£╝ļ®░ Ļ▓¼ņØĖļĀźņØ┤ ņ×æņÜ®ĒĢśĻ│Ā ņ׳ņŚłņØä Ļ▓āņ£╝ļĪ£ ņé¼ļŻīļÉ£ļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ļŖö, Ēøäņ£Āļ”¼ņ▓┤ļ░Ģļ”¼ņØś ņ¦äĒ¢ēņØ┤ļŗż. ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ļĀłņØ┤ņĀĆ ņ╣śļŻī ņĀäņŚÉļŖö Ēøäņ£Āļ”¼ņ▓┤ļ░Ģļ”¼Ļ░Ć Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśņ£╝ļéś ļĀłņØ┤ņĀĆ Ēøä ņ£Āņ░®ļÉśņ¢┤ ņ׳ļŹś ņ£Āļ”¼ņ▓┤ĒÖ®ļ░śļČĆĻ░Ć ņĀÉņ¦äņĀüņ£╝ļĪ£ ļ░Ģļ”¼ļÉśļŖö Ļ▓āņØ┤ ĒÖĢņØĖļÉśņŚłĻ│Ā, ņØ┤Ļ▓āņØ┤ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØś ļ░£ņāØņŚÉ ņśüĒ¢źņØä ļ»Ėņ│żņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. Yagi et al14ņØĆ ņĀäņ▓┤ņĖĄĒÖ® ļ░śņøÉĻ│Ą ĒÖśņ×ÉņŚÉņä£ ļ¦Øļ¦ēņŚ┤Ļ│Ą Ēś╣ņØĆ Ļ▓®ņ×ÉĒśĢļ¦Øļ¦ēļ│Ćņä▒ ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśļŖö ļ╣äņ£©ņØ┤ 35.4%ļĪ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×É(4.9%)ņÖĆ ļ╣äĻĄÉĒĢ┤ ļ¦żņÜ░ ļåÆļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŖöļŹ░, ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀļ┐Éļ¦ī ņĢäļŗłļØ╝ ļ¦Øļ¦ēņŚ┤Ļ│ĄņØä ņ£Āļ░£ĒĢĀ ņĀĢļÅäņØś Ļ░ĢĒĢ£ ņ£Āļ”¼ņ▓┤-ļ¦Øļ¦ēņ£Āņ░®ņØ┤ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØś ļ░£ņāØņŚÉ ņśüĒ¢źņØä ļ»Ėņ│żņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż.10 ļŗżļ¦ī, ĒŖ╣ļ░£ņä▒ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņŚÉņä£ ĒØöĒ׳ Ļ┤Ćņ░░ļÉśļŖö ļÜ£ļĀĘĒĢ£ ņ£Āļ”¼ņ▓┤-ĒÖ®ļ░śĻ▓¼ņØĖņØ┤ ĒÖĢņØĖļÉśņ¦ĆļŖö ņĢŖņĢä, ĒŖ╣ļ░£ņä▒ļ│┤ļŗżļŖö ņĢ×ņä£ ļģ╝ņØśĒĢ£ ĻĖ░ņĀäņ£╝ļĪ£ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀņŚÉ ņØśĒĢ┤ ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢśņśĆņØä Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗż ņé¼ļŻīļÉ£ļŗż.14
ĻĄŁņåī ļ¦Øļ¦ēļ░Ģļ”¼ļź╝ ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņŚ┤Ļ│Ą ĒÖśņ×ÉņŚÉņä£ ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ņŗ£Ē¢ē Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢ£ ņ”ØļĪĆļź╝ Ļ▓ĮĒŚśĒĢśņśĆļŗż. ļĀłņØ┤ņĀĆ ļ¦Øļ¦ēņ£Āņ░®ņłĀ ņŗ£Ē¢ē Ēøä ņĀäņ▓┤ņĖĄĒÖ®ļ░śņøÉĻ│ĄņØ┤ ļ░£ņāØĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņØīņØä ņŚ╝ļæÉņŚÉ ļæÉņ¢┤ņĢ╝ ĒĢśļ®░, ĒŖ╣Ē׳ ņłśĻ░£ņøöņØś ņŗ£Ļ░äņØ┤ Ļ▓ĮĻ│╝ĒĢ£ ĒøäņŚÉļÅä ļ░£ņāØĒĢĀ Ļ░ĆļŖźņä▒ņØä ņŚ╝ļæÉņŚÉ ļæÉĻ│Ā Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż.
Figure┬Ā1.
Ultra-wide field fundus photogragh of a 59-year-old man in the right eye. (A) Near-infrared image of the right eye with epiretinal membrane. (B) Optical coherence tomography demonstrates thin epiretinal membrane without posterior vitreous detachment or vitreomacular traction. (C) Infrared image of right eye with vitreoretinal adhesion. (D) Optical coherence tomography shows vitreoretinal adhesion before laser retinopexy. (E) Retinal break with localized retinal detachment (arrows) is observed in the superonasal side of the fundus. Previous laser scars are also observed in the periphery. (F) One month after laser retinopexy, laser scar was well formed around the retinal break.
Figure┬Ā2.
Optical coherence tomography findings 3 months after laser retinopexy. (A) Infrared image of the site of full-thickness macular hole. (B) Development of full-thickness macular hole (dotted circle) was observed. (C) Infrared image of the site showing partial posterior-vitreous detachment. (D) Partial posterior-vitreous detachment (arrows) was found in the perifovea. (E) Infrared image of macular after pars plana vitrectomy. (F) 3 months after the surgery, sealed macular hole remained stable without recurrence.
REFERENCES
1) Davis JL, Hummer J, Feuer WJ. Laser photocoagulation for retinal detachments and retinal tears in cytomegalovirus retinitis. Ophthalmology 1997 104:2053-60. discussion 2060-1.


2) McCluskey P, Grigg J, Playfair TJ. Retinal detachments in patients with AIDS and CMV retinopathy: a role for laser photocoagulation. Br J Ophthalmol 1995;79:153-6.



3) Folk JC, Sneed SR, Folberg R, et al. Early retinal adhesion from laser photocoagulation. Ophthalmology 1989;96:1523-5.


4) Greenberg PB, Baumal CR. Laser therapy for rhegmatogenous retinal detachment. Curr Opin Ophthalmol 2001;12:171-4.


5) Kim BH, Cha DM, Yu HG. A case of full thickness macular hole secondary to old traumatic choroidal rupture. J Korean Ophthalmol Soc 2014;55:312-6.

6) Panos GD, Gatzioufas Z. Macular hole formation after toxoplasmic retinochoroiditis: coincidence or rare complication? Int Ophthalmol 2013;33:219.



7) Torrell Belzach N, Vela Segarra JI, Cresp├Ł Vilimelis J, Alhayek M. Bilateral macular hole related to tamoxifen low-dose toxicity. Case Rep Ophthalmol 2020;11:528-33.




8) Rusu IM, Zizva J, Myung JS, Wald K. Delayed macular hole formation after demarcation laser photocoagulation for subclinical retinal detachment. Clin Ophthalmol 2014;8:915-7.



9) Johnson MW. Improvements in the understanding and treatment of macular hole. Curr Opin Ophthalmol 2002;13:152-60.


10) Haouchine B, Massin P, Gaudric A. Foveal pseudocyst as the first step in macular hole formation: a prospective study by optical coherence tomography. Ophthalmology 2001;108:15-22.


11) Hussain N, Hussain A, Natarajan S. Optical coherence tomographic evaluation of foveal pseudocyst in the formation of macular hole. Indian J Ophthalmol 2003;51:353-5.

12) Gass JD. Idiopathic senile macular hole. Its early stages and pathogenesis. Arch Ophthalmol 1988;106:629-39.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 703 View
- 42 Download
- Related articles
-
A Case of Adult Orbital Lymphatic Malformation in the Lacrimal Gland.2019 April;60(4)
A Case of Retained Descemet's Membrane after Penetrating Keratoplasty.2013 May;54(5)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



