 |
 |
| J Korean Ophthalmol Soc > Volume 63(1); 2022 > Article |
|
국문초록
ABSTRACT
Purpose
To report four cases of toxic anterior segment syndrome after cataract surgery under intracameral 0.5% lidocaine anesthesia.
Case summary
Four patients had a decrease in visual acuity within 3 days of undergoing cataract surgery. There was evidence of anterior chamber inflammation with corneal edema and opacity. Toxic anterior segment syndrome was diagnosed on the basis of negative microbial cultures and clinical features. Three patients were treated with systemic and topical steroids, and one was treated with topical steroids only. Three months postoperatively, three patients had good visual acuity without inflammation or corneal edema. However, one patient, who did not receive systemic steroids, exhibited persistent corneal edema and required endothelial keratoplasty.
Conclusions
Toxic anterior segment syndrome is a surgical complication that requires immediate treatment. Systemic steroids can be helpful with topical steroids. Clinicians should ensure that measures are taken to avoid contamination of surgical procedure with toxic substances to prevent toxic anterior segment syndrome.
독성전방증후군은 수술 후 급성으로 발생하는 전방에 국한된 비감염성 염증반응을 말한다[1,2]. 수술 후 발생하는 안내염과 독성전방증후군은 임상증상이나 경과가 유사한 경우가 많고, 배양검사에도 음성인 경우가 많아 감별이 쉽지 않지만, 치료법이 다르기에 두 질환의 감별이 중요하다[3,4]. 전형적인 독성전방증후군의 임상 소견으로는 각막부종, 전방세포 증가, 전방축농 등이 확인되며, 심할 경우 각막내피세포수 감소, 홍채 및 섬유주의 손상으로 이어지는 경우도 있다[5]. 일반적으로 독성전방증후군은 백내장수술 후 0.2-0.8%의 빈도로 보고되고 있으며, 그 외 각막이식술, 유리체절제술 등 다양한 안내 수술 후에도 발생할 수 있다[6,7].
독성전방증후군의 원인은 다양한 것으로 알려져 있는데, Sengupta et al [6]에 따르면 독성전방증후군으로 진단된 다수에서 명확한 원인을 찾지 못하는 경우가 많다고 보고하였다. 현재까지 알려진 독성전방증후군과 관련된 주요 원인으로는 수술 중 사용되는 관류액의 pH나 이온 구성에 문제가 있거나 사용하는 약제, 마취약, 방부제로 인한 경우, 재사용되는 캐뉼라나 관에 남아있는 점탄물질이나 세척제 성분으로 인한 경우, 제거되지 않은 수정체피질에 의한 면역 반응에 의한 경우, 관류액이 박테리아 내독소에 오염된 경우 등이 있다[1,2]. 약제에 의한 염증반응으로 인한 것 중에는, 술 후 안내염을 예방하기 위해 시행된 전방 내 항생제 주입, 충분한 마취를 위한 전방내 마취제 주입 등이 국외에서 일부 보고되었으며[1,2], 이후 백내장수술 시 사용하는 약제에 대한 관심이 증가되고 있는 실정이다. 이에 저자들은 전방내 0.5% 리도카인 주입 후 시행된 백내장수술 후, 시력저하와 함께 급성 염증반응을 보여 독성전방증후군으로 진단한 뒤, 전신 스테로이드치료를 시행하여 좋은 결과를 보였던 4례를 소개하고, 이를 문헌 고찰과 함께 보고하고자 한다.
47세 여자 환자가 백내장수술 후 우안 각막혼탁 및 부종 소견으로 의뢰되었다. 기저병력은 없었으며, 내원 3일 전 우안 백내장, 2일 전 좌안 백내장수술 외 안과적 수술력은 없었다. 술 전 검사에서 특이 소견은 없었으며, 전방내 0.5% 리도카인 주사로 마취를 시행한 후, 예정된 수정체초음파유화술 및 인공수정체삽입술을 시행하였다. 백내장 술 후 1일째 경과 관찰 시 최대교정시력은 우안 안전수지, 안압은 우안 10 mmHg, 좌안 10 mmHg로 확인되며, 전반적인 각막부종이 확인되었다. 술 후 3일째까지 경과 관찰 시에도 지속되는 시력호전 없이 지속되는 각막부종 소견으로 본원으로 전원되었다. 최대교정시력은 우안 안전수지에서 교정되지 않았고, 좌안 1.0, 안압은 우안 8 mmHg, 좌안 9 mmHg로 측정되었다. 세극등현미경 및 각막단층촬영검사상 우안 위쪽 각막윤부 근처를 제외한 전반적인 각막부종이 관찰되었고, 전방세포는 확인되지 않았으며 안저검사에서 특이 소견은 없었다(Fig. 1A). 무균적으로 전방수검체를 채취하여 미생물배양검사를 시행 후, 점안 스테로이드제 0.1% prednisolone acetate (Pred-forte®, Allergan, Irvine, CA, USA)의 투약 횟수를 하루 4회에서 8회로 증가하였으며, 항생제 1.5% levofloxacin (Cravit®, Santen Pharmaceutical Co., Ltd., Osaka, Japan) 점안은 4회 지속하면서, 경구 스테로이드제를 1 mg/kg으로 복용하기 시작하였다. 술 후 7일째 우안 시력은 0.04, 안압은 10 mmHg로 측정되며, 각막 1/3 상부가 맑아지는 양상이 관찰되었다(Fig. 1B). 술 후 2주경 우안 시력은 0.15, 안압은 8 mmHg로 측정되었으며, 상측 1/2 부분 각막부종이 점차 감소하는 모습이 관찰되었다. 술 후 1개월째 우안 시력은 0.9, 안압 12 mmHg로 확인되었으며, 세극등현미경검사에서 각막부종은 완전히 회복되었지만(Fig. 1C), 경면현미경(SP-1P®, Topcon, Tokyo, Japan) 검사에서 내피세포수가 현저히 감소된 소견이 관찰되었다. 술 후 6개월까지 경과 관찰 시 시력 및 각막 상태는 양호한 상태로 유지되었다.
77세 남자 환자가 우안 백내장수술 후 시력저하를 호소하여, 우안 각막부종 소견으로 의뢰되었다. 기저병력은 없었으며, 2일 전 우안 백내장수술 외 안과적 수술력은 없었다. 술 전 검사에서 특이 소견은 없었으며, 전방내 0.5% 리도카인 주사로 마취를 시행한 후 예정된 수정체초음파유화술 및 인공수정체삽입술을 시행하였다. 수술 후 1일째, 최대교정시력은 우안 안전수지, 안압은 12 mmHg로 확인되었으며, 심한 각막부종으로 추가적인 치료를 위해 의뢰되었다. 수술 후 2일째 본원 검사상 최대교정시력은 우안 안전수동에서 교정되지 않았으며, 좌안 0.9로 측정되었고, 안압은 우안 11 mmHg, 좌안 10 mmHg로 측정되었다. 세극등현미경검사상 우안 이측 일부를 제외한 각막 전반부에 걸친 각막실질부종과 데스메막주름 소견이 관찰되었으며, 전방세포는 확인되지 않았고 안저검사에서 특이 소견은 없었다(Fig. 2A). 전방천자를 통한 배양검사를 시행한 뒤, 점안 스테로이드제 0.1% prednisolone acetate (Allergan)의 투약 횟수를 하루 4회에서 6회로 증가하였으며, 항생제 1.5% levofloxacin (Santen Pharmaceutical Co., Ltd.) 점안은 4회 지속하였고, 경구 스테로이드제를 1 mg/kg으로 복용하기 시작하였다. 술 후 2주경, 우안 시력은 안전수동, 안압은 10 mmHg로 측정되나, 이측 및 비측 일부의 각막부종은 호전되는 양상을 보여 경구 스테로이드제 감량을 시작하였다(Fig. 2B). 술 후 1개월 우안 시력은 0.2, 안압은 10 mmHg로 측정되었으며, 세극등현미경검사상 중심부 각막부종의 호전이 관찰되어 점안 스테로이드제 및 항생제의 횟수 감소와 더불어 경구 스테로이드제를 지속적으로 감량하였다. 술 후 3개월째 우안 최대교정시력은 0.7, 안압은 10 mmHg로 측정되었으며, 세극등현미경검사상 각막은 깨끗하게 유지되었지만(Fig. 2C), 경면현미경검사상 각막내피세포수가 술 전에 비해 현저히 감소된 소견이 관찰되었다.
61세 여자 환자가 좌안 백내장수술 후 1일째 좌안 시야 흐림을 호소하였다. 기저병력으로는 협심증, 골다공증으로 약물 복용 중이었으며, 좌안 백내장수술 외 다른 안과적 병력은 없었다. 술 전 검사에서 특이 소견이 관찰되지 않아, 전방내 0.5% 리도카인 마취를 시행한 후 예정된 수정체초음파유화술 및 인공수정체삽입술을 시행하였다. 수술 후 1일째 좌안 시력은 0.05, 안압은 13 mmHg로 확인되었으며, 세극등현미경검사상 전방내 세포는 2+로 관찰되고, 각막 전반부에 걸친 각막부종과 더불어 각막중심부에 가장 심한 각막부종 및 데스메박주름 소견이 관찰되었다(Fig. 3A). 항생제 1.5% 점안은 4회, 점안 스테로이드제 0.1% prednisolone acetate (Allergan) 6회를 점안하면서, 경구 스테로이드제 0.5 mg/kg으로 복용하기 시작하였다. 2주째 좌안 시력은 0.1 안압은 17 mmHg로 측정되었고, 세극등현미경 검사상 좌안 각막부종 및 데스메막주름이 감소되어 경구 스테로이드제를 지속적으로 감량하였다(Fig. 3B). 1달째 좌안 시력은 0.8, 안압 19 mmHg로 측정되었고, 세극등현미경검사상 각막부종이 호전된 양상으로 관찰되었다(Fig. 3C).
56세 여자 환자가 좌안 백내장수술 후, 좌안 시력저하 및 각막부종 소견으로 의뢰되었다. 환자는 기저병력이 없었으며, 내원 7일 전 좌안 백내장수술 외 안과적 수술력은 없었다. 술 전 검사에서 특이 소견이 없어, 전방내 0.5% 리도카인 마취를 시행한 후 예정된 수정체초음파유화술 및 인공수정체삽입술을 시행하였다. 백내장수술 후 2일째 좌안 시력저하를 호소하였으며, 좌안 스테로이드 점안액 0.1% prednisolone (Allergan), 항생제 점안액 1.5% levofloxacin (Santen Pharmaceutical Co., Ltd.)을 사용하였으나, 호전되지 않은 채로 수술 후 7일째 본원에 의뢰되었다. 좌안 최대교정시력은 안전수동, 안압은 8 mmHg로 측정되었으며, 세극등현미경검사상 좌안 각막부종, 데스메막주름이 각막 전반에 걸쳐 관찰되었다(Fig. 4A). 전방수를 채취하여 미생물 배양검사를 시행한 뒤, 항생제 점안액을 유지하며, 스테로이드 점안액의 투여 횟수를 하루 4번에서 8회로 증가시켰다. 술 후 2주경 좌안 시력은 안전수동, 안압은 9 mmHg로 측정되며, 각막부종 및 데스메막주름은 지속되었다. 술 후 1개월 좌안 시력은 안전수동, 안압은 9 mmHg로 측정되었으며, 세극등현미경 및 각막단층촬영검사상 각막부종 및 데스메막주름은 일부 감소하였으나 여전히 유지되었다. 술 후 6개월까지 좌안 시력호전이 없는 상태로 각막부종이 여전히 지속되어(Fig. 4B), 좌안 데스메막박리각막내피이식술을 시행하였다. 부분층 각막이식술 후 6개월째 좌안 시력 0.6, 안압 15 mmHg로 측정되고 각막내피세포수는 1,358/mm2로 확인되었으며, 세극등현미경검사상 각막은 깨끗하게 유지되었다(Fig. 4C).
전형적인 독성전방증후군은 수술 후 12-24시간 이내에 발생하여 전반적인 각막부종, 시력저하, 안압상승, 전방에 국한된 염증반응이 관찰되며, 배양검사에서 음성으로 확인되고, 스테로이드제 치료로 호전을 보이는 비감염성 급성 염증을 말한다[1,2]. 이러한 임상양상이 감염에 의한 안내염과 유사하기 때문에, 독성전방증후군을 의심하기 전에는 항상 안내염을 배제할 만한 증거가 있어야 한다. 수술 후 발생한 안내염과 독성전방증후군은 임상적으로 감별이 쉽지는 않지만, 일반적으로 안내염은 독성전방증후군보다 임상적으로 심한 통증 및 시력저하를 동반하며, 전방축농, 전방의 염증성 섬유막, 유리체 내의 혼탁 소견이 관찰되는 경우가 많다[3]. 본 연구의 4개 증례에서는 임상적으로 각막부종으로 인한 시력저하는 관찰되었으나, 통증이 거의 없거나 경미하였으며, 전방축농, 전방의 염증성 섬유막, 유리체내의 혼탁 소견이 명확히 관찰되지 않았다. 증례 1, 2, 4에서는 배양검사를 시행하여 음성 소견을 확인하였지만, 증례 3에서는 임상적으로 다른 염증 소견에 비해 각막부종이 중심부에만 두드러진 경향을 보였고 전방에 국한된 염증 소견을 보여 배양검사를 시행하지 않고 독성전방증후군을 먼저 의심하여 치료하였다.
독성전방증후군의 원인으로 현재까지 알려진 것은 수술 중 사용되는 인공수정체 및 인공수정체 보관액과 관련된 경우, 재사용되는 캐뉼라나 관에 남아있는 점탄물질과 관련된 경우, 관류액의 pH나 이온 구성에 문제가 있거나 박테리아 내독소에 오염된 경우, 전방으로 주입되는 항생제 및 마취제 등이 있다[1,2]. 네 가지 증례 모두 관류액은 평형염액(balanced salt solution)을 사용하였고, 점탄물질은 서로 다른 1.0% 히알루론산 제품을 사용하였으며, 그 외 전방내 항생제 주입 등의 시술은 없었다. 또한 캐뉼라 및 관류/흡입기 말단부는 소독과 세척을 시행한 후 재사용하였다. 수술 후 경과 관찰 시 전방 내 관찰되는 수정체피질은 없었으며, 수술 전 검사에서 확인된 환자들의 핵경화도는 Lens Opacity Classification System III에 따라 grade 2, 초음파 시간은 25-35초, 누적소비에너지(cumulative dissipated energy)는 6-8초로 측정되었다. Kausar et al [8]의 연구에서는 백내장 수술 시 초음파 시간이 61초 이상의 환자에서 다양한 정도의 각막부종이 발생함을 주장하였으며, 본 증례들의 핵경화도, 초음파 시간, 유효 초음파 시간 등을 고려하였을 때, 초음파에너지에 의한 각막부종의 가능성은 낮을 것으로 판단하였다. 이러한 분석한 결과 공통적으로 수술 과정에서 마취를 위해 시행된 전방내 0.5% 리도카인 주입이 시행되었으며, 그 외 독성전방증후군을 유발할 만한 다른 원인은 찾지 못하였다. 전방내 리도카인 단독 주입으로 인해 독성전방증후군이 발생한 보고는 찾을 수 없었으나, Bielory et al [9]은 백내장수술에서 사용된 benzalkonium chloride 방부제가 포함된 1% 리도카인 및 2.5% 페닐레프린을 전방내 주입 후 발생한 독성전방증후군 3례를 보고하였으며, 술 후 심한 염증으로 인해 점안 스테로이드제 치료를 하였으나, 각막부종 및 각막혼탁이 지속되어 전층각막이식 및 데스메막박리각막이식술로 치료하였음을 보고한 바 있다. 본 증례들에서 사용된 리도카인은 방부제가 포함되지 않은 것으로, 리도카인 0.5% 제품을 희석 없이 사용하였기에 기타 성분에 의한 독성전방증후군의 가능성은 낮을 것으로 판단하였다. Jung et al [10]의 연구에 따르면 백내장수술 시 마취를 위하여 전방내 주입한 1% 리도카인은 각막내피세포의 형태에는 영향을 미치지 않았다고 보고하였고, Park and Her [11]은 백내장수술 시 전방내 리도카인 마취를 시행한 군과 시행하지 않은 군 모두에서 각막내피세포 부전 등의 합병증은 차이가 없었음을 보고하였다. 하지만, Kim et al [12]은 1% 리도카인을 각막에 접촉한 뒤 일시적인 각막내피부종이 발생할 수 있음을 확인하였으며, Eleftheriadis and Liu [13]의 연구에 따르면 전방내 마취제 주입과 점탄물질을 사용 시 각막내피기능부전으로 인해 각막부종을 발생시킬 수 있음을 주장하였다. 또한, Yu et al [14]은 인간 각막내피세포의 리도카인 독성 효과에 대하여 보고하였는데, 0.125% 이상의 리도카인 농도는 인간 각막내피세포에서 세포자멸사가 유발되는 최소 농도라고 제시하였다. 이는 in vitro로 시행된 실험으로 실제 백내장수술에서 리도카인이 전방에 주입되어 각막내피세포에 노출되는 조건과는 차이는 있을 수 있지만, 리도카인의 각막내피세포 독성이 일정 농도 이상에서는 발생할 수 있음을 추측해 볼 수 근거가 될 수 있겠다. Hernandez-Bogantes et al [1]은 리도카인은 백내장수술 시 일반적으로 흔히 사용되는 마취제이지만, 전방내 주입 시 안전성에 대해서는 논란이 있으며, 독성전방증후군의 원인 중 한 가지로 제시하고 있다. 이처럼 백내장수술 시 사용하는 전방내 리도카인의 각막내피세포 독성에 대해서는 아직 논란이 되고 있는 실정이지만, 본 증례에서는 전방으로 주입된 0.5% 리도카인이 각막내피세포부전을 야기했을 가능성을 충분히 고려해볼 수 있겠다.
일반적으로 독성전방증후군의 치료는 점안 스테로이드를 통해 전방내 염증을 감소시키는 것으로 알려져 있다. 초기 몇 일 동안에는 1-2시간 간격으로 사용하다가, 추후 점진적으로 감량하게 되지만, 염증의 중증도에 따라서 때로는 스테로이드 결막하주사를 시행하거나 경구 스테로이드 제제를 사용하기도 한다. 본 증례에서는 증례 4를 제외한 3개의 증례에서는 점안 스테로이드제와 더불어 경구 스테로이드제 복용을 함께 시행하였으며, 3개의 증례 모두에서 후유증을 남기지 않고 각막부종 및 시력이 회복된 모습을 확인할 수 있었다. 하지만 증례 4에서는 경구 스테로이드제 복용 없이 점안 스테로이드 제제를 충분히 사용하였으나, 각막부종 및 내피부전이 장기간 지속되어 데스메막박리내피각막이식술을 시행한 이후 시력을 회복할 수 있었다. 즉, 증례 4의 경우 치료 시기가 다른 증례보다 다소 늦었던 점과 전신 스테로이드치료 유무가 예후에 영향을 미쳤을 것으로 사료된다. Ghita et al [15]의 연구에 따르면, 백내장수술 후 관리에서 점안 스테로이드 단독 사용군과 점안 스테로이드와 함께 전신 스테로이드 병용 사용군의 수술 후 시력, 중심각막두께, 각막내피세포수 등을 비교하였을 때, 연성 백내장에서는 유의미한 차이는 보이지 않았지만, 수술 후 내피세포기능부전 및 내피세포수 감소 등이 유발될 수 있는 경성백내장 군에서 전신 스테로이드 사용 시 수술 후 1달째 내피세포수에 있어서 유의한 차이를 보였으며, 전신 스테로이드 사용이 각막내피세포 유지에 있어 효과적일 수 있음을 주장하였다. 이와 유사하게 점안 스테로이드 및 전신 스테로이드를 병용 사용한 3개의 증례에서는 빠른 호전을 보였으며, 이는 각막내피세포의 기능 회복으로 인한 것으로 생각되며, 이를 근거로 점안 스테로이드제와 더불어 전신 스테로이드제의 사용이 도움되었을 것으로 추측된다. 향후 국소 및 전신 스테로이드 투여 시 치료 효과 비교에 관한 연구가 필요할 것으로 사료된다.
본 증례는 백내장수술 중 전방내 0.5% 리도카인 마취 후 발생한 독성전방증후군을 보고한 국내 첫 번째 증례들이다. 백내장수술 시 전방에 주입되는 리도카인으로 인한 독성전방증후군에 대해서는 아직 논란이 많지만, 하나의 원인으로서 고려되어야 할 것이다. 안구내 수술 후 발생하는 염증이 일정 기간 동안 집중적으로 발생 빈도가 높아지는 경우, 안내 수술 시 사용하였던 모든 약제에 관하여 파악이 필요할 것으로 생각되며, 안내 수술 전 수술 과정에서 사용되는 모든 약제에 관해서는 주의가 필요할 것으로 사료된다. 또한, 치료로는 점안 스테로이드만으로 효과적인 회복을 기대할 수도 있겠지만, 일부에서는 전신 스테로이드제 사용을 통해 급성 염증반응 및 각막부종 감소 등을 기대할 수 있을 것으로 생각된다. 하지만 본 증례를 일반화하기에는 제한적일 수 있으며, 향후 유사한 증례를 모아 점안 스테로이드 및 전신 스테로이드 사용을 비교하는 연구도 필요할 것으로 생각된다.
Figure 1.
Slit-lamp pictures of case 1. (A) Diffuse corneal edema and opacity were observed at 3 days after cataract surgery. (B) After treatment of systemic and topical steroids, superior cornea became clear at 7 days postoperatively. (C) At postoperative 1 month, corneal edema and anterior chamber inflammation fully recovered.

Figure 2.
Slit-lamp pictures of case 2. (A) Severe corneal edema and Descemet’s folds were observed at 2 days after cataract surgery. (B) These reactions diminished gradually with the use of intensive topical and systemic steroids. (C) Corneal edema and Descemet’s folds were fully resolved 3 months after the surgery.
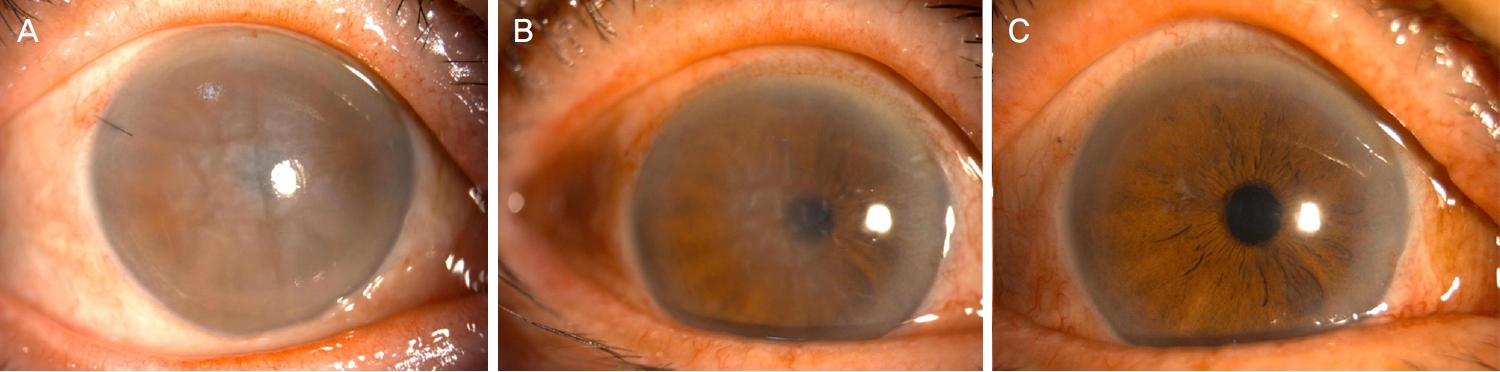
Figure 3.
Slit-lamp pictures of case 3. (A) Corneal edema with Descemet’s folds were observed at 1 day after cataract surgery. (B) Treatment of topical and systemic steroids were immediately performed and corneal edema was gradually decreased. (C) At postoperative 1 month, corneal edema fully recovered.
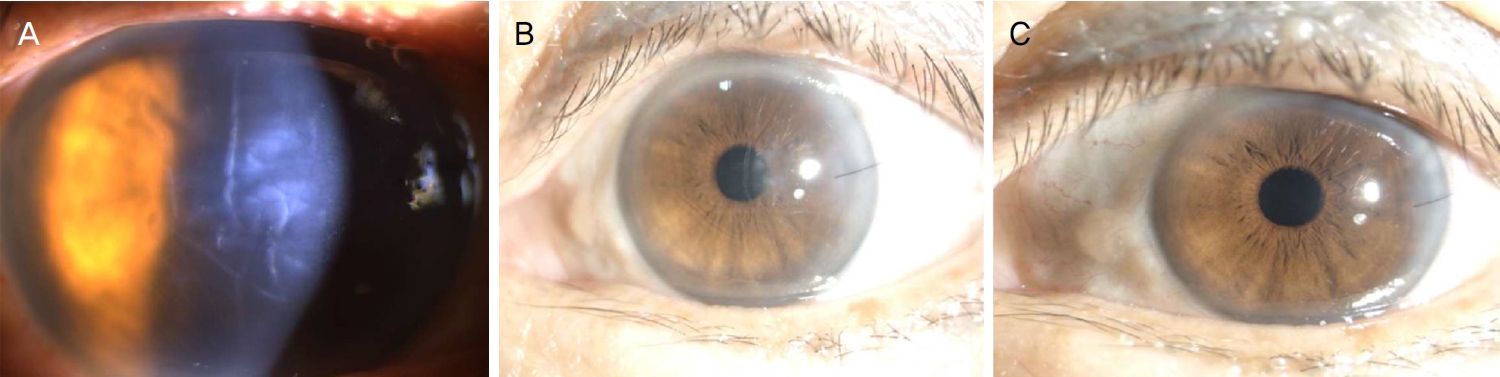
Figure 4.
Slit-lamp pictures of case 4. (A) Slit-lamp picture demonstrated severe corneal edema with prominent Descemet’s folds at 7 days after cataract surgery. (B) Despite of intense topical steroid treatment, corneal edema persisted until 6 months postoperatively. Given the persistent corneal edema and poor vision, the patient underwent Descemet stripping automated endothelial keratoplasty (DSAEK). (C) Cornea maintained clear at 1 year postoperatively after DSAEK.

REFERENCES
1) Hernandez-Bogantes E, Navas A, Naranjo A, et al. Toxic anterior segment syndrome: a review. Surv Ophthalmol 2019;64:463-76.


2) Park CY, Lee JK, Chuck RS. Toxic anterior segment syndrome-an updated review. BMC Ophthalmol 2018;18:276.



3) Sengillo JD, Chen Y, Perez Garcia D, et al. Postoperative endophthalmitis and toxic anterior segment syndrome prophylaxis: 2020 update. Ann Transl Med 2020;8:1548.



4) Mamalis N. Intracameral medication: is it worth the risk? J Cataract Refract Surg 2008;34:339-40.


5) Price FW Jr, Price MO. Descemet's stripping with endothelial keratoplasty in 200 eyes: early challenges and techniques to enhance donor adherence. J Cataract Refract Surg 2006;32:411-8.

6) Sengupta S, Chang DF, Gandhi R, et al. Incidence and long-term outcomes of toxic anterior segment syndrome at Aravind Eye Hospital. J Cataract Refract Surg 2011;37:1673-8.


7) Hwang KY, Yang JW, Lee YC, Kim SY. Toxic anterior segment syndrome following cataract surgery. J Korean Ophthalmol Soc 2011;52:690-5.

8) Kausar A, Farooq S, Akhter W, Akhtar N. Transient corneal edema after phacoemulsification. J Coll Physicians Surg Pak 2015;25:505-9.

9) Bielory BP, Shariff A, Hussain RM, et al. Toxic anterior segment syndrome: inadvertent administration of intracameral lidocaine 1% and phenylephrine 2.5% preserved with 10% benzalkonium chloride during cataract surgery. Cornea 2017;36:621-4.


10) Jung KJ, Kim JH, Byun YJ. The effects of unpreserved lidocaine on the corneal endothelium during cataract surgery. J Korean Ophthalmol Soc 1999;40:3349-54.
11) Park JL, Her J. Efficacy of intracameral lidocaine during phacoemulsification in vitrectomized eye. J Korean Ophthalmol Soc 2002;43:2136-43.
12) Kim T, Holley GP, Lee JH, et al. The effects of intraocular lidocaine on the corneal endothelium. Ophthalmology 1998;105:125-30.


13) Eleftheriadis H, Liu C. Influence of ophthalmic viscosurgical device on the effects of intracameral anesthesia and stains. J Cataract Refract Surg 2001;27:11-2.


14) Yu HZ, Li YH, Wang RX, et al. Cytotoxicity of lidocaine to human corneal endothelial cells in vitro. Basic Clin Pharmacol Toxicol 2014;114:352-9.


15) Ghita AC, Ghita AM, Noaghi M, Popa Cherecheanu A. The corticosteroids effect on corneal endothelial cell in pulse therapy, specific to the cataract surgery. J Med Life 2014;7:46-53.
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,126 View
- 72 Download
- Related articles
-
Toxic Anterior Segment Syndrome Following Cataract Surgery.2011 June;52(6)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



