ņĖĪļæÉļÅÖļ¦źņŚ╝(temporal arteritis)ņØĆ ņĖĪļæÉļÅÖļ¦ź, ĒøäļæÉļÅÖļ¦ź ļō▒ Ēæ£ņ×¼ņä▒ ļćīĒśłĻ┤ĆņØś ļ¦īņä▒ ņ£ĪņĢäņóģņä▒ ņŚ╝ņ”Øņ£╝ļĪ£ Ļ▒░ļīĆņäĖĒżļÅÖļ¦źņŚ╝(giant cell arteritis)ņØ┤ļØ╝Ļ│Ā ĒĢśĻĖ░ļÅä ĒĢ£ļŗż. ņĖĪļæÉļÅÖļ¦źņŚ╝ņØ┤ ļÆżņä¼ļ¬©ņ▓┤ļÅÖļ¦źņØä ņ╣©ļ▓öĒĢśņŚ¼ ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø(arteritis anterior ischemic optic neuropathy)ņØ┤ ļ░£ņāØĒĢ£ļŗż[1,2]. ņĖĪļæÉļÅÖļ¦źņŚ╝ņØś ņ×äņāüņ¢æņāüņØĆ ņŻ╝ļĪ£ ļæÉĒåĄ, ļæÉĒö╝ ņĢĢĒåĄ, ļ░£ņŚ┤ ļ░Å Ēä▒ Ļ┤ĆņĀł ĒīīĒ¢ē, ĒĢśņ¦Ć Ļ┤ĆņĀł ĒīīĒ¢ē ļō▒ Ļ┤ĆņĀł ņ”ØņāüņØ┤ ņ׳ņ£╝ļ®░ 30%ņŚÉņä£ ņŗ£Ļ░ü ņ”ØņāüņØä ļ│┤ņØ┤ļ®░ 15%ņŚÉņä£ ņŗ£ļĀźņĀĆĒĢśļź╝ ņØ╝ņ£╝ĒéżļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[2]. ņ×äņāüņĀüņ£╝ļĪ£ ņĖĪļæÉļÅÖļ¦źņŚ╝ņØä Ļ░ĢĒĢśĻ▓ī ņŗ£ņé¼ĒĢśļŖö ņ¦äļŗ© ĻĖ░ņżĆņ£╝ļĪ£ļŖö ņāłļĪŁĻ▓ī ļ░£ņāØĒĢ£ ĻĄŁņåīņĀüņØĖ ļæÉĒåĄ, Ēä▒ Ļ┤ĆņĀł ĒīīĒ¢ē, Ēæ£ņ×¼ņä▒ ņĖĪļæÉļÅÖļ¦ź ņ┤ēņ¦ä ņŗ£ ņĢĢĒåĄ, ņĀüĒśłĻĄ¼ņ╣©Ļ░ĢņåŹļÅä(erythrocyte sedimentation rate) ņāüņŖ╣ ļō▒ņØ┤ ņ׳ļŗż[3]. ĻĘĖļ¤¼ļéś ņĖĪļæÉļÅÖļ¦źņŚ╝ņØś ĒÖĢņ¦ä ļ░®ļ▓ĢņØĆ ņĖĪļæÉļÅÖļ¦źņāØĻ▓ĆņØ┤ļŗż. ņĖĪļæÉļÅÖļ¦źņāØĻ▓ĆņØĆ ĒŖ╣ņØ┤ļÅäĻ░Ć ļåÆņĢä ņ¦äļŗ©ņĀü Ļ░Ćņ╣śĻ░Ć ļåÆņØĆ Ļ▓Ćņé¼ņØ┤ļéś ņāØĻ▓Ć ņĪ░ņ¦üņØś ņ¢æņØ┤ ļČłņČ®ļČäĒĢśĻ▒░ļéś ļŗ©ņĢł ņ╣©ļ▓öņØĖ Ļ▓ĮņÜ░ ļō▒ņ£äņØīņä▒ņØ┤ ļéśņś¼ ņłś ņ׳ņ¢┤ ņ×äņāüņĀü ņ”ØņāüĻ│╝ ņŚ░Ļ┤Ćņŗ£ņ╝£ ņ¦äļŗ©ņŚÉ ņé¼ņÜ®ĒĢ┤ņĢ╝ ĒĢ£ļŗż[4]. ņāØĻ▓Ć Ļ▓░Ļ│╝ņŚÉņä£ļŖö ĒŖ╣ņ¦ĢņĀüņ£╝ļĪ£ ļÅÖļ¦źļ▓ĮņØś ļ”╝ĒöäĻĄ¼, ļīĆņŗØņäĖĒż ĻĘĖļ”¼Ļ│Ā Ļ▒░ļīĆņäĖĒżņŚÉ ņØśĒĢ£ ĒśłĻ┤Ćļ▓ĮņØś ņŚ╝ņ”ØņØä ņĪ░ņ¦üĻ▓Ćņé¼ņŚÉņä£ ĒÖĢņØĖĒĢĀ ņłś ņ׳ļŗż[4]. ņĖĪļæÉļÅÖļ¦źņāØĻ▓ĆņØĆ ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĢłņĀäĒĢ£ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ¦Ćļ¦ī ņāØĻ▓ĆņØś ĒĢ®ļ│æņ”Øņ£╝ļĪ£, ļæÉĒö╝Ļ┤┤ņé¼, ņĢłļ®┤ņŗĀĻ▓ĮņåÉņāü ļō▒ņØ┤ ņ׳ņØä ņłś ņ׳ļŗż[4]. ĻĄŁļé┤ņŚÉņä£ļŖö ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØ┤ ļ¦żņÜ░ ļō£ļ¼Ė ņ¦łĒÖśņ£╝ļĪ£ ĒĢ┤ļČĆĒĢÖņĀü, ĻĖ░ņłĀņĀüņØĖ ņłÖļĀ©ļÅäĻ░Ć ļČĆņĪ▒ĒĢśĻ│Ā ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø ĒÖśņ×ÉņŚÉņä£ ņĖĪļæÉļÅÖļ¦źņŚ╝ņØś Ļ░Éļ│ä ņ¦äļŗ©ņØä ņ£äĒĢ┤ ņāØĻ▓ĆņØä ņŗ£ļÅäĒĢśĻĖ░ ņēĮņ¦Ć ņĢŖņØä Ļ▓āņ£╝ļĪ£ ņČöņĖĪļÉ£ļŗż. ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāü ĻĖ░ņłĀņØś ļ░£ļŗ¼ļĪ£ 1 mm ņØ┤ĒĢśņØś ĒĢ┤ņāüļÅäļĪ£ Ēæ£ņ×¼ņä▒ ļæÉĻ░£ļÅÖļ¦ź(superficial cranial artery)ņØä ņŗ£Ļ░üĒÖöĒĢĀ ņłś ņ׳Ļ│Ā, ņĖĪļæÉļÅÖļ¦źņŚ╝ņØ┤ ļ╣äĻĄÉņĀü ĒØöĒĢ£ ņä£ĻĄ¼ņŚÉņä£ļŖö ņØ┤ļź╝ ņØ┤ņÜ®ĒĢ£ ļ░®ļ▓ĢņØ┤ ņ¦äļŗ©ņĀü Ļ░Ćņ╣śĻ░Ć ņ׳ņØīņØ┤ ņŚ░ĻĄ¼ļÉśĻ│Ā ņ׳ļŗż[5]. ļ│Ė ļģ╝ļ¼ĖņØĆ ļÅÖļ¦źņŚ╝ņä▒ņØ┤ ņØśņŗ¼ļÉśļŖö ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø ĒÖśņ×ÉņŚÉņä£ ĻĄŁļé┤ņŚÉņä£ ņ▓śņØīņ£╝ļĪ£ Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØä ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪļæÉļÅÖļ¦źņŚ╝ņ£╝ļĪ£ ņ¦äļŗ©ĒĢ£ 1ļĪĆļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”ØļĪĆļ│┤Ļ│Ā
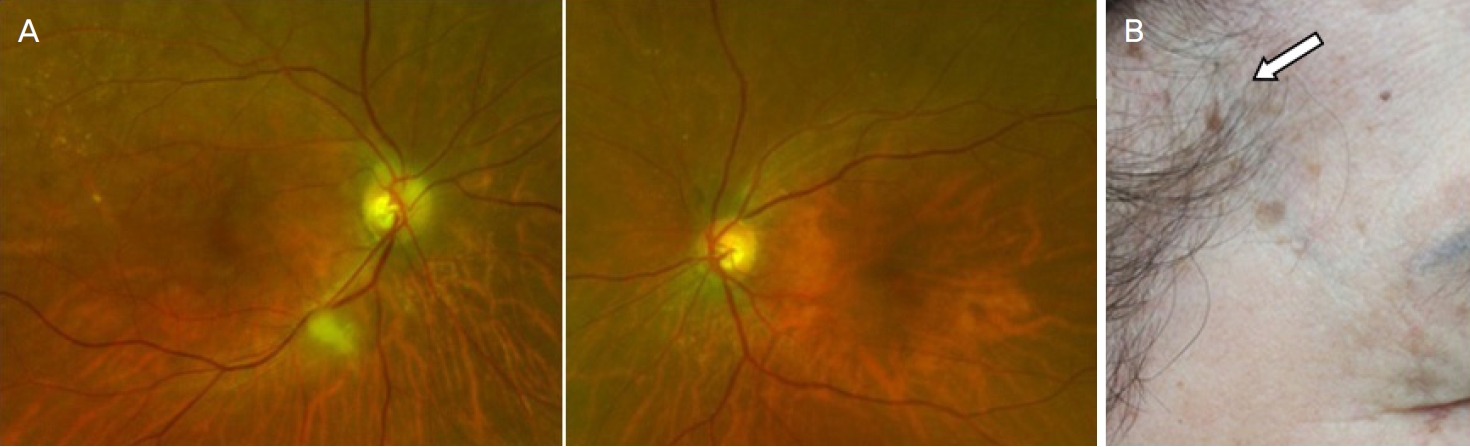
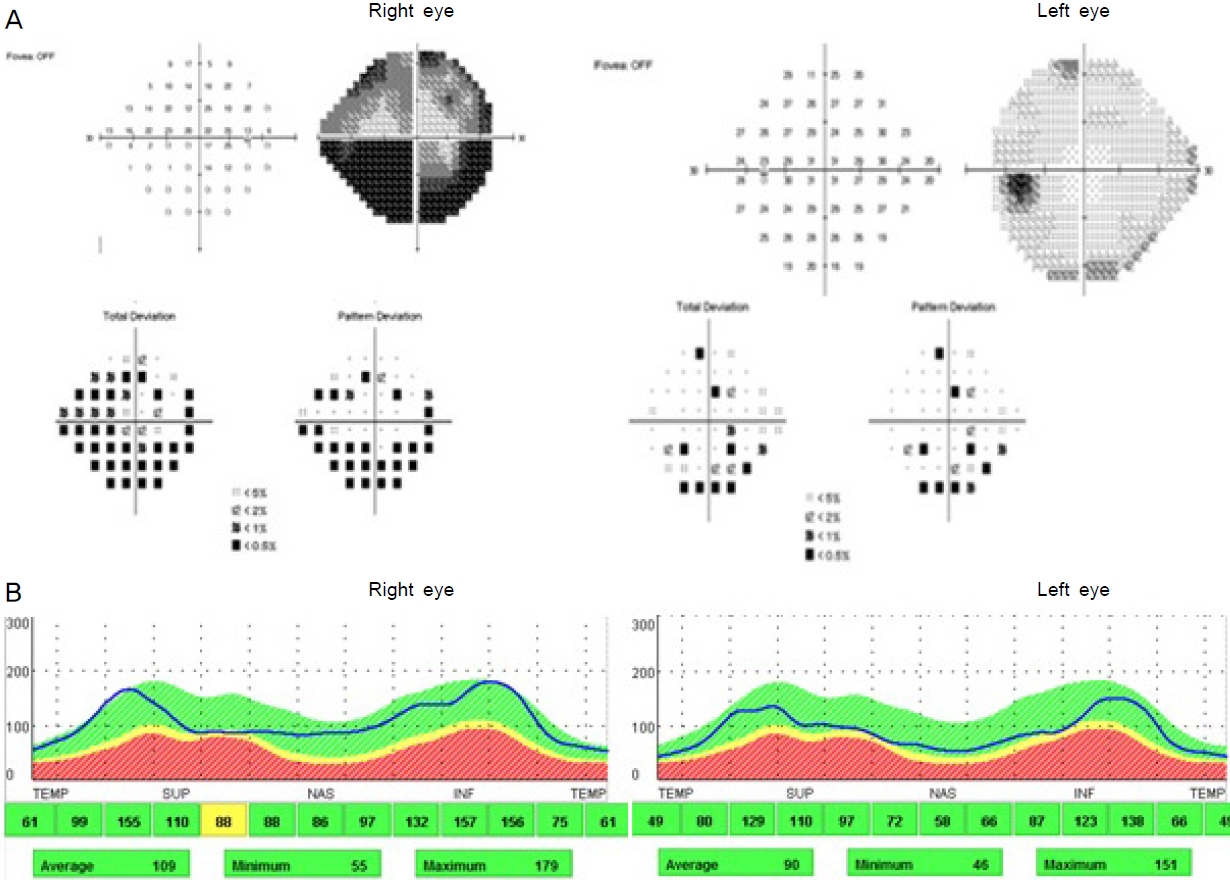
Ļ│ĀĒśłņĢĢ ņØ┤ņÖĖņŚÉ ĻĖ░ņĀĆņ¦łĒÖśņØ┤ ņŚåņŚłļŹś 83ņäĖ ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć 2ņŻ╝ ņĀäņŚÉ ļ░£ņāØĒĢ£ ņÜ░ņĢł ņŗ£ļĀźņĀĆĒĢśļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. 4Ļ░£ņøö ņĀäļČĆĒä░ ņ¦ĆņåŹļÉ£ ĒøäļæÉļČĆ ļæÉĒåĄĻ│╝ ņĀĆņ×æņןņĢĀļĪ£ ņŗĀĻ▓ĮĻ│╝ņÖĆ ņ╣śĻ│╝ ņ¦äļŻīļź╝ ļ░øļŖö ņżæņØ┤ņŚłļŗż. ņŗĀĻ▓ĮĻ│╝ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņŗĀĻ▓ĮĒĢÖņĀü Ļ▓Ćņé¼ ļ░Å ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ ņĀĢņāüņ£╝ļĪ£ ļæÉĒåĄņŚÉ ļīĆĒĢ£ ĒŖ╣ļ│äĒĢ£ ņøÉņØĖņ¦łĒÖśņØĆ ņŚåņŚłļŗżĻ│Ā ĒĢ£ļŗż. Ļ│╝Ļ▒░ļĀźņāü Ļ▓░ĒĢĄņĢĮ ļō▒ ņŗ£ļĀźņĀĆĒĢśļź╝ ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŖö ņĢĮļ¼╝ ļ│ĄņÜ®ļĀźņØĆ ņŚåņŚłļŗż. ņĢłĻ│╝ ņ┤łņ¦ä ņŗ£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź ņÜ░ņĢł 0.1, ņóīņĢł 0.9ļĪ£ ņÜ░ņĢł ņŗ£ļĀźņØ┤ ņĀĆĒĢśļÉśņ¢┤ ņ׳ņŚłĻ│Ā ņÜ░ņĢł ņāüļīĆĻĄ¼ņŗ¼ļÅÖĻ│ĄņÜ┤ļÅÖņןņĢĀļź╝ ļ│┤ņśĆļŗż. ņĢłņĢĢņØĆ ļ╣äņĀæņ┤ēņŗØ ņĢłņĢĢĻ│äļĪ£ ņÜ░ņĢł 14 mmHg, ņóīņĢł 11 mmHgņśĆĻ│Ā, ņĢłņĀĆĻ▓Ćņé¼ņŚÉņä£ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉ ņāüņĖĪņØś Ļ▓Įļ»ĖĒĢ£ ņ░Įļ░▒ ņŗ£ņŗĀĻ▓Įņ£ĀļæÉļČĆņóģĻ│╝ ļ®┤ĒÖöļ░ś ņåīĻ▓¼(Fig. 1A), ĒŚśĒöäļ”¼ņŗ£ņĢ╝Ļ▓Ćņé¼ņŚÉņä£ ņÜ░ņĢł ĒĢśņĖĪņłśĒÅēņŗ£ņĢ╝Ļ▓░ņåÉ(Fig. 2A)ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ļŖö ņÜ░ņĢł ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļæÉĻ╗śĻ░Ć ņóīņĢłĻ│╝ ļ╣äĻĄÉĒĢśļ®┤ ņĢĮĻ░ä ņ”ØĻ░ĆĒĢ£ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż(Fig. 2B). ĒśłņĢĪĻ▓Ćņé¼ņāü ņĀüĒśłĻĄ¼ņ╣©Ļ░ĢņåŹļÅä(erythrocyte sedimentation rate [ESR], 116 mm/hr), Cļ░śņØæļŗ©ļ░▒(C reactive peptide [CRP], 32.34 mg/L), ļźśļ¦łĒŗ░ņŖżņØĖņ×É(rheumatoid factor [RF], 22.27 IU/mL)Ļ░Ć ņāüņŖ╣ ļ░Å ĒśĢĻ┤æĒĢŁĒĢĄĒĢŁņ▓┤(fluorescent antinuclear antibody) ņ¢æņä▒ņØ┤ņŚłĻ│Ā ĒśłņåīĒīÉ ņłśņ╣śņØś ņāüņŖ╣ņØĆ ņŚåņŚłļŗż. Fibrinogen Ļ▓Ćņé¼ļŖö ņŗ£Ē¢ēĒĢśņ¦Ć ņĢŖņĢśļŗż. ļśÉĒĢ£ ļ¦żļÅģ, Ļ▓░ĒĢĄ ļō▒ Ļ░ÉņŚ╝ Ēśłņ▓Ł Ļ▓Ćņé¼ Ļ▓░Ļ│╝ļŖö ļ¬©ļæÉ ņØīņä▒ņØ┤ņŚłļŗż. ņØ┤Ļ░£ ņĢ×ņ¬Į Ļ┤Ćņ×ÉļåĆņØ┤ ĻĘ╝ņ▓śņŚÉ ņĖĪļæÉļÅÖļ¦źņŚ╝ņŚÉņä£ ļ│┤ņØ┤ļŖö ņĀäĒśĢņĀüņØĖ Ļ▓░ņĀłņä▒ ņĖĪļæÉļÅÖļ¦ź ņ┤ēņ¦äņØĆ ļÉśņ¦Ć ņĢŖņĢśņ£╝ļéś, ņÖĖņāüņĖĪ ņØ┤ļ¦łņŚÉ ĒŖĆņ¢┤ļéśņś© ņé¼Ē¢ēņä▒ ļÅÖļ¦źņØ┤ ņØ╝ļČĆ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 1B).
ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Ø ņØśņŗ¼ĒĢśņŚÉ ņśüņāüņØśĒĢÖĻ│╝ņŚÉ Ēæ£ņ×¼ņä▒ ļæÉĻ░£ļÅÖļ¦źņØä Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ļŖö Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüĻ▓Ćņé¼ļź╝ ņØśļó░ĒĢśņśĆĻ│Ā, Ļ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ ĻĖ░ļŗżļ”¼ņ¦Ć ņĢŖĻ│Ā ņ×ģņøÉĒĢśņŚ¼ 6ņŗ£Ļ░ä Ļ░äĻ▓®ņ£╝ļĪ£ 250 mg methylprednisone (ĒĢśļŻ© 1 g)ņØś Ļ│ĀņÜ®ļ¤ē ņŖżĒģīļĪ£ņØ┤ļō£ ņĀĢņŻ╝ņ╣śļŻīļź╝ 3ņØ╝Ļ░ä ņŗ£Ē¢ēĒĢśņśĆļŗż.
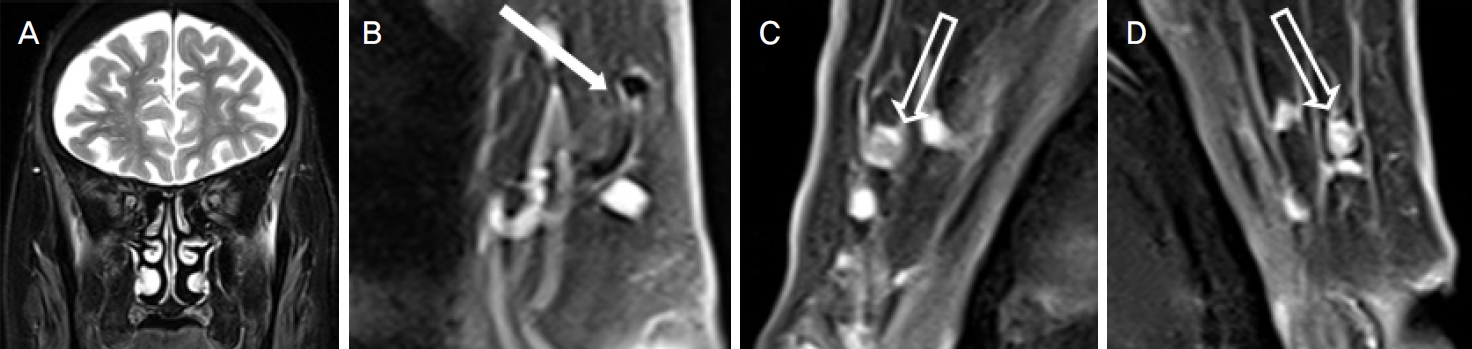
ņ¦äļŗ©ņØä ņ£äĒĢ┤ Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØĆ 3-Tesla systemņØä ĻĖ░ļ░śņ£╝ļĪ£ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░ 2D T1 Ļ░ĆņżæņśüņāüņØĆ SPACE (Siemens Healthcare, Erlangen, Germany)ļĪ£ļČĆĒä░ ĒÜŹļōØĒĢśņśĆļŗż. ņśüņāü ņ┤¼ņśüņØś ņ¦ĆĒæ£ļŖö repetition time 720 ms, echo time 12 ms, echo train length 1, fractional anisotropy 70┬░, Matrix 1,024 ├Ś 768, field of view 200 ├Ś 200 mm, pixel spacing 0.19 ├Ś 0.19 mm, acquisition time 1 minute 42 second ĻĘĖļ”¼Ļ│Ā number of excitation 1ņØ┤ņŚłļŗż. ņ┤Ø 57 mmņØś Ļ▒░ļ”¼ļź╝ 3 mm ļæÉĻ╗śņÖĆ Ļ│ĄĻ░äņ£╝ļĪ£ 20Ļ░£ņØś ļŗ©ļ®┤ņ£╝ļĪ£ ņ┤¼ņśüĒĢśņśĆĻ│Ā, T1 Ļ░Ćņżæ ņ¦Ćļ░®ņ¢ĄņĀ£ ņśüņāüņØĆ Ļ░ÖņØĆ ņ¦ĆĒæ£ļĪ£ ņ▓┤ņżæ kgļŗ╣ 0.1 mmolņØś gadolinium ņĪ░ņśüņĀ£(Gadovist┬«, Schering AG, Berlin, Germany) ņŻ╝ņ×ģ Ēøä 1ļČä ļÆż ņ┤¼ņśüĒĢśņśĆļŗż.
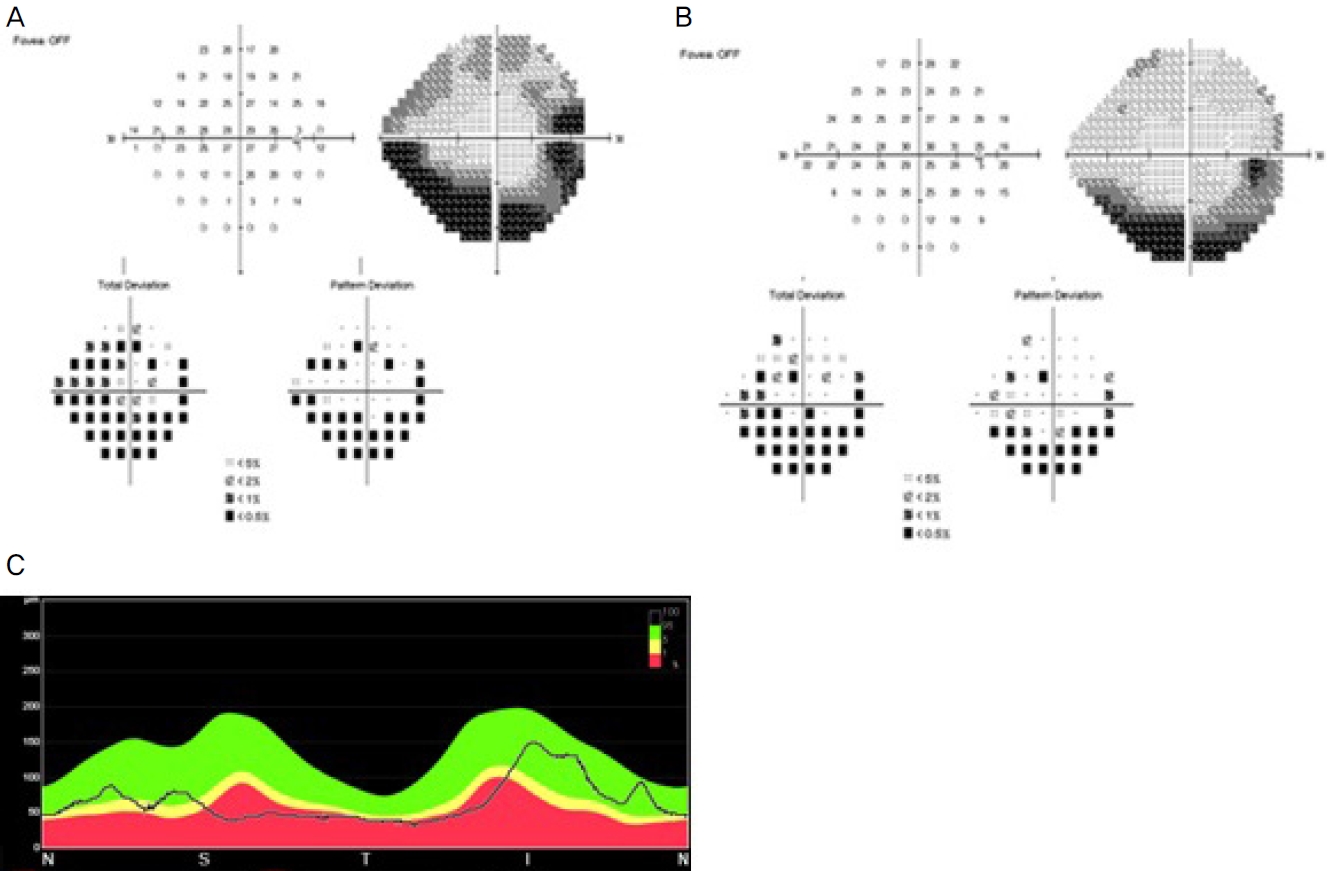
ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ ļćīņŗżņ¦łļé┤ ļ│æļ│ĆņØĆ ņŚåņŚłĻ│Ā ņŗ£ņŗĀĻ▓ĮĻ│╝ ņĢłņÖĆļÅä ņĀĢņāü ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż(Fig. 3A). Ēæ£ņ×¼ņä▒ ņĖĪļæÉļÅÖļ¦źņØś ĒśłĻ┤Ćļé┤ Ļ│ĄĻ░äĒÅÉņćäĻ░Ć Ļ┤Ćņ░░ļÉśņŚłļŖöļŹ░, ņĀĢņāü ņĖĪļæÉļÅÖļ¦źņØĆ ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ ĒśłĻ┤Ćļ▓ĮņØś ņĪ░ņśüņ”ØĻ░ĢņØ┤ ĒØ░ņāēņ£╝ļĪ£, ĒśłļźśņØś ĒØÉļ”äņŚÉ ļö░ļźĖ ĒśłĻ┤ĆĻ░Ģ ļé┤ ņŗĀĒśĖņåīņŗż(signal void)ņØ┤ Ļ▓ĆņØĆņāēņ£╝ļĪ£ ĒÖĢņØĖļÉĀ ņłś ņ׳ņ£╝ļéś(Fig. 3B), ļ│Ė ņ”ØļĪĆņØś ĒÖśņ×ÉņŚÉņä£ļŖö ĒśłĻ┤Ćļ▓ĮņØ┤ ļ╣äĒøäĒĢśĻ│Ā ĒśłĻ┤ĆĻ░ĢņØ┤ ļ¦ēĒśĆ ņŗĀĒśĖņåīņŗżņØä ĒÖĢņØĖĒĢĀ ņłś ņŚåņŚłļŗż(Fig. 3C, D). ņØ┤ļź╝ ļ░öĒāĢņ£╝ļĪ£ ņĖĪļæÉļÅÖļ¦źņŚ╝ ļ░Å ņØ┤ļĪ£ ņØĖĒĢ£ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØä ņ¦äļŗ©ĒĢĀ ņłś ņ׳ņŚłļŗż. ņŖżĒģīļĪ£ņØ┤ļō£ ņĀĢņŻ╝ ņóģļŻī ņŗ£ņĀÉņŚÉ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ņÜ░ņĢł 0.1, ņóīņĢł 0.9ļĪ£ ļ│ĆļÅÖ ņŚåņŚłņ£╝ļéś ņŗ£ņĢ╝Ļ▓Ćņé¼ņāü ņżæņŗ¼ļČĆ ņŗ£ņĢ╝Ļ▓░ņåÉņØ┤ ĒśĖņĀäļÉśņŚłĻ│Ā(Fig. 4A), ņĀĆņ×æņןņĢĀļŖö Ļ│äņåŹ ņ׳ņ£╝ļéś ĒøäļæÉļČĆ ļæÉĒåĄņØĆ Ļ░£ņäĀļÉśņŚłļŗż. Ēć┤ņøÉ Ēøä 1 mg/kg ņÜ®ļ¤ēņØś Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ņĀäĒÖśĒĢśĻ│Ā ņÖĖļלļĪ£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĒĢśĻĖ░ļĪ£ ĒĢśņśĆļŗż. ņØ╝ņŻ╝ņØ╝ Ēøä ņÖĖļל ļ░®ļ¼Ė ņŗ£ ņŗ£ļĀźņØĆ ņÜ░ņĢł 0.9, ņóīņĢł 1.0ņ£╝ļĪ£ ĒśĖņĀäļÉśņŚłĻ│Ā, ĒÖśņ×ÉļŖö ņĀĆņ×æņןņĢĀļÅä ņóŗņĢäņĪīļŗżĻ│Ā ĒĢśņśĆļŗż.
ņØ┤Ēøä Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ļæÉ ļŗ¼ņŚÉ Ļ▒Ėņ│É ņä£ņä£Ē׳ Ļ░Éļ¤ēĒĢśĻ│Ā ļæÉ ļŗ¼ ĒøäļČĆĒä░ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ 15 mgĻ│╝ azathioprine 75 mgņØä ļ│æņÜ®ĒĢśļŗżĻ░Ć Ēć┤ņøÉ Ēøä 9Ļ░£ņøöņ¦ĖņŚÉ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļŖö ņżæļŗ©ĒĢśĻ│Ā azathioprineļ¦ī ļ│ĄņÜ®ĒĢśņśĆļŗż. Ēć┤ņøÉ Ēøä 11Ļ░£ņøöņ¦Ė ļ¦łņ¦Ćļ¦ē ļé┤ņøÉ ņŗ£ azathioprine 75 mgņØä ļ│ĄņÜ® ņżæņØ┤ņŚłĻ│Ā, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ņÜ░ņĢł 0.9, ņóīņĢł 1.0, ņŗ£ņĢ╝Ļ▓Ćņé¼ņŚÉņä£ļŖö ņÜ░ņĢł ņżæņŗ¼ņŗ£ņĢ╝ņØś ĒśĖņĀäņØĆ ņל ņ£Āņ¦ĆļÉśņŚłļŗż(Fig. 4B). ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņŚÉņä£ļŖö ņÜ░ņĢł ņŗ£ņŗĀĻ▓Į ļ¦Øļ¦ēņŗĀĻ▓Įņä¼ņ£ĀņĖĄņØś Ļ▓░ņåÉņØ┤ ļ│┤ņśĆļŗż(Fig. 4C).
Ļ│Ā ņ░░
ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØĆ ļÅÖļ¦źņŚ╝ņä▒(arteritic)Ļ│╝ ļ╣äļÅÖļ¦źņŚ╝ņä▒(nonarteritic)ņ£╝ļĪ£ ļČäļźśĒĢ£ļŗż. ļæÉ ņ¦łĒÖśņØĆ ņ╣śļŻī ļ░Å ņśłĒøäĻ░Ć ļ¦żņÜ░ ļŗżļź┤ļ»ĆļĪ£ Ļ░Éļ│ä ņ¦äļŗ©ņØ┤ ņżæņÜöĒĢśļŗż. ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØś ņøÉņØĖņØ┤ ļÉśļŖö ņĖĪļæÉļÅÖļ¦źņŚ╝ ļśÉļŖö Ļ▒░ļīĆņäĖĒżļÅÖļ¦źņŚ╝ņØĆ ņżæĻ░ä Ēü¼ĻĖ░ ņØ┤ņāüņØś Ēæ£ņ×¼ņä▒ ĒśłĻ┤ĆņØä ņ╣©ļ▓öĒĢśļŖö ņ×ÉĻ░Ćļ®┤ņŚŁ ĒśłĻ┤ĆņŚ╝ņ£╝ļĪ£ ĒśłĻ┤Ćļ▓Į ņĀäņĖĄņØś ņ£ĪņĢäņóģņä▒ ņŚ╝ņ”Øņ£╝ļĪ£ ņØĖĒĢ£ ĒśłĻ┤Ć ļé┤ļ¦ē ļ╣äĒøäļĪ£ ĒśłĻ┤ĆĻ░ĢņØś ĒÅÉņāēņØä ņ£Āļ░£ĒĢ£ļŗż. ņŻ╝ļĪ£ 50ņäĖ ņØ┤ņāü, 70-80ņäĖņØś ļ░▒ņØĖ ņŚ¼ņä▒ņŚÉņä£ ĒśĖļ░£ĒĢśļ®░ ļīĆļČĆļČä ĒÄĖņĖĪņä▒ņØ┤ņ¦Ćļ¦ī ņĪ░ĻĖ░ņŚÉ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻīļź╝ ĒĢśņ¦Ć ņĢŖņØä Ļ▓ĮņÜ░ 30% ņØ┤ņāüņŚÉņä£ ņ¢æņĖĪņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśĻ│Ā ņśüĻĄ¼ņĀüņØĖ ņŗ£ļĀźņåīņŗżļĪ£ ņØ┤ņ¢┤ņ¦ł ņłś ņ׳ļŗż[6]. ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØĆ ņĢłņĀäņłśņ¦Ć(count finger) ņØ┤ĒĢśņØś ņŗ£ļĀźņåīņŗżņØ┤ ņĢĮ 54%ļĪ£, ņØ┤ļ¤¼ĒĢ£ ņŗ£ļĀźņĀĆĒĢśņØś ļ░£ņāØņØ┤ ņĢĮ 26%ļĪ£ ņĢīļĀżņ¦ä ļ╣äļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņŚÉ ļ╣äĒĢ┤ ņŗ¼ĒĢ£ ņŗ£ļĀźņĀĆĒĢśĻ░Ć Ļ┤Ćņ░░ļÉ£ļŗż. ļśÉĒĢ£ ņ╣śļŻīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņŗ£ļĀźĒÜīļ│ĄņØĆ 15% ņĀĢļÅäļ░¢ņŚÉ ļÉśņ¦Ć ņĢŖļŖöļŗż. ĻĘĖļ¤¼ļéś ņ”Øņāü ļ░£ņāØ 24ņŗ£Ļ░ä ņØ┤ļé┤ ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśļŖö Ļ▓ĮņÜ░ 58%Ļ╣īņ¦Ć ņŗ£ļĀźĒÜīļ│ĄņØä ĻĖ░ļīĆĒĢĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ļ¼┤ņŚćļ│┤ļŗż ņĪ░ĻĖ░ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻīĻ░Ć ņżæņÜöĒĢśļŗż[7,8]. ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØĆ ņŗ£ļĀźņśłĒøäĻ░Ć ņóŗņ¦Ć ņĢŖņØĆ ĒÄĖņØ┤ļéś, ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻī Ēøä ļ╣ĀļźĖ ņŗ£ļĀź ļ░Å ņŗ£ņĢ╝ņØś ĒśĖņĀäņØä ļ│┤ņśĆļŗż. ĻĘĖļ¤¼ļéś ņØ╝ļ░śņĀüņ£╝ļĪ£ ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØĆ ņŗ£ļĀźņśłĒøäĻ░Ć ņóŗņ¦Ć ņĢŖņØĆ ĒÄĖņØ┤ļ»ĆļĪ£, ļ│Ė ņ”ØļĪĆņŚÉņä£ņ▓śļ¤╝ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻī Ēøä ļ╣äĻĄÉņĀü ļ╣ĀļźĖ ņŗ£ļĀź ļ░Å ņŗ£ņĢ╝ņØś ĒśĖņĀäņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ ļ╣äņĀäĒśĢņĀüņØĖ ņŗ£ņŗĀĻ▓ĮņŚ╝ņØä Ļ░Éļ│äĒĢśņŚ¼ņĢ╝ ĒĢ£ļŗż. ļ╣äņĀäĒśĢņĀüņØĖ ņŗ£ņŗĀĻ▓ĮņŚ╝ņØś ļīĆĒæ£ņĀüņØĖ ņøÉņØĖņ£╝ļĪ£ļŖö Ļ▓░ĒĢĄ, ļ¦żļÅģ ļō▒ Ļ░ÉņŚ╝ņä▒ ņ¦łĒÖśĻ│╝ ņ×ÉĻ░Ćļ®┤ņŚŁ ļśÉļŖö Ļ▓░ņ▓┤ņĪ░ņ¦ü ņ¦łĒÖśņØ┤ ņ׳ņØä ņłś ņ׳ņ£╝ļéś, ņŗ£Ē¢ēĒĢ£ ĒśłņĢĪ Ļ▓Ćņé¼ ļ░Å ļźśļ¦łĒŗ░ņŖż ļé┤Ļ│╝ņÖĆņØś Ēśæņ¦äņØä ĒåĄĒĢ┤ ņØ┤ļ¤¼ĒĢ£ ņøÉņØĖļōżņØĆ ļ░░ņĀ£ĒĢśņśĆļŗż[8].
ņĖĪļæÉļÅÖļ¦źņŚ╝ņØś ņ╣śļŻī ņøÉņ╣ÖņØĆ ņŖżĒģīļĪ£ņØ┤ļō£[9]ņØ┤ļ®░ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ņÖĆ ņĀĢņŻ╝ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ņ£╝ļéś ņĪ░ĻĖ░ Ļ│ĀņÜ®ļ¤ē ņĀĢņŻ╝ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻīĻ░Ć ļ╣ĀļźĖ ņŗ£ļĀźĒÜīļ│ĄĻ│╝ ņŖżĒģīļĪ£ņØ┤ļō£ Ļ░Éļ¤ē ņŗ£ ņ×¼ļ░£ņØä ņżäņØ┤ļŖö ļŹ░ ļÅäņøĆņØä ņŻ╝ņ¢┤ ņĪ░ĻĖ░ Ļ│ĀņÜ®ļ¤ē ņĀĢņŻ╝ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻī Ēøä ņłśĻ░£ņøöņŚÉņä£ 1ļģäĻ░ä ņ▓£ņ▓£Ē׳ Ļ░Éļ¤ēņØä ņŗ£Ē¢ēĒĢ£ļŗż. ņØ┤ļŖö ņĖĪļæÉļÅÖļ¦źņŚ╝ņŚÉņä£ ņ×¼ļ░£ņØ┤ ĒØöĒĢśļ®░ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ 1ļģäĻ░ä ņ▓£ņ▓£Ē׳ Ļ░Éļ¤ēĒĢ┤ļÅä ņĄ£ņåī 43%ņŚÉņä£ ņ×¼ļ░£ņØä Ļ▓ĮĒŚśĒĢ£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░ ņ▓½ 1ļģä ņØ┤ļé┤ņØś ņ×¼ļ░£ņØ┤ ņĀäņ▓┤ ņ×¼ļ░£ ņżæ 55%ļź╝ ņ░©ņ¦ĆĒĢśņŚ¼[10,11] ņĀĢņŻ╝ ņŖżĒģīļĪ£ņØ┤ļō£ ņ╣śļŻī Ēøä Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ņØś ņĀäĒÖś ņŗ£ ņŗĀņżæĒĢśĻ│Ā ņ▓£ņ▓£ĒĢ£ Ļ░Éļ¤ēņØ┤ ņżæņÜöĒĢśļŗż[11,12]. ņĢ×ņä£ ļ¦ÉĒĢ£ Ļ▓āņ▓śļ¤╝ Ļ░Éļ¤ēņŚÉ ņ׳ņ¢┤ ņżæņÜöĒĢ£ Ļ▓āņØĆ ņ×¼ļ░£Ļ│╝ ļČĆņ×æņÜ®ņØä ņĄ£ņåīĒÖöĒĢśļŖö Ļ▓āņØĖļŹ░, ņŖżĒģīļĪ£ņØ┤ļō£ņÖĆ ļ®┤ņŚŁņ¢ĄņĀ£ņĀ£ņØś ļ│æņÜ®ņØ┤ ņ£ĀņÜ®ĒĢśļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[13]. ļ│Ė ņ”ØļĪĆņŚÉņä£ļÅä ņĢłņĀäĒĢ£ ņŖżĒģīļĪ£ņØ┤ļō£ Ļ░Éļ¤ēņØä ņ£äĒĢ┤ azathioprineņØä ņČöĻ░ĆĒĢśņŚ¼ ņé¼ņÜ®ĒĢśņśĆĻ│Ā, ļ¦łņ¦Ćļ¦ē ļé┤ņøÉĻ╣īņ¦Ć 11Ļ░£ņøö ļÅÖņĢł ņ×¼ļ░£ ļ░Å ņ╣śļŻīņŚÉ ļö░ļźĖ ĒŖ╣ļ│äĒĢ£ ļČĆņ×æņÜ®ņØĆ ņŚåņŚłļŗż.
ņĖĪļæÉļÅÖļ¦źņŚ╝ņØä ņŗ£ņé¼ĒĢśļŖö ņŚ¼ļ¤¼ Ļ░Ćņ¦Ć ņ¦äļŗ©ņĀü ļŗ©ņä£ļōżļĪ£ļŖö ņĢłņĀĆĻ▓Ćņé¼ņāü ļ░▒ļ¼ĄĻ░ÖņØ┤ ĒØ░ ņ░Įļ░▒ ņ£ĀļæÉļČĆņóģ(chalky-white pale optic disc edema), ņ¢æņĖĪņ╣©ļ▓ö, ļ®┤ĒÖöļ░ś(cotton-wool spot)ņØ┤ļéś ļ¦Øļ¦ēĻ▓Įņāē(retinal infarction) Ļ░ÖņØĆ ļÅÖļ░śļÉ£ ļ¦Øļ¦ē Ēś╣ņØĆ ļ¦źļØĮļ¦ēļÅÖļ¦źĒŚłĒśł(concurrent signs of retinal or choroidal circulation ischemia) ļō▒ņØ┤ ņ׳ņ£╝ļ®░, ņĀäņŗĀ ņ”Øņāüņ£╝ļĪ£ ļæÉĒåĄ, ņØ┤ļ¦łĻ┤Ćņ×ÉļČĆņ£ä ĒåĄņ”Ø, ņ▓┤ņżæ Ļ░Éņåī, Ēä▒Ļ┤ĆņĀł ĒīīĒ¢ēņØ┤ ļÅÖļ░śļÉ£ļŗż. ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØś ĒÖĢņ¦ä ņłśļŗ©ņØĖ ņĖĪļæÉļÅÖļ¦źņāØĻ▓ĆņØĆ ņĖĪļæÉļÅÖļ¦źņŚ╝ņØ┤ ĒĢ£ĻĄŁņØĖņŚÉņä£ ļ░£ņāØļźĀņØ┤ ļ¦żņÜ░ ļé«ņØĆ ņ¦łĒÖśņØ┤ļ»ĆļĪ£ ņāØĻ▓ĆņØś ĒĢ┤ļČĆĒĢÖņĀü ņ£äņ╣śļéś ĻĖ░ņłĀņĀüņØĖ ļ®┤ņØś Ļ▓ĮĒŚśņØ┤ ļČĆņĪ▒ĒĢśĻ│Ā, ņØśņŗ¼ļÉśļŖö ņ”ØļĪĆņŚÉņä£ Ļ░Éļ│ä ņ¦äļŗ©ņØä ņ£äĒĢ┤ ņ”ēņŗ£ ņŗ£Ē¢ēĒĢśĻĖ░ ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņØä Ļ▓āņØ┤ļØ╝ ņāØĻ░üļÉ£ļŗż.
ņä£ĻĄ¼ņŚÉņä£ļŖö ļźśļ¦łĒŗ░ņŖżņ¦łĒÖś ļČäņĢ╝ņŚÉņä£ ļŗżļ░£ņä▒ ĻĘ╝ņŚ╝(polymyalgia rhuematica)ņØś ņøÉņØĖņ£╝ļĪ£, ņĖĪļæÉļÅÖļ¦źņŚ╝ ļō▒ņØś ņ×ÉĻ░Ćļ®┤ņŚŁņ¦łĒÖśņØä ņ¦äļŗ©ĒĢśĻĖ░ ņ£äĒĢ£ ĻĖ░ņżĆļōżņØä ņĀ£ņŗ£ĒĢśņśĆĻ│Ā ņØ┤ ņżæ ņśüņāüņØśĒĢÖ ņśüņŚŁņŚÉņä£ļÅä ļŗżņ¢æĒĢ£ ņŗ£ļÅäĻ░Ć ņØ┤ļŻ©ņ¢┤ņĪīļŗż. ĻĘĖņżæ ĒĢśļéśĻ░Ć Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņ£╝ļĪ£ Ēæ£ņ×¼ņä▒ ņĖĪļæÉļÅÖļ¦źņØś ĒśłĻ┤ĆĻ░ĢņØś ņŗĀĒśĖļź╝ ņ¦üņĀæ ĒÖĢņØĖĒĢśļŖö Ļ▓āņØ┤ļŗż[14]. ĒśłĻ┤ĆĻ░ĢņØś ņŗĀĒśĖļź╝ ļŗżļŻ¼ ĒāĆ ņŚ░ĻĄ¼ņŚÉ ņØśĒĢśļ®┤, ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņŚÉņä£ Ēæ£ņ×¼ņä▒ ņĖĪļæÉļÅÖļ¦źņØś ĒśłĻ┤ĆĻ░Ģ ļé┤ ņŗĀĒśĖņåīņŗż ļ░Å ĒśłĻ┤Ćļ▓Į ļ╣äĒøä ņåīĻ▓¼ņØä 4Ļ░Ćņ¦Ć ļŗ©Ļ│äļĪ£ ļČäļźśĒĢśņśĆļŖöļŹ░, ĒśłĻ┤Ćļ▓Į ļ╣äĒøäņØś ļæÉĻ╗ś 0.5 mmļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ĻĘĖļ│┤ļŗż ņ¢ćņØĆ Ļ▓ĮņÜ░ ĒśłĻ┤Ćļ▓ĮņØś ņĪ░ņśüņ”ØĻ░ĢņØ┤ ņŚåņ£╝ļ®┤ grade 0 ,ņĢĮĻ░äņØś ņĪ░ņśüņ”ØĻ░ĢņØ┤ ņ׳ņ£╝ļ®┤ grade 1ņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ļśÉĒĢ£ 0.6 mm ņØ┤ņāüņØś ĒśłĻ┤Ćļ▓Į ļ╣äĒøäņÖĆ ĒśłĻ┤Ćļ▓ĮņØś ļ¬ģĒÖĢĒĢ£ ņĪ░ņśüņ”ØĻ░ĢņØĆ grade 3, 0.7 mm ņØ┤ņāüņØś ĒśłĻ┤Ćļ▓Į ļ╣äĒøäņÖĆ ĒśłĻ┤Ćļ▓ĮņØś Ļ░ĢĒĢ£ ņĪ░ņśüņ”ØĻ░ĢņØĆ grade 4ļĪ£ ņĀĢņØśĒĢśņśĆļŗż[5]. ļ│Ė ņ”ØļĪĆļŖö ĒśłĻ┤Ćļ▓Į ļ╣äĒøäĻ░Ć 0.7 mm ņØ┤ņāü ļ░Å Ļ░ĢĒĢ£ ņĪ░ņśüņ”ØĻ░Ģņ£╝ļĪ£ ĒśłĻ┤ĆĻ░Ģ ļé┤ ņŗĀĒśĖņåīņŗżņØ┤ ĒÖĢņØĖļÉśņ¦Ć ņĢŖļŖö ņśüņāü ņåīĻ▓¼ņ£╝ļĪ£ grade 4ņŚÉ ĒĢ┤ļŗ╣ĒĢ£ļŗżĻ│Ā ļ│╝ ņłś ņ׳ļŗż.
ņä£ĻĄ¼ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņŚ░ĻĄ¼ļōżņŚÉņä£ ņ×äņāüņ¢æņāüĻ│╝ ĒśłņĢĪĻ▓Ćņé¼ļź╝ ļ░öĒāĢņ£╝ļĪ£ ņĀ£ņŗ£ĒĢ£ ņ×äņāüņĀü ņ¦äļŗ© ĻĖ░ņżĆņØä ņØ┤ņÜ®ĒĢ£ ņĖĪļæÉļÅÖļ¦źņŚ╝ņØś ņ¦äļŗ©ņŚÉ ļ╣äĒĢ┤ magnetic resonance imaging (MRI)ņØś ĒŖ╣ņØ┤ļÅäļŖö 97.0%, ļ»╝Ļ░ÉļÅäļŖö 80.6%ņśĆļŗż. ļ░śļ®┤ ņāØĻ▓ĆņØś Ļ▓ĮņÜ░ ļ»╝Ļ░ÉļÅäļŖö 77.8%ļĪ£ MRIļ│┤ļŗż ļé«ņĢśņ£╝ļéś ĒŖ╣ņØ┤ļÅäļŖö 100%ņśĆļŗż[5]. ļ│Ė ņŚ░ĻĄ¼ņØś ņ”ØļĪĆņŚÉņä£ļŖö ņ×äņāüņĀü ņ¦äļŗ© ĻĖ░ņżĆņŚÉ ņØśĒĢ£ ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØ┤ ļ╣äĻĄÉņĀü ĒÖĢņŗżĒĢśņśĆņ¦Ćļ¦ī, ņ¦äļŗ©ņØ┤ ļ¬©ĒśĖĒĢśĻ│Ā ļŗżļźĖ ņ¦łĒÖśņØ┤ ņØśņŗ¼ļÉśļŖö ņåīĻ▓¼ļōżņØ┤ ņ׳ļŗżļ®┤ ņāØĻ▓ĆĻ│╝ MRIļź╝ ĒĢ©Ļ╗ś ņé¼ņÜ®ĒĢ©ņ£╝ļĪ£ņŹ© ņ¦äļŗ©ņØś ņĀĢĒÖĢļÅäļź╝ ļåÆņØ╝ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż. ĒĢśņ¦Ćļ¦ī ņāØĻ▓Ć, MRI ļ¬©ļæÉ ĒŖ╣ņØ┤ļÅäļ│┤ļŗż ļ»╝Ļ░ÉļÅäĻ░Ć ļé«ņØĆ Ļ▓Ćņé¼ļĪ£, ņ£äņØīņä▒ Ļ░ĆļŖźņä▒ņØä ņŚ╝ļæÉņŚÉ ļæÉņ¢┤ņĢ╝ ĒĢśĻ│Ā ņ×äņāüņĀüņ£╝ļĪ£ ņØśņŗ¼ļÉ£ļŗżļ®┤ Ļ▒░ļīĆņäĖĒżļÅÖļ¦źņŚ╝ņØä ļ░░ņĀ£ĒĢśņŚ¼ņä£ļŖö ņĢł ļÉśļ®░, MRIļéś ņāØĻ▓ĆņØä ļŗ©ļÅģņ£╝ļĪ£ ņé¼ņÜ®ĒĢĀ Ļ▓ĮņÜ░ ņØ┤ļ¤¼ĒĢ£ Ļ▓Ćņé¼ļōżņØ┤ ņØīņä▒ņØ┤ļØ╝ļÅä ņ¦äļŗ©ņØś ņ░®ņśżĻ░Ć ņ׳ņØä ņłś ņ׳ņ¢┤ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż.
ļ│Ė ņ”ØļĪĆņØś ņ×äņāüņĀü ņåīĻ▓¼ņØä ņé┤ĒÄ┤ļ│┤ļ®┤, ļ│Ė ņ”ØļĪĆņŚÉņä£ļŖö ņĖĪļæÉļÅÖļ¦źņŚ╝ņØś ĒŖ╣ņ¦ĢņĀüņØĖ ņØ┤ļ¦łĻ┤Ćņ×ÉļČĆņ£ä ĒåĄņ”ØņØĆ ņŚåņŚłņ£╝ļéś ĒøäļæÉļČĆ ļæÉĒåĄņØ┤ ņ׳ņŚłļŖöļŹ░, ļŗżļźĖ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņØ┤ļ¦łĻ┤Ćņ×ÉļåĆņØ┤ ņÖĖņŚÉļÅä ĒøäļæÉļÅÖļ¦ź(occipital artery)ņØ┤ ņ£äņ╣śĒĢ£ ļČĆņ£äņØś ļ¬®ĒåĄņ”Ø, ĒøäļæÉļČĆ ĒåĄņ”Ø ļō▒ ļŗżņ¢æĒĢ£ ņ£äņ╣śņØś Ēæ£ņ×¼ņä▒ ļćīļÅÖļ¦źņŚ╝ņŚÉ ņØśĒĢ£ ņāłļĪ£ņÜ┤ ņ¢æņāüņØś ļæÉĒåĄņŚÉņä£ ņĖĪļæÉļÅÖļ¦źņŚ╝ņØä ņØśņŗ¼ĒĢĀ ņłś ņ׳ļŗżĻ│Ā ļ│┤Ļ│ĀļÉśņŚłļŗż[6,14]. ļ│Ė ņ”ØļĪĆņØś ĒÖśņ×ÉļŖö ņłśĒÅēņŗ£ņĢ╝Ļ▓░ņåÉņØ┤ ņ׳ļŖö ņŗ£ļĀźņĀĆĒĢś, ņ░Įļ░▒ ņ£ĀļæÉļČĆņóģĻ│╝ ļ®┤ĒÖöļ░ś ļō▒ņØś ņĢłņĀĆ ņåīĻ▓¼, ĒøäļæÉļČĆ ļæÉĒåĄ, ņĀĆņ×æ ņןņĢĀ, CRP, ESR ņāüņŖ╣ ļō▒ņØä ļ░öĒāĢņ£╝ļĪ£ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”ØņØś ļÅÖļ¦źņŚ╝ņä▒ ņøÉņØĖņØä ņØśņŗ¼ĒĢĀ ņłś ņ׳ņŚłļŗż. ĒÖĢņ¦äņØä ņ£äĒĢ£ ņĖĪļæÉļÅÖļ¦ź ņāØĻ▓ĆņØĆ ņŗ£Ē¢ēĒĢśņ¦Ć ņĢŖĻ│Ā, Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØä ĒåĄĒĢ┤ ņĖĪļæÉļÅÖļ¦źņØś ĒśłĻ┤ĆĻ░Ģ ļé┤ ņŗĀĒśĖņåīņŗż, ĒśłĻ┤Ćļ▓ĮņØś ņĪ░ņśüņ”ØĻ░ĢņØ┤ ņŚåņ¢┤ņ¦ĆĻ│Ā ĒśłĻ┤ĆņØ┤ ĒÅÉņćäļÉ£ ņåīĻ▓¼ņØä ļ░öĒāĢņ£╝ļĪ£ ņĖĪļæÉļÅÖļ¦źņŚ╝ņ£╝ļĪ£ ņ¦äļŗ©ĒĢśņśĆĻ│Ā, ņŖżĒģīļĪ£ņØ┤ļō£ ņĀĢņŻ╝ ņ╣śļŻī ļ░Å ņןĻĖ░Ļ░äņØś Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å ļ®┤ņŚŁņ¢ĄņĀ£ņĀ£ ļ│æņÜ®ņØä ĒåĄĒĢ┤ ņŗ£ļĀź ļ░Å ņŗ£ņĢ╝Ļ▓░ņåÉņØś ĒÜīļ│ĄņØä ņ¢╗ņØä ņłś ņ׳ņŚłļŗż. Ļ│ĀĒĢ┤ņāüļÅä ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØä ĒåĄĒĢ┤ Ēæ£ņ×¼ņä▒ ļćīĒśłĻ┤ĆņØä ņ¦üņĀæ Ļ┤Ćņ░░ĒĢśņŚ¼, ļÅÖļ¦źņāØĻ▓Ć ņŚåņØ┤ ņĖĪļæÉļÅÖļ¦źņŚ╝ņŚÉ ņØśĒĢ£ ļÅÖļ¦źņŚ╝ņä▒ ņĢ×ĒŚłĒśłņŗ£ņŗĀĻ▓Įļ│æņ”Øņ£╝ļĪ£ ņ¦äļŗ©ĒĢ£ ņ”ØļĪĆļź╝ ļ│┤Ļ│ĀĒĢ©ņ£╝ļĪ£ņŹ©, ņ¦äļŗ©Ļ│╝ ņĀüņĀłĒĢ£ ņ╣śļŻīļź╝ ņ£äĒĢ£ ļćīņ×ÉĻĖ░Ļ│Ąļ¬ģņśüņāüņØś ĒÖ£ņÜ®ņØä ņĀ£ņŗ£ĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






