 |
 |
| J Korean Ophthalmol Soc > Volume 61(12); 2020 > Article |
|
국문초록
목적
데스메막박리 각막내피층판이식술(Descemet stripping endothelial keratoplasty, DSEK) 후 이식편 실패가 온 환자에 2차적 데스메막내피각막이식(Descemet membrane endothelial keratoplasty, DMEK)을 성공적으로 시행하여 이를 보고하고자 한다.
ABSTRACT
Purpose
We report a case of secondary Descemet membrane endothelial keratoplasty (DMEK) to treat graft failure after Descemet stripping endothelial keratoplasty (DSEK).
Case summary
A 66-year-old female underwent DSEK of her right eye to treat pseudophakic bullous keratopathy that developed after cataract surgery and intraocular lens exchange. After 5 years, she complained of decreased vision; graft failure was observed. Secondary DMEK was performed; no additional air injection was needed. The corrected visual acuity was 0.2, 3 months after surgery, and the cornea became clear.
인공수정체 수포각막병증(pseudophakic bullous keratopathy)나 푹스각막이상증(Fuch’s dystrophy)과 같은 각막내피세포층의 질환에 대해 과거에는 전층각막이식을 시행했지만 최근에는 후부층판각막이식(posterior lamellar keratoplasty)의 방법으로, 데스메막박리 각막내피층판이식술(Descemet stripping endothelial keratoplasty, DSEK)과 데스메막내피각막이식(Descemet membrane endothelial keratoplasty, DMEK)이 활발하게 시행되고 있다[1-3].
데스메막내피각막이식은 기증각막의 실질을 포함하지않고 각막내피세포와 데스메막만을 이식하는 각막내피이식 방법으로, 데스메막박리 각막내피층판이식술이 기증각막의 실질을 일부 포함한다는 점에서 차이가 있다. 데스메막내피각막이식은 2004년 Melles et al [4]에 의해서 처음 실시된 이후 수술 시행 횟수가 증가하고 수술 기법과 결과 또한 더욱 발전해가고 있다. 데스메막내피각막이식은 기증각막편 제작이 어렵고, 각막편 삽입 및 조작 과정 중 내피세포의 손상 가능성이 데스메막박리 각막내피층판이식술에 비해 상대적으로 높다는 단점이 있으나, 해부학적으로 정상적인 각막두께와 후부각막곡률을 유지하는 가장 이상적인 방법이며 기증각막의 실질을 포함하지 않아 기증각막기질과 수용각막기질 사이의 혼탁(interface haze)이 없다는 큰 장점을 가지고 있다[5-7]. 본 증례는 1차적으로 데스메막박리 각막내피층판이식술을 시행받고 5년간 시력이 잘 유지되던 환자에게 이식편 실패가 왔을 때 2차적으로 데스메막내피각막이식을 성공적으로 적용한 사례로 수술 과정과 그 후의 결과를 보고하고자 한다.
66세 여자 환자는 6년 전 우안에 백내장수술 후 한 차례 인공수정체교환술을 받은 뒤 수포각막병증이 발생하여 데스메막박리 각막내피층판이식술을 저자 중 한 명에게 시행받았다. 환자는 수술 이후 교정시력 20⁄40 (0.5) 정도로 유지되었다. 술 후 6개월째 굴절이상은 +0.75 Ds: -2.25 Dc Axis 180o였다. 데스메막박리 각막내피층판이식술 후 녹내장이 발병하여 Cosopt® (Timolol Maleate/Dorzolamide; Merck & Co., Inc., Whitehouse Station, NJ, USA)과 Alphagan-P®(brimonidine tartrate 0.1%, Allergan, Irvine, CA, USA)을 각각 하루 2회 점안 중이었으며, 최근 서서히 진행되는 우안의 시력저하 및 통증으로 본원에 내원하였다.
안과적 검사상 우안의 최대 교정시력은 안전수지 30 cm, 안압은 11 mmHg였다. 수술 전 세극등현미경검사에서 미세수포를 동반한 각막부종 및 혼탁을 보였으며, 전안부단층촬영(DRI OCT Triton®; Topcon, Tokyo, Japan)상 두께는 930 μm였다(Fig. 1).
우안의 데스메막박리 각막내피층판이식술 후 발생한 이식편 실패로 진단하고, 데스메막내피각막이식술을 준비하였다. 수술은 전신마취하에 진행되었다. 먼저 각막상피를 벗겨내어 수술 시야를 확보한 후, 이측 각막에 하나의 주절개창과 1시, 7시, 11시 방향에 3개의 소절개창을 만들었다(Fig. 2A). 전방에 점탄물질을 채우고 Reverse Sinskey Hook을 이용하여 1차 수술 당시의 이식편을 떼어내었다(Fig. 2B). 이식편은 아주 단단하게 붙어있었으며 특히 12시 방향 유착이 심해 수정체낭원형절개용 포셉을 이용하여 떼어내었다(Fig. 2C). 2차적 데스메막내피각막이식을 위한 기증각막은 미리 데스메막이 분리되어 있고, 데스메막에 S-마크가 찍혀 있는 수입각막을 이용하였다. 기증자의 나이는 65세였으며 사망 후 각막을 보존액에 담글 때까지의 시간은 7시간 26분이었고 수술 전 기증각막의 경면현미경검사상 세포 밀도는 2,959개/mm2였다. 데스메막절편의 크기는 이전 데스메막박리 각막내피층판이식술때와 같은 크기인 7.5 mm로 펀치(Barron Vaccum Punch 7.50 mm, K20-2106; Katena, Parsippany, NJ, USA)하여 준비했다. 0.06% trypan blue(VisionBlue®; DORC International, the Netherlands)에 2분 간의 염색 과정을 거친 후 저자들이 개발한 이중 캐뉼라 수기(double cannula maneuver)를 통해 이중 롤(double roll) 구조가 되게 한 후(Fig. 2D), 변형된 존스튜브(modified Jone’s tube)에 데스메막의 방향을 확인하며 빨아들였다(Fig. 2E). 전방에 평형염액(balanced salt solution®; Alcon, Fort Worth, TX, USA)을 주입하여 전방을 적당한 깊이로 유지하고, 데스메막절편이 뒤집어지지 않도록 방향에 유의하며 변형된 존스튜브를 주절개창에 삽입하여(Fig. 2F) 데스메막절편을 전방에 넣었다. 10-0 nylon으로 주절개창을 한 바늘 봉합하였다. 이후 Moutsouris test [8] (Fig. 2G)를 통해 데스메막절편의 내피세포가 아래로 향하도록 올바르게 삽입된 것을 확인한 후, 각막표면을 캐뉼라로 두드려가며(Fig. 2H) 데스메막이 잘 펴지고 올바르게 위치하도록 하였다. 데스메막이 다 펴진 다음, 데스메막 밑으로 캐뉼라를 삽입하여 전방에 공기를 가득 채웠다. 공기를 삽입하고 난 후 더욱 뚜렷하게 보이는 S-마크를 통해 데스메막절편이 올바른 방향으로 붙어있는 것을 확인할 수 있었다(Fig. 2I). 60분간 누워있는 자세를 유지한 후, 전방의 공기를 약 50% 정도만 남기고 수술을 종료하였다.
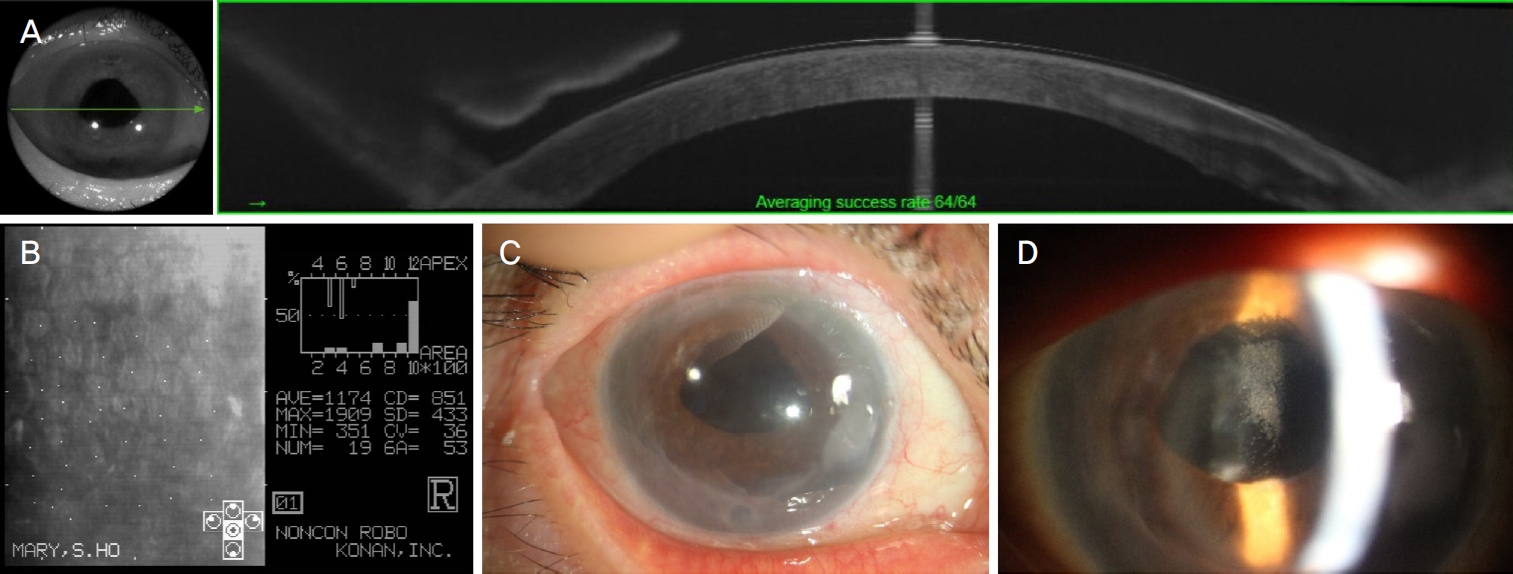
수술 후 3일째 각막은 비교적 투명하였으며 전안부단층촬영(DRI OCT Triton®; Topcon, Tokyo, Japan) (Fig. 3A)상 데스메막박리는 보이지 않았고 두께는 679 μm였다. 추가적인 공기주입은 없었다. 수술 후 1개월째 각막두께는 549 μm (Ultrasonic Pachymeter, Echoscan®; Nidek, Gamagori, Japan), 경면현미경검사상 세포 밀도는 851개/mm2 (Specular microscope, SP-8000®; Konan medical Inc., Nishinomiya, Japan) (Fig. 3B)로 확인되었다. 수술 후 3개월째 환자는 나안시력 0.1, 교정시력 0.2까지 확인되며 세극등현미경검사상 각막은 투명해보였다(Fig. 3C). 인공수정체(intraocular lens)의 혼탁(Fig. 3D)으로 인해 교정시력의 한계를 보이는 것으로 생각되나, 술 후 5달째에도 각막은 투명하였으며 굴절이상은 -4.25 Ds: -0.75 Dc Axis 55o로 구면대응치는 -4.625 diopters (D)였다. 수술 후 통증이 사라졌으며 이식편 실패나 거부 반응 없이 잘 유지되고 있다.
대규모 임상연구에서 데스메막박리 각막내피층판이식술 후 최대교정시력(best-corrected visual acuity, BCVA)은 수술 6개월 뒤 평균 20⁄40 (0.5)였으며, 10-25%의 환자가 ≥20⁄25 (≥0.8)까지 도달하였다는 보고가 있다[9,10]. 반면 푹스각막 이상증을 대상으로 했던 200례의 데스메막내피각막이식술 연구에서는 80%의 환자가 최대교정시력 ≥20⁄25 (≥0.8)에 도달하였다[11]. 최대교정시력은 데스메막내피각막이식술이 성공적으로 시행되었을 때 데스메막박리 각막내피층판이식술에 비해 더욱 우수한 것으로 보이며, 이는 각막기질 간혼탁(interface haze)의 유무로 인한 것으로 생각된다[7,9-13].
1차적 데스메막박리 각막내피층판이식술 이후 충분한 시력에 도달하지 못하거나 이식실패가 있는 경우 2차적으로 데스메막내피각막이식을 시행한 보고가 해외에서는 있었으나[12,14,15], 국내에서는 최초의 보고이다. 본 증례에서도 1차적 데스메막박리 각막내피층판이식술 후 5년이라는 시간이 흐르고 추후에 이식편 실패가 온 경우에도 2차적 데스메막각막내피이식술을 성공적으로 시행할 수 있었다.
본 수술 과정에서 1차 수술 당시의 데스메막박리 각막내피층판이식술 이식편이 비교적 단단하게 붙어있었다는 것을 알 수 있었으며, 이는 수정체낭원형절개용 포셉을 이용하여 편리하게 떼어낼 수 있었다. 1차적 데스메막박리 각막내피층판이식술의 이식편이 단단하게 붙어있었지만 떼어내는 것이 아주 어려운 정도는 아니었다. 오히려 데스메막각막내피이식술 후 데스메막각막내피이식술을 반복할 때 기존의 기증 데스메막을 분리하는 것이 보다 어려울 것으로 생각된다. 2차적 데스메막각막내피이식술을 시행할 때 이식편의 크기를 결정하는 것 또한 고민해볼 만한 문제였으며, 1차 수술과 같은 크기로 데스메막절편을 펀치하여 이식하였을 때 추가적인 공기주입 없이 데스메막절편이 한번에 잘 생착되었다. 이전의 자리에 정확히 새로운 데스메막을 붙이는 것은 어렵겠지만 2차적 데스메막내피각막이식술 시행 시 이식편 크기는 1차 수술 때와 같은 크기로 준비하여 진행 때 무리가 없을 것으로 생각된다.
수술 후 1개월째 경면현미경검사상 세포밀도 851개/mm2는 데스메막내피각막이식술이라고 해도 매우 낮은 수치이다. 수술 과정 중 데스메막을 전방에 삽입하고 펴고 공기를 주입하여 붙이는 과정에서 무리한 조작은 없었다. 또한 술 후 데스메막박리가 없어 추가적인 공기주입은 없었으며, 거부 반응도 없어 원인은 명확히 알 수 없다. 추정할 수 있는 원인으로는 첫 번째 데스메막박리 각막내피층판이식술후 감작된 면역 반응에 의한 기증각막내포의 손상, 작은 기증각막의 크기(7.5 mm), trypan blue에 의한 내피세포 손상, 전방에 공기를 주입하고 60분간 누워있는 자세를 유지할 때 안압을 측정하지 않았는데 이때 과도한 안압이 내피세포 손상을 주었을 가능성이 있다.
첫 번째의 데스메막박리 각막내피층판이식술 전 굴절이상은 각막부종으로 측정 불가였으며 수술 6개월 후 굴절이상은 +0.75 Ds: -2.25 Dc Axis 180o로 구면대응치는 -0.375 D였고, 데스메막내피각막이식술 5개월 후 굴절이상은 -4.25 Ds:-0.75 Dc Axis 55o로 구면대응치는 -4.625 D였다. 첫 번째의 데스메막박리 각막내피층판이식술 전 근시였다가 데스메막박리 각막내피층판이식술 후 원시화되었다가 데스메막내피각막이식 후 다시 근시가 된 것으로 생각된다.
본 논문에서는 1차적 데스메막박리 각막내피층판이식술 이후 2차적으로 데스메막내피각막이식을 성공적으로 시행한 증례를 국내에서 처음으로 보고한다. 이상적인 내피세포층이식으로 생각되는 데스메막내피각막이식술이 이미 데스메막박리 각막내피층판이식술을 받고 이식편 실패가 온 환자에게 2차적으로도 큰 어려움 없이 진행될 수 있다는 것을 알 수 있었다.
Figure 1.
Preoperative images, before secondary Descemet membrane endothelial keratoplasty. (A) Preoperative cornea at slit lamp examination. Moderate edematous cornea with Descemet membrane foldings and microbullae were observed. (B) Preoperative anterior segment optical coherence tomography (DRI OCT Triton®; Topcon, Tokyo, Japan).
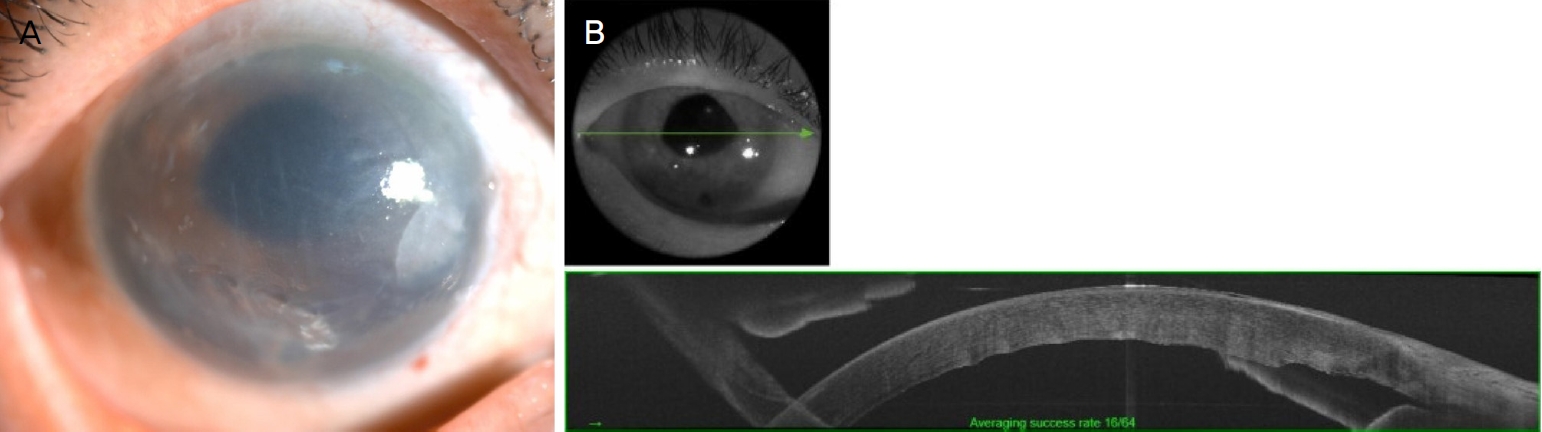
Figure 2.
Intraoperative images of secondary Descemet membrane endothelial keratoplasty (DMEK). (A) Main incision (black arrow) and 3 small paracentesis (red arrows). (B) Former Descemet stripping endothelial keratoplasty (DSEK) graft is partially removed using a reversed Sinskey hook. (C) Former DSEK graft is partially removed using a continuous curvilinear capsulorhexis (CCC) forceps. (D) Prestripped DMEK graft is being prepared to be "double-cannula". (E) DMEK graft is being loaded into modified Jone’s tube. (F) DMEK graft is being inserted into the anterior chamber through modified Jones tube. (G) Moutsouris test, (H) DMEK graft is centered by tapping. (I) Air-injected state, with S mark seen (white arrow), determined to be in the proper orientation.
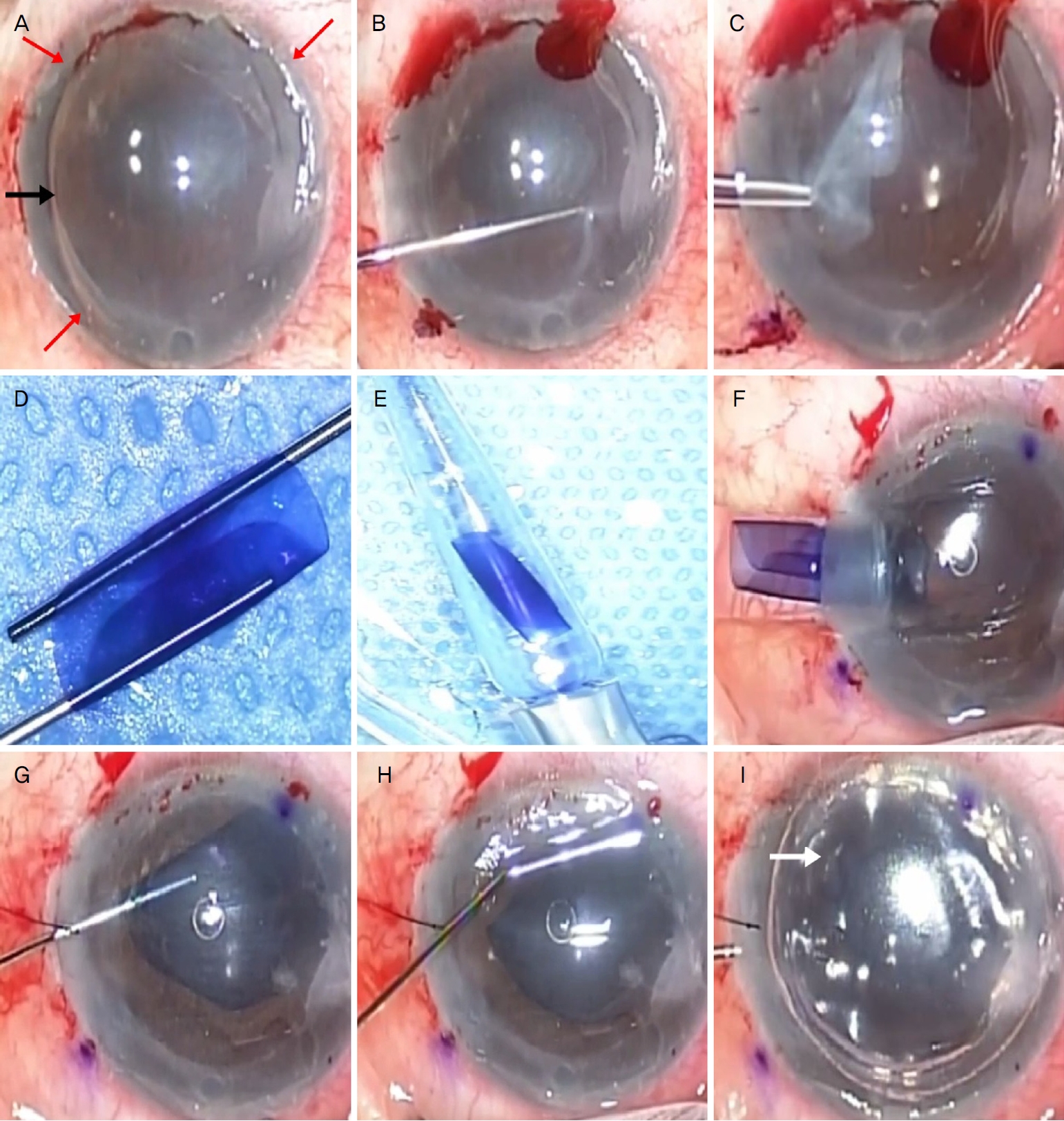
Figure 3.
Postoperative images, after secondary Descemet membrane endothelial keratoplasty (DMEK). (A) Anterior segment optical coherence tomography (OCT) (DRI OCT Triton®; Topcon, Tokyo, Japan) 3 days after secondary DMEK. No additional air injection was needed. (B) Specular microscopic image 1 month after secondary DMEK. (C) Three months after secondary DMEK, cornea at slit lamp examination. (D) Intraocular lens opacity is seen at the center, anterior segment at slit lamp examination 5 months after secondary DMEK.
REFERENCES
1) Melles GR, Eggink FA, Lander F, et al. A surgical technique for posterior lamellar keratoplasty. Cornea 1998;17:618-26.


2) Baydoun L, Dapena I, Melles G. Evolution of posterior lamellar keratoplasty: PK-DLEK-DSEK/DSAEK-DMEK-DMET. In: Cursiefen C, Jun AS, ed. Current treatment options for fuchs endothelial dystrophy. London: Springer, 2017;73-82.
3) Stuart AJ, Romano V, Virgili G, Shortt AJ. Descemet's membrane endothelial keratoplasty (DMEK) versus Descemet's stripping automated endothelial keratoplasty (DSAEK) for corneal endothelial failure. Cochrane Database Syst Rev 2018;(6):CD012097.



4) Melles GR, Ong TS, Ververs B, van der Wees J. Descemet membrane endothelial keratoplasty (DMEK). Cornea 2006;25:987-90.


6) Melles GR, Ong TS, Ververs B, van der Wees J. Preliminary clinical results of Descemet membrane endothelial keratoplasty. Am J Ophthalmol 2008;145:222-7.


7) Dapena I, Ham L, Melles GR. Endothelial keratoplasty: DSEK/DSAEK or DMEK--the thinner the better? Curr Opin Ophthalmol 2009;20:299-307.


8) Liarakos VS, Dapena I, Ham L, et al. Intraocular graft unfolding techniques in Descemet membrane endothelial keratoplasty. JAMA Ophthalmol 2013;131:29-35.


9) Bahar I, Kaiserman I, McAllum P, et al. Comparison of posterior lamellar keratoplasty techniques to penetrating keratoplasty. Ophthalmology 2008;115:1525-33.


10) Chen ES, Terry MA, Shamie N, et al. Descemet-stripping automated endothelial keratoplasty: six-month results in a prospective study of 100 eyes. Cornea 2008;27:514-20.


11) Dirisamer M, Ham L, Dapena I, et al. Efficacy of Descemet membrane endothelial keratoplasty: clinical outcome of 200 consecutive cases after a learning curve of 25 cases. Arch Ophthalmol 2011;129:1435-43.


12) Dirisamer M, Parker J, Naveiras M, et al. Identifying causes for poor visual outcome after DSEK/DSAEK following secondary DMEK in the same eye. Acta ophthalmol 2013;91:131-9.


13) Koenig SB, Covert DJ, Dupps WJ Jr, Meisler DM. Visual acuity, refractive error, and endothelial cell density six months after Descemet stripping and automated endothelial keratoplasty (DSAEK). Cornea 2007;26:670-4.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




