 |
 |
| J Korean Ophthalmol Soc > Volume 61(4); 2020 > Article |
|
국문초록
증례요약
39세 여자 환자가 안과 검진을 위해 개인 안과 의원에 방문했다가 대학병원 진료가 필요하다고 하여 본원 안과에 내원하였다. 환자는 성인이 된 이후로 발생한 야맹증을 호소하였다. 환자는 안저검사상 망막색소상피의 탈색소 및 위축, 망막의 뼈조각 모양의 색소 침착, 그리고 망막세동맥이 가늘어진 소견을 보였다. 망막전위도 및 눈전위도검사에서도 반응이 작은 소견을 보였다. 병력 청취상 우측은 초등학생 때부터, 좌측은 고등학생 때부터 시작된 청각 장애로 청각 장애 4급을 진단받은 상태였다. 정신 지체 소견은 보이지 않았다. 가족력은 환자가 정확히 기억하지는 못하지만 어머니는 원시, 동생은 난시 정도만 있다고 하였다. 그 외에 안과적 과거력을 포함하여 다른 의학적 과거력은 없었다. 보행을 시켜보았을 때 보행 실조 및 동적시력검사상 4단계의 시력 감소를 보여 유형 III 어셔증후군으로 진단하였다.
ABSTRACT
Purpose
To report a case of type III Usher syndrome that has not been previously reported in the Republic of Korea.Case summary: A 39-year-old female visited the local eye clinic for ophthalmic evaluation and then visited our ophthalmology department due to a need for further evaluation and proper management. She complained of night blindness after she became an adult. She underwent a funduscopic examination, which revealed decolorization and atrophy of the retinal pigment epithelium, bony spicule pigmentation in the retina, and thinning of the retinal arteriole. Results of an electroretinogram and electrooculogram revealed that responses were weak. She was diagnosed with the fourth grade of hearing impairment according to her medical history. There was no mental retardation. According to her family history, her mother had hypermetropia, and her brother had astigmatism. There was no other medical history, including ophthalmic history. She was diagnosed with type III Usher syndrome based on ataxia and the dynamic visual acuity test.
어셔증후군(Usher syndrome)은 망막색소변성과 함께 양측 감각신경성 난청을 수반하는 질환으로 주로 상염색체 열성으로 유전된다. 1858년 von Graefe가 처음 망막색소변성과 함께 선천 청력 감퇴의 관련성에 대하여 보고하였으며, 1914년 Usher가 이 증후군의 가족력에 주목하여 어셔증후군이라고 이름 붙였다[1]. 앞서 언급하였듯 대부분 상염색체 열성으로 유전되며 연구에 따라 조금씩 차이가 있지만 유병률은 약 100,000명당 5.1명으로 알려져 있다[2]. 어셔증후군은 망막색소변성과 관련된 가장 흔한 증후군으로 실명과 난청이 함께 존재하는 환자의 약 50%를 차지하며 선천 실명 환자의 3-6%를 차지하는 것으로 알려져 있다[3]. 어셔증후군의 안과 소견인 망막색소변성은 암순응 장애, 진행성 시야 협착, 시력저하 등을 유발하는데 이는 어셔증후군의 유형과 망막색소변성의 정도에 따라 다양한 소견을 보일 수 있다. 망막전위도검사에서는 반응이 아주 작거나 보이지 않으며 눈전위도검사에서도 아주 작거나 반응이 없는 light rise 소견을 보인다[4]. 국내에서는 1995년 Kim et al [5]이 형제에서 발생한 어셔증후군 2예, 1997년 Kim et al [6]이 여자에게서 나타난 유형 IV 어셔증후군 1예, 1998년 Lee et al [7]이 양안 백내장을 동반한 유형 I 어셔증후군 1예, 2007년 Han et al [8]이 한국인에서 발생한 어셔증후군의 임상양상에 대해 정리하여 보고한 바 있으나 아직까지 유형 III 어셔증후군에 대하여 발표된 적은 없다. 본 저자들은 동양인에서 흔하지 않은 유형 III 어셔증후군을 경험하였기에 이를 보고하고자 한다.
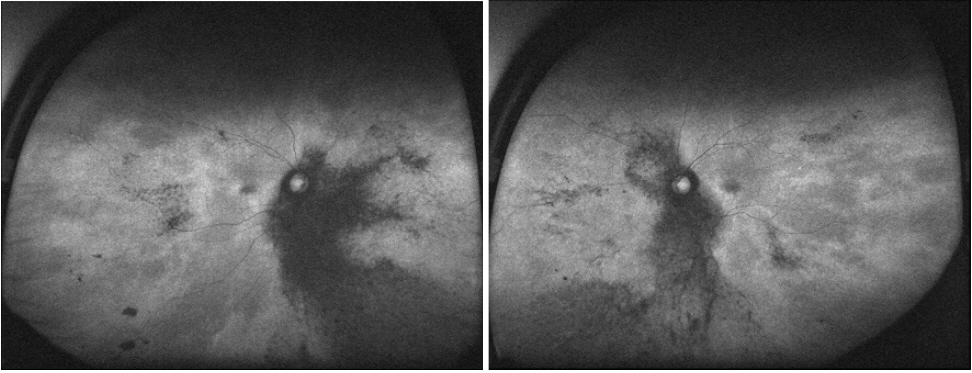
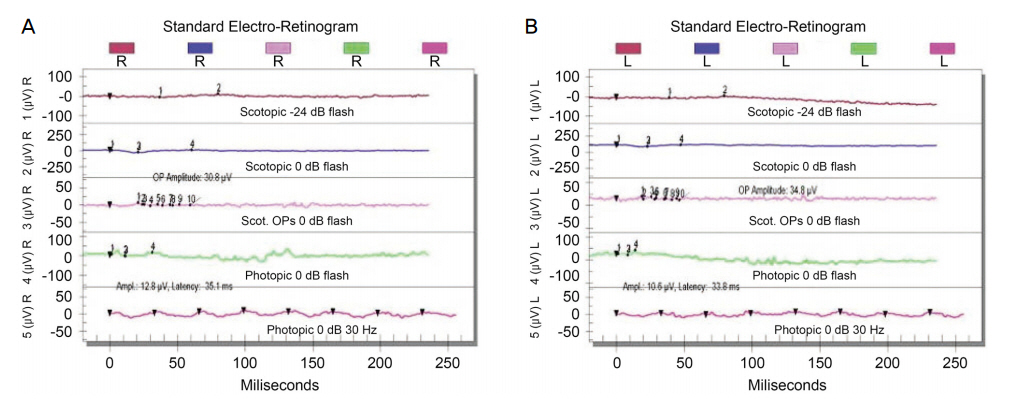
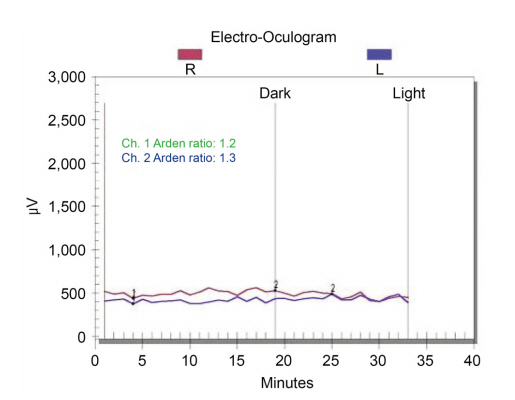
만 39세 여자 환자가 안과 검진을 위해 개인 안과 의원에 방문하였다가 대학병원 안과 진료를 권유받고 본원 안과에 내원하였다. 환자는 성인이 된 이후로 발생한 야맹증을 호소하였다. 가족력상 환자가 정확히 기억은 못하지만 어머니는 원시, 동생은 난시 정도로만 알고 있었다. 그 외 안과력을 포함한 다른 의학적 과거력은 없었다. 내원 당시 시력은 우안 최대 교정시력 1.0, 좌안 최대 교정시력은 0.9로 측정되었다. 세극등현미경검사상 전안부에 특이 소견은 발견되지 않았고, 양안 모두 구심동공운동장애 및 백내장 소견도 보이지 않았다. 양안 산동 후 시행한 정밀 안저검사상 망막색소상피의 탈색소 및 위축, 뼈모양 색소 침착, 경도의 창백한 시신경유두 소견을 보였다(Fig. 1). 자가형광안저촬영검사에서는 망막색소상피의 탈색소 및 위축, 뼈모양 색소 침착을 보이는 부위에 저형광 소견을 보였다(Fig. 2). 이에 망막색소변성으로 진단하고 망막전위도검사 및 눈전위도검사를 시행하였다. 망막전위도검사에서 반응이 아주 작은 소견을 보였으며(Fig. 3), 눈전위도검사 역시 반응이 아주 작은 소견을 보였다(Fig. 4). 두 번째 외래 방문 시 청력 및 정신 지체 유무에 대한 조사 및 평가를 시행하였다. 청력은 우측은 초등학생 때부터, 좌측은 고등학생 때부터 시작된 청각 장애로 청각 장애 4급을 판정 받은 상태였으며, 정신 지체는 없었다. 이에 환자에게 전정 기능 장애 평가를 위해 보행을 평가하였으며 보행 실조 소견을 보였다. 이에 환자의 머리를 약 2 Hz의 빈도로 수평면에서 좌우로 60° 정도 회전을 하면서 시력을 측정하는 동적시력검사상 4단계의 시력저하를 보여 최종적으로 유형 III 어셔증후군으로 진단하였다. 이후 환자에게 유전자검사를 권유하였으나 환자의 개인 사정상 유전자검사는 거부하여 시행하지 못했다.
어셔증후군은 임상적으로 3개 이상의 유형으로 분류된다[9,10]. 가장 흔한 유형 I은 MYO7A, USH1C, CDH23, PCDH15, USH1G 유전자의 변이로 발생하는데 10대 이전에 야맹증과 심한 시야 협착이 나타나며, 심한 청력 장애와 구음 장애, 전정 기능 장애가 많이 동반된다. 또한, 정신 지체 및 정신 질환을 동반하는 경우도 있다. 유형 II는 USH2A, GPR98, DFNB31 유전자의 변이로 발생하며 야맹증, 시야 협착 및 시력저하가 10대 후반에서 20대 초반에 시작하고, 중등도에서 고도 청력 장애를 보이지만 유형 I과 달리 구음 장애, 전정 기능 장애, 정신 지체는 드물다[11]. 유형 III는 여러 유전자의 변이에 의해 발생하는 유형 I, 유형 II와는 달리 3q21-q25 위치에 있는 CLRN1 유전자의 변이에 의해서만 나타난다. 유형 III 어셔증후군은 Hallgren 증후군이라고도 부르며 망막색소변성 및 진행성 난청 외에 전정 보행 실조가 나타난다.
어셔증후군의 안과 소견인 망막색소변성은 망막전위도 검사상 드물게 정상 이하의 값을 보이지만 감지 불능을 보이는 것이 일반적이며, 망막전위도검사 결과 자체가 진단에 필수적이지는 않지만 특징 소견으로 알려져 있다. 시야 검사상에서는 진행성 협착을 보이는 경우가 대부분으로 알려져 있지만, 본 증례에서는 경과 관찰기간이 짧아 시행하지 못했으며 추후 경과 관찰기간 동안 시행할 예정이다. 후낭하백내장은 연구에 따라 다르지만 망막색소변성환자에서 53% 정도 발생하는 것으로 알려져 있으나[12] 본 증례에서는 관찰되지 않았다. 난청 및 전정기관 장애와 안과적 이상의 정도에는 별 다른 관련성이 관찰되지 않는다는 연구 결과가 있다[13]. 어셔증후군은 대부분 상염색체 열성으로 유전되는 것이 특징인데 본 증례에서는 환자의 기억에 의존한 가족력 조사에서는 가족 중 다른 어셔증후군 환자는 없었다.
어셔증후군 외에도 망막색소변성과 난청이 동반되어 감별해야 할 질환에는 다발신경염, 전정 운동실조 및 안진을 보이는 Refsum 증후군, 왜소증, 정신 지체 및 노인성 외모를 보이는 Cockayne 증후군, 비만, 다지증, 성기능 저하 및 정신 지체를 보이는 Bardet-Biedl 증후군, 소아 당뇨 및 중등도의 비만을 보이는 Alstrom 증후군, Kearns-Sayre 증후군, Friedreich 보행 실조, Waardenburg 증후군 등이 있다.
본 증례에서 환자는 망막색소변성과 함께 청각장애 4급 소견, 특히 보행 실조와 함께 동적시력검사에서 유의미한 시력감소가 있어 전정 기능 저하를 확인할 수 있어 유형 III 어셔증후군으로 진단할 수 있었다. 아직까지 국내에서는 유형 III 어셔증후군이 보고된 적 없어 본 증례 발표의 의미가 있겠다.
어셔증후군은 현재까지 특별한 치료 방법은 없기 때문에 조기 진단을 통해 구음 발달의 장애를 예방하고, 어릴 때부터 언어 발달 능력과 사회 적응능력을 키우는 것이 중요하며 이독성 약물 및 소음 노출 빈도를 감소시켜 난청의 진행을 막는 노력 또한 중요하다. 유전자검사를 통한 유전학적 상담도 환자 및 가족들에게 도움이 될 수 있다. 안과적으로는 시력 감소 및 진행성 시야 장애에도 불구하고 양안 실명까지 진행하는 경우는 드물고, 50% 이상에서 적어도 1안에서는 20/40 이상의 시력이 보존된다는 연구 결과[14]도 있다. 청력에 관해서는 인공 와우의 삽입으로 현저한 청력 개선이 가능하다는 기존 보고 외에도 최근에는 동물 실험을 통해 유전자 치료가 새로운 치료로 가능성을 보이고 있다[15].
앞서 언급하였듯이 망막색소변성의 경우 난청 및 여러 유전 질환을 동반할 수 있으므로 안과 의사는 망막색소변성환자에게 반드시 청각 검진을 받도록 권유해야 하며, 안과 외 다른 전신 증상과의 연관성을 평가하여 본 증례에서처럼 어셔증후군 등 동반될 수 있는 다른 유전 질환을 고려해보는 것이 필요하다.
Fig. 1.
Wide field fundus photo of case patient. The image shows bony spicule pigmentations, atrophy of retinal pigment epithelium, mild paled optic disc.

Fig. 2.
Autofluoresecence fundus photo of case patient. Hypofluorescence is seen in the same area as atrophic lesion.
REFERENCES
1) Usher CH. On the inheritance of retinitis pigmentosa; with notes of case. Roy London Ophthalmol Hosp Rep 1914;19:130-236.
2) Rosenberg T, Haim M, Hauch AM, Parving A. The prevalence of Usher syndrome and other retinal dystrophy-hearing impairment association. Clin Genet 1997;51:314-21.


3) Vernon M. Usher’s syndrome-deafness and progressive blindness. Clinical cases, prevention, theory and literature survey. J Chronic Dis 1969;22:133-51.

5) Kim KH, Lee SJ, Lee HK. Two cases Usher’s syndrome in two brothers. J Korean Ophthalmol Soc 1995;36:153-9.
6) Kim SH, Koo HM, Chung SK. Type IV Usher’s syndrome manifested by woman. J Korean Opththalmol Soc 1997;38:1289-93.
7) Lee SJ, Lee JH, Choi YJ, Kim JW. A case of type 1 Usher’s syndrome with bilateral cataract. J Korean Ophthalmol Soc 1998;39:784-9.
8) Han SB, Kim SJ, Kim JH, et al. The clinical manifestations of Usher syndrome in Korea. J Korean Ophthalmol Soc 2007;48:950-6.
9) Piazza TL, Fishman GA, Farber M, et al. Visual acutiy loss in patients with Usher’s syndrome. Arch Ophthalmol 1986;104:1336-9.

10) Smith RJ, Berlin CI, Hejtmancik JF, et al. Clinical diagnosis of the Usher syndromes. Usher Syndrome Consortium. Am J Med Genet 1994;50:32-8.


11) Tsilou ET, Rubin BI, Caruso RC, et al. Usher syndrome clinical types 1 and 2: Could ocular symptoms and signs differentiate between the two types? Acta Ophthalmol Scand 2002;80:196-201.

12) Fishman GA, Anderson RJ, Lourenco P. Prevalence of posterior subcapsular lens opacities in patients with retinitis pigmentosa. Br J Ophthalmol 1985;69:263-6.



13) Seeliger M, Pfister M, Gendo K, et al. Comparative study of visual, auditory and olfactory function in Usher syndrome. Graefes Arch Clin Exp Ophthalmol 1999;237:301-7.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,338 View
- 36 Download
- Related articles
-
Short-term Outcomes and Prognostic Factors of iStent in the Republic of Korea2020 April;61(4)
The Clinical Manifestations of Usher Syndrome in Korea.2007 July;48(7)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



