 |
 |
| J Korean Ophthalmol Soc > Volume 62(4); 2021 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØś ņ×äņāüņ¢æņāüĻ│╝ ņ£äĒŚśņØĖņ×É, ņ╣śļŻī Ļ▓ĮĻ│╝ ļ░Å ņśłĒøäļź╝ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
2005ļģä 1ņøöļČĆĒä░ 2020ļģä 1ņøöĻ╣īņ¦Ć ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢ£ ĒÖśņ×É 18ļ¬ģņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż. ņä▒ļ│ä, ņŚ░ļĀ╣, ĻĖ░ņĀĆņ¦łĒÖś, Ļ░üļ¦ēņØ┤ņŗØņØś ņĀüņØæņ”Ø, ņ”Øņāü ļ░£ņāØņ£╝ļĪ£ļČĆĒä░ ņ╣śļŻī ņŗ£ņ×æĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä, Ļ░ÉņŚ╝ņŗ£ ļ░Å ņ╣śļŻī Ēøä ņŗ£ļĀź, Ļ░ÉņŚ╝ ņĀä ņØ┤ņŗØ Ļ░üļ¦ēņØś ņāüĒā£, ļ┤ēĒĢ®ņé¼ Ļ┤ĆļĀ© ņŚ¼ļČĆ, Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░ ļ░Å Ļ░üļ¦ēņ╣©ņ£ż Ļ╣ŖņØ┤, ņĀäļ░®ņČĢļåŹ ņŚ¼ļČĆ, Ļ░ÉņŚ╝ ņĀä ņé¼ņÜ® ņĢłņĢĮ, ļ»ĖņāØļ¼╝ļ░░ņ¢æĻ▓Ćņé¼ Ļ▓░Ļ│╝ ļō▒ņØś ņ×äņāü ņ¦ĆĒæ£ļź╝ ņĪ░ņé¼ĒĢśņśĆļŗż. ļśÉĒĢ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ ņ╣śļŻī Ļ▓░Ļ│╝ņŚÉ ļö░ļØ╝ ņ╣śļŻī ņä▒Ļ│ĄĻĄ░ ļ░Å ņŗżĒī©ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ ņØ┤ņŚÉ ļīĆĒĢ£ ņ£äĒŚśņØĖņ×Éļź╝ ļ╣äĻĄÉ ļČäņäØĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀņØä ļ░øņØĆ Ēøä ĒÅēĻĘĀ 55.31 ┬▒ 44.72Ļ░£ņøö ĒøäņŚÉ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢśņśĆļŗż. ņ”Øņāü ļ░£ņāØņ£╝ļĪ£ļČĆĒä░ ņ╣śļŻī ņŗ£ņ×æĻ╣īņ¦ĆņØś ĻĖ░Ļ░äņØĆ ĒÅēĻĘĀ 10.33 ┬▒ 7.36ņØ╝ņØ┤ņŚłļŗż. ņĀäņ▓┤ 18ļ¬ģņØś ĒÖśņ×É ņżæ 5ļ¬ģ(27.8%)ņØ┤ ņ╣śļŻī ņä▒Ļ│ĄņØ┤ĻĄ░, 13ļ¬ģ(72.2%)ņØ┤ ņ╣śļŻī ņŗżĒī©ĻĄ░ņ£╝ļĪ£ ļČäļźśļÉśņŚłņ£╝ļ®░, ņ╣śļŻī ņŗżĒī©ĻĄ░ ņżæ 7ļ¬ģ(38.9%)ņØ┤ ņłśņłĀņĀü ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņĢśļŗż. Ļ░ÉņŚ╝ ņĀä ļ░£ņāØĒĢ£ ņØ┤ņŗØ ņŗżĒī© ņāüĒā£, ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ņåīņÜö ņŗ£Ļ░ä, Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░Ļ░Ć ņ╣śļŻī ņŗżĒī©ņÖĆ ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äĻ░Ć ņ׳ņŚłļŗż(ļ¬©ļæÉ p<0.05). ļŗżļ│Ćļ¤ē ĒÜīĻĘĆļČäņäØņŚÉņä£ ņ╣śļŻī ņŗżĒī©ņØś ņ£äĒŚśņØĖņ×ÉļŖö ņØ┤ņŗØ ņŗżĒī© ņāüĒā£(p=0.046)ņśĆļŗż.
ABSTRACT
Purpose
We evaluated the clinical manifestations and risk factors of fungal keratitis after penetrating keratoplasty (PKP).
Methods
Eighteen patients who experienced fungal keratitis after PKP between January 2005 and January 2020 were included in this retrospective study. Clinical characteristics including sex, age, underlying disease, indication for PKP, symptom duration, visual acuity, graft state before infection, suture-related problems, size of epithelial defect, depth of infiltration, presence of hypopyon, use of eyedrops before infection, and the results of microbiological tests were analyzed. Patients were classified into the treatment success or failure group, and the risk factors were evaluated accordingly.
Results
The mean age at diagnosis was 63.94 ┬▒ 15.53 years. Fungal infection occurred a mean of 55.31 ┬▒ 44.72 months after PKP. The mean symptom duration was 10.33 ┬▒ 7.36 days. Of the 18 patients, 5 (27.8%) and 13 (72.2%) were in the treatment success and failure groups, respectively. Of the treatment failure group, seven patients (38.9%) underwent surgical management. The graft state before infection, symptom duration, and size of epithelial defects had significant correlations with treatment failure (all p < 0.05). Multivariate analysis identified graft state (p = 0.046) as a significant risk factor for treatment failure.
ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢśļŖö Ļ░üļ¦ēņŚ╝ņØĆ ņĢłļé┤ņŚ╝Ļ│╝ Ļ░ÖņØĆ ļŹö ņŗ¼Ļ░üĒĢ£ ĒĢ®ļ│æņ”Øņ£╝ļĪ£ ņØ┤Ē¢ēĒĢśĻ▒░ļéś ņØ┤ņŗØņŗżĒī©ņØś ņøÉņØĖņØ┤ ļÉśĻ│Ā, ņ╣śļŻī ĒøäņŚÉļÅä Ļ░üļ¦ēņØś ĒØēĒä░, Ēś╝ĒāüņØä ļé©Ļ▓© ņŗ£ļĀźņśłĒøäĻ░Ć ļČłļ¤ēĒĢ£ ņŗ¼Ļ░üĒĢ£ ĒĢ®ļ│æņ”ØņØ┤ļŗż[1-3]. ĻĄŁņÖĖņØś ļ│┤Ļ│ĀņŚÉ ļö░ļź┤ļ®┤ ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä Ļ░üļ¦ēņŚ╝ ņ£Āļ│æļźĀņØĆ 1.76%ļČĆĒä░ 25%Ļ╣īņ¦Ć ļŗżņ¢æĒĢśļ®░[4,5], ņÜ░ļ”¼ļéśļØ╝ņŚÉņä£ļŖö ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀņØä ņŗ£Ē¢ē Ēøä 10ļģä ļé┤ 3.1-23.3%ņØś ĒÖśņ×ÉņŚÉņä£ Ļ░üļ¦ēņŚ╝ ņ×¼ļ░£ļĪ£ ņØĖĒĢśņŚ¼ ņØ┤ņŗØņØ┤ ņŗżĒī©ĒĢśņśĆļŗżĻ│Ā ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż[6,7]. ĒŖ╣Ē׳, ņ¦äĻĘĀņŚÉ ņØśĒĢ£ Ļ░ÉņŚ╝ņØĆ ņāüļīĆņĀüņ£╝ļĪ£ ņ”ØņāüņØ┤ ņŗ¼ĒĢśņ¦Ć ņĢŖĻ│Ā, ĒåĄņ”ØņØ┤ ņĀüņ£╝ļ®┤ņä£ļÅä ņŚ╝ņ”ØņØ┤ ņĢłĻĄ¼ ļé┤ļĪ£ Ļ┤æļ▓öņ£äĒĢśĻ▓ī ĒÖĢņé░ļÉśĻ│Ā ņøÉņØĖĻĘĀņØś Ļ▓ĆņČ£Ļ│╝ ļ░░ņ¢æņØ┤ ņ¢┤ļĀżņøī ĻĘĖ ņśłĒøäĻ░Ć ļ¦żņÜ░ ļČłļ¤ēĒĢ£ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[8-10].
Eye Bank Association of AmericaņŚÉņä£ ļ░£Ēæ£ĒĢ£ ļ░öņŚÉ ņØśĒĢśļ®┤ 10ļģä ļÅÖņĢłņØś ĒÖśņ×ÉĻĄ░ņØä ļČäņäØĒĢśņśĆņØä ļĢī ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ ņ¦äĻĘĀ ņĢłļé┤ņŚ╝ņØś 76%ņŚÉņä£ Ļ│ĄņŚ¼ Ļ░üļ¦ēĻ│╝ ļ│┤ņĪ┤ņĢĪņ£╝ļĪ£ļČĆĒä░ ļÅÖņØ╝ĒĢ£ ĻĘĀņØ┤ ļČäļ”¼ļÉśņŚłĻ│Ā, ļ¦żļģä ĒÅēĻĘĀ 2-3ņśłņØś Candida ņĢłļé┤ņŚ╝ņØ┤ ļ░£ņāØĒĢ£ļŗżĻ│Ā ļ░£Ēæ£ĒĢśņśĆļŗż[8,11]. Ļ│ĄņŚ¼ Ļ░üļ¦ē ļ│┤ņĪ┤ņŚÉ Optisol GS ļ│┤ņĪ┤ņĢĪņØä ņé¼ņÜ®ĒĢ£ ļÆż Ļ░üļ¦ēņØ┤ņŗØ Ēøä ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØś ļ░£ņāØ ļ╣łļÅäĻ░Ć ņĀÉņ░© ļåÆņĢäņ¦ÉņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļÅä ļ░£Ēæ£ļÉ£ ļ░ö ņ׳ļŗż[12].
ņØ┤ļ¤¼ĒĢ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØś ļČłļ¤ēĒĢ£ ņśłĒøäņÖĆ Ļ░üļ¦ēņØ┤ņŗØ Ēøä ļåÆņĢäņ¦ĆļŖö ņ£Āļ│æļźĀņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØś ņ×äņāüņ¢æņāü, ņ£äĒŚśņÜöņØĖ, ņ╣śļŻī ļ░Å ņśłĒøä ļō▒ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļ®░, ņØ┤ļ¤¼ĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĻĄŁņÖĖņŚÉ ļ╣äĒĢ┤ ĻĄŁļé┤ņŚÉņä£ļŖö ņ×ÉņäĖĒ׳ ļ│┤Ļ│ĀļÉ£ ļ░öĻ░Ć ņŚåļŗż. ļö░ļØ╝ņä£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĒĢ£ĻĄŁņØĖņŚÉņä£ ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØś ņ×äņāüņ¢æņāü, ņ£äĒŚśņØĖņ×É, ņ╣śļŻī Ļ▓ĮĻ│╝ ļ░Å ņśłĒøä ļō▒ņŚÉ ļīĆĒĢ┤ ļ│ĖņøÉņŚÉņä£ 15ļģäĻ░ä ņĀäņĖĄĻ░üļ¦ēņØ┤ ņŗØņłĀņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉņØś ņØśļ¼┤ĻĖ░ļĪØ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ņĪ░ņé¼ĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
2005ļģä 1ņøöļČĆĒä░ 2020ļģä 1ņøöĻ╣īņ¦Ć ņĀäļé©ļīĆĒĢÖĻĄÉļ│æņøÉņŚÉņä£ ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀņØä ņŗ£Ē¢ē ļ░øņØĆ Ēøä 1ļģä ņØ┤ņāü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĒĢ£ ņ┤Ø 421ļ¬ģņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż. ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀņØä ļ░øņØĆ ĒÖśņ×ÉĻĄ░ ņżæ ļ░░ņ¢æĻ▓Ćņé¼ņŚÉņä£ ņøÉņØĖĻĘĀņØ┤ ņ¦äĻĘĀņ£╝ļĪ£ ļÅÖņĀĢļÉśņŚłĻ▒░ļéś, ļÅäļ¦ÉĻ▓Ćņé¼ņāüņŚÉņä£ KOH ņ¢æņä▒ņØĖ ĒÖśņ×É, ņ×äņāüņ¢æņāüņØ┤ ļČłĻĘ£ņ╣ÖĒĢ£ Ļ╣āĒäĖ ļ¬©ņ¢æņØś Ļ▓ĮĻ│ä, ņ£äņä▒ļ│æļ│Ć, Ļ░üļ¦ēļé┤Ēö╝ļ░ś, ļ®┤ņŚŁĻ│Āļ”¼, Ļ░Ćņ¦Ć ļ¬©ņ¢æņ£╝ļĪ£ ļ╗Śņ¢┤ļéśĻ░ĆļŖö Ļ▓ĮĻ│ä ļō▒ņØś ļ│ĄĒĢ®ņĀüņØĖ ĒŖ╣ņ¦Ģņ£╝ļĪ£ ņ¦äĻĘĀ Ļ░ÉņŚ╝ņŚÉ ĒĢ®ļŗ╣ĒĢśņŚ¼ ņØ┤ņŚÉ ņāüņØæĒĢśļŖö ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ĻĖ░Ļ░äņØ┤ ņ¦¦Ļ▒░ļéś ņČöņĀü Ļ┤Ćņ░░ņØ┤ ņĢłļÉśņ¢┤ ņ╣śļŻī Ļ▓░Ļ│╝ļź╝ ņĢī ņłś ņŚåĻ▒░ļéś, Ļ░üļ¦ēņØ┤ņŗØ Ēøä ņ×¼ļ░£ĒĢ£ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņ£╝ļĪ£ ņ×¼Ļ░üļ¦ēņØ┤ņŗØņłĀņØä ļ░øņØĆ Ļ▓ĮņÜ░ļŖö ņĀ£ņÖĖĒĢśņśĆļŗż. ļ¬©ļōĀ ņŚ░ĻĄ¼ Ļ│╝ņĀĢņØĆ ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņØä ņżĆņłśĒĢśņśĆņ£╝ļ®░ ņĀäļé©ļīĆĒĢÖĻĄÉļ│æņøÉ ņāØļ¬ģņØśĒĢÖņŚ░ĻĄ¼ņ£żļ”¼ņŗ¼ņØśņ£äņøÉĒÜīņØś ņŖ╣ņØĖņŚÉ ļö░ļØ╝ ņ¦äĒ¢ēļÉśņŚłļŗż(ņŖ╣ņØĖ ļ▓łĒśĖ: CNUH-2020-184).
ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀņØĆ ĒĢ£ ņłĀņ×É(K.C.Y)ņŚÉ ņØśĒĢ┤ ņ¦äĒ¢ēļÉśņŚłņ£╝ļ®░ ņĀäņŗĀļ¦łņĘ© Ēś╣ņØĆ ĻĄ¼Ēøäļ¦łņĘ© ĒĢśņŚÉ ņ¦äĒ¢ēļÉśņŚłļŗż. ļ¬©ļōĀ Ļ│ĄņŚ¼ņ×É Ļ░üļ¦ēņØĆ Optisol GS (Bausch & Lomb Inc., Rochester, NY, USA)ņŚÉ ļ│┤Ļ┤ĆļÉśņŚłļŗż. ļ¬©ļōĀ ĒÖśņ×ÉļŖö ņØ┤ņŗØ Ēøä 1% ĒöäļĀłļō£ļŗłņåöļĪĀ ņĀÉņĢłņĢĪ ļ░Å 1% ņé¼ņØ┤Ēü┤ļĪ£ņŖżĒżļ”░ ņĀÉņĢłņĢĪņ£╝ļĪ£ ņ╣śļŻīĒĢśņśĆļŗż. ņłśņłĀ Ēøä ņ┤łĻĖ░ ņŖżĒģīļĪ£ņØ┤ļō£ ņĢłņĢĮņØĆ ņłĀ Ēøä 1ņŻ╝Ļ░ä 2ņŗ£Ļ░ä Ļ░äĻ▓®ņ£╝ļĪ£ ņĀÉņĢłĒĢśņśĆĻ│Ā, 1ļģä ņØ┤ņāüņØś ĻĖ░Ļ░ä ļÅÖņĢł ļ¬©ļōĀ ļ┤ēĒĢ®ņé¼Ļ░Ć ņĀ£Ļ▒░ļÉĀ ļĢīĻ╣īņ¦Ć ņĀÉņ¦äņĀüņ£╝ļĪ£ ņżäņśĆļŗż. 1% ņé¼ņØ┤Ēü┤ļĪ£ņŖżĒżļ”░ ņĢłņĢĮ ņĀÉņĢłņØĆ ņłĀ Ēøä 1ņŻ╝Ļ░ä 2ņŗ£Ļ░ä Ļ░äĻ▓®ņ£╝ļĪ£ ņĀÉņĢłĒĢśņśĆĻ│Ā, ņłśĻ░£ņøöņŚÉ Ļ▒Ėņ│É ņĀÉņ¦äņĀüņ£╝ļĪ£ Ļ░äĻ▓®ņØä ņżäņŚ¼ļéśĻ░öļŗż. ņĀäņŗĀņĀüņØĖ ĻĖłĻĖ░Ļ░Ć ņŚåļŖö Ļ▓ĮņÜ░ oral prednisolone 1 mg/kgĻ│╝ cyclosporine A 5 mg/kgļź╝ ļ│ĄņÜ®ņØä ņŗ£ņ×æĒĢśņŚ¼ ņłĀ Ēøä 1Ļ░£ņøö ļÅÖņĢł ņÜ®ļ¤ēņØä ņżäņØ┤ļ®┤ņä£ ļ│ĄņÜ®ĒĢśņśĆļŗż. Ļ│Āņ£äĒŚśĻĄ░ņØś Ļ▓ĮņÜ░ ņłĀņ×ÉņØś ņ×¼ļ¤ēņŚÉ ļö░ļØ╝ ļ│ĄņÜ®ĒĢśņśĆļŗż. ļČĆļČäņĀü Ēś╣ņØĆ ņĀäņŗĀņĀüņØĖ ļČĆņ×æņÜ®ņØ┤ ņ׳ņØä Ļ▓ĮņÜ░ ļ│ĄņÜ®ņĢĮņØĆ ņżæņ¦ĆĒĢśņśĆļŗż. ļ┤ēĒĢ®ņé¼ ņĀ£Ļ▒░ļŖö ņłśņłĀ 1ļģä ņØ┤ļé┤ļĪ£ 2-3ĒÜīņŚÉ Ļ▒Ėņ│É ļŗ©Ļ│äņĀüņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśņśĆļŗż.
Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØ┤ ņØśņŗ¼ļÉśļŖö ļ¬©ļōĀ ĒÖśņ×ÉļōżņŚÉĻ▓ī ļÅäļ¦ÉĻ▓Ćņé¼ ļ░Å ļ░░ņ¢æĻ▓Ćņé¼ļź╝ ņŗżņŗ£ĒĢśņśĆņ£╝ļ®░, ļÅäļ¦ÉĻ▓Ćņé¼ņŚÉļŖö ĻĘĖļ×ī ņŚ╝ņāē ļ░Å KOH ņŚ╝ņāēņØ┤ ņŗ£Ē¢ēļÉśņŚłļŗż. ļ░░ņ¢æĻ▓Ćņé¼ ļ░░ņ¦ĆļĪ£ļŖö blood agar, chocolate agar, sabouraud agar, MacConkey agarļź╝ ņé¼ņÜ®ĒĢśņśĆĻ│Ā, ļ¬©ļōĀ ļÅÖņĀĢĻĘĀņŚÉ ļīĆĒĢ┤ ĒĢŁņāØņĀ£ Ļ░Éņłśņä▒Ļ▓Ćņé¼ļÅä ņŗ£Ē¢ēĒĢśņśĆļŗż.
ļ░░ņ¢æ Ļ▓Ćņé¼ Ēøä Ļ┤æļ▓öņ£äĒĢ£ Ļ░ĢĒÖö ĒĢŁņāØņĀ£ ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśņśĆĻ│Ā ļ░░ņ¢æĻ▓Ćņé¼ ļ░Å ĒĢŁņāØņĀ£ Ļ░Éņłśņä▒ Ļ▓Ćņé¼ Ļ▓░Ļ│╝, ņ╣śļŻīņŚÉ ļīĆĒĢ£ ļ░śņØæ ņĀĢļÅäļź╝ ĒÅēĻ░ĆĒĢśņŚ¼ ĒĢŁņāØņĀ£ņØś ņóģļźś ļ░Å ņÜ®ļ▓ĢņØä ļ│ĆĻ▓ĮĒĢśņśĆļŗż. ņ╣śļŻī ņ┤łĻĖ░ņŚÉļŖö 1ņŻ╝ņØ╝ ņØ┤ļé┤ņØś Ļ░äĻ▓®ņ£╝ļĪ£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ĒĢśĻ▒░ļéś ņ×ģņøÉĒĢśņŚ¼ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņ¦äĻĘĀ Ļ░ÉņŚ╝ņØ┤ ņØśņŗ¼ļÉśļŹöļØ╝ļÅä ņ┤łĻĖ░ņŚÉļŖö Ļ┤æļ▓öņ£äĒĢŁņāØņĀ£ļĪ£ 50 mg/mL Fortified cefazolin (Cefazoline sodium; Chong Kun Dang Holdings Corp., Seoul, Koera)Ļ│╝ 14 mg/mL Tobramycin (Tobramycin sulfate; Huons, Seongnam, Korea)Ļ│╝ ĒĢ©Ļ╗ś 1% Voriconazole (Vfend┬«; Pfizer, Sandwich, UK)ļĪ£ ņ╣śļŻīļź╝ ņŗ£ņ×æĒĢśņśĆĻ│Ā, ļ»ĖņāØļ¼╝ ļÅÖņĀĢ Ļ▓░Ļ│╝ņŚÉ ļö░ļØ╝ ĒÜ©ļ¬©ĻĘĀņØś Ļ▓ĮņÜ░ 0.15% Amphotericin (Fungizone┬«; BMS, East Syracuse, NY, USA), Ēō©ņé¼ļ”¼ņøĆņØ┤ļéś ņĢäņŖżĒÄśļź┤ĻĖĖļŻ©ņŖżņØĖ Ļ▓ĮņÜ░ 5% Natamycin (Natacyn┬«; Alcon, Fort Worth, TX, USA)ņ£╝ļĪ£ ņ╣śļŻīĒĢśņśĆļŗż. ļÅäļ¦É ļ░Å ļ░░ņ¢æĻ▓Ćņé¼ņŚÉņä£ ņØīņä▒ņØ┤ ļéśņś© Ļ▓ĮņÜ░ņŚÉļÅä Ļ░ĢĒĢśĻ▓ī ņ¦äĻĘĀ Ļ░ÉņŚ╝ņØ┤ ņØśņŗ¼ļÉśļŖö Ļ▓ĮņÜ░ 1% Voriconazole (Vfend┬«; Pfizer)ļĪ£ ņ╣śļŻīļź╝ ņ¦ĆņåŹĒĢśņśĆļŗż. Ļ░ÉņŚ╝ ņ▓½ ļ░£ņāØņŗ£, ņŖżĒģīļĪ£ņØ┤ļō£ ņĢłņĢĮ ņĀÉņĢłņØĆ ņżæļŗ©ĒĢśņśĆļŗż. ņ╣śļŻī ņä▒Ļ│ĄņØĆ Ļ░üļ¦ēņāüĒö╝ņØś ņÖäņĀäĒĢ£ ĒÜīļ│Ą ļ░Å Ļ░üļ¦ēņ╣©ņ£żņØś Ļ┤ĆĒĢ┤ļĪ£ ņĀĢņØśĒĢśņśĆĻ│Ā, Ļ░üļ¦ēņ╣©ņ£żņØś Ēü¼ĻĖ░Ļ░Ć ļŹö ņ╗żņ¦ĆĻ▒░ļéś ĻČżņ¢æņØś ņ¦äĒ¢ēņ£╝ļĪ£ ņłśņłĀņĀü ņ▓śņ╣ś(Ļ░üļ¦ē ĻĖĆļŻ©ņ×ē, ņØ┤ņŗØĒÄĖ ņ×¼ļ┤ēĒĢ®ņłĀ, ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ, ņĢłĻĄ¼ļé┤ņÜ®ļ¼╝ņĀ£Ļ▒░ņłĀ)ļź╝ ĒĢäņÜöļĪ£ ĒĢśļŖö Ļ▓ĮņÜ░ļŖö ņ╣śļŻī ņŗżĒī©ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ņä▒ļ│ä, ļéśņØ┤, ņĀäņŗĀ ĻĖ░ņĀĆņ¦łĒÖś, ņĢłņ¦łĒÖśņØś ļ│æļĀź ļ░Å Ļ░üļ¦ēņØ┤ņŗØņłĀņØś ņĀüņØæņ”Ø, Ļ│ĄņŚ¼ņ×É ņĀĢļ│┤(ļéśņØ┤, Ļ│ĄņŚ¼ņ×É ņé¼ļ¦ØļČĆĒä░ Ļ░üļ¦ēņØ┤ņŗØņłĀĻ╣īņ¦ĆņØś ņåīņÜö ņŗ£Ļ░ä), ņłśņłĀ Ēøä Ļ░üļ¦ēņŚ╝ ņØ┤ĒÖśĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä, ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä, Ļ░ÉņŚ╝ ļ░£ņāØ ņĀäĻ│╝ ņ╣śļŻī ĒøäņØś ņŗ£ļĀź, Ļ░ÉņŚ╝ ļ░£ņāØ ņĀä ņØ┤ņŗØ Ļ░üļ¦ēņØś ņāüĒā£ ļ░Å ņāüĒö╝Ļ▓░ņåÉņØś ņĪ┤ņ×¼, ļ┤ēĒĢ®ņé¼ ņŚ░Ļ┤Ćņä▒ņŚÉ ļīĆĒĢ┤ņä£ ņĪ░ņé¼ĒĢśņśĆļŗż. ļśÉĒĢ£ ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮĻ▓Ćņé¼ņāüņŚÉņä£ Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░ ļ░Å Ļ╣ŖņØ┤, ņĀäļ░®ņČĢļåŹņØś ņ£Āļ¼┤, ĻĘĖļ”¼Ļ│Ā ņØ┤ĒÖś ņĀä ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å ņé¼ņØ┤Ēü┤ļĪ£ņŖżĒżļ”░ ņĀÉņĢłņĀ£, ļģ╣ļé┤ņן ņĢłņĢĮ ņĀÉņĢłņØś ņé¼ņÜ®ņØä ņĪ░ņé¼ĒĢśņśĆļŗż. ņØ┤ņŚÉ ļö░ļØ╝ ņ╣śļŻī ņä▒Ļ│Ą ļ░Å ņŗżĒī©ĻĄ░ņŚÉ ļö░ļźĖ ņ╣śļŻī ņŗżĒī©ņØś ņ£äĒŚśņØĖņ×Éļź╝ ļČäņäØĒĢśņśĆļŗż. ņØ┤ņŗØ Ļ▒░ļČĆļŖö ĒÜīļ│ĄļÉśņ¦Ć ņĢŖļŖö ņżæņŗ¼Ļ░üļ¦ēĒł¼ļ¬ģļÅäņØś ņāüņŗżļĪ£ ņĀĢņØśĒĢśņśĆņ£╝ļ®░ Ļ░üļ¦ēņŚ╝ ņØ┤ĒÖś ņĀäņØś ņŗ£ļĀźņØĆ Ļ░üļ¦ēņŚ╝ ņØ┤ĒÖś ņĀä Ļ░Ćņן ņĄ£ĻĘ╝ņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņ£╝ļĪ£ ĒĢśņśĆĻ│Ā, Ļ░üļ¦ēņŚ╝ Ļ┤ĆĒĢ┤ ĒøäņØś ņŗ£ļĀźņØĆ Ļ░üļ¦ēņŚ╝ņØ┤ Ļ┤ĆĒĢ┤ļÉśĻ│Ā ļéśņä£ 1Ļ░£ņøö ĒøäņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØä ĻĖ░ņżĆņ£╝ļĪ£ĒĢśņśĆļŗż.
ĒåĄĻ│äĒĢÖņĀü ļČäņäØņØĆ SPSS software (IBM Corp., Armonk, NY, USA)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņŗ£Ē¢ēļÉśņŚłļŗż. ņ╣śļŻī ņä▒Ļ│ĄĻĄ░Ļ│╝ ņ╣śļŻī ņŗżĒī©ĻĄ░ņ£╝ļĪ£ ļéśļłäņ¢┤ Ļ░ü ĻĄ░ Ļ░äņØś ļ╣äĻĄÉļź╝ ņ£äĒĢ┤ ņ╣śļŻī Ļ▓░Ļ│╝ņØś ņśłĒøäņØĖņ×ÉļĪ£ ņČöņĀĢļÉśļŖö ņŚ░ņåŹļ│ĆņłśņŚÉ Ļ┤ĆĒĢśņŚ¼ Mann-Whitney U-test, ļ╣äņŚ░ņåŹļ│ĆņłśņŚÉ Ļ┤ĆĒĢśņŚ¼ chi-square test ļ░Å FisherŌĆÖs exact testļź╝ ņŗ£Ē¢ēĒĢśņśĆĻ│Ā, pĻ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ļź╝ ņ£ĀņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ļśÉĒĢ£ ļŗ©ļ│Ćļ¤ē ļĪ£ņ¦ĆņŖżĒŗ▒ ĒÜīĻĘĆļČäņäØņŚÉņä£ pĻ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØĖ ņØ┤ĒĢśņØĖ ļ│Ćņłśļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļŗżļ│Ćļ¤ē ļĪ£ņ¦ĆņŖżĒŗ▒ ĒÜīĻĘĆļČäņäØņØä ņŗżņŗ£ĒĢśņśĆĻ│Ā pĻ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ļź╝ ņØśņØśĻ░Ć ņ׳ļŖö Ļ▓░Ļ│╝ļĪ£ ĒĢśņśĆļŗż.
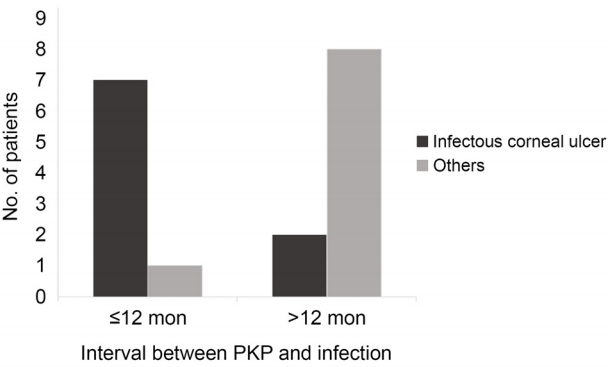
ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä Ļ░üļ¦ēņŚ╝ņØ┤ ļ░£ņāØĒĢ£ ĒÖśņ×ÉļōżņØś ņŚŁĒĢÖņĀü ņĀĢļ│┤ņÖĆ Ļ░üļ¦ēņØ┤ņŗØņØś ņĀüņØæņ”Ø ļ░Å Ļ│ĄņŚ¼ Ļ░üļ¦ēņØś ĒŖ╣ņä▒, Ļ░üļ¦ēņØ┤ņŗØ Ēøä Ļ░üļ¦ēņŚ╝ ņØ┤ĒÖśĻ╣īņ¦ĆņØś ĻĖ░Ļ░äņŚÉ ļīĆĒĢ┤ Table 1ņŚÉ ņÜöņĢĮĒĢśņśĆļŗż. 2005ļģä 1ņøöļČĆĒä░ 2020ļģä 1ņøöĻ╣īņ¦Ć ļ│ĖņøÉņŚÉņä£ ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØä ņ¦äļŗ©ļ░øņØĆ ĒÖśņ×ÉļŖö ņ┤Ø 18ļ¬ģ(4.3%)ņØ┤ņŚłļŗż.ņØ┤ ņżæ ņĀäņ▓┤ 18ļ¬ģņØś ĒÖśņ×É ņżæ ņ╣śļŻī ņä▒Ļ│ĄĻĄ░ņØ┤ 5ļ¬ģ(27.8%), ņ╣śļŻī ņŗżĒī©ĻĄ░(72.2%)ņØ┤ 13ļ¬ģņØ┤ņŚłļŗż. ņ╣śļŻī ņŗżĒī©ĻĄ░ ņżæ 7ņĢłņŚÉņä£ ņ×¼Ļ░üļ¦ēņØ┤ņŗØ, ņĢłĻĄ¼ļé┤ņÜ®ļ¼╝ņĀ£Ļ▒░ ļō▒ ņłśņłĀņĀü ņ▓śņ╣śļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņĀäņ▓┤ ĒÖśņ×ÉĻĄ░ņØś ĒÅēĻĘĀ ļéśņØ┤ļŖö 63.94 ┬▒ 15.53ņäĖņśĆņ£╝ļ®░, ļé©ņä▒ņØ┤ 11ļ¬ģ(61.1%)ņØä ņ░©ņ¦ĆĒĢśņśĆļŗż. Ļ░üļ¦ēņØ┤ņŗØņłĀ ņŗ£Ē¢ēņØś ņŻ╝ņÜö ņĀüņØæņ”ØņØĆ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝(9ļ¬ģ, 50.0%), ņłśĒżĻ░üļ¦ēļ│æņ”Ø(3ļ¬ģ, 16.7%), ņØ┤ņŗØ Ļ▒░ļČĆ(2ļ¬ģ, 11.1%), ņøÉņČöĻ░üļ¦ē(2ļ¬ģ, 11.1%), Ļ░üļ¦ēĒś╝Ēāü(1ļ¬ģ, 5.6%), ĻĖ░ņ¦łĻ░üļ¦ēļ│Ćņä▒(1ļ¬ģ, 5.6%)ņØ┤ņŚłņ£╝ļ®░, ņØ┤ņÖĆ Ļ┤ĆļĀ©ĒĢ£ ņ╣śļŻī ņä▒Ļ│Ą ļ░Å ņŗżĒī©ĻĄ░ ņé¼ņØ┤ņØś ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ ņŗ£Ē¢ē Ēøä Ļ░üļ¦ēņŚ╝ ļ░£ņāØĻ╣īņ¦ĆņØś ĻĖ░Ļ░äņØĆ ĒÅēĻĘĀ 55.31 ┬▒ 44.72Ļ░£ņøö(2-185)ņØ┤ņŚłļŗż. ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØ Ēøä 12Ļ░£ņøö ņØ┤ļé┤ņØś ņ┤łĻĖ░ Ļ░ÉņŚ╝ņØ┤ ļ░£ņāØĒĢ£ ĒÖśņ×ÉļŖö ņ┤Ø 8ļ¬ģņØ┤ņŚłĻ│Ā, ĻĘĖ ņżæ ņØ┤ņŗØņĀüņØæņ”ØņØ┤ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØ┤ņŚłļŹś ĒÖśņ×É 7ļ¬ģ(87.5%)ņØ┤ ĒżĒĢ©ļÉśņ¢┤ ĒøäĻĖ░ Ļ░ÉņŚ╝ 10ļ¬ģ ņżæ ņØ┤ņŗØņĀüņØæņ”ØņØ┤ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ ĒÖśņ×ÉĻ░Ć 2ļ¬ģ(20.0%)ņØ┤ ĒżĒĢ©ļÉ£ Ļ▓āņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ļåÆņØĆ ļ╣łļÅäņ×äņØä ĒÖĢņØĖĒĢśņśĆļŗż(p=0.015, Fig. 1).
ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ĒÅēĻĘĀ ĻĖ░Ļ░äņØĆ 10.33 ┬▒ 7.36ņØ╝ņØ┤ņŚłļŗż. Ļ░ÉņŚ╝ ļ░£ņāØ ņĀäĻ│╝ ņ╣śļŻī ĒøäņØś ņŗ£ļĀźņØĆ Ļ░üĻ░ü 1.45 ┬▒ 0.14, 1.68 ┬▒ 0.15 logMARņØ┤ņŚłĻ│Ā ņĀäĒøä ņŗ£ļĀźņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļ®░(p=0.091), ņ╣śļŻī ņä▒Ļ│Ą ļ░Å ņŗżĒī©ĻĄ░ ņé¼ņØ┤ņŚÉņä£ļÅä Ļ░ÉņŚ╝ ļ░£ņāØ ņĀäĻ│╝ ņ╣śļŻī ĒøäņØś ņŗ£ļĀźņŚÉ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(Ļ░üĻ░ü p=0.117, p=0.117). ņĀäņ▓┤ ĒÖśņ×É ņżæ 7ļ¬ģņØś ĒÖśņ×ÉņŚÉņä£ Ļ░ÉņŚ╝ ņĀä Ļ░üļ¦ēņØ┤ņŗØĻ▒░ļČĆ ņåīĻ▓¼ņØä ļ│┤ņØ┤Ļ│Ā ņ׳ņŚłņ£╝ļ®░, Ļ░ÉņŚ╝ ņĀäļČĆĒä░ ņāüĒö╝Ļ▓░ņåÉņØ┤ ņĪ┤ņ×¼ĒĢśņśĆļŹś ĒÖśņ×ÉĻ░Ć 7ļ¬ģ, ļ┤ēĒĢ®ņé¼ Ļ┤ĆļĀ© Ļ░ÉņŚ╝ņØ┤ ņØśņŗ¼ļÉśļŖö ĒÖśņ×ÉļŖö 4ļ¬ģņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż. Ļ░üļ¦ē ņ╣©ņ£żņØś ĒÅēĻĘĀ Ēü¼ĻĖ░ļŖö 14.28 ┬▒ 12.23 mm2ņśĆņ£╝ļ®░, Ļ╣ŖņØĆ Ļ░üļ¦ēņ╣©ņ£żņØä ļ│┤ņØ┤ļŖö ĒÖśņ×ÉĻ░Ć 14ļ¬ģ, ņĀäļ░®ņČĢļåŹ ņåīĻ▓¼ņØä ļ│┤ņØĖ ĒÖśņ×ÉĻ░Ć 9ļ¬ģņØ┤ņŚłļŗż. ļ┤ēĒĢ®ņé¼ Ļ┤ĆļĀ© ņ£Āļ¼┤, Ļ░üļ¦ēņ╣©ņ£żņØś Ļ╣ŖņØ┤, ņĀäļ░®ņČĢļåŹņØś ņ£Āļ¼┤, ņØ┤ĒÖś ņĀä ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å ņé¼ņØ┤Ēü┤ļĪ£ņŖżĒżļ”░ ņĢłņĢĮ ņĀÉņĢłņØś ņ£Āļ¼┤, ļģ╣ļé┤ņן ņé¼ņÜ® ņ£Āļ¼┤, ļÅäļ¦ÉĻ▓Ćņé¼ ļ░Å ļ░░ņ¢æĻ▓Ćņé¼ Ļ▓░Ļ│╝ņŚÉ ļö░ļźĖ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż. ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä(p=0.004), Ļ░ÉņŚ╝ ļ░£ņāØ ņĀä Ļ░üļ¦ē ņāüĒā£(Graft state) (p=0.026), Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░(p=0.046)ņŚÉņä£ ņ╣śļŻī ņśłĒøäņÖĆ Ļ┤ĆļĀ©ĒĢśņŚ¼ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņśĆļŗż(Table 2).
ņ┤Ø 9ļ¬ģ(50%)ņØś ĒÖśņ×ÉņŚÉņä£ ļÅäļ¦ÉĻ▓Ćņé¼ņāü KOH ņ¢æņä▒ ņåīĻ▓¼ņØä ļ│┤ņśĆņ£╝ļ®░, ļ░░ņ¢æĻ▓Ćņé¼ņŚÉņä£ļŖö 7ņĢł(38.9%)ņŚÉņä£ ņ¦äĻĘĀņØ┤ ļÅÖņĀĢļÉśņŚłļŗż. ņ╣Ėļööļŗż, ĒæĖņé¼ļź©, Ēī©ņŗżļĪ£ļ¦łņØ┤ņäĖņŖżĻĘĀ ņóģņØ┤ Ļ░üĻ░ü 2ņĢł, ņĢäņŖżĒÄśļź┤ĻĖĖļŻ©ņŖżĻ░Ć 1ņĢłņŚÉņä£ ļ░£Ļ▓¼ļÉśņŚłļŗż. KOH ļÅäļ¦ÉĻ▓Ćņé¼ņāü ņ¢æņä▒ņØ┤ņŚłņ£╝ļéś ĻĘĀņØ┤ ļ░░ņ¢æļÉśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ļŖö 2ņĢł, KOH ļÅäļ¦ÉĻ▓Ćņé¼ ļ░Å ļ░░ņ¢æĻ▓Ćņé¼ņāü ņØīņä▒ņØ┤ņŚłņ£╝ļéś ņ×äņāüņ¢æņāüņ£╝ļĪ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØä ņ¦äļŗ©ĒĢ£ Ļ▓ĮņÜ░ļŖö 9ņĢłņØ┤ņŚłļŗż. ļÅÖņĀĢļÉ£ ļ»ĖņāØļ¼╝ņØś ņóģļźś ļ░Å ļÅäļ¦ÉĻ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ Table 3ņŚÉ ņÜöņĢĮĒĢśņśĆļŗż. Ļ░üĻ░üņØś ļ│ĆņłśņŚÉ ļīĆĒĢ┤ ļŗ©ļ│Ćļ¤ē ļČäņäØņØä ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝, ļČłļ¤ēĒĢ£ ņ╣śļŻīņśłĒøäņÖĆ Ļ┤ĆļĀ©ļÉ£ ņØĖņ×ÉļĪ£ ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä, Ļ░ÉņŚ╝ ļ░£ņāØ ņĀä Ļ░üļ¦ē ņāüĒā£(graft state), Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░Ļ░Ć ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņśĆĻ│Ā, ļŗżļ│Ćļ¤ē ļĪ£ņ¦ĆņŖżĒŗ▒ ĒÜīĻĘĆļČäņäØņØä ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝ Ļ░ÉņŚ╝ ļ░£ņāØ ņĀä Ļ░üļ¦ē ņāüĒā£(p=0.046)ļ¦īņØ┤ ņ╣śļŻīņśłĒøäņÖĆ ņ£ĀņØśĒĢ£ ņŚ░Ļ┤ĆņØ┤ ņ׳ņŚłļŗż(Table 4).
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ ņ¦äĻĘĀĻ░Éļ¦ēņŚ╝ņØś ņ╣śļŻīņÖĆ Ļ┤ĆļĀ©ĒĢ£ ļŗżņ¢æĒĢ£ ņØĖņ×Éļź╝ ņĪ░ņé¼ĒĢśņśĆļŗż. ĻĘĖ Ļ▓░Ļ│╝ Ļ░ÉņŚ╝ ņĀä ļ░£ņāØĒĢ£ ņØ┤ņŗØ ņŗżĒī© ņāüĒā£, ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ņåīņÜö ņŗ£Ļ░ä, Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░ ļō▒ņØ┤ ņ╣śļŻī ņŗżĒī©ņÖĆ Ļ┤ĆļĀ©ņØ┤ ņ׳ņØīņØä ļ░£Ļ▓¼ĒĢśņśĆļŗż.
Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØĆ Ļ░ĢļĀźĒĢ£ ņĢĮļ¼╝ņ╣śļŻīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ļČłļ¤ēĒĢ£ ņŗ£ļĀźņśłĒøäņÖĆ ĒĢ©Ļ╗ś ņĢłļé┤ņŚ╝, Ļ░üļ¦ēņ£ĄĒĢ┤ ļ░Å ņ¢ćņĢäņ¦É, ļŹ░ņŖżļ®öļ¦ēļźś ļ┐Éļ¦ī ņĢäļŗłļØ╝ ņłśņłĀņĀü ņ▓śņ╣śļź╝ ĒĢäņÜöļĪ£ ĒĢśļŖö Ļ░üļ¦ēņ▓£Ļ│Ą ļō▒ņØś ņ£äĒŚśņØ┤ ļåÆļŗż. ļ╣äļĪØ ļŗżņ¢æĒĢ£ ņ╣śļŻī ņŗżĒī© ļ╣äņ£©ņØ┤ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ¦Ćļ¦ī, ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉņŚÉņä£ ĻĘĖ ņ£äĒŚśņä▒ņØ┤ ļŹö ļåÆņØĆ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[12-14]. ļśÉĒĢ£ Ļ░üļ¦ēņØ┤ņŗØ Ēøä Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ņŚÉņä£ ņ¦äĻĘĀ Ļ░ÉņŚ╝ņØ┤ ņäĖĻĘĀ Ļ░ÉņŚ╝ņŚÉ ļ╣äĒĢ┤ Ļ░üļ¦ēņ▓£Ļ│ĄņØ┤ ļ░£ņāØĒĢśĻĖ░ ņē¼ņÜ░ļ®░, ĻĖ░ņĪ┤ ņĢĮļ¼╝ņ╣śļŻīņŚÉ ļīĆĒĢ£ ļ░śņØæņØ┤ ļ¢©ņ¢┤ņĀĖ ņ╣śļŻī ņśłĒøäĻ░Ć ļČłļ¤ēĒĢ£ Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[15,16].
ņĀäņĖĄĻ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ Ļ░üļ¦ēņŚ╝ņØĆ ļ┤ēĒĢ®ņé¼ Ļ┤ĆļĀ© ĒĢ®ļ│æņ”Ø, ņÖĖņāü, ņĢłĻĄ¼Ēæ£ļ®┤ņ¦łĒÖś ļō▒Ļ│╝ Ļ░ÖņØĆ ņŚ¼ļ¤¼ ĻĖ░ņŚ¼ņØĖņ×ÉļōżĻ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ņ£╝ļ®░, ļīĆļČĆļČäņØś Ļ░ÉņŚ╝ņØ┤ Ļ░üļ¦ēņØ┤ņŗØ Ēøä 1ļģä ņØ┤ļé┤ņŚÉ ļ░£ņāØĒĢśļŖö Ļ▓āņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż[1,2,17,18]. ņ┤łĻĖ░ ņłśņłĀ Ēøä Ļ░ÉņŚ╝ņØĆ Ļ│ĄņŚ¼ņ×É ņ¦łĒÖśņØś ņ×¼ļ░£, ņśżņŚ╝ļÉ£ Ļ│ĄņŚ¼ Ļ░üļ¦ē, ņłśņłĀ Ļ│╝ņĀĢņŚÉņä£ņØś ņśżņŚ╝ ļō▒ņØ┤ ņ׳ņØä ņłś ņ׳ņ£╝ļ®░, ĒøäĻĖ░ Ļ░ÉņŚ╝ņØĆ ņŻ╝ļĪ£ ĒÖśĻ▓Įņ£╝ļĪ£ļČĆĒä░ ņ¢╗ņØĆ ĻĘĀņŻ╝ņŚÉ ņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśĻ│Ā ņ׳ļŗż[19]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłśņłĀ Ēøä Ļ░üļ¦ēņŚ╝ ņØ┤ĒÖśĻ╣īņ¦ĆņØś ĻĖ░Ļ░äņØĆ 44.72 ┬▒ 55.31Ļ░£ņøöļĪ£ ļéśĒāĆļé¼Ļ│Ā, Ļ░üļ¦ēņØ┤ņŗØ 1ļģä ņØ┤ļé┤ņŚÉ Ļ░ÉņŚ╝ņØ┤ ļ░£ņāØĒĢ£ ĒÖśņ×ÉĻ░Ć 8ļ¬ģ(44.4%)ņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż. ļśÉĒĢ£ 1ļģä ņØ┤ļé┤ņØś ņ┤łĻĖ░ Ļ░ÉņŚ╝ 8ļ¬ģ ņżæ ņØ┤ņŗØņĀüņØæņ”ØņØ┤ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØ┤ņŚłļŹś ĒÖśņ×ÉļōżņØ┤ 7ļ¬ģ(87.5%)ņ£╝ļĪ£, 10ļ¬ģņØś ĒøäĻĖ░ Ļ░ÉņŚ╝ ņżæ ņØ┤ņŗØņĀüņØæņ”ØņØ┤ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØĖ ĒÖśņ×ÉĻ░Ć 2ļ¬ģ(20.0%)ņØĖ Ļ▓āņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ļåÆņØĆ ļ╣łļÅäļĪ£ ļéśĒāĆļé©ņØä ĒÖĢņØĖĒĢśņśĆļŗż(p=0.015). ņØ┤ļŖö Ļ░üļ¦ēņØ┤ņŗØņØś ņøÉņØĖņ¦łĒÖśņØ┤ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØĖ Ļ▓ĮņÜ░, ņĢłĻĄ¼ņØś ņ×¼Ļ░ÉņŚ╝ Ēś╣ņØĆ Ļ░üļ¦ēņØ┤ņŗØņłĀņØä ņŗ£Ē¢ē ļ░øņØĆ ņłśņŚ¼ņ×ÉĻ░Ć Ļ░ÉņŚ╝ņŚÉ ņĘ©ņĢĮĒĢ£ ņøÉņØĖņØä Ļ░Ćņ¦ĆĻ│Ā ņ׳ĻĖ░ ļĢīļ¼ĖņØ╝ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ĻĖ░ņĪ┤ ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ņŚÉņä£ ņ╣Ėļööļŗż(ĒŖ╣Ē׳, ņ╣Ėļööļŗż ņĢīļ╣äņ╣ĖņŖż)Ļ░Ć Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ņ¦äĻĘĀĻ░ÉņŚ╝ņØś Ļ░Ćņן ĒØöĒĢ£ ņøÉņØĖĻĘĀņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░[20-23], Harris et al [19]ņØĆ Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ 108ņĢłņØś ņĢłļé┤ņŚ╝ ņżæ 25%ņŚÉņä£ ņ╣Ėļööļŗż ņĢīļ╣äņ╣ĖņŖżĻ░Ć ņøÉņØĖĻĘĀņØ┤ņŚłņØīņØä ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņ╣Ėļööļŗż, ĒæĖņé¼ļź©, Ēī©ņŗżļĪ£ļ¦łņØ┤ņäĖņŖżĻĘĀņØ┤ Ļ░üĻ░ü 10.5%, ņĢäņŖżĒÄśļź┤ĻĖĖļŻ©ņŖżĻ░Ć 5.3%ļĪ£ Ļ▓ĆņČ£ļÉśņ¢┤ ņāüļīĆņĀüņ£╝ļĪ£ ļŗżņ¢æĒĢśĻ▓ī ļéśĒāĆļé¼ļŗż. ĒĢ£ĒÄĖ ņ¦äĻĘĀ ļ░░ņ¢æĻ▓Ćņé¼ņØś ņ¢æņä▒ļźĀņØĆ 34.5-51.4% ņĀĢļÅäļĪ£ ņäĖĻĘĀņØś ļ░░ņ¢æĻ▓Ćņé¼ ņ¢æņä▒ļźĀļ│┤ļŗż ņāüļīĆņĀüņ£╝ļĪ£ ļé«ņØĆ Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░[10,24-26], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ»ĖņāØļ¼╝ ļ░░ņ¢æ ņ¢æņä▒ļźĀņØĆ 38.9%ļĪ£ ņØ┤ņĀäņØś ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļōżĻ│╝ ļ╣äĻĄÉĒĢśņŚ¼ Ēü░ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö 13ļ¬ģņØ┤ ņ╣śļŻī ņŗżĒī©ĒĢśņśĆĻ│Ā, ĻĘĖ ņżæ 7ļ¬ģņØś ĒÖśņ×ÉņŚÉņä£ ņłśņłĀņĀü ņ▓śņ╣śļź╝ ĒĢäņÜöļĪ£ ĒĢśņśĆļŗż. ņ╣śļŻī ņä▒Ļ│ĄĻĄ░ ļ░Å ņŗżĒī©ĻĄ░ņ£╝ļĪ£ ļČäļźśĒĢśņŚ¼ ļ╣äĻĄÉ ļČäņäØĒĢśņśĆņØä ļĢī, ĻĖ░ņĪ┤ņØś Ļ░üļ¦ēņØ┤ņŗØ Ļ▒░ļČĆ ļ░śņØæņØś ņĪ┤ņ×¼, ņ”Øņāü ļ░£ņāØ Ēøä ļé┤ņøÉĻ╣īņ¦ĆņØś ņåīņÜö ņŗ£Ļ░ä, Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØś Ēü¼ĻĖ░Ļ░Ć ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż. ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ļōżņØś ļ│┤Ļ│ĀņŚÉ ņØśĒĢśļ®┤, Ļ░üļ¦ēņØ┤ņŗØ Ēøä Ļ░üļ¦ēņāüĒö╝Ļ▓░ņåÉņØ┤ ņ¦ĆņåŹļÉśļŖö Ļ▓ĮņÜ░ Ļ░üļ¦ēņŚ╝ ļ░£ņāØņØś ņ£äĒŚśņØä ļåÆņØĖļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[1,2,13,19,27]. ņ”ē, Ļ░üļ¦ēņāüĒö╝ Ļ▓░ņåÉņØ┤ ņżæņÜöĒĢ£ ņ£äĒŚśņØĖņ×ÉņØ┤Ļ│Ā ņØ┤ņŚÉ ņśüĒ¢źņØä ļü╝ņ╣Ā ņłś ņ׳ļŖö Ļ▓ĮņÜ░ļĪ£ļŖö ļ│┤ņĪ┤ņĀ£Ļ░Ć ļōżņ¢┤ņ׳ļŖö ņ¦ĆņåŹņĀüņØĖ ņĢłņĢĮ ņĀÉņĢłņØ┤ļéś, ļ┤ēĒĢ®ņé¼ ļ¼ĖņĀ£ ļō▒ņØ┤ ņ׳ņØä ņłś ņ׳ļŗż. ļśÉĒĢ£ ņ¦äĻĘĀ Ļ░ÉņŚ╝ņØĆ ņāüļīĆņĀüņ£╝ļĪ£ ņ”Øņāü ļ░£ĒśäņØ┤ ļŖ”Ļ│Ā ĒåĄņ”ØņØ┤ ņĀüņ£╝ļ®┤ņä£ļÅä ņŚ╝ņ”ØņØ┤ ņĢłĻĄ¼ ļé┤ļĪ£ Ļ┤æļ▓öņ£äĒĢśĻ▓ī ĒÖĢņé░ļÉśĻĖ░ ļĢīļ¼ĖņŚÉ[8,9,23], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņ”Øņāü ļ░£Ēśä ĒøäņŚÉ ļé┤ņøÉ ņŗ£ĻĖ░Ļ░Ć ļŖ”ņ£╝ļ®┤ņä£ Ļ░üļ¦ēņŚ╝ņØ┤ ļ╣äĻĄÉņĀü ņżæņ”ØņØĖ Ļ▓ĮņÜ░ņŚÉ ņ╣śļŻī ņŗżĒī©ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņĢśļŗż.
ĒŖ╣Ē׳ ļŗżļ│Ćļ¤ē ļĪ£ņ¦ĆņŖżĒŗ▒ ĒÜīĻĘĆļČäņäØņŚÉņä£ļŖö ĻĖ░ņĪ┤ņØś Ļ░üļ¦ēņØ┤ņŗØ Ļ▒░ļČĆ ļ░śņØæņØś ņĪ┤ņ×¼Ļ░Ć ņ╣śļŻīņØś Ļ▓░Ļ│╝ņÖĆ ņ£ĀņØśĒĢ£ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ļŖö Ļ▓āņ£╝ļĪ£ ļéśĒāĆļé¼ļŗż(p=0.046). ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ņŚÉņä£ļÅä Ļ░üļ¦ēņØ┤ņŗØ Ļ▒░ļČĆ ļ░śņØæņØ┤ ņ╣śļŻī Ļ▓░Ļ│╝ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņśłĒøäņØĖņ×ÉļĪ£ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ļŗż. ņØ┤ļŖö Ļ░üļ¦ēņØ┤ņŗØĻ▒░ļČĆ ļ░śņØæņØ┤ ņóģņ¢æĻ┤┤ņé¼ņØĖņ×É, ņØĖĒä░ļŻ©Ēé©-1, ņØĖĒä░ĒÄśļĪĀ ļō▒ņØś ņŚ¼ļ¤¼ ņŚ╝ņ”ØņØĖņ×Éļź╝ ĒåĄĒĢ£ ļ│ĄĒĢ®ņĀüņØĖ ņŚ╝ņ”Ø ļ░śņØæņ£╝ļĪ£ Ļ░üļ¦ēņäĖĒż ņ×Éņ▓┤ņŚÉ ņåÉņāüņØä ņŻ╝Ļ▒░ļéś, ņØ┤ņŗØĻ▒░ļČĆļĪ£ ņØĖĒĢ£ Ļ░üļ¦ēļé┤Ēö╝ņäĖĒż ņåÉņāü Ēøä ņĪ░ņ¦ü ļ”¼ļ¬©ļŹĖļ¦üņØ┤ ņØ╝ņ¢┤ļéśļŖö Ļ│╝ņĀĢņŚÉņä£ ĒśłļźśņØś Ļ░Éņåī, ĻĄŁņåī ĒŚłĒśł, ņäĖĒż ņé¼ļ¦Ø ļ░Å ņĪ░ņ¦üņä¼ņ£ĀĒÖö ļō▒ņØś Ļ│╝ņĀĢņ£╝ļĪ£ Ļ░üļ¦ē ņāüņ▓ś ĒÜīļ│ĄņØä ļŹöļööĻ▓ī ĒĢśĻ│Ā Ļ░ÉņŚ╝ ņ£äĒŚśņØä ļåÆņØ┤ļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśņŚłļŗż[16,28].
ĻĖ░ņĪ┤ņØś ņŚ¼ļ¤¼ ņŚ░ĻĄ¼ņŚÉņä£ Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ┤ēĒĢ®ņé¼Ļ░Ć ļüŖņ¢┤ņ¦ĆĻ▒░ļéś ļŖÉņŖ©ĒĢ┤ņ¦ĆļŖö Ļ▓āĻ│╝[1,2,13,27] ļģ╣ļé┤ņן ņĢłņĢĮņØś ņé¼ņÜ®ņØ┤ Ļ░üļ¦ēņŚ╝ ļ░£ņāØņŚÉ ņ£ĀņØśĒĢ£ ņäĀĒ¢ēņÜöņØĖņ£╝ļĪ£ ļ│┤Ļ│ĀļÉ£ ļ░ö ņ׳ņ£╝ļéś[29], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ┤ēĒĢ® Ļ┤ĆļĀ© Ļ░ÉņŚ╝ņØĆ 22.2%, ļģ╣ļé┤ņן ņĢłņĢĮņØś ņé¼ņÜ®ņØĆ 16.7% ņĀĢļÅäļĪ£ ĻĖ░ņĪ┤ ņŚ░ĻĄ¼ņÖĆ ļ╣äĻĄÉĒĢśņŚ¼ ņāüļīĆņĀüņ£╝ļĪ£ ļé«ņØĆ ļ░£ņāØļźĀņØä ļ│┤ņśĆņ£╝ļ®░, ņ╣śļŻī ņśłĒøäņÖĆļÅä ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ņØ┤ļŖö Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä 1ļģä ņØ┤ļé┤ņŚÉ ļ╣łļ▓łĒĢ£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░Ļ│╝ ļŗ©Ļ│äņĀüņØĖ Ļ░üļ¦ē ļ┤ēĒĢ®ņé¼ņØś ņĀ£Ļ▒░ļź╝ ĒżĒĢ©ĒĢ£ ņŚäĻ▓®ĒĢ£ ļ┤ēĒĢ®ņé¼ Ļ┤Ćļ”¼ņŚÉ ņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ņāØĻ░üĒĢ┤ļ│╝ ņłś ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉņ£╝ļĪ£ļŖö ņ▓½ ļ▓łņ¦Ė, Ļ░üļ¦ēņØ┤ņŗØ Ēøä Ļ░ÉņŚ╝ņŚÉļŖö ļŗżļźĖ ņŚ¼ļ¤¼ ņØĖņ×ÉļōżņØ┤ ņśüĒ¢źņØä ļ»Ėņ│żņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļéś ĒøäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼ņØś ĒŖ╣ņä▒ņāü ņ╣śļŻīņÖĆ Ļ┤ĆļĀ©ĒĢ£ ļ¬©ļōĀ ņØĖņ×ÉļōżņØä Ļ▓░ņĀĢĒĢśĻĖ░ ņ¢┤ļĀżņÜ┤ ļČĆļČäņØ┤ ņ׳ņŚłļŗż. ļæÉ ļ▓łņ¦ĖļĪ£ ņĀäņ▓┤ ĒÖśņ×ÉĻĄ░ņØś Ēæ£ļ│ĖņłśĻ░Ć ņČ®ļČäĒĢśņ¦Ć ņĢŖņĢśļŗżļŖö ņĀÉņØ┤ļŗż. Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØś ļ░£ņāØļźĀņØ┤ ļé«ņĢä ņ¦Ćļé£ 15ļģäĻ░äņØś ļ│ĖņøÉ ĻĖ░ļĪØņāü 18ļ¬ģņØś ņ”ØļĪĆļ¦ī ĻĖ░ļĪØļÉśņŚłļŗż. ļö░ļØ╝ņä£ ļ░öņØ┤ņ¢┤ņŖżņØś ņśüĒ¢źņØ┤ ņ׳ņØä ņłś ņ׳ņ£╝ļ»ĆļĪ£ ļŗżļ│Ćļ¤ē ļČäņäØņØś ĒĢ┤ņäØņŚÉ ņŻ╝ņØśļź╝ ņÜöĒĢ£ļŗż. Ē¢źĒøä ņŚ░ĻĄ¼ņŚÉņä£ ņČ®ļČäĒĢ£ Ēæ£ļ│ĖņØś ņłśļź╝ ļīĆņāüņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ļź╝ ĒÖĢņØĖ ļ░Å ļ╣äĻĄÉĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśĻ▓Āļŗż.
ļ│Ė ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ Ļ░üļ¦ēņØ┤ņŗØņłĀ Ēøä ļ░£ņāØĒĢ£ ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ ĒÖśņ×Éļōż ļīĆņāüņ£╝ļĪ£ ņ×äņāüņĀü ņÜöņåī ļ░Å ņ╣śļŻī Ļ▓░Ļ│╝ļź╝ ļ╣äĻĄÉ ļČäņäØĒĢśņśĆĻ│Ā, ņ╣śļŻī ņśłĒøäņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ļŖö ņØĖņ×Éļź╝ ņ░ŠņĢäļ│┤Ļ│Āņ×É ĒĢ£ Ļ▓āņŚÉ ņØśņØśĻ░Ć ņ׳ļŗżĻ│Ā ĒĢĀ ņłś ņ׳ļŗż. ņ╣śļŻī ņŗżĒī©ņØś ņ£äĒŚśņØĖņ×ÉļĪ£ Ļ░üļ¦ēņØ┤ņŗØ ņĀä ņØ┤ņŗØĻ▒░ļČĆ ļ░śņØæņØś ņĪ┤ņ×¼ļź╝ ņ░ŠņØä ņłś ņ׳ņŚłļŗż. ĻĘĖ ņÖĖņŚÉļÅä ĒÖśņ×ÉņØś Ļ░üļ¦ē ņāüĒā£ņŚÉ ļīĆĒĢ£ ļ®┤ļ░ĆĒĢ£ Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśĻ▓Āņ£╝ļ®░, ĒŖ╣Ē׳ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņ£╝ļĪ£ ņØĖĒĢ┤ Ļ░üļ¦ēņØ┤ņŗØņłĀņØä ļ░øņØĆ Ļ▓ĮņÜ░ņŚÉļŖö ņ¦äĻĘĀĻ░üļ¦ēņŚ╝ņØ┤ ļ╣ĀļźĖ ņŗ£ņØ╝ ļé┤ ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ»ĆļĪ£ ņŻ╝ņØśĻ░Ć ĒĢäņÜöĒĢśļŗż. ļśÉĒĢ£ Ļ░üļ¦ēņØ┤ņŗØņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉĻĄ░ņŚÉņä£ ņŗ¼ĒĢ£ ĒåĄņ”ØņØ┤ ņĢäļŗłļŹöļØ╝ļÅä ļČłĒÄĖĻ░É ļō▒ņØś ļ¼ĖņĀ£Ļ░Ć ņ׳ņØä Ļ▓ĮņÜ░ Ļ░ĆļŖźĒĢ£ ļ╣Āļź┤Ļ▓ī ņĢłĻ│╝ ņ¦äļŻīļź╝ ļ│╝ ņłś ņ׳ļÅäļĪØ ĻĄÉņ£ĪĒĢ┤ņĢ╝ ĒĢĀ ĒĢäņÜöĻ░Ć ņ׳Ļ▓Āļŗż.
Figure┬Ā1.
Distribution of graft infection. Distribution of graft infection after penetrating keratoplasty (PKP) according to transplant indication.
Table┬Ā1.
Characteristics of 18 patients with fungal keratitis after penetrating keratoplasty
| Variable | Total (n = 18) | Treatment success group (n = 5) | Treatment failure group (n = 13) | p-value |
|---|---|---|---|---|
| Age (years) | 63.94 ┬▒ 15.53 | 68.20 ┬▒ 17.46 | 62.31 ┬▒ 15.53 | 0.443* |
| Sex (male/female) | 11/7 | 4/1 | 7/6 | 0.308ŌĆĀ |
| Underlying disease | ||||
| ŌĆāDiabetes | 3 (16.67) | 1 | 2 | 0.814ŌĆĀ |
| ŌĆāHypertension | 6 (33.33) | 1 | 5 | 0.457ŌĆĀ |
| Primary diagnosis | 0.858ŌĆĀ | |||
| ŌĆāInfectious corneal ulcer | 9 (50.0) | 2 | 7 | |
| ŌĆāPseudophakic bullous keratopathy | 3 (16.67) | 1 | 2 | |
| ŌĆāGraft rejection | 2 (11.11) | 1 | 1 | |
| ŌĆāKeratoconus | 2 (11.11) | 1 | 1 | |
| ŌĆāCorneal opacity after trauma | 1 (5.56) | 0 | 1 | |
| ŌĆāStromal corneal dystrophy | 1 (5.56) | 0 | 1 | |
| Characteristics of donor cornea | ||||
| ŌĆāAge (years) | 52.56 ┬▒ 20.44 | 43.67 ┬▒ 13.87 | 54.62 ┬▒ 21.58 | 0.296* |
| ŌĆāTime from donorŌĆÖs death to PKP (hours) | 78.82 ┬▒ 103.86 | 147.00 ┬▒ 206.92 | 57.85 ┬▒ 40.65 | 0.785* |
| ŌĆāInterval between PKP and graft infection (months) | 55.31 ┬▒ 44.72 | 57.4 ┬▒ 80.51 | 39.84 ┬▒ 45.62 | 0.999* |
Table┬Ā2.
Clinical manifestations of 18 patients with fungal keratitis after penetrating keratoplasty
| Variable | Total (n = 18) | Treatment success group (n = 5) | Treatment failure group (n = 13) | p-value |
|---|---|---|---|---|
| Duration between symptom onset and visitation (days) | 10.33 ┬▒ 7.36 | 6.40 ┬▒ 6.19 | 12.92 ┬▒ 6.98 | 0.004* |
| Visual acuity | ||||
| ŌĆāBaseline (logMAR) | 1.45 ┬▒ 0.14 | 1.02 ┬▒ 0.25 | 1.61 ┬▒ 0.16 | 0.117* |
| ŌĆāFinal follow-up (logMAR) | 1.68 ┬▒ 0.15 | 1.14 ┬▒ 0.35 | 1.88 ┬▒ 0.12 | 0.117* |
| Graft-related factors | ||||
| ŌĆāGraft state (failed/clear graft) | 7/11 | 4/1 | 3/10 | 0.026ŌĆĀ |
| ŌĆāPre-existing ED * (yes/no) | 7/11 | 2/3 | 5/8 | 0.952ŌĆĀ |
| ŌĆāSuture-related problem (yes/no) | 4/14 | 1/4 | 3/10 | 0.888ŌĆĀ |
| Objective findings of keratitis | ||||
| ŌĆāSize of ED * (mm2) | 14.28 ┬▒ 12.23 | 6.40 ┬▒ 6.19 | 17.31 ┬▒ 12.78 | 0.046* |
| ŌĆāDepth (deep/superficial) | 14/4 | 4/1 | 10/3 | 0.888ŌĆĀ |
| ŌĆāHypopyon (present/absent) | 9/9 | 3/2 | 6/7 | 0.814ŌĆĀ |
| Previous medication | ||||
| ŌĆāTopical steroids (yes/no) | 14/4 | 3/2 | 11/2 | 0.261ŌĆĀ |
| ŌĆāTopical cyclosporins (yes/no) | 10/8 | 2/3 | 8/5 | 0.210ŌĆĀ |
| ŌĆāGlaucoma eyedrops (yes/no) | 3/15 | 1/4 | 2/11 | 0.814ŌĆĀ |
| KOH stain result (positive/negative) | 9/9 | 2/3 | 7/6 | 0.599ŌĆĀ |
| Culture result (positive/negative) | 7/11 | 2/3 | 5/8 | 0.952ŌĆĀ |
Table┬Ā3.
Results of staining and culture in 19 patients with fungal infection after penetrating keratoplasty
| Pathogen | Number of cases (%) |
|---|---|
| Culture result | |
| ŌĆāCandida parapsilosis | 2 (11.1) |
| ŌĆāFusarium species | 2 (11.1) |
| ŌĆāPaecilomyces species | 2 (11.1) |
| ŌĆāAspergillus species | 1 (5.6) |
| ŌĆāNo growth | 11 (61.1) |
| Stain results* | |
| ŌĆāPositive | 9 (50.0) |
| ŌĆāNegative | 9 (50.0) |
Table┬Ā4.
Risk factors for treatment failure of fungal infection after penetrating keratoplasty
| Variable |
Univariate analysis |
Multivariate analysis |
||
|---|---|---|---|---|
| OR (95% CI) | p-value* | OR (95% CI) | p-value* | |
| Graft state (failed/clear graft) | 13.33 (1.05-169.56) | 0.046 | 13.33(1.05-169.56) | 0.046 |
| Topical steroid use (yes/no) | 0.125 (0.01-1.89) | 0.133 | - | - |
| Symptom duration (>7/Ōēż7 days) | 13.33 (1.05-169.56) | 0.046 | 8.46(0.32-222.86) | 0.201 |
| Size of infiltration (>9/Ōēż9 mm2) | 13.33 (1.05-169.56) | 0.046 | 2.08(0.07-65.34) | 0.677 |
| Infiltration depth (deep/superficial) | 0.12 (0.01-1.26) | 0.077 | - | - |
| Hypopyon (present/absent) | 0.20 (0.02-1.82) | 0.153 | - | - |
REFERENCES
1) Vajpayee RB, Boral SK, Dada T, et al. Risk factors for graft infection in India: a case-controlled study. Br J Ophthalmol 2002;86:261-5.


2) Al-Hazzaa SA, Tabbara KF. Bacterial keratitis after penetrating keratoplasty. Ophthalmology 1988;95:1504-8.


3) Bates AK, Kirkness CM, Ficker LA, et al. Microbial keratitis after penetrating keratoplasty. Eye (Lond) 1990;4(Pt 1):74-8.


4) Wagoner MD, Al-Swailem SA, Sutphin JE, Zimmerman MB. Bacterial keratitis after penetrating keratoplasty incidence, microbiological profile, graft survival, and visual outcome. Ophthalmology 2007;114:1073-9.


5) Tixier J, Bourcier T, Borderie V, Laroche L. Infectious keratitis after penetrating keratoplasty. J Fr Ophtalmol 2001;24:597-602.

6) Ha DW, Kim CK, Lee SE, et al. Penetrating keratoplasty results in 275 Cases. J Korean Ophthalmol Soc 2001;42:20-9.
7) Lee SJ, Cho EY, Kim MS. Clinical outcomes 10 years after penetrating keratoplasty. J Korean Ophthalmol Soc 2006;47:1043-8.
8) Merchant A, Zacks CM, Wilhelmus K, et al. Candidal endophthalmitis after keratoplasty. Cornea 2001;20:226-9.


9) Garc├Ła Serrano JL, Dom├Łnguez I, Serrano Laborda D. Recurrence of bacterial endophthalmitis after penetrating keratoplasty. Arch Soc Esp Oftalmol 2004;79:89-92.

10) Ghosh AK, Gupta A, Rudramurthy SM, et al. Fungal keratitis in North India: spectrum of agents, risk factors and treatment. Mycopathologia 2016;181:843-50.


11) Keyhani K, Seedor JA, Shah MK, et al. The incidence of fungal keratitis and endophthalmitis following penetrating keratoplasty. Cornea 2005;24:288-91.


12) Hassan SS, Wilhelmus KR; Medical Review Subcommittee of the Eye Bank Association of America. Eye-banking risk factors for fungal endophthalmitis compared with bacterial endophthalmitis after corneal transplantation. Am J Ophthalmol 2005;139:685-90.


13) Vajpayee RB, Sharma N, Sinha R, et al. Infectious keratitis following keratoplasty. Surv Ophthalmol 2007;52:1-12.


14) Das S, Constantinou M, Ong T, Taylor HR. Microbial keratitis following corneal transplantation. Clin Exp Ophthalmol 2007;35:427-31.


15) Sung MS, Won C, You IC, Yoon KC. Factors affecting treatment outcome of graft infection following penetrating keratoplasty. Korean J Ophthalmol 2015;29:301-8.



16) Lalitha P, Prajna NV, Kabra A, et al. Risk factors for treatment outcome in fungal keratitis. Ophthalmology 2006;113:526-30.


17) Akova YA, Onat M, Koc F, et al. Microbial keratitis following penetrating keratoplasty. Ophthalmic Surg Lasers 1999;30:449-55.


18) Tavakkoli H, Sugar J. Microbial keratitis following penetrating keratoplasty. Ophthalmic Surg 1994;25:356-60.


19) Harris DJ Jr, Stulting RD, Waring GO 3rd, Wilson LA. Late bacterial and fungal keratitis after corneal transplantation. Spectrum of pathogens, graft survival, and visual prognosis. Ophthalmology 1988;95:1450-7.


20) Seedor JA, Stulting RD, Epstein RJ, et al. Survival of corneal grafts from donors supported by mechanical ventilation. Ophthalmology 1987;94:101-8.


21) Gomes JA, Dana MR, Dua HS, et al. Positive donor rim culture in penetrating keratoplasty. Cornea 1995;14:457-62.


22) Antonios SR, Cameron JA, Badr IA, et al. Contamination of donor cornea: postpenetrating keratoplasty endophthalmitis. Cornea 1991;10:217-20.


23) Sutphin JE, Pfaller MA, Hollis RJ, Wagoner MD. Donor-to-host transmission of Candida albicans after corneal transplantation. Am J Ophthalmol 2002;134:120-1.


24) Kredics L, Narendran V, Shobana CS, et al. Filamentous fungal infections of the cornea: a global overview of epidemiology and drug sensitivity. Mycoses 2015;58:243-60.


25) Gopinathan U, Sharma S, Garg P, Rao GN. Review of epidemiological features, microbiological diagnosis and treatment outcome of microbial keratitis: experience of over a decade. Indian J Ophthalmol 2009;57:273-9.



26) Bharathi MJ, Ramakrishnan R, Meenakshi R, et al. Microbiological diagnosis of infective keratitis: comparative evaluation of direct microscopy and culture results. Br J Ophthalmol 2006;90:1271-6.



27) Rahman I, Carley F, Hillarby C, et al. Penetrating keratoplasty: indications, outcomes, and complications. Eye (Lond) 2009;23:1288-94.


28) Duran Ospina P. The complications after keratoplasty. In: Mosca L, ed. Keratoplasties-surgical techniques and complications. London: IntechOpen, 2012;chap. 8.
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,317 View
- 70 Download
- Related articles
-
Clinical Manifestation of Infectious Keratitis in Ocular Graft Versus Host Disease2022 July;63(7)
Clinical Characteristics of Corneal Hyperalgesia in Patients with Dry Eye Symptoms2021 January;62(1)
Clinical Manifestations of Steroid-associated Central Serous Chorioretinopathy.2018 April;59(4)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



