 |
 |
| J Korean Ophthalmol Soc > Volume 62(2); 2021 > Article |
|
국문초록
증례요약
21세 남자가 우안의 외편위로 내원하였다. 환자는 11년 전 우안의 외상력이 있었고 내원 당시 30프리즘디옵터의 외사시가 있었다. 감각외사시 진단하에 7.5 mm의 외직근후전술과 6 mm의 내직근절제술을 계획하였다. 수술 중 외직근이 각막윤부에서 12 mm 떨어진 지점에 공막에 결합하고 있는 것을 발견하였다. 외직근을 후전시키기 위한 수술 중 시야 확보가 어려워 원하는 위치에 근육을 고정시키기 위해 조정봉합술을 사용하여 근육을 위치시켰다. 술 후 환자는 8-10프리즘디옵터의 외사시를 보였고 조정봉합된 실을 통해 2 mm의 후전술을 추가로 시행하였다. 수술 직후 환자는 편위를 보이지 않았으며, 3개월간의 경과 관찰 동안 4프리즘디옵터의 내사시를 보였다.
ABSTRACT
Purpose
We report surgical repair of an abnormally attached lateral rectus muscle in a sensory exotropia patient.
Case summary
A 21-year-old man visited our hospital with lateral deviation in the right eye. The patient had a history of trauma (11 years previously) to the right eye, which showed 30 prism diopters of exotropia. In accordance with a diagnosis of sensory exotropia, 7.5-mm lateral rectus muscle recession and 6-mm medial rectus muscle resection were planned in the right eye. During surgery, the lateral rectus muscle was inserted into the sclera at a distance of 12 mm from the corneal limbus. To compensate for this, the lateral rectus muscle was recessed with an adjustable suture. After surgery, the patient showed 8-10 prism diopters of exotropia. A 2-mm recession was achieved by suturing. After surgery, the patient did not show exotropia, while after 3 months of follow-up the patient showed about 4 prism diopters of esotropia.
감각사시는 한 눈의 시력이 손상되어 감각융합의 파괴로 발생하는 사시이다[1-3]. 감각융합손상의 원인은 원추 각막, 노년성 백내장과 같은 전안부의 이상과 유리체출혈과 같은 망막의 질환, 굴절 이상, 편측성 무수정체와 같은 선천 이상 등이 있다[1,3]. 감각사시에서 편위의 방향에 영향을 주는 요인은 시력 손상이 발생한 환자의 나이, 정상안의 굴절력, 해부학적 요소 등이 알려져 있으나, 명확하지 않다[1,4-6]. 일반적인 치료 방법으로 프리즘 안경, 수술적 치료 등이 있으나, 주된 치료 방법은 외안근의 수술적 치료이다[2]. 저자들은 이전에 국내외에서 보고된 바 없는 각막윤부에서 12 mm 떨어진 부위에 이상 부착된 외직근을 가진 감각외사시 환자에서 수술적 치료를 한 증례를 경험하였기에, 이를 문헌고찰과 함께 보고하고자 한다.
21세 남자가 약 2-3개월 전 발견한 우안의 외편위로 본원에 내원하였다(Fig. 1A). 환자는 11년 전 우안의 외상력이 있었다. 당시 각막수술을 받았다고 하나, 수술에 대한 정확한 기록은 없었다. 그 외 사시를 일으킬 수 있는 안과적 병력은 없었다. 현성굴절검사상 굴절값은 우안 +1.25 Dsph=-3.50 Dcyl 170, 좌안 -0.25 Dsph=-1.25 Dcyl 180으로 측정되었으며, 최대교정시력은 우안 안전수동, 좌안 20/15였다. 대광 반사는 양안 모두 정상이었으며, 세극등검사상 투명한 각막 및 수정체를 관찰할 수 있었다. 안저검사상 우안에서 시신경유두 창백이 있었으며 빛간섭단층촬영계 검사상 우안의 망막신경섬유층결손이 관찰되었다(Fig. 2). Krimsky test에서 30 prism diopters (PD)의 우안 항상 외사시가 관찰되었고, 양안의 안구운동제한은 없었다(Fig. 3A). 상기 검사 소견을 바탕으로 우안의 감각외사시로 진단하고 수술적 치료를 결정하였다.
2주 간격으로 3회 실시한 프리즘가림검사 결과와 Parks’ formula에 근거하여 우안의 외직근 7.5 mm 후전술과 내직근 6 mm 절제술을 계획하였다[7]. 전신마취하 강제 견인검사상 안구운동의 제한은 없었다. 수술 중 환자의 외직근이 정상적인 해부학적 위치에서 확인되지 않았고, 이측 각막 가장자리에서 12 mm 떨어진 지점에 공막과 결합하고 있는 것이 발견되었다(Fig. 4A). 이전 외상으로 인한 것으로 생각되는 외직근 부착 부위의 유착이나 수술 흉터 등은 관찰되지 않았다. 수술 방법의 변경 없이 술 전 계획한 양의 후전술을 시행하고자 하였으나, 각막 가장자리에서 19.5 mm 위치에 외직근을 후전, 고정시킬 수술 시야를 확보할 수 없었다. 이를 보완하기 위해 조정봉합술의 형태로 근육을 원하는 곳에 위치시켰다(Fig. 4B). 술 후 1일째 시행한 Krimsky test상 환자의 눈은 제일안위에서 약 8-10 PD의 외사시를 보였다. 국소마취하 조정봉합된 실을 조정하여 2 mm 후전술을 추가로 시행하였다. 두 번째 수술 이후 환자는 제일안위에서 정위로 편위를 보이지 않았다(Fig. 1B). 우측 주시시에는 내사시를 보였다(Fig. 3B). 약 3개월간의 경과 관찰 동안 환자는 제일안위의 Krimsky test에서 약 4 PD의 내사시를 보였다.
감각외사시는 일반적으로 한 눈의 시력 상실로 인한 감각융합의 손상으로 인해 발생한다[2,3]. 이러한 감각사시에서 안구 편위의 방향은 여러 가지 요인들로 설명되어 왔는데, 과거의 연구에 의하면, 선천성 시력저하의 경우 내사시의 빈도가 외사시보다 높고, 후천성 시력저하의 경우 외사시의 빈도가 내사시보다 높다고 보고되었다[1,5,6,8]. 본 증례는 외상성 시신경위축으로 인한 후천성 시력저하가 감각외사시의 원인으로 추정된다. 그러나 외직근이 약화된 위치에 부착되어 있음에도 불구하고 안구정렬이 외편향되어 있던 것이 기존 보고와의 차이점이다.
외안근은 안구 운동에 관여하며, 4개의 직근과 2개의 사근으로 구성되어 있다. 외안근의 발달 이상에는 이상 부착과 무형성 등이 알려져 있다. 그 중 이상 부착은 Crouzon 증후군과 같은 머리뼈의 이상 또는 전신적 선천성 장애를 동반한 보고가 있으며, 무형성은 하직근, 상사근, 내직근, 외직근에 대한 보고가 있다[9,10]. KoreaMed, PubMed, Google Scholar에서 anomalous lateral rectus로 문헌 검색을 하였을 때, 아직 외직근에서 전신적 동반 이상 또는 안와 이상 없이 단독으로 발생한 이상 부착은 보고된 바가 없다.
해부학적으로 외직근은 총건륜 가쪽에서 시작하여 안와 바깥벽을 따라 앞으로 전진하며, 각막 가장자리에서 이측부로 약 7 mm 떨어진 공막에 결합한다. 일차 안위에서 정렬이 어긋나 있는 경우, 근육이 공막에 부착하는 위치를 이동시키는 수술 혹은 근육의 길이를 조정하는 수술적 방법을 통해 정렬을 맞추어 준다. 외사시 환자의 경우 일차 안위 사시각을 줄이기 위해 기존 부착부인 각막 가장자리에서 7 mm에서 더 멀어지는 위치로 외직근의 부착부를 이동시키는 후전술을 시행할 수 있다. 눈의 정렬이 바깥쪽으로 벌어진 환자에게 외직근을 약화시키는 방법으로 외사시각에 따라 적정량을 후전, 고정하게 된다. 감각사시수술의 경우 von Noorden and Campos [11]은 사시각 측정이 정확하지 않고 일정하지 않기 때문에 조정수술을 하는 것이 술 후의 조정을 통해 정렬을 개선시키는 점에 있어서 이득이 있다고 보고하였다.
발표된 여러 연구들에 따르면, 조정봉합술의 경우, 교정 정도에 대해 불확실성이 존재할 경우 유용하며, 환자의 수술 후 만족도의 상승, 재수술 확률의 감소 등의 이점이 있으며, 성공률이 약 10%가량 향상될 수 있다는 보고가 있다[12-14]. 따라서 조정봉합술에 대한 우수성에 대하여 논란의 여지가 존재하지만, 예상되는 교정의 정도에 대하여 불확실성이 존재할 경우 유용할 수 있다[12]. 조정봉합술은 수술 후 수 시간 혹은 수일 내에 안구의 정렬을 조정하여 더 합리적으로 여겨지지만, 시간과 노력에 대한 충분한 가치에 대한 증거가 부족하여 조정봉합술로 인한 이득이 없다는 보고도 있다[15]. 본 증례의 경우 기존의 보고들에서 다루었던 이점들과는 다르게 수술 시야의 확보가 어려울 경우, 술자가 원하는 위치에 근육을 부착하는 것이 불가능한 점을 보완하기 위해 조정봉합술을 적용하였다. 후전술을 시행하는 중에 정상 해부학적 위치가 아닌 각막윤부에서 12 mm 이측부에 위치한 외직근을 발견하였으며, 외직근이 정상적으로 기대되는 해부학적 위치보다 5 mm 후전되어 있었지만 추가적인 후전술이 필요한 경우였다. 외안근을 원하는 공막지점에 고정하는 것이 어려워 조정봉합술을 이용하였다. 술 후 1일째 2차로 2 mm의 추가적인 후전술을 시행하고 정위를 확인하였고, 술 후 3개월째 4 PD의 내사시가 남 았다.
본 연구는 경과 관찰 기간이 짧아 예후에 대한 충분한 기간 동안의 관찰을 시행하지 못한 한계점이 있다. 또한 안위를 교정하는 방법에서 기존 약화된 위치에 있었던 외직근 후전술과 함께 시행한 내직근절제술의 영향력을 무시할 수는 없다. 그러나 정상안과 비교하여 약화된 방향으로 이상 부착된 외직근을 가진 감각외사시 환자를 처음으로 보고하면서, 조정봉합술을 수술 시야의 확보가 어려운 경우 사용할 수 있음을 제시한 것에 그 의의가 있겠다.
결론적으로 외안근의 이상 부착이 발견되더라도 술 전 계획대로 수술을 진행한다면 좋은 미용적 결과를 얻을 수 있다. 또한 수술 시 시야 확보가 힘들 경우 계획한 자리에 근육을 위치시키는 데 조정봉합술이 도움이 될 수 있다.
Figure 1.
The external photographs of the patient’s primary position of gaze. (A) The patient showed 30 prism diopters of exotropia. (B) After the operation of adjustment suture, the patient showed orthotropia.
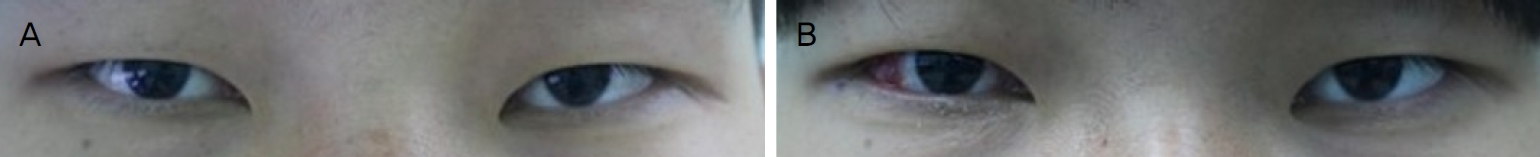
Figure 2.
The fundus photograph and optical coherence topography (OCT) of the patient. (A) There was optic atrophy in the right eye. (B) The left eye showed a normal fundus. (C) There was retinal nerve fiber layer (RNFL) defect in the right eye. TEMP = temporal; SUP = superior; NAS = nasal; INF = inferior.
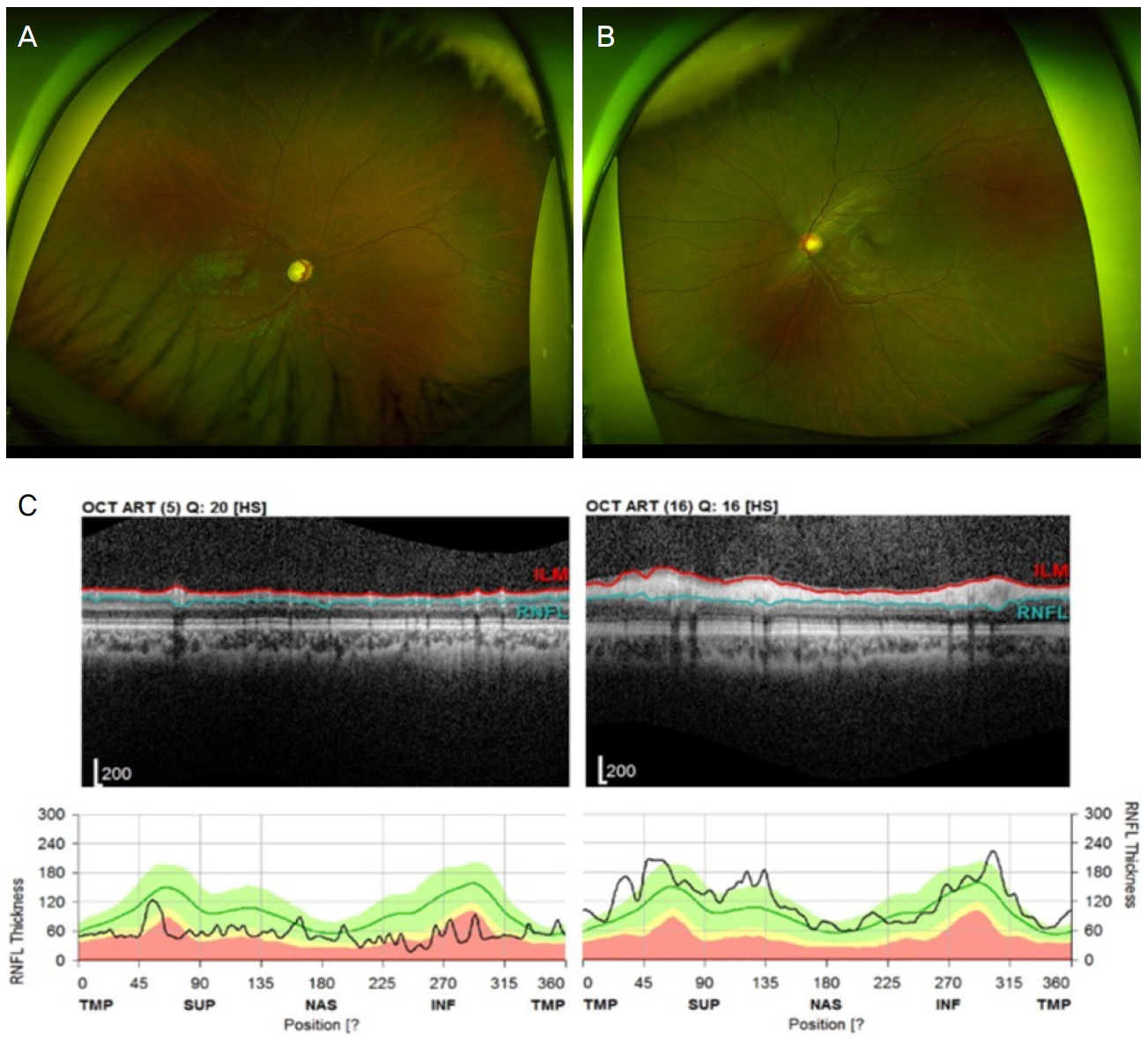
Figure 3.
The 9-cardinal gaze position photo of the patients. (A) The constant strabismus was seen before the operation. (B) The patient showed esotropia at right gaze position after the operation.
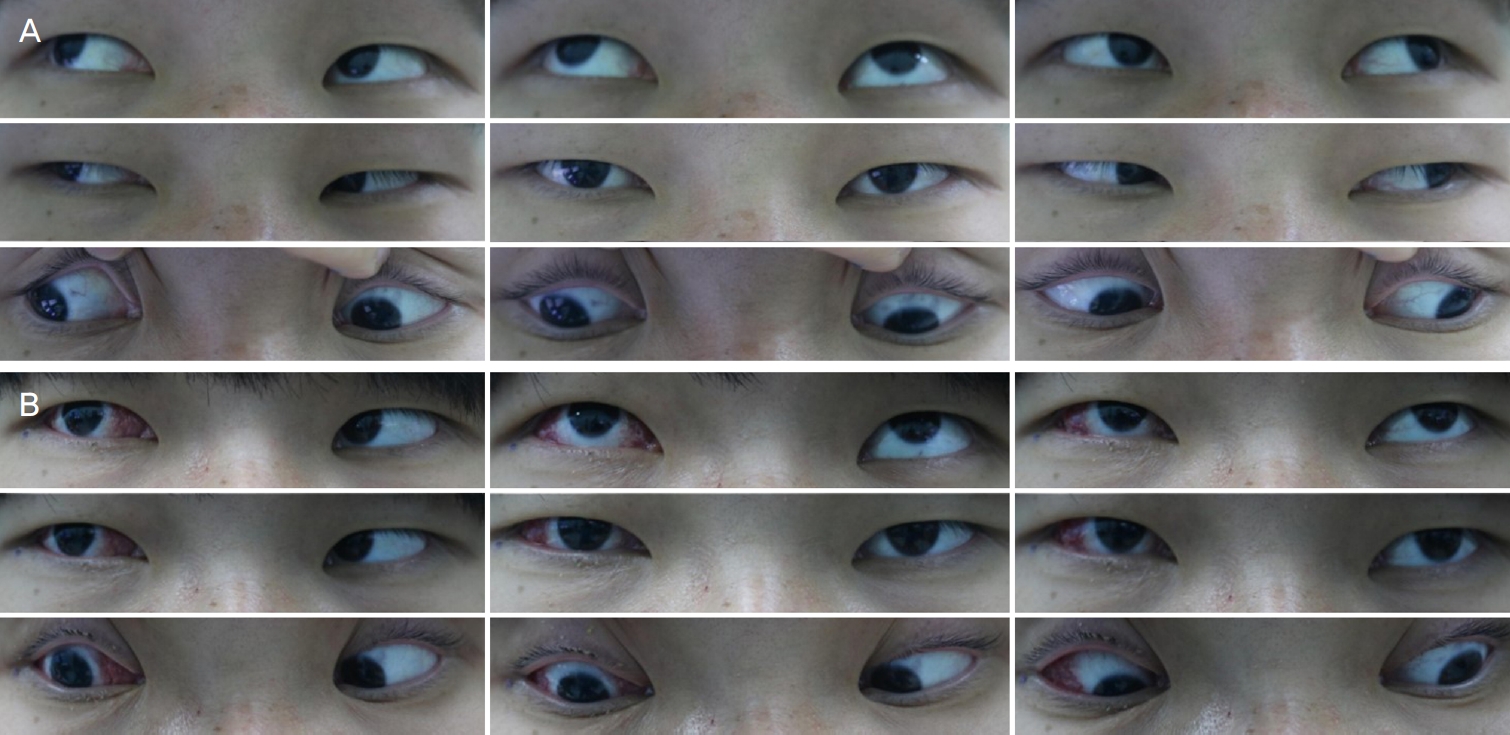
Figure 4.
Abnormal location of the lateral rectus muscle found during surgery. (A) The patient's lateral rectus muscle was not identified in its normal anatomical position, and it was combined with the sclera at a point 12 mm from the edge of the cornea. (B) The muscle was placed in the form of an adjustment suture because we did not have a field of vision to recess and secure the muscle.

REFERENCES
1) Havertape SA, Cruz OA, Chu FC. Sensory strabismus--eso or exo? J Pediatr Ophthalmol Strabismus 2001;38:327-30.


2) Hopker LM, Weakley DR. Surgical results after one-muscle recession for correction of horizontal sensory strabismus in children. J AAPOS 2013;17:174-6.


3) Jung EH, Kim SJ. Surgical results and factors affecting outcome in adult patients with sensory exotropia. Eye (Lond) 2018;32:1851-7.



4) Min BM, Min WK, Lee KM, Kim YB. Clinical evaluation of sensory heterotropia. J Korean Ophthalmol Soc 1989;30:767-72.
5) Havertape SA, Cruz OA. Sensory strabismus: when does it happen and which way do they turn? Am Orthopt J 2001;51:36-8.

6) Yoon KC, You IC, Park YG. Clinical analysis of sensory strabismus. J Korean Ophthalmol Soc 2002;43:2483-8.
7) Parks MM. Ocular motility and strabismus, 1st ed. Hagerstown: Harper & Row, 1975;113-22.
8) Chang KC, Ahn M. Clinical observations in sensory heterotropia. J Korean Ophthalmol Soc 2003;44:1578-83.
10) Haładaj R. Normal anatomy and anomalies of the rectus extraocular muscles in human: a review of the recent data and findings. Biomed Res Int 2019;2019:8909162.



11) von Noorden GK, Campos EC. Binocular vision and ocular motility: theory and management of strabismus, 6th ed. Maryland Heights: Mosby, 2001;345-7.
13) Keech RV, Scott WE, Christensen LE. Adjustable suture strabismus surgery. J Pediatr Ophthalmol Strabismus 1987;24:97-102.


14) Park YC, Chun BY, Kwon JY. Comparison of the stability of postoperative alignment in sensory exotropia: adjustable versus non-adjustable surgery. Korean J Ophthalmol 2009;23:277-80.



15) Karmel M. Second chances: adjustable sutures for strabismus corrections [Internet] San Francisco (US): American Academy of Ophthalmology; c2010 [cited 2020 Jan 21]. Available from: https://www.aao.org/eyenet/article/second-chances-adjustable-sutures-strabismus-corre.
-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,799 View
- 80 Download
- Related articles
-
Treatment of Exotropia Caused by Lost Medial Rectus Muscle.2004 September;45(9)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



