 |
 |
| J Korean Ophthalmol Soc > Volume 65(1); 2024 > Article |
|
국문초록
목적
마이엘린 희소돌기세포당단백질항체 연관 질환(myelin oligodendrocyte glycoprotein antibody disease, MOGAD) 환자에서 반복되는 시신경염에 포도막염이 동반되어 보고하고자 한다.
증례요약
16세 여자가 왼눈 결막충혈, 눈부심, 두통을 주소로 내원하였다. 최대교정시력은 두 눈 1.2였고, 왼눈 상대구심동공운동장애가 있었다. 왼눈에 전방 내 세포, 시신경유두부종, 망막하액이 있었고 안와 magnetic resonance imaging에서 왼눈 시신경 원위부가 조영증강되었다. 스테로이드 치료에 호전되었으나 9개월간 3번 재발하였다. 두 번째 재발 때 시력이 광각 있음까지 저하되었으나 스테로이드에 잘 반응하였다. 세 번째 재발 시 본원에 첫 방문하였고 스테로이드 치료로 호전되었다. 하지만 치료 18개월 뒤 시신경염, 포도막염과 함께 황반부종이 있어 경구 스테로이드와 점안액을 유지하였다. 항MOG 항체 양성이었으며 세 번째 재발하고 2년 후인 마지막 내원 시 왼눈 시력이 1.2, 시기능도 양호하게 유지되었다.
ABSTRACT
Purpose
To report a case of recurrent optic neuritis with uveitis in a patient with myelin oligodendrocyte glycoprotein (MOG)-associated disease.
Case summary
A 16-year-old female presented with left eye hyperemia, glare, and headache. The best corrected visual acuity was 1.2 in both eyes with a left relative afferent pupillary defect. Cells in the anterior chamber, optic disc edema, and subretinal fluid were present, and the distal optic nerve was enhanced on orbital magnetic resonance imaging. Although it improved with steroid treatment, it recurred 3 times in 9 months. At the second recurrence, her visual acuity was reduced to light perception, but she responded well to steroids. During the third recurrence, she visited our hospital for the first time and improved with steroid treatment. However, 18 months after treatment, optic neuritis, uveitis, and macular edema occurred, so oral steroids and eye drops were maintained. Serum anti-MOG antibody came out positive, and at the last visit, visual acuity of 1.2 in the left eye and visual function were maintained well.
Conclusions
MOG antibody disease (MOGAD) frequently recurs and invades various structures of the eye and various clinical manifestations have been reported. Therefore, if optic neuritis is accompanied by inflammation of the anterior chamber and retinal vessels, the possibility of MOGAD should be considered.
전형적인 특발성 시신경염은 20-40대 여자에게 주로 발생하며 통증과 함께 급성으로 진행하는 시력저하를 나타내는 것이 특징이다. 대부분 시력저하는 2주 정도 지속되다가, 1개월 정도 지나면서 서서히 호전된다. 하지만 그 이상 시간이 지나도 시력 호전이 없거나 재발하는 경우, 안통이 없는 경우, 안구 내 염증이 있거나 망막 병변이 있는 경우는 비전형적인 시신경염으로 생각하고 다른 원인 감별이 필요하다.1
시신경염 환자에게 척수, 뇌 등의 염증성 병변으로 인해 눈뿐만 아니라 다른 신경학적 이상이 동반되는 경우도 있다. 이렇게 시신경을 포함하여 중추신경계에 염증성 탈수초화를 일으키는 대표적인 질환으로는 다발경화증, 시신경 척수염범주형 장애, 마이엘린 희소돌기세포당단백질항체 연관 질환(myelin oligodendrocyte glycoprotein antibody disease, MOGAD), 급성파종뇌척수염 등이 있다. 각 질환들은 임상 양상, 치료, 예후 등이 다르기 때문에 감별진단이 중요하며 최근에는 항aquaporin-4 (AQP4) 항체, 항MOG 항체 등과 같은 생체표지자 검사를 통해 진단이 보다 더 용이해지고 있다.2
중추신경계에 염증성 탈수초화 질환 중 MOGAD에서 나타나는 시신경염은 보통 성별 차이가 없고, 두 눈을 침범하는 경우가 많으며 시신경유두부종을 동반하는 경우가 많다. 또한 스테로이드 치료에 반응을 잘 하지만 끊으면 재발하는 스테로이드 의존성을 보이며, 다른 원인 질환에 비해 상대적으로 예후가 좋은 것으로 알려져 있다.3,4 또한 MOGAD에서는 시신경뿐만 아니라 황반, 망막혈관 등을 침범하기도 하며, 구심성 안과 증상과 더불어 뇌신경 마비로 인한 눈운동장애, 복시 등과 같은 원심성 안과 증상 등을 나타내기도 한다.5 하지만 우리나라에서 MOGAD로 인한 시신경염 환자에서 반복되는 포도막염과 망막혈관염이 발생한 증례보고는 아직까지 없었다. 이에 본 저자들은 포도막염으로 첫 증상 발현 이후 시신경염과 망막혈관염이 수차례 재발하였던 환자가 항MOG 항체 양성으로 진단되어 치료한 증례에 대해서 기존 문헌 고찰과 함께 보고하고자 한다.
16세 여자가 3주 전부터 시작된 왼눈의 충혈, 눈부심, 안통, 두통을 주소로 타 병원에 처음 내원하였다. 내원 당시 최대교정시력은 두 눈 각각 1.2였고, 왼눈에 상대구심동공 운동장애가 있었다. 세극등현미경검사에서 왼눈에 +1 전방 내 세포가 관찰되었으며 시신경유두부종과 망막하액이 있었다. 문양 시유발전위검사에서 두 눈 P100 잠복기의 지연이나 진폭감소는 보이지 않았다. 안와 자기공명영상(orbit magnetic resonance imaging, orbit MRI)에서 왼쪽 시신경 원위부가 조영증강되었으며 형광안저촬영에서 후기로 가면서 왼눈 시신경유두 주변 형광누출이 있었고 두 눈 모두 주변부 망막혈관에서 혈관염 양상의 과형광이 보였다(Fig. 1).
다른 동반된 증상은 없었고, 뇌척수액과 신경학적 검사에서도 염증 등을 의심할 만한 이상은 없었다. 과거 내과 병력, 수술 병력, 안과적 병력, 외상력, 약물력, 특이 가족력 또한 없었다. 혈액검사에서 백혈구, C반응단백(C-reactive protein, 적혈구침강속도(erythrocyte sedimentation rate), 항핵항체, 류마티스인자는 정상 범위였고, 그 외 매독, 톡소플라즈마, 결핵을 포함한 감염 질환 관련 혈액검사에서도 특이 소견은 없었으며, 항AQP4 항체도 음성이었다. 또한 흉부단순방사선촬영, 흉부전산화단층촬영, 혈청 안지오텐신 전환 효소도 정상이었고, 피부나 생식기 병변은 없었으며, human leukocyte antigen (HLA)-B51도 음성이었다. 이에 급성기 치료로 고용량 스테로이드 정맥주사 치료(methylprednisolone 1 g/day)를 3일간 시행하였다. 퇴원 후 증상 호전되어서 5일 동안 경구 스테로이드(prednisolone 60 mg/day)를 복용하였고 환자의 복용법 미숙으로 퇴원 2주 후에는 미복용 상태로 내원하여 조기 중단하였다. 2개월 뒤 최대교정시력은 두 눈 모두 1.2였고, 왼눈 시신경부종과 망막하액, 전방 내 세포는 호전되었다.
첫 증상 발생 3개월 후 왼눈 시력저하, 안통이 재발하여 또 다른 병원에서 왼눈 포도막염 진단 하에 경구 스테로이드를 한 달간 복용하였고, 증상은 호전되었다. 하지만 1개월 후 다시 왼눈 시신경염이 재발하여 왼눈 시력이 광각 있음까지 저하되었다. 바로 고용량 스테로이드 정맥주사 치료(methylprednisolone 1 g/day)를 시작하였으며 정맥 스테로이드 주사 2일차에 왼눈 시력은 0.5로 호전되었고 색각 검사(ishihara pseudoisochromatic plate) 결과 오른눈 정상, 왼눈은 5/12였다. 5일 동안 스테로이드 주사를 맞고 환자는 시력저하, 안통 등 증상이 호전되었다. 퇴원 당시 시력은 1.0으로 호전되었고 퇴원 후 한 달째 내원하였을 때 왼눈 색각이상도 호전되었다. 이후 경구 스테로이드(prednisolone 50 mg/day)를 2주간 복용 후 감량하여 퇴원 한 달 후엔 중단하였다. 두 번째 고용량 정맥 스테로이드 치료 3개월 후 왼눈의 결막충혈, 눈부심, 안통, 변형시를 주소로 내원하였고, 왼눈 전방 내 세포와 함께 망막하액이 관찰되어 경구 스테로이드(prednisolone 20 mg/day)와 아자티오프린(azathioprine 100 mg/day)을 2주간 병용 투여하였다. 왼눈의 망막하액은 감소하였으나 변형시 증상은 지속되어 아자티오프린을 메토트렉세이트(methotrexate 12.5 mg/week)로 교체하였고 경구 스테로이드는 중단하였다. 메토트렉세이트 복용 시작 한 달 후 부작용으로 탈모 증상이 발생하여 약제를 하이드록시클로로퀸(hydroxychloroquine 200 mg/day)으로 교체하였다. 그러나 하이드록시클로로퀸 복용 1주째 망막하액이 재발하여 본원으로 의뢰되었다.
본원 첫 내원 시 환자의 주된 증상은 왼눈의 안통과 변형 시였다. 최대교정시력은 오른눈 1.0, 왼눈 0.9였고 세극등현미경검사에서 왼눈에 1+의 전방 내 세포가 관찰되었다. 안저 사진과 망막빛간섭단층촬영에서 왼눈에 시신경유두부종과 망막하액이 있었다(Fig. 2). 유리체강 내에는 세포가 보이지 않았으며, 시야검사에서 왼눈 주시점맹점암점과 뇌안와 MRI에서 왼쪽 시신경이 조영증강되었다. 이때 안과적 증상 외에 신경학적 이상이나 피부 병변 등은 없었다. 다시 4일간 스테로이드 정맥주사 치료(methylprednisolone 1 g/day) 후 왼눈 시신경유두부종과 전방 내 염증은 호전되었고 퇴원 후 경구 스테로이드(prednisolone)를 50 mg에서부터 3주마다 10 mg씩 천천히 감량하면서 추이를 관찰하였다. 치료 후 왼눈 교정시력 1.2였고 왼눈 전방 내 세포와 시신경유두부종 그리고 망막하액은 호전되었다(Fig. 3). 입원 당시 fluorescence-activated cell sorting live cell assay를 이용해 시행한 혈청 항MOG 항체 검사에서 경계치 결과(mean fluorescence intensity ratio [MFIr], 3.58; 참고치, 2.60<borderline≤3.65)였으나 3개월 후 재검에서는 양성 결과(MFIr, 3.94; 참고치, 3.65>positive)였다. 환자는 경구 스테로이드(prednisolone)를 평균 10 mg로 복용하면서 경과 관찰하였다.
이후 약 5-6개월 간격으로 경과 관찰하였고 왼눈 경도의 시신경유두부종과 전방 내 세포가 관찰되어서 약 6개월간 경구 스테로이드(prednisolone 5 mg/day)와 함께 프레드니솔론 점안액(1% prednisolone acetate [Pred forte®, Allergan, Irvine, CA, USA])을 하루 3회 사용하였다. 첫 증상이 발생한 지 2년 3개월 뒤 최대교정시력은 왼눈 1.2로 유지되고 있었지만 안저검사에서 왼눈에 황반부종이 보여서 형광안저혈관조영술을 재시행하였다. 주변부 망막의 과형광과 함께 왼눈 시신경유두 주변과 중심오목 주변으로 과형광이 관찰되었다(Fig. 4). 이에 경구 스테로이드(prednisolone 15 mg/day)와 프레드니솔론 점안액 하루 4회 점안을 유지하면서 마지막 내원 시 최대교정시력은 왼눈 1.2였고 색각과 시야는 정상 범위로 변화 없이 유지되고 있다.
항MOG 항체 양성 시신경염은 비교적 젊은 나이에 발생하며, 스테로이드를 줄이거나 끊으면 재발하는 것이 특징인 질환이다.6 다른 원인에 의한 시신경염에 비해서 상대적으로 예후는 양호하나 반복되는 시신경염으로 인해서 결국엔 비가역적인 시신경 손상을 일으킬 수 있기 때문에 조기 진단과 치료가 중요한 질환이다.4 이에 우리나라에서도 시신경염 환자에게 항MOG 항체를 검사하는 것이 중요하게 여겨지고 있다. 항MOG 항체 양성이었던 본 증례 환자는 마지막 최종 경과 관찰 시 빛간섭단층촬영검사에서 왼눈 신경절세포-내망상층의 두께가 감소하였지만 두 눈 시력과 색각이 정상이고, 왼눈 중심시야의 경미한 감도 저하만을 남기고 회복된 것으로 보아 현재까지는 경과가 양호하지만 향후 시기능 손상이 진행할 가능성을 염두에 두고 경과 관찰을 해야 할 것으로 보인다.
MOGAD는 시신경뿐만 아니라 뇌, 척수 등 중추신경계에 발생하는 급성 탈수초 질환 중 하나이다. 시신경염이 가장 흔하며 첫 증상으로 발현되는 경우가 많지만, 최근 연구에 의하면 MOGAD는 시신경염뿐만 아니라 본 증례처럼 포도막염, 신경망막염 등 다양한 임상 양상으로 발현될 수 있다고 보고되고 있다(Table 1).5,7,8 국내 문헌에서는 시신경척수염 항체 연관 시신경염과 비교하여 보고한 연구는 있지만,3 MOGAD 시신경염의 임상 양상에 대해서 단독으로 다룬 논문은 현재까지 없었다. 이에 저자들은 젊은 여성이 포도막염을 첫 증상으로 내원하여 시신경염 등을 동반하였고 항MOG 항체 양성 소견이 나타난 본 증례를 통해 MOGAD 시신경염의 임상 양상에 대해 고찰하고자 하였다. 먼저 포도막염은 다발경화증과 같은 중추신경계 탈수초성 질환에서 동반될 수 있는데 다발경화증 환자의 포도막염 유병률은 0.65-1.1%로 일반 인구의 유병률보다 훨씬 높았고 이 중에서 후포도막염은 3-35.7%, 전체포도막염은 2-39.3%를 차지하였다.9,10 하지만 항MOG 항체 양성 환자에서 포도막염과 망막혈관염 등과 같은 시신경 앞쪽 이상에 대해서 보고된 증례는 현재까지 매우 드물다. Ramanathan et al7이 보고한 바에 의하면 포도막염이 있었던 MOG 항체 환자 3명 중 2명은 두 눈 전방 및 중간포도막염이 있었고, 1명은 중간 및 후포도막염이 있었다. Gupta et al8은 두 눈에 순차적으로 재발하는 포도막염과 함께 상대구심동공운동장애가 동반된 항MOG 항체 양성인 59세 여자에 대해서 증례 보고한 바 있다. 하지만 이런 환자들의 경과 등에 대해서는 아직까지 자세한 연구는 없었다. 아직 정립된 치료법은 없고 환자마다 임상 양상이 다르게 나타날 수 있기 때문에 개별화된 치료가 중요하다고 생각된다. 본 증례에서는 시신경염 발생 초기에 고용량 정맥 스테로이드 치료를 하였고, 이후 재발되는 경과를 보이자 경구 스테로이드를 천천히 감량하였다. 특히 항MOG 항체 양성 시신경염은 스테로이드 의존성이 높은 만큼 경구 스테로이드를 감량하는 과정에서 다시 증상이 발생할 수 있기 때문에 이를 조심해야 하고, 재발하면 다시 스테로이드 용량을 조절하는 것이 필요하다. 하지만 스테로이드를 장기간 사용할 경우 스테로이드로 인한 전신 부작용이 나타날 수 있기 때문에 단독 고용량 사용은 위험할 수 있다. 따라서 본 증례처럼 일정 기간 증상 조절이 된다면 스테로이드 용량을 줄이고 아자티오프린 등과 같은 면역억제제를 같이 사용하는 것이 필요하며 이 역시 각각의 면역억제제의 용량과 부작용을 유의하면서 추적 관찰하는 것이 중요하겠다.
MOG는 포유류의 수초에 존재하는 단백질로서 도약전도를 통한 빠른 신경신호 전달을 가능하게 하고, 미엘린과 면역 체계 사이의 상호작용을 조절하는 역할을 한다.11 MOG는 눈 구조에 각각 다른 아형이 분포되어 있는데, 시신경염을 일으키는 이 항MOG 항체가 어떤 병인으로 전방, 망막 등에 염증을 일으키는 지에 대해서는 알려진 바가 매우 없다. Yao et al12은 항MOG 항체가 망막신경절세포와 축색돌기를 직접적으로 손상시키기보다는 미세혈관 주위 염증을 유도하여 망막파괴와 변성을 일으킬 가능성을 제시하였다. 한편, 다른 연구에 의하면 항MOG 항체 양성 시신경염 환자에서 급성기에 망막의 속핵층과 바깥핵층의 두께 증가가 보고된 바 있다.13 본 증례에서도 주로 속핵층과 바깥핵층에 미세한 낭포가 분포하는 양상의 망막부종을 관찰할 수 있었는데, 이는 염증에 의해 결과로 혈관-망막장벽의 투과성이 증가되었을 가능을 시사한다. 따라서 항MOG 항체가 포도막염, 망막혈관염 등의 직접적인 병인으로 작용하였을 가능성이 높지만 항MOG 항체가 어떤 병인으로 염증을 일으키는지에 대해서는 추가적인 연구가 필요할 것으로 보인다.
MOGAD는 다른 중추신경계 탈수초성 질환보다도 눈 구조 중에서도 시신경을 주로 침범하는 것으로 알려져 있다. 하지만 기존 보고된 증례들과 다르게 본 증례에서는 포도막염, 시신경염에 이어서 망막혈관염이 동반되는 것을 볼 수 있었다. 특히 두 번째 시행한 형광안저촬영검사에서 시신경유두 주변으로 동맥류와 유사한 모양의 누출이 있었고, 다발성의 미세동맥류를 볼 수 있었다. 이는 특발성 망막염, 혈관염, 동맥류 및 신경망막염(idiopathic retinitis, vasculitis, aneurysms, and neuroretinitis [IRVAN] 증후군)에서 나타나는 소견과 일부 유사하다. IRVAN 증후군은 20-30대 젊은 여성에서 주로 두 눈에 발생하는 드문 질환으로 이름 그대로 망막혈관염, 신경망막염 그리고 시신경 주변의 동맥류가 있는 경우 진단하게 된다.14 본 증례에서는 두 눈이 아닌 한 눈에만 염증이 있었던 것과 주변부 망막 비관류가 저명하게 나타나지 않은 것은 IRVAN 증후군의 특징과 일치하지 않지만, 시신경 주변에 동맥류와 유사한 모양의 누출이 있어서 IRVAN 증후군의 형태로 나타난 MOGAD로 생각하게 되었다. 즉 항MOG 항체가 양성인, 눈에 염증이 있는 환자의 경우에는 시신경뿐만 아니라 전방, 망막혈관 등의 염증을 동반할 수 있다는 것을 알 수 있었고, 스테로이드 반응을 잘 하지만 의존성을 보이는 눈 염증 환자가 있다면 항MOG 항체를 검사하여 MOGAD 가능성을 생각해 보는 것이 필요하겠다. 또한 MOGAD에서 추후 안과적 임상 양상의 스펙트럼이 확장될 가능성을 고려해야 한다.
결론적으로 시신경염 환자에게 전방, 망막혈관 등 다른 구조에 염증이 반복적으로 동반되는 경우 MOGAD 가능성을 생각해야 한다. 또한 스테로이드 치료 등에 반응을 잘 하지만 끊으면 바로 재발하는 등 스테로이드 의존성을 나타내는 염증성 안과 질환의 경우에도 항MOG 항체 검사를 해보는 것이 필요하겠다. 그리고 항MOG 항체 양성인 경우 스테로이드 등을 적절하게 사용하면서 정기적인 추적 관찰을 하여 반복되는 염증을 막고 영구적인 시기능 손상을 방지하는 것이 필요하겠다.
Acknowledgments
This work was supported by the National Research Foundation of Korea (NRF) grant funded by the Korea government (MSIT) (No. 2021R1G1A10 09844), and by the Bio&Medical Technology Development Program of the NRF funded by the Korean government (MSIT) (No. RS-2023-00236157).
Figure 1.
A magnetic resonance imaging presenting the enhancement of the left optic nerve head (white arrow).
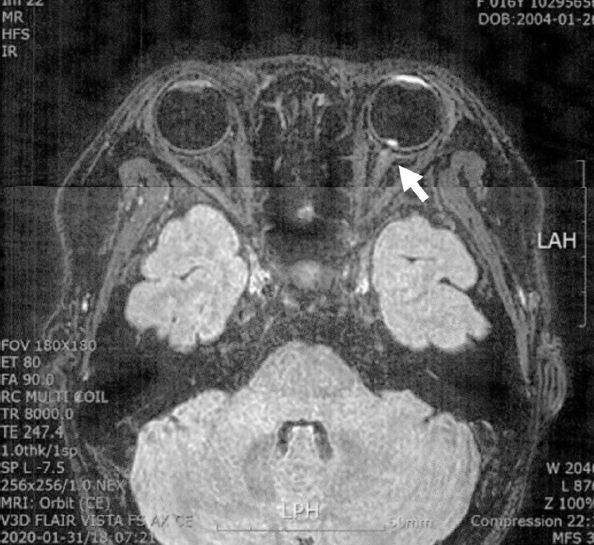
Figure 2.
Fundus photography (A, B), optical coherence tomography (C, D), visual field test (E, F), and orbital magnetic resonance imaging (MRI) (G, H) of both eyes at the time of first visit to our hospital. Swelling of the optic disc in the left eye (B) and subretinal fluid (D) are shown. A visual field test revealed a cecocentral scotoma in the left eye (E), and an orbit MRI showed contrast enhancement of the left optic nerve (G, H).
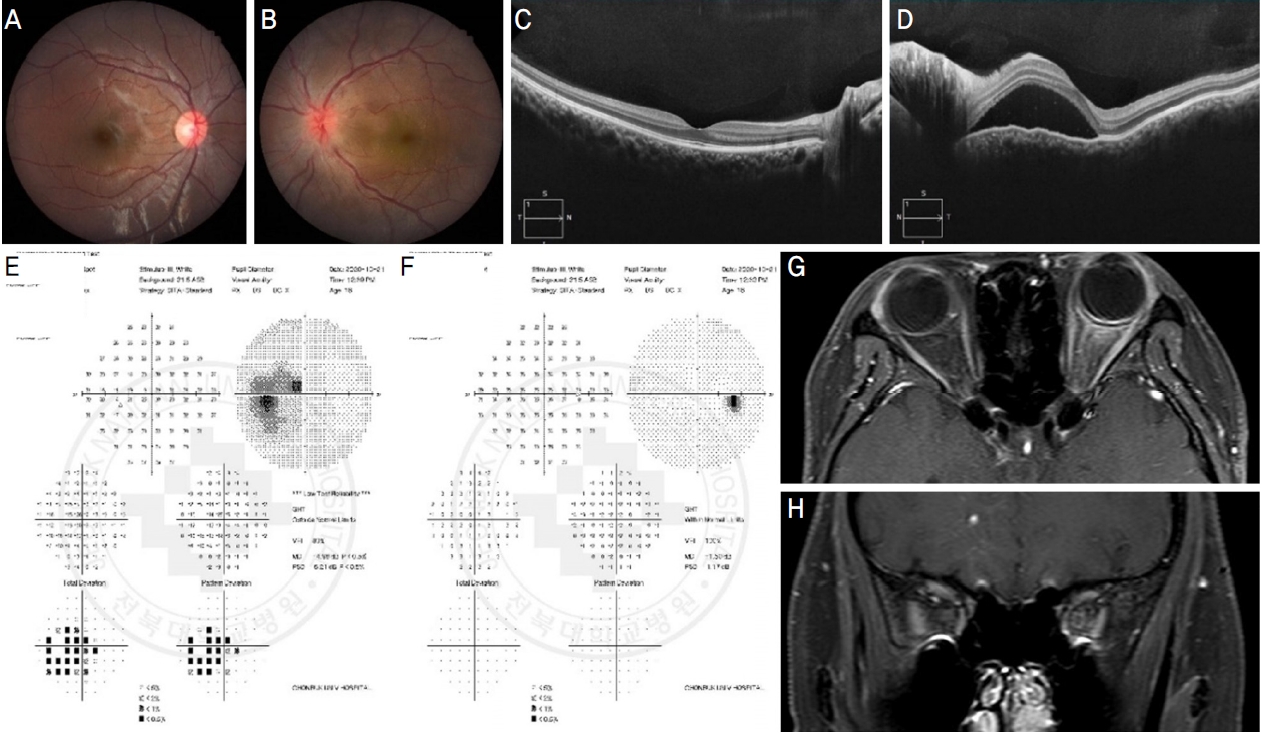
Figure 3.
Fundus photography (A, B), optical coherence tomography (C, D), visual field test (E, F) of both eyes after high-dose steroid treatment. The thickness of the ganglion cell-inner plexiform layer was decreased (D), but optic disc edema, and subretinal fluid were improved (B, D). Also, visual field of left eye was remained good (E).
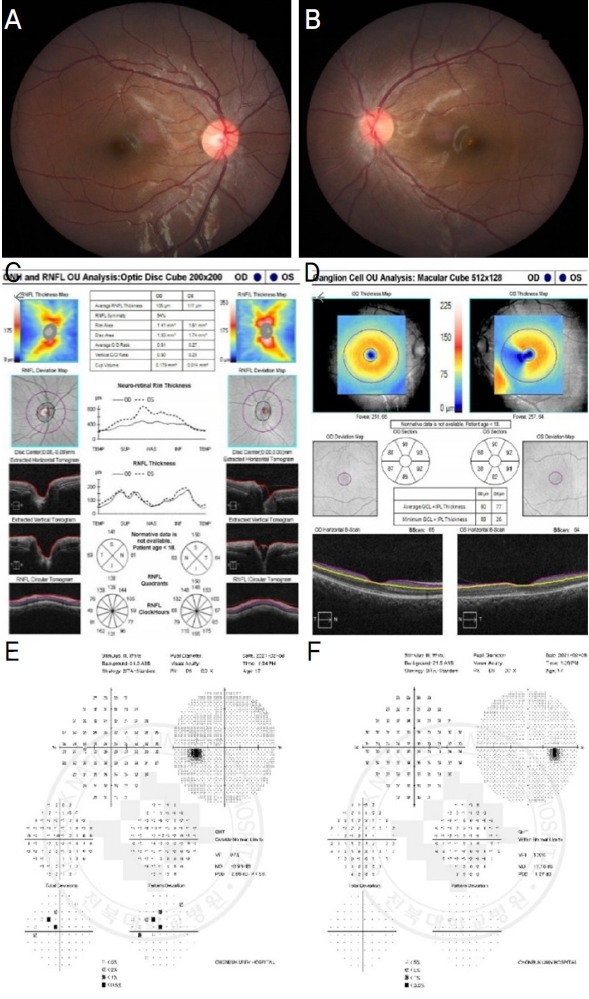
Figure 4.
Optic disc stereo-photography (A, B), optical coherence tomography (C, D), and fluorescence angiography (E, F) of both eyes taken 2 years after the first symptom onset. M ild optic disc swelling (B) and macular edema (D) were seen in the left eye. Fluorescence angiography showed hyperfluorescence around the optic disc and fovea in the left eye along with peripheral retinal hyperfluorescence (F).
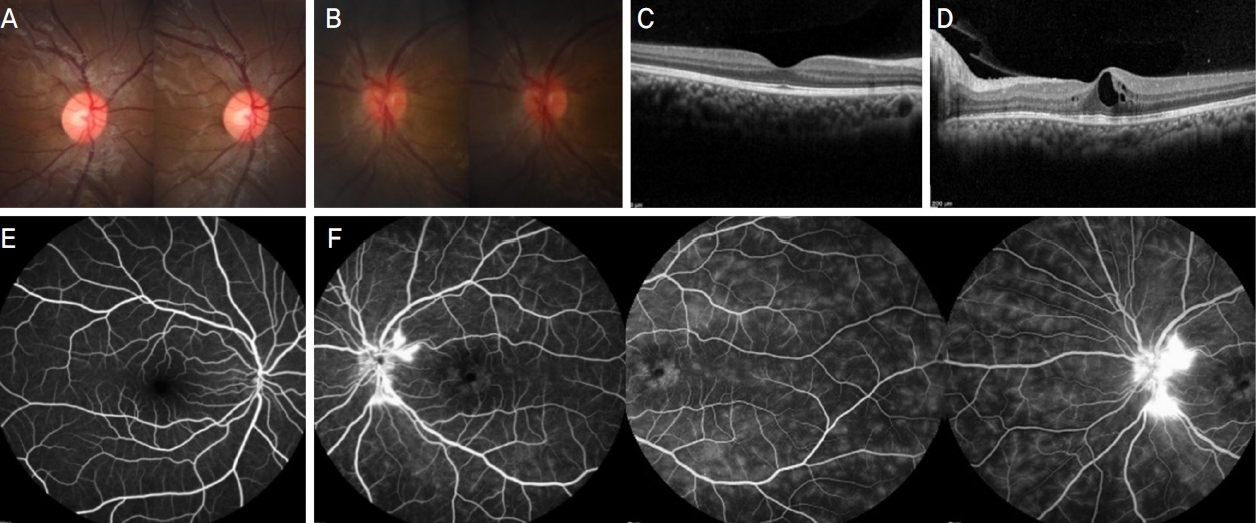
Table 1.
A review of the case literature of anti-MOG antibody-positive optic neuritis accompanied by uveitis and neuroretinitis
| Ocular manifestations | Study | Age (years) | Sex | Detail of ophthalmological manifestations | Initial VA (OD) | Initial VA (OS) | Treatment | Final VA (OD) | Final VA (OS) | MOG antibody titer | Follow-up (months) | Resolution |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Uveitis | This case | 16 | F | Anterior uveitis and subretinal fluid OS | LP | 20/20 | Steroids | 20/20 | 20/20 | NS | 24 | Yes |
| Ramanathan et al. 7 | 45 | F | Bilateral anterior and intermediate uveitis | CF | 20/30 | NS | 20/60 | 20/30 | NS | 46 | No | |
| 62 | M | Anterior and intermediate OD and intermediate uveitis OS | CF | 20/80 | NS | 20/400 | 20/40 | NS | 14 | No | ||
| Gupta et al. 8 | 59 | F | Anterior uveitis | 20/60 | NS | Steroids, azathioprine | NS | NS | NS | NS | Yes | |
| Macular involvement | Kon et al. 15 | 30 | F | Bilateral ODE and subretinal fluid | 20/50 | 20/40 | Steroids | NS | NS | 1:256 | 34 | Yes |
| Lee et al. 4 | 7 | F | ODE, disc hemorrhage, macular star OS | NS | 20/800 | Steroids, rituximab | NS | 20/100 | 1:1000 | NS | No | |
| Moura et al. 16 | 44 | M | ODE, cotton wool spots, flame-shaped hemorrhages, macular star OD | NLP | 20/20 | Steroids | NLP | 20/20 | 1:2048 | 18 | No |
REFERENCES
1) Abel A, McClelland C, Lee MS. Critical review: typical and atypical optic neuritis. Surv Ophthalmol 2019;64:770-9.


2) Chen JJ, Pittock SJ, Flanagan EP, et al. Optic neuritis in the era of biomarkers. Surv Ophthalmol 2020;65:12-7.


3) Kang MC, Park KA. Comparison of optic neuritis with seropositive myelin oligodendrocyte glycoprotein antibody and seropositive neuromyelitis optica antibody. J Korean Ophthalmol Soc 2021;62:538-44.


4) Lee HJ, Kim B, Waters P, et al. Chronic relapsing inflammatory optic neuropathy (CRION): a manifestation of myelin oligodendrocyte glycoprotein antibodies. J Neuroinflammation 2018;15:302.




5) Vosoughi AR, Ling J, Tam KT, et al. Ophthalmic manifestations of myelin oligodendrocyte glycoprotein-IgG-associated disorder other than optic neuritis: a systematic review. Br J Ophthalmol 2021;105:1591-8.


6) Borisow N, Mori M, Kuwabara S, et al. Diagnosis and treatment of NMO spectrum disorder and MOG-encephalomyelitis. Front Neurol 2018;9:888.



7) Ramanathan S, Fraser C, Curnow SR, et al. Uveitis and optic perineuritis in the context of myelin oligodendrocyte glycoprotein antibody seropositivity. Eur J Neurol 2019;26:1137-e75.



8) Gupta P, Goyal V, Srivastava AK, et al. Uveitis, optic neuritis and MOG. Mult Scler J Exp Transl Clin 2020;6:2055217320925107.




9) Biousse V, Trichet C, Bloch-Michel E, Roullet E. Multiple sclerosis associated with uveitis in two large clinic-based series. Neurology 1999;52:179-81.


10) Jabs DA, Nussenblatt RB, Rosenbaum JT. Standardization of uveitis nomenclature for reporting clinical data. Results of the first international workshop. Am J Ophthalmol 2005;140:509-16.



11) Podbielska M, Levery SB, Hogan EL. The structural and functional role of myelin fast-migrating cerebrosides: pathological importance in multiple sclerosis. Clin Lipidol 2011;6:159-79.



12) Yao Y, Li X, Xu Y, et al. The difference of the retinal structural and microvascular characteristics in patients with MOGAD-ON and AQP4-ON. BMC Neurol 2022;22:323.




13) Dos Passos GR, Oliveira LM, da Costa BK, et al. MOG-IgG-associated optic neuritis, encephalitis, and myelitis: lessons learned from neuromyelitis optica spectrum disorder. Front Neurol 2018;9:217.


14) Bajgai P, Katoch D, Dogra MR, Singh R. Idiopathic retinal vasculitis, aneurysms, and neuroretinitis (IRVAN) syndrome: clinical perspectives. Clin Ophthalmol 2017;11:1805-17.








 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




