 |
 |
| J Korean Ophthalmol Soc > Volume 61(5); 2020 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ļ¦īņä▒ ņ¦äĒ¢ēņä▒ ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø ņØśņŗ¼ ĒĢśņŚÉ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæņØ┤ļŹś ĒśĢņĀ£ņŚÉņä£, ņØ┤Ēøä ņĪ░ĻĖ░ ļ░£ļ│æļÉ£ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļÉ£ 2ņśłļź╝ Ļ▓ĮĒŚśĒĢśņśĆĻĖ░ņŚÉ ņØ┤ļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”ØļĪĆņÜöņĢĮ
ĒśĢņĀ£ Ļ┤ĆĻ│äņØĖ 15ņäĖ, 13ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć 6ļģä ņĀäļČĆĒä░ ņ¦ĆņåŹļÉ£ ļ│Ąņŗ£ ņ”ØņāüņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ĒśĢņØś Ļ▓ĮņÜ░ ļé┤ņøÉ ļŗ╣ņŗ£ ĻĄÉņĀĢņŗ£ļĀźņØĆ ņ¢æņĢł 0.6ņØ┤ņŚłņ£╝ļ®░, Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ņāü 25Ēöäļ”¼ņ”śļööņśĄĒä░ņØś ņÖĖĒÄĖņ£äļź╝ ļ│┤ņśĆļŗż. ņĀä ļ░®Ē¢źņØś ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£Ļ│╝ ĒĢ©Ļ╗ś ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØ┤ Ļ┤Ćņ░░ļÉśņŚłņ£╝ļ®░, ņĢłņĀĆĻ▓Ćņé¼ņāü ņ¢æņĢł ĒÖ®ļ░śļČĆņóģņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļÅÖņāØņØĆ ļé┤ņøÉ ļŗ╣ņŗ£ ĻĄÉņĀĢņŗ£ļĀź ņóīņĢł 1.0ņØ┤ņŚłĻ│Ā, Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ņāü 45Ēöäļ”¼ņ”śļööņśĄĒä░ņØś ņÖĖĒÄĖņ£äļź╝ ļ│┤ņśĆļŗż. ĒśĢĻ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņĀä ļ░®Ē¢źņ£╝ļĪ£ ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£Ļ│╝ ņ¢æņĢł ļłłĻ║╝ĒÆĆņ▓śņ¦É ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļæÉ ĒÖśņ×É ļ¬©ļæÉ ļ¦īņä▒ ņ¦äĒ¢ēņä▒ ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø ņØśņ”Øņ£╝ļĪ£ ņ¦äļŗ©ĒĢśĻ│Ā ĻĘ╝ņāØĻ▓Ć ļ░Å ņŗĀĻ▓ĮĒĢÖņĀü ĒÅēĻ░Ćļź╝ ņ£äĒĢ┤ ņŗĀĻ▓ĮĻ│╝ļĪ£ ņØśļó░ļÉśņŚłļŗż. ņŗĀĻ▓ĮĻ│╝ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ĻĘ╝ņāØĻ▓Ć Ļ▓░Ļ│╝, ĒśĢņĀ£ ļ¬©ļæÉ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”Øņ£╝ļĪ£ ņ¦äļŗ©ļÉśņŚłļŗż.
ABSTRACT
Purpose
To report two cases of early onset oculopharyngeal muscular dystrophy, which were suspected to be chronic progressive external ophthalmoplegia.
Case summary
Case 1, a 15-year-old male and Case 2, a 13-year-old male brother, visited the clinic with persistent diplopia 6 years prior. The older brotherŌĆÖs best-corrected visual acuity was 0.6 in both eyes and showed an exodeviation of 25 prism diopters. Bilateral ptosis was observed with ocular muscle movement limitations in all directions, and bilateral macular edema was found on fundus examinations. The younger brother had a best-corrected visual acuity of 1.0 in both eyes and showed exodeviation of 45 prism diopters. Bilateral ptosis and ocular muscle movement limitations were also observed. Both patients were suspected to have chronic progressive external ophthalmoplegia and were referred to a neurologist for a neurological examination and muscle biopsy. The muscle biopsies showed that both patients were diagnosed with oculopharyngeal muscular dystrophy.
ņä£ņä£Ē׳ ņ¦äĒ¢ēĒĢśļŖö ļ╣äļīĆņ╣ŁņĀüņØĖ ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ ļ¬©ļōĀ ļ░®Ē¢źņ£╝ļĪ£ņØś ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļŖö ļ¦īņä▒ ņ¦äĒ¢ēņä▒ ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø(chronic progressive external ophthalmoplegia, CPEO)ņØĆ 1868ļģä Von GraefeņŚÉ ņØśĒĢ┤ ņ▓śņØī ļ│┤Ļ│ĀļÉ£ ņØ┤Ēøä, 1958ļģäņŚÉ KearnsņÖĆ SayreĻ░Ć ņØ┤ņÖĆ ņŚ░Ļ┤ĆļÉ£ ņ”Øņāü(ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”ØņØä ļÅÖļ░śĒĢ£ ņāēņåīļ¦Øļ¦ēļ│Ćņä▒, ņŗ¼ņןņ░©ļŗ© ļ░Å ņåīļćīĻĖ░ļŖźņןņĢĀ ļō▒ņØś ņĀäņŗĀ ņ¦łĒÖś)ņŚÉ ļīĆĒĢ┤ ĻĖ░ņłĀĒĢ£ Kearns-Sayre ņ”ØĒøäĻĄ░ņØä ļ░£Ēæ£ĒĢśņśĆļŗż. ņØ┤Ēøä ļŗżņ¢æĒĢ£ ņŚ░ĻĄ¼ļōżņØä ĒåĄĒĢśņŚ¼ CPEOļŖö ņŗĀĻ▓ĮĻ│äņÖĆ ĻĘ╝ņ£ĪņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņé¼ļ”Įņ▓┤ļŗżņżæĻ│äĒåĄ ļćīĻĘ╝ņ£Īļ│æņ”Ø(mitochondrial multisystem encephalomyopathy)ņØś ņØ╝ņóģņ×äņØ┤ ļ░ØĒśĆņĪīļŗż[1]. ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØ┤ ņé¼ļ”Įņ▓┤ Ļ┤ĆļĀ© ņ¦łĒÖśņØś ņ▓½ ļ▓łņ¦Ė ņ”Øņāüņ£╝ļĪ£ ļ░ØĒśĆņ¦ä ļ░ö, ņØ┤ ņ¦łĒÖśņØĆ ņĢłĻ│╝ ņØśņé¼ļōżņŚÉĻ▓ī ļ│┤ļŗż ņØĄņłÖĒĢ£ ņ¦łļ│æņ£╝ļĪ£ ļ░øņĢäļōżņŚ¼ņ¦ĆĻ▓ī ļÉśņŚłļŗż. ļ¦īņä▒ ņ¦äĒ¢ēņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”ØņØĆ ņ£ĀļģäĻĖ░ Ēś╣ņØĆ ņä▒ņØĖ ņ┤łĻĖ░ņŚÉ ļ░£ņāØĒĢśļŖö ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØä ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļ®░, ļłłĻ║╝ĒÆĆ ņ”ØņāüņØś ļ░£Ēśä ļ╣łļÅäļŖö ņĀäņ▓┤ ĒÖśņ×ÉņØś 90%ņŚÉ ņØ┤ļźĖļŗż[2,3]. ņ¦łĒÖśņØś ņ¦äĒ¢ēņŚÉ ļö░ļØ╝ ņ¦äĒ¢ēņä▒ņØś ļ¬©ļōĀ ņÖĖņĢłĻĘ╝ņØś ļ¦łļ╣äĻ░Ć ļéśĒāĆļéśļ®░, ĒøäĻĖ░ņŚÉļŖö Ļ▒░ņØś ņÖäņĀäĒĢ£ ĒśĢĒā£ņØś ļłłĻĘ╝ņ£Īļ¦łļ╣ä ņ”ØņāüņŚÉ ņØ┤ļź┤Ļ▓ī ļÉ£ļŗż.
ļ░śļ®┤ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”Ø(oculopharyngeal muscular dystrophy, OPMD)ņØĆ PABPN1 ņ£ĀņĀäņ×ÉņÖĆ Ļ┤ĆļĀ©ļÉ£ ņŻ╝ļĪ£ ņāüņŚ╝ņāēņ▓┤ ņÜ░ņä▒ ĒśĢĒā£ļź╝ ļØĀļŖö ņ£ĀņĀä ņ¦łĒÖśņØś ņØ╝ņóģņ£╝ļĪ£, ņ¦äĒ¢ēņä▒ņØś ļłłĻ║╝ĒÆĆņ▓śņ¦É, ņŚ░ĒĢśĻ│żļ×Ć, ņé¼ņ¦ĆņØś ĻĘ╝ņ£äļČĆ ĻĘ╝ņ£ĪņØś ņ£äņČĢ ļ░Å ņĢĮĒÖöļź╝ ļ│┤ņØ┤ļŖö ņ¦łļ│æņØ┤ļŗż. 1915ļģä TaylorņŚÉ ņØśĒĢ┤ Ēöäļ×æņŖżĻ│ä ņ║ÉļéśļŗżņØĖ Ļ░ĆĻ│äņŚÉņä£ ņ▓śņØīņ£╝ļĪ£ ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØä ļÅÖļ░śĒĢ£ ņ¦äĒ¢ēņä▒ ņŚ░ĒĢś ņןņĢĀļź╝ ļ│┤ņØ┤ļŖö ĒÖśņ×ÉļōżņØ┤ ļ│┤Ļ│ĀļÉśņŚłĻ│Ā, ņØ┤Ēøä 1962ļģäņŚÉ Victor et al [4]ņØĆ Ļ░ÖņØĆ ņ”ØņāüņØä ļ│┤ņØ┤ļŖö ļÅÖņ£Āļ¤Į ņČ£ņŗĀņØś ļČüļ»Ė ņ£ĀļīĆ Ļ░ĆņĪ▒ ĒÖśņ×ÉļōżņØä ņåīĻ░£ĒĢśļ®░ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņØä ļ¬ģļ¬ģĒĢśņśĆļŗż.ņØ┤ ņ¦łĒÖśņØĆ ļīĆļČĆļČäņØś ĒÖśņ×ÉņŚÉņä£ 50ļīĆ Ēś╣ņØĆ 60ļīĆņÖĆ Ļ░ÖņØĆ ņżæļģäĻĖ░ ņØ┤ĒøäņŚÉ ņ”ØņāüņØ┤ ļ░£ĒśäļÉśļŖö Ļ▓āņØ┤ ĒŖ╣ņ¦ĢņØ┤ļŗż. ņŚ┤ņä▒ ņ£ĀņĀäĒśĢņØś Ļ▓ĮņÜ░, ņ”ØņāüņØĆ ļ│┤ļŗż ļŖ”ņØĆ ņŗ£ĻĖ░ņŚÉ ļéśĒāĆļéśļ®░ ĻĘĖ ņĀĢļÅä ļśÉĒĢ£ Ļ▓ĮĒĢ£ ĒÄĖņØ┤ņ¢┤ņä£ ņ¦äļŗ©ņØ┤ ļŖ”Ļ▒░ļéś Ļ│ĀļĀ╣ņŚÉņä£ ļéśĒāĆļéśļŖö ļŗżļźĖ ņ¦łĒÖśņØś ņ”ØņāüĻ│╝ Ēś╝ļÅÖļÉĀ ņłś ņ׳ļŗż[5]. ņ¦łļ│æņØś ļ╣łļÅäļŖö ņ¦ĆņŚŁņŚÉ ļö░ļØ╝ ĒÄĖņ░©ļź╝ ļ│┤ņŚ¼, ņ£Āļ¤ĮņØś Ļ▓ĮņÜ░ 100ļ¦ī ļ¬ģļŗ╣ 1ļ¬ģņŚÉņä£ 100ļ¬ģĻ╣īņ¦Ć ļŗżņ¢æĒĢśĻ│Ā ĻĘĖ ļ╣łļÅäĻ░Ć ņāüļīĆņĀüņ£╝ļĪ£ ļåÆņØĆ ļ░śļ®┤, ņĢäņŗ£ņĢäļéś ņĢäĒöäļ”¼ņ╣┤ņØś Ļ▓ĮņÜ░ ņĮöņ╣┤ņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ Ēø©ņö¼ ņĀüņØĆ ņłśņØś ĒÖśņ×Éļ¦īņØ┤ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż. ļ│æņØś ņ¦äļŗ©ņØĆ ļīĆļČĆļČä ņ×äņāü ņåīĻ▓¼Ļ│╝ ĻĘ╝ņ£Ī ļ│æļ”¼ ņåīĻ▓¼ņØä ņóģĒĢ®ĒĢśņŚ¼ ņØ┤ļŻ©ņ¢┤ņĀĖņÖöņ£╝ļéś, ņØ┤ ņ¦łĒÖśņØ┤ PABPN1 ņ£ĀņĀäņ×ÉņØś ņ▓½ ļ▓łņ¦Ė exonņØś ņé╝ĒĢĄņé░ ļ░śļ│ĄņŚ╝ĻĖ░ņä£ņŚ┤ņØś ņ”ØĻ░ĆņŚÉ ņØśĒĢ┤ ļ░£ņāØĒĢśļŖö ņ£ĀņĀäĒĢÖņĀü ņ¦łĒÖśņ×äņØ┤ ļ░ØĒśĆņ¦ä ņØ┤ĒøäļĪ£ļŖö ņ£ĀņĀäņ×ÉĻ▓Ćņé¼ņŚÉ ņØśĒĢ┤ņä£ ĒÖĢņ¦äņØ┤ Ļ░ĆļŖźĒĢśĻ▓ī ļÉśņŚłļŗż[6].
ņĢäņŗ£ņĢäņŚÉņä£ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”ØņØś ļīĆļČĆļČäņØĆ ņØ╝ļ│ĖņŚÉņä£ ļ│┤Ļ│ĀļÉśņŚłņ£╝ļ®░[7], ĻĄŁļé┤ņŚÉņä£ļŖö ļ¬ćļ¬ć ņé¼ļĪĆļź╝ ņŗĀĻ▓ĮĻ│╝ĒĢÖĒÜīņŚÉņä£ ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŗż[8,9]. ĻĘĖļ¤¼ļéś ĻĄŁļé┤ņØś ļ░£ļ│æļźĀņØĆ ņĢäņ¦ü ņĀĢĒÖĢĒ׳ ņĢīļĀżņĀĖ ņ׳ņ¦Ć ņĢŖņ£╝ļ®░, ņ”ØļĪĆ ļśÉĒĢ£ ļ¦Äņ¦Ć ņĢŖņĢä ņŗżņĀ£ ņ×äņāü ņśüņŚŁņŚÉņä£ ņ▓śņØī ļ¦łņŻ╝ĒĢśĻ▓ī ļÉśļŖö ņ”Øņāüļ¦īņ£╝ļĪ£ ĒĢ┤ļŗ╣ ņ¦łĒÖśņØä Ļ░Éļ│äĒĢ┤ ļé┤ĻĖ░ļŖö ņēĮņ¦Ć ņĢŖļŗż. ĒŖ╣Ē׳ ļłłĻ║╝ĒÆĆ ļ░Å ņĢłĻĄ¼ņÜ┤ļÅÖņןņĢĀ ņ”ØņāüņØä ļÅÖļ░śĒĢśņŚ¼ ņĢłĻ│╝ļĪ£ ļé┤ņøÉĒĢśļŖö Ļ▓ĮņÜ░, ņäĀņ▓£ņä▒ ļ░£ļŗ¼ņןņĢĀļéś ņäĀņ▓£ĻĘ╝ļ│æņ”Ø, ņ¦äĒ¢ēņä▒ ĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢņØ┤ļéś ņé¼ļ”Įņ▓┤ ĻĘ╝ļ│æņ”Ø ļ░Å ĻĖ░ĒāĆ ļćīĻĘ╝ņ£Īļ│æņ”Ø ļō▒Ļ│╝ņØś Ļ░Éļ│äņØ┤ ņäĀĒ¢ēļÉśņ¢┤ņĢ╝ ĒĢśļŖö ļ░ö, ļŗ©ņł£Ē׳ ņ×äņāü ņ”Øņāüļ┐Éļ¦ī ņĢäļŗłļØ╝ ņśüņāüņØśĒĢÖņĀü, ļ│æļ”¼ĒĢÖņĀü ņåīĻ▓¼ ļ░Å ņŗĀĻ▓ĮĒĢÖņĀü ĒÅēĻ░ĆĻ░Ć ņÜöĻĄ¼ļÉ£ļŗż. ņĀĆņ×ÉļōżņØĆ ņĀŖņØĆ ņŚ░ļĀ╣ņŚÉņä£ ļ░£ņāØĒĢ£ ņ¦ĆņåŹņĀüņØĖ ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦É ļ░Å ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØä ļ│┤ņØ┤ļŖö ĒśĢņĀ£ ĒÖśņ×ÉņŚÉ ļīĆĒĢ┤ ļ¦īņä▒ ņ¦äĒ¢ēņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø ņØśņŗ¼ĒĢśņŚÉ ņŗĀĻ▓ĮĻ│╝ņĀü ĒÅēĻ░Ćļź╝ ņ¦äĒ¢ēĒĢśņśĆĻ│Ā, ĻĘ╝ņāØĻ▓Ć ļ░Å ņé¼ņ¦ĆņÜ┤ļÅÖĒÅēĻ░Ćļź╝ ĒåĄĒĢśņŚ¼ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”ØņØ┤ ņĪ░ĻĖ░ ļ░£ļ│æĒĢ£ ņé¼ļĪĆļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
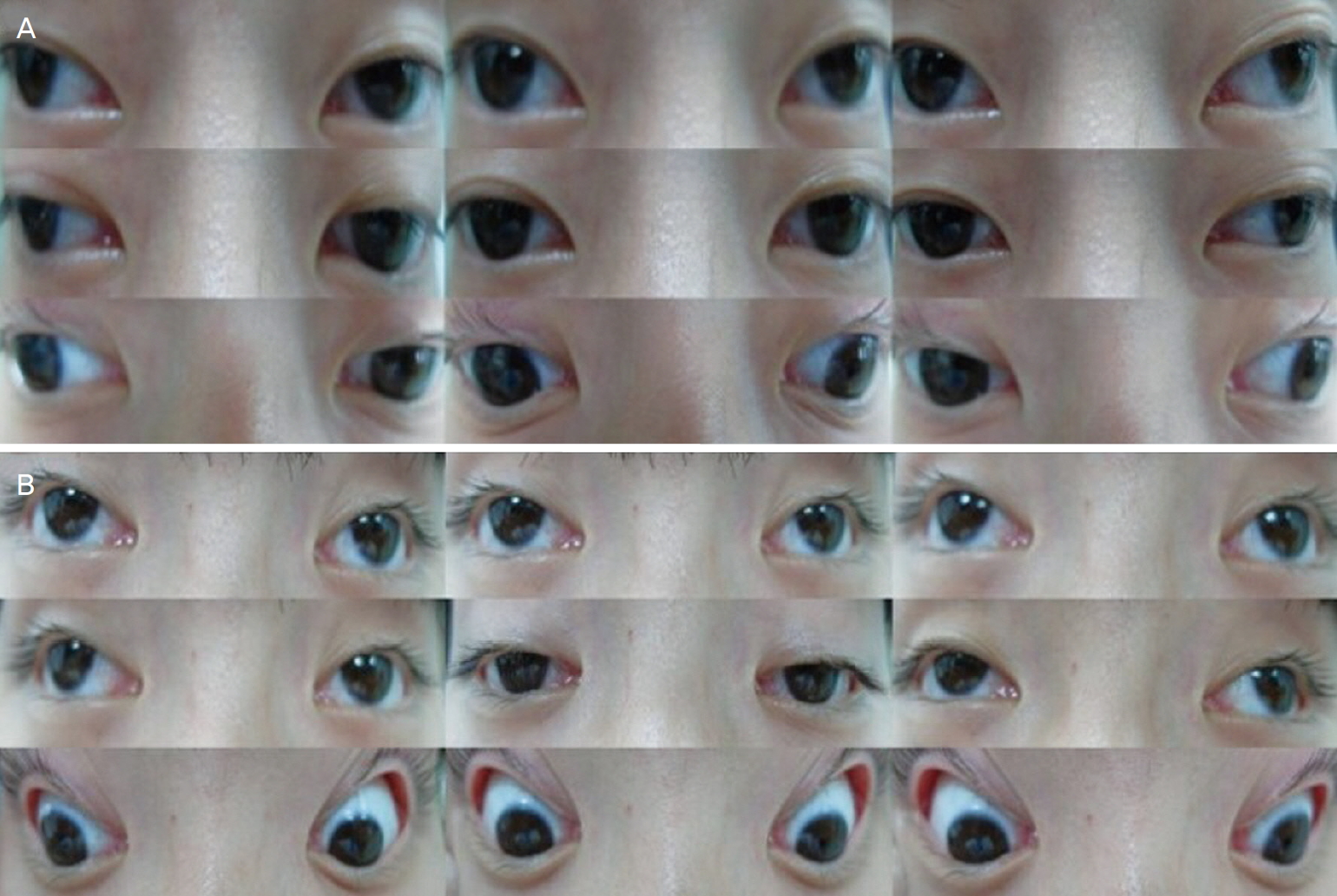
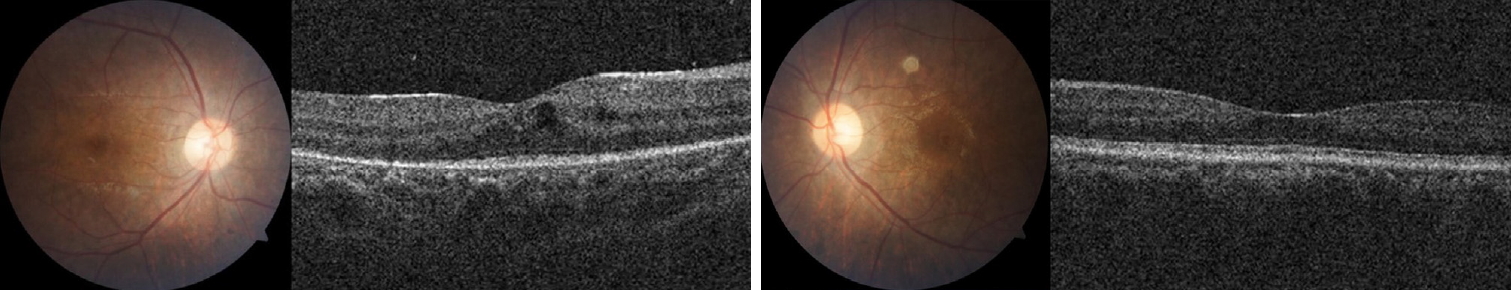
15ņäĖ ļé©ņ×É ĒÖśņ×ÉĻ░Ć 6Ļ░£ņøö ņĀäļČĆĒä░ ļ░£ņāØĒĢ£ ļ│Ąņŗ£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ĒÖśņ×ÉļŖö 6ņäĖļČĆĒä░ ļ│Ąņŗ£ņÖĆ ĒĢ©Ļ╗ś ņŗ£ļĀźņĀĆĒĢśļź╝ ĒśĖņåīĒĢśņśĆļŗżĻ│Ā Ē¢łļŗż. Ļ░ĆĻ│äļÅäņŚÉņä£ ņ╣£ĒĢĀļ©ĖļŗłĻ░Ć 40-50ļīĆ Ļ▓ĮļČĆĒä░ ņŗ£ņ×æļÉ£ ņ¢æņĢł ļłłĻ║╝ĒÆĆņ▓śņ¦É ļ░Å ņŚ░ĒĢśĻ│żļ×ĆņØ┤ Ēśäņ×¼Ļ╣īņ¦Ć ņĪ░ĻĖłņö® ņ¦äĒ¢ēĒĢśļŖö Ļ▓āņ£╝ļĪ£ ĒÖĢņØĖļÉśņŚłĻ│Ā, ņ╣£Ļ│Āļ¬©ļŖö ņ¢æņĢł ļłłĻ║╝ĒÆĆņ▓śņ¦É, ņŚ░ĒĢśĻ│żļ×Ć ļ░Å ĻĄ¼ņØīņןņĢĀĻ░Ć 30ļīĆ ņ┤łļ░śļČĆĒä░ ņāØĻ▓©ņä£ ļ╣äĻĄÉņĀü ļ╣Āļź┤Ļ▓ī ņ¦äĒ¢ēĒĢśņŚ¼ 38ņäĖņŚÉ ņé¼ļ¦ØĒĢśņśĆļŗżĻ│Ā Ē¢łļŖöļŹ░ Ļ░ĆņĪ▒ļōżņØĆ ņ¢┤ļ¢ż ņ¦äļŗ©ņØä ļ░øĻ│Ā ņé¼ļ¦ØĒĢśņśĆļŖöņ¦Ć ņĢīņ¦Ć ļ¬╗ĒĢśĻ│Ā ņ׳ņŚłļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ņÜ░ņĢł 0.6, ņóīņĢł 0.6ņØ┤ņŚłņ£╝ļ®░, Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ ņŗ£ ĻĘ╝Ļ▒░ļ”¼ņŚÉņä£ 25Ēöäļ”¼ņ”śļööņśĄĒä░ ņÖĖĒÄĖņ£ä, ņøÉĻ▒░ļ”¼ņŚÉņä£ 30Ēöäļ”¼ņ”śļööņśĄĒä░ ņÖĖĒÄĖņ£äļź╝ ļ│┤ņśĆļŗż. ņĢłĻĄ¼ņÜ┤ļÅÖĻ▓Ćņé¼ ņŗ£, ņ¢æņĢł ņāüņĀäņןņĢĀ(-4), ĒĢśņĀäņןņĢĀ(-3), ļé┤ņĀäņןņĢĀ(-4), ņÖĖņĀäņןņĢĀ(-3) ļō▒ ņĀä ļ░®Ē¢źņ£╝ļĪ£ņØś ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļśÉĒĢ£ ņ¢æņĢł ļłłĻ║╝ĒÆĆĻ░üļ¦ēļ░śņé¼Ļ░äĻ▒░ļ”¼(margin reflex distance 1, MRD1) 2 mmņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØä ļÅÖļ░śĒĢśņśĆļŗż(Fig. 1A). ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓ĮņØä ĒåĄĒĢ£ ņĀäņĢłļČĆĻ▓Ćņé¼ņāü ņØ┤ņāü ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░, ļÅÖĻ│Ą ļ░śņØæ ļśÉĒĢ£ ņĀĢņāüņØ┤ņŚłļŗż. ņĢłņĀĆĻ▓Ćņé¼ ņŗ£ ņ¢æņĢł ņŻ╝ļ│ĆļČĆ ļ¦źļØĮļ¦ēņØś Ēć┤Ē¢ēņä▒ ļ│ĆĒśĢĻ│╝ ļÅÖņŗ£ņŚÉ ļéŁĒżĒÖ®ļ░śļČĆņóģ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż(Fig. 2). ļéŁĒżĒÖ®ļ░śļČĆņóģņØä ļÅÖļ░śĒĢ£ ļ¦īņä▒ ņ¦äĒ¢ēņä▒ ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø ņØśņŗ¼ĒĢśņŚÉ ļ╣äņŖżĒģīļĪ£ņØ┤ļō£ņä▒ņåīņŚ╝ņĀ£(Bronac eye drops, Taejoon Pharm, Seoul, Korea)ļź╝ ņĀÉņĢłĒĢśĻ│Ā ĻĘ╝ņāØĻ▓Ć ļ░Å ņČöĻ░ĆņĀüņØĖ ņŗĀĻ▓ĮĻ│ä, ĻĘ╝ņ£Ī ĒÅēĻ░Ćļź╝ ņ£äĒĢ┤ ņŗĀĻ▓ĮĻ│╝ļĪ£ ņ¦äļŻīļź╝ ņØśļó░ĒĢśņśĆļŗż. ņŗĀĻ▓ĮĻ│╝ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ĒśłņĢĪĻ▓Ćņé¼ņāü Ēśłņ▓Ł Ēü¼ļĀłņĢäĒŗ┤ĒéżļéśņĢäņĀ£(creatine kinase, CK)ņÖĆ ņĢäņŖżĒīīļź┤ĒģīņØ┤ĒŖĖņĢäļ»ĖļģĖņĀäļŗ¼ĒÜ©ņåī(aspartate transaminase, AST), ņĢīļØ╝ļŗīņĢäļ»ĖļģĖņĀäļŗ¼ĒÜ©ņåī(alanine transaminase, ALT), Ļ░Éļ¦łĻĖĆļŻ©ĒāĆļ░ĆņĀäĒÖśĒÜ©ņåī(gamma-glutamyltransferase, GGT), ĻĘĖļ”¼Ļ│Ā Ļ░æņāüņäĀĻĖ░ļŖźĻ▓Ćņé¼ļŖö ļ¬©ļæÉ ņĀĢņāü ļ▓öņ£äņśĆĻ│Ā, ņĢłļ®┤ņŗĀĻ▓ĮņĀäļÅäĻ▓Ćņé¼, ļ░śļ│ĄņŗĀĻ▓Įņ×ÉĻĘ╣Ļ▓Ćņé¼, ĻĘĖļ”¼Ļ│Ā ņĢäņäĖĒŗĖņĮ£ļ”░ņłśņÜ®ņ▓┤ ĒĢŁņ▓┤Ļ▓Ćņé¼ņŚÉņä£ ņØ┤ņāü ņåīĻ▓¼ņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ĻĘ╝ņāØĻ▓ĆņŚÉņä£ ļööņŖżĒŖĖļĪ£ĒĢĆļ│æ(dystrophinopathy)ņØ┤ļéś ļööņŖżĒÄäļ”░ļ│æ(dysferlinopathy) ņåīĻ▓¼ņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśĻ│Ā ĻĘ╝ļ│æņ”Ø(myopathy)ņŚÉ ĒĢ®ļŗ╣ĒĢ£ ņåīĻ▓¼ļ¦īņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 3).
1Ļ░£ņøö ļÆż ņÖĖļל Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ Ļ▓░Ļ│╝, ņ¢æņĢł ĻĄÉņĀĢ ņŗ£ļĀźņØĆ 0.5ņśĆņ£╝ļ®░ ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦É ļ░Å ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØĆ ņ┤łņ¦ä ņŗ£ņÖĆ ļ╣äĻĄÉĒĢśņŚ¼ Ēü░ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśĻ│Ā, ļéŁĒżĒÖ®ļ░śļČĆņóģ ņåīĻ▓¼ ļśÉĒĢ£ ņ¦ĆņåŹņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņØ┤Ēøä 2Ļ░£ņøö Ļ░äĻ▓®ņ£╝ļĪ£ ņŚ░ņåŹņĀüņØĖ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØä ņŗ£Ē¢ēĒĢśņśĆĻ│Ā, ņČöĻ░ĆņĀüņØĖ ņĢłĻ│╝ņĀü ņØ┤ņāü ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņ┤łņ¦ä Ēøä 9Ļ░£ņøöņ¦Ė, ņ¢æņĢł ĻĄÉņĀĢ ņŗ£ļĀźņØś ļ│ĆĒÖöļŖö ņŚåņŚłņ£╝ļ®░ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņāü ļéŁĒżĒÖ®ļ░śļČĆņóģ ņåīĻ▓¼ņØĆ ļŗżņåī Ļ░ÉņåīĒĢśņśĆņ£╝ļéś(Fig. 4) ņŚ¼ņĀäĒ׳ ļé©ņĢä ņ׳ļŖö ņāüĒā£ļĪ£, ļ╣äņŖżĒģīļĪ£ņØ┤ļō£ņä▒ņåīņŚ╝ņĀ£ ņĀÉņĢłņØä ņ¦ĆņåŹĒĢśļ®░ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæņŚÉ ņ׳ļŗż.
13ņäĖ ļé©ņ×É ĒÖśņ×ÉļĪ£ 6Ļ░£ņøö ņĀäļČĆĒä░ ļ░£ņāØĒĢ£ ļ│Ąņŗ£ļź╝ ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. ņ”ØļĪĆ 1 ĒÖśņ×ÉņØś ļé©ļÅÖņāØņ£╝ļĪ£, ĒśĢĻ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ 6ņäĖ ņØ┤ĒøäļČĆĒä░ ļ│Ąņŗ£ņŚÉ ņØśĒĢ£ ļČłĒÄĖĻ░ÉņØ┤ ņ׳ņŚłļŗżĻ│Ā ĒĢśņśĆļŗż. Ļ│╝Ļ▒░ļĀźņāü ĒŖ╣ņØ┤ ļ│æļĀźņØĆ ņŚåņŚłļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ņÜ░ņĢł 1.0, ņóīņĢł 1.0ņØ┤ņŚłņ£╝ļ®░, Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ ņŗ£ ĻĘ╝Ļ▒░ļ”¼ņÖĆ ņøÉĻ▒░ļ”¼ ļ¬©ļæÉņŚÉņä£ 45Ēöäļ”¼ņ”śļööņśĄĒä░ ņÖĖĒÄĖņ£äļź╝ ļ│┤ņśĆļŗż. ņĢłĻĄ¼ņÜ┤ļÅÖĻ▓Ćņé¼ ņŗ£, ņ¢æņĢł ņāüņĀäņןņĢĀ(-4), ĒĢśņĀäņןņĢĀ(-3), ļé┤ņĀäņןņĢĀ(-4), ņÖĖņĀäņןņĢĀ(-2) ļō▒, ĒśĢĻ│╝ ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ļ¬©ļōĀ ļ░®Ē¢źņŚÉņä£ ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ļłłĻ║╝ĒÆĆņØś ņØ┤ĒĢÖņĀü Ļ▓Ćņé¼ņŚÉņä£ ņ¢æņĢł ļłłĻ║╝ĒÆĆĻ░üļ¦ēļ░śņé¼Ļ▒░ļ”¼ 2 mmļĪ£, ļłłĻ║╝ĒÆĆņ▓śņ¦É ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż(Fig. 1B). ņäĖĻĘ╣ļō▒Ēśäļ»ĖĻ▓Įņ£╝ļĪ£ Ļ┤Ćņ░░ĒĢ£ ņĀäņĢłļČĆ ļ░Å ĒøäņĢłļČĆņŚÉļŖö ņČöĻ░ĆņĀüņØĖ ņØ┤ņāü ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ļ¦īņä▒ ņ¦äĒ¢ēņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø ņØśņŗ¼ĒĢśņŚÉ ņČöĻ░ĆņĀüņØĖ ĒÅēĻ░Ćļź╝ ņ£äĒĢ┤ ņŗĀĻ▓ĮĻ│╝ļĪ£ ņ¦äļŻī ņØśļó░ĒĢśņśĆņ£╝ļ®░ ņĢłĻ│╝ņĀü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØä ļö░ļĪ£ ņ¦äĒ¢ēĒĢśņ¦Ć ņĢŖņĢśļŗż.
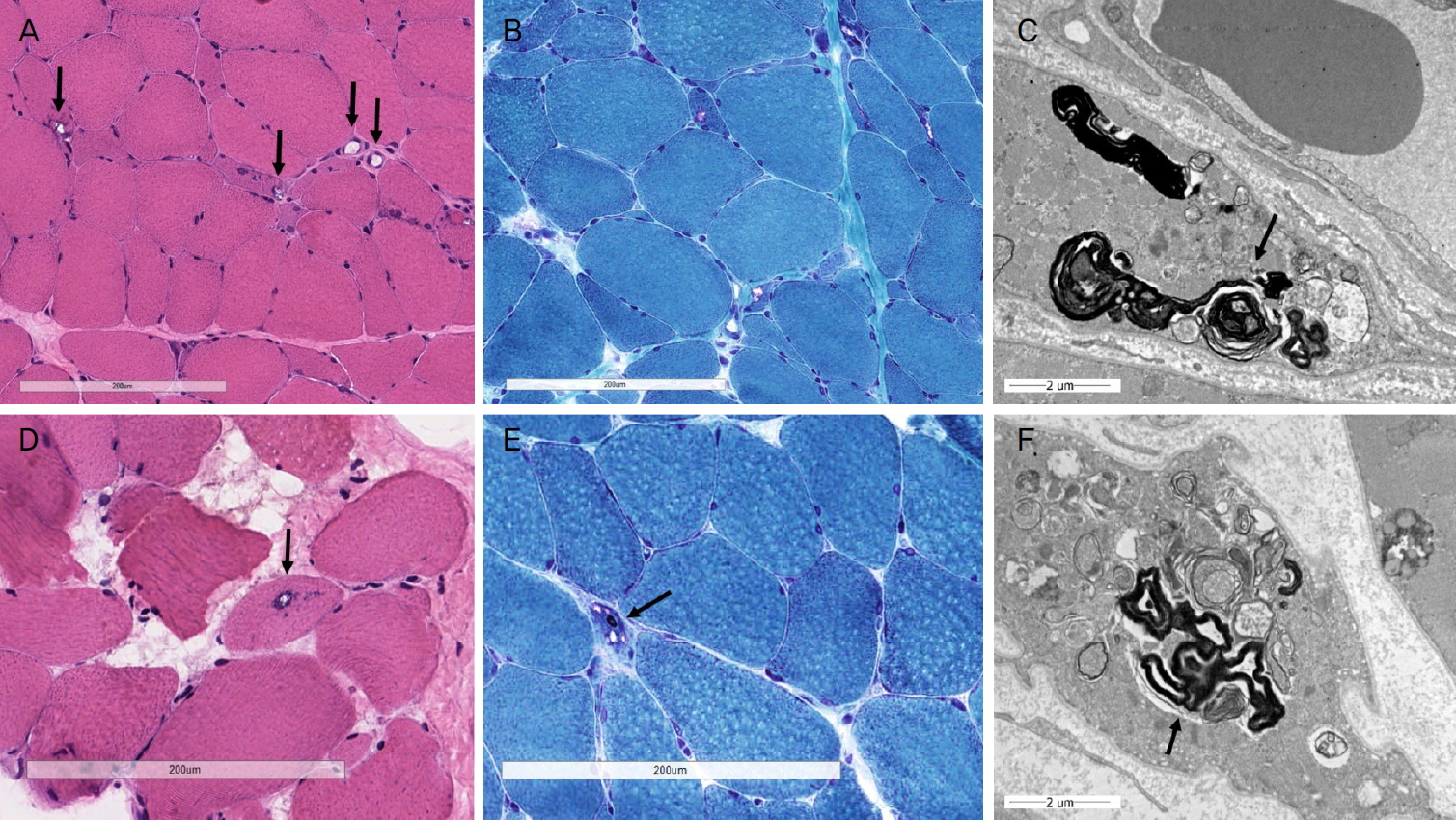
ņŗĀĻ▓ĮĻ│╝ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ Ēśłņ▓Ł CK, AST, ALT, GGT ĻĘĖļ”¼Ļ│Ā Ļ░æņāüņäĀĻĖ░ļŖźĻ▓Ćņé¼ļŖö ļ¬©ļæÉ ņĀĢņāü ļ▓öņ£äņśĆĻ│Ā, ļ░śļ│ĄņŗĀĻ▓Įņ×ÉĻĘ╣Ļ▓Ćņé¼ņÖĆ ņĢäņäĖĒŗĖņĮ£ļ”░ņłśņÜ®ņ▓┤ ĒĢŁņ▓┤Ļ▓Ćņé¼ņŚÉņä£ļÅä ņØ┤ņāü ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņ¢æņĖĪ ļłłļæśļĀłĻĘ╝(orbicularis oculi muscles)ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ņĢłļ®┤ņŗĀĻ▓ĮņĀäļÅäĻ▓Ćņé¼ņŚÉņä£ļŖö ņ¢æņĖĪ ļ¬©ļæÉ ļ¦Éļŗ©ņ×Āļ│ĄĻĖ░ņØś ņŚ░ņן ļ░Å ļ│ĄĒĢ®ĻĘ╝ņ£ĪĒÖ£ļÅÖņĀäņ£äĒÅŁņØś Ļ░ÉņåīĻ░Ć ĒÖĢņØĖļÉśņ¢┤ ņ¢æņĖĪ ņĢłļ®┤ņŗĀĻ▓Įļ│æņ”ØņŚÉ ĒĢ®ļŗ╣ĒĢ£ ņåīĻ▓¼ņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ĻĘ╝ņāØĻ▓ĆņŚÉņä£ļŖö ļööņŖżĒŖĖļĪ£ĒĢĆļ│æņØ┤ļéś ļööņŖżĒÄäļ”░ļ│æ ņåīĻ▓¼ņØĆ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļéś, ĒģīļæÉļ”¼ Ļ│ĄĒż(rimmed vacuole)ļź╝ ļÅÖļ░śĒĢ£ ļ╣äņĀĢņāüņĀü ļ»ĖĒåĀņĮśļō£ļ”¼ņĢäĻ░Ć ņŻ╝ļĪ£ Ļ┤Ćņ░░ļÉśĻ│Ā, ņØ╝ļČĆ ņäĖĒżņŚÉņä£ ņ╗żņĀĖņ׳ļŖö ļé┤ĒĢĄ(increased internal nuclei)ņØ┤ ĒÖĢņØĖļÉśņ¢┤ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”ØņŚÉ ĒĢ®ļŗ╣ĒĢ£ ņåīĻ▓¼ņ£╝ļĪ£ ĒīÉļŗ©ļÉśņŚłļŗż(Fig. 3). ņĢłĻ│╝ņĀü ņ”ØņāüņØĆ ņĢłņĀĆĻ▓Ćņé¼ņāü ļéŁĒżĒÖ®ļ░śļČĆņóģņØä ņĀ£ņÖĖĒĢśĻ│Ā ĒśĢĻ│╝ Ēü░ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśņ£╝ļéś, ņØ┤Ēøä ņŗĀĻ▓ĮĻ│╝ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæņŚÉ ĒÖśņ×ÉļŖö ņ¦ĆņåŹņĀüņØĖ ņé¼ņ¦Ć ĻĘ╝ļĀźņØś ņĢĮĒÖö ļ░Å ņ¦äĒ¢ēņä▒ņØś ņŚ░ĒĢśĻ│żļ×Ć ņåīĻ▓¼ņØä ĒśĖņåīĒĢśĻ│Ā ņ׳ļŗż. ļ¦łņ¦Ćļ¦ē ņČöņĀü Ļ┤Ćņ░░ņŗ£ ņŗ£Ē¢ēĒĢ£ ļ╣äļööņśżĒł¼ņŗ£ņŚ░ĒĢśĻ▓Ćņé¼(videofluoroscopic swallowing study)ņŚÉņä£ļŖö ĻĄ¼Ļ░ĢĻĖ░(oral phase)ņŚÉņä£ ĻĄ¼Ļ░ĢĒåĄĻ│╝ ņŗ£Ļ░äņØś ņŚ░ņן ņåīĻ▓¼ņØ┤ ļ│┤ņśĆĻ│Ā, ņØĖļæÉĻĖ░(pharyngeal phase)ņŚÉņä£ ĻĄ¼Ļ░Ģļ╣äĻ░ĢņŚŁļźś(nasopharyngeal regurgitation) ļ░Å ņ¦ĆņŚ░ļÉ£ ņŚ░ĒĢśļ░śņé¼(delayed swallowing reflex) ņåīĻ▓¼ļōżņØ┤ Ļ┤Ćņ░░ļÉśņŚłņ£╝ļéś ļČäļ¬ģĒĢ£ ĒØĪņØĖ ņåīĻ▓¼ņØĆ ņØśņŗ¼ļÉśņ¦Ć ņĢŖņĢśļŗż. ņØ┤Ēøä ĻĖ░ļŖźņĀü ņØ┤ņāü ņåīĻ▓¼ņØś ņ¦äĒ¢ē ņŚ¼ļČĆņŚÉ ļīĆĒĢ┤ ņ¦ĆņåŹņĀüņØĖ Ļ┤Ćņ░░ ņŗ£Ē¢ē ņżæņØ┤ļŗż.
ļ¦īņä▒ ņ¦äĒ¢ēņä▒ ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”ØņØĆ ņé¼ļ”Įņ▓┤ ņ£ĀņĀäņ×ÉņØś Ļ▓░ĒĢŹ ļ░Å ļÅīņŚ░ļ│ĆņØ┤ņŚÉ ļö░ļźĖ ņÖĖņĢłĻĘ╝ņØś ĻĖ░ļŖź ņĀĆĒĢśļź╝ ņ£Āļ░£ĒĢśļŖö ļ│æņ£╝ļĪ£, ņé░ļ░£ņĀü Ēś╣ņØĆ ņāüņŚ╝ņāēņ▓┤ ņ£ĀņĀäņØä ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż. ĒŖ╣ņ¦ĢņĀüņØĖ ņ×äņāüņ¢æņāüņØĆ ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ ļłł ĻĘ╝ņ£Ī ļ¦łļ╣äĻ░Ć ņä£ņä£Ē׳ ņ¦äĒ¢ēĒĢśļŖö Ļ▓āņ£╝ļĪ£, ļīĆĻ░£ ļæÉ ļłłņØś ĻĘ╝ņ£ĪņØ┤ ļīĆņ╣ŁņĀüņ£╝ļĪ£ ņ╣©ļ▓öļÉ£ļŗż. ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØĆ ļŗżņ¢æĒĢ£ ņ¢æņāüņØä ļ│┤ņØ┤Ļ│Ā, ņēĮĻ▓ī Ēö╝ļĪ£ļź╝ ļŖÉļü╝ļŖö ņżæņ”ØĻĘ╝ļ¼┤ļĀźņ”ØņŚÉņä£ņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ļŖö ļŗ¼ļ”¼ Ļ│Āņ░®ĒÖöļÉśļŖö Ļ▓āņØ┤ ĒŖ╣ņ¦ĢņØ┤ļŗż. ļīĆņ▓┤ņĀüņ£╝ļĪ£ 30ņäĖ ņØ┤ņĀäņŚÉ ļ░£ļ│æĒĢśļ®░, ņä£ņä£Ē׳ ņ¦äĒ¢ēĒĢśļ»ĆļĪ£ ļ│Ąņŗ£ļŖö ĒŖ╣ņ¦ĢņĀüņØ┤ņ¦Ć ņĢŖļŗż. ņ¦äļŗ©ņŚÉļŖö ņ¦äĒ¢ēņä▒ņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ ņĢłĻĄ¼ņÜ┤ļÅÖņןņĢĀņÖĆ Ļ░ÖņØĆ ņ×äņāüņĀü ĒŖ╣ņ¦ĢņØä ļÅÖļ░śĒĢśļ®┤ņä£ ĻĘ╝ņ£ĪņĪ░ņ¦üĻ▓Ćņé¼ņāü ļČłĻĘ£ņ╣ÖņĀüļé®ĻĘ╝ņä¼ņ£ĀĻ░Ć ņé¼ļ”Įņ▓┤ ĻĘ╝ļ│æņ”Ø ņ¦äļŗ©ņØä ĒĢśļŖö ļŹ░ ļÅäņøĆņØ┤ ļÉ£ļŗż. ņØ┤ļ▓ł ņ”ØļĪĆņØś ĒÖśņ×ÉļōżņØś Ļ▓ĮņÜ░, 30ņäĖ ņØ┤ņĀäņŚÉ ņ¦äĒ¢ēĒĢśļŖö ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ ļÅÖņŗ£ņŚÉ ņāüļ░® ņÜ┤ļÅÖņןņĢĀļź╝ ļ│┤ņØ┤ļ®░ ĒśĢņĀ£ņŚÉĻ▓īņä£ ļÅÖņØ╝ĒĢ£ ņ”ØņāüņØä ļéśĒāĆļé┤ļŖö ĒŖ╣ņ¦ĢņŚÉ ņØśĻ▒░ĒĢśņŚ¼ ļ¦īņä▒ ņ¦äĒ¢ēņä▒ ņÖĖņĢłĻĘ╝ļ¦łļ╣äļ│æņ”Ø ņØśņŗ¼ĒĢśņŚÉ ĻĘ╝ņāØĻ▓Ć ļ░Å ņŗĀĻ▓ĮĒĢÖņĀü Ļ▓Ćņé¼ļź╝ ņ£äĒĢśņŚ¼ ņŗĀĻ▓ĮĻ│╝ļĪ£ ņ¦äļŻī ņØśļó░ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż.
ņŗĀĻ▓ĮĻ│╝ņŚÉņä£ ņŗ£Ē¢ēĒĢ£ ĻĘ╝ņāØĻ▓Ć Ļ▓░Ļ│╝, ļČłĻĘ£ņ╣ÖņĀüļé®ĻĘ╝ņä¼ņ£ĀļŖö ļ░£Ļ▓¼ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢņŚÉ ĒĢ®ļŗ╣ĒĢ£ ņĪ░ņ¦üĻ▓Ćņé¼ Ļ▓░Ļ│╝ļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ļ┐Éļ¦ī ņĢäļŗłļØ╝ Ļ░ĆĻ│äļÅäņŚÉņä£, ĒśĢņĀ£ņØś ĒĢĀļ©ĖļŗłņÖĆ ņ╣£Ļ│Āļ¬©Ļ░Ć ļ¬©ļæÉ ņ¢æņĢł ļłłĻ║╝ĒÆĆņ▓śņ¦É ļ░Å ņŚ░ĒĢśĻ│żļ×Ć ņ”ØņāüņØ┤ Ļ│ĄĒåĄņĀüņ£╝ļĪ£ ņ׳ņŚłļŖöļŹ░, ņØ┤ļŖö ņ£ĀņĀäņä▒ ņ¦łĒÖśņØä ņØśņŗ¼ĒĢĀ ņłś ņ׳ļŖö ņåīĻ▓¼ņ£╝ļĪ£, ņä▒ņŚ╝ņāēņ▓┤ ņ£ĀņĀäļ│┤ļŗżļŖö ņāüņŚ╝ņāēņ▓┤ ņ£ĀņĀäņØ┤ ņØśņŗ¼ļÉ£ļŗżĻ│Ā ļ│╝ ņłś ņ׳Ļ▓Āļŗż. Ļ┤æļ▓öņ£äĒĢ£ ĒśłņĢĪĻ▓Ćņé¼ņŚÉņä£ ĒśĢņĀ£ ļ¬©ļæÉ ņĀĢņāü ņåīĻ▓¼ņØä ļ│┤ņśĆĻ│Ā ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØ┤ļéś ņŚ░ĒĢśĻ│żļ×ĆņØä ņĀ£ņÖĖĒĢ£ ĒŖ╣ņ¦ĢņĀüņØĖ ņ×äņāüņ¢æņāüņØ┤ Ļ▒░ņØś ņŚåļŖö Ļ▓āņ£╝ļĪ£ ļ»ĖļŻ©ņ¢┤ ļ│╝ ļĢī, ņé¼ļ”Įņ▓┤ņ£ĀņĀäņŚÉ ņØśĒĢ£ ņ£ĀņĀäļīĆņé¼ņ¦łĒÖśļÅä ļ│Ė ņ”ØļĪĆņÖĆļŖö Ļ▒░ļ”¼Ļ░Ć ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĒŖ╣Ē׳ ļÅÖņāØņØś Ļ▓ĮņÜ░ ņ¦äĒ¢ēņä▒ņØś ņŚ░ĒĢś ņןņĢĀņÖĆ ĒĢ©Ļ╗ś ņé¼ņ¦Ć ĻĘ╝ļĀźņØś ņ£äņĢĮĻ│╝ ņćĀņĢĮĻ░ÉņØä ĒśĖņåīĒĢśĻ│Ā ņ׳ņŚłļŗż. ļö░ļØ╝ņä£ ņ×äņāüņĀü, ņĪ░ņ¦üĒĢÖņĀü Ļ▓░Ļ│╝ņŚÉ ļö░ļØ╝ ņĪ░ĻĖ░ ļ░£ļ│æļÉ£ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”Øņ£╝ļĪ£ ņ¦äļŗ©ĒĢśņśĆļŗż.
ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢ ļ│æņ”ØņØĆ ņ¦äĒ¢ēņä▒ņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ ņŚ░ĒĢśĻ│żļ×Ć, ņé¼ņ¦ĆņØś ĻĘ╝ņ£Ī ņĢĮĒÖöļź╝ ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĒĢśļŖö Ēøäļ░£ņä▒ņØś ņāüņŚ╝ņāēņ▓┤ ņÜ░ņä▒ ĻĘ╝ņ£Īļ│æņ”ØņØ┤ļŗż[10]. ļīĆļČĆļČäņØś Ļ▓ĮņÜ░ ņāüņŚ╝ņāēņ▓┤ ņÜ░ņä▒ņØś Ļ▓ĮĒ¢źņØä ļ│┤ņØ┤ļéś, Ļ▓ĮņÜ░ņŚÉ ļö░ļØ╝ņä£ļŖö ņŚ┤ņä▒ Ēś╣ņØĆ ņé░ļ░£ņä▒ņØä ļ│┤ņØ┤ĻĖ░ļÅä ĒĢ£ļŗż[11]. ņāüņŚ╝ņāēņ▓┤ ņÜ░ņä▒ ĒśĢĒā£ņØś OPMDņŚÉņä£ļŖö 14ļ▓ł ņŚ╝ņāēņ▓┤ņŚÉ ņ£äņ╣śĒĢśļŖö PABPN1 ņ£ĀņĀäņ×ÉņØś ļÅīņŚ░ļ│ĆņØ┤Ļ░Ć ļ│┤Ļ│ĀļÉśņŚłļŖöļŹ░, ņ×äņāüņĀüņ£╝ļĪ£ ĒĢ┤ļŗ╣ ņ¦łĒÖśņØ┤ ņØśņŗ¼ļÉśļŖö ĒÖśņ×ÉņŚÉņä£ ĒÖĢņ¦äĒĢśļŖö ļŹ░ņŚÉ ļÅäņøĆņØ┤ ļÉ£ļŗż. Brais et al [11]ņØĆ ļŗżņØīĻ│╝ Ļ░ÖņØĆ ņäĖ Ļ░Ćņ¦Ć ņ”ØņāüņØ┤ ļ¦×ņØä ļĢīņŚÉ ņ×äņāüņĀüņ£╝ļĪ£ ņ¦äļŗ©ņØ┤ Ļ░ĆļŖźĒĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż: 1) ļæÉ ņäĖļīĆ Ēś╣ņØĆ ĻĘĖ ņØ┤ņāüņØś ņäĖļīĆļź╝ ĒżĒĢ©ĒĢśļŖö Ļ░ĆņĪ▒ļĀź, 2) ļłłĻ║╝ĒÆĆņ▓śņ¦É Ēś╣ņØĆ ņØ┤ņĀä ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņŚÉ ļīĆĒĢ£ ņłśņłĀ ļ│æļĀź, 3) 80 mLņØś ņ¢╝ņØīļ¼╝ņØä ļ¦łņŗż ļĢī 7ņ┤ł ņØ┤ņāüņØ┤ Ļ▒Ėļ”¼ļŖö ņŚ░ĒĢśĻ│żļ×Ć. ļ░£ļ│æ ņŗ£ĻĖ░ļŖö ļŗżņ¢æĒĢśļéś ļīĆņ▓┤ņĀüņ£╝ļĪ£ Ļ│ĀļĀ╣ņŚÉ ļ░£ņāØĒĢśļŖö Ļ▓ĮĒ¢źņ£╝ļĪ£, ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØś Ļ▓ĮņÜ░ ļ░£ļ│æ ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 48.1ņäĖ(ļ▓öņ£ä 26-65ņäĖ), ņŚ░ĒĢśĻ│żļ×ĆņØś Ļ▓ĮņÜ░ 50.7ņäĖ(ļ▓öņ£ä 40-63ņäĖ)ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[11]. ņØ┤ļ▓ł ņ”ØļĪĆņØś ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ ļ¬©ļæÉ 10ļīĆ ņ┤łņżæļ░śņØś ņĀŖņØĆ ĒÖśņ×ÉļĪ£ņä£ ņØ┤ņĀäņŚÉ ļ│┤Ļ│ĀļÉ£ ļ░öņÖĆļŖö ļŗżļźĖ ņĪ░ĻĖ░ ļ░£ļ│æņØ┤ ĒŖ╣ņ¦ĢņĀüņØ┤ņŚłļŗż. ņØ┤ņĀä ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ļīĆļČĆļČäņØś Ļ▓ĮņÜ░ ņĢłĻ│╝ņĀü ņØ┤ņāü ņåīĻ▓¼ņ£╝ļĪ£ ļłłĻ║╝ĒÆĆņØś ņ▓śņ¦ÉņØ┤ ļīĆĒæ£ņĀüņØ┤ļ®░, ĻĘĖ ņÖĖņØś ĒŖ╣ņ¦ĢņĀü ņåīĻ▓¼ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņØĄĒ׳ ņĢīļĀżņĀĖ ņ׳ņ¦Ć ņĢŖļŗż. 2016ļģä Newman et al [12]ņŚÉ ņØśĒĢśļ®┤, ļČĆĒĢśļØ╝ ņ¦ĆņŚŁņØś ņ£ĀļīĆĻ│ä Ļ░ĆņĪ▒ņØś Ļ░ĆĻ│ä ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢ┤ ļ¦Øļ¦ēņØś ņØ┤ņāü ņåīĻ▓¼ņØä Ļ░Ćņ¦ä 2ļ¬ģņØś ĒÖśņ×Éļź╝ ļ│┤Ļ│ĀĒĢ£ ļ░ö ņ׳ļŖöļŹ░, ĻĖ░ņĪ┤ņŚÉ ņĢīļĀżņĪīļŹś ņĢłĻ│╝ņĀü ņØ┤ņāü ņåīĻ▓¼Ļ│╝ļŖö ļŗ¼ļ”¼ ņĀÉņ¦äņĀüņØĖ ņĢ╝ļ¦╣ ņ”ØņāüĻ│╝ ĒĢ©Ļ╗ś ņŗ£ļĀźņĀĆĒĢśļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ņØ┤ļŖö PABPN1 ņ£ĀņĀäņ×ÉņÖĆ ĒĢ©Ļ╗ś NRL ņ£ĀņĀäņ×É(PABPN ņ£ĀņĀäņ×ÉņÖĆ ņØĖņĀæĒĢ£ Ļ││ņŚÉ ņ£äņ╣ś)ņØś ļ│ĆņØ┤Ļ░Ć ļ¦Øļ¦ēņāēņåīņāüĒö╝ņäĖĒżņØś ļČĆļČäņĀü ņ£äņČĢ ļ░Å Ļ│╝ņāēņåīĒÖö, ļ¦Øļ¦ēņĀäļ¦ēņØä ļÅÖļ░śĒĢ£ ļ¦Øļ¦ē ņĖĄņØś ļČłĻĘĀņØ╝ņä▒, ļ¦Øļ¦ēņÖĖņĖĄņØś ņ¢ćņĢäņ¦ÉņØä ņĢ╝ĻĖ░ĒĢśņśĆļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[12]. ĻĘĖļ¤¼ļéś ĒśĢņØś ņ╝ĆņØ┤ņŖżņŚÉņä£ņÖĆ Ļ░ÖņØ┤ ļéŁĒżĒÖ®ļ░śļČĆņóģņØś ņé¼ļĪĆļŖö ņĢäņ¦ü ļ│┤Ļ│ĀļÉ£ ļ░ö ņŚåļŗż. ļŗżļ¦ī, ņØ┤ļ▓ł ņé¼ļĪĆņØś ĒÖśņ×ÉņŚÉĻ▓īļÅä ņØ┤ļ¤¼ĒĢ£ Ļ┤ĆļĀ© ņ£ĀņĀäņ×ÉļōżņØś ļ│ĆņØ┤Ļ░Ć ļ¦Øļ¦ēņāüĒö╝ņäĖĒżņØś ĻĖ░ļŖźņØś ļ│ĆĒÖöļź╝ Ļ░ĆņĀĖņÖöĻ│Ā, ņØ┤ņŚÉ ļö░ļØ╝ ĒÖ®ļ░śļČĆņØś ļČĆņóģņØä ļÅÖļ░śĒĢ£ ļ¦Øļ¦ēņØś ļ│ĆĒÖöļź╝ Ļ░ĆņĀĖņÖöņØä Ļ▓āņ£╝ļĪ£ ņČöņĖĪļÉ£ļŗż.
Ļ│ĀļĀ╣ņØś ĒÖśņ×ÉņŚÉņä£ ņä£ņä£Ē׳ ņ¦äĒ¢ēĒĢśļŖö ņ¢æņĢłņØś ļłłĻ║╝ĒÆĆņ▓śņ¦ÉĻ│╝ ņŚ░ĒĢśĻ│żļ×Ć ņ”Øņāü ļ░Å Ļ│©Ļ▓®ĻĘ╝ ļé┤ ĒŖ╣ņ¦ĢņĀüņØĖ Ļ┤ĆņāüņäĖņé¼ņä▒ ĒĢĄļé┤ļ┤ēņ×ģņ▓┤(tubulofilamentous intranuclear inclusions)ļź╝ ĒŖ╣ņ¦ĢņĀüņ£╝ļĪ£ ļÅÖļ░śĒĢśļŖö ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢņØĆ ļłłĻ║╝ĒÆĆ ņ”Øņāüļ¦īņ£╝ļĪ£ļŖö ļŗżļźĖ ņ¦łļ│æĻ│╝ Ļ░Éļ│äĒĢśĻĖ░ ņ¢┤ļĀĄļŗż[13]. ļŗżņ¢æĒĢ£ ĒśĢĒā£ņØś ņĢłĻĄ¼ ņÜ┤ļÅÖņןņĢĀĻ░Ć ļÅÖļ░śļÉĀ Ļ▓ĮņÜ░, ļłłĻ║╝ĒÆĆņś¼ļ”╝ĻĘ╝Ļ│╝ ņÖĖņĢłĻĘ╝ņŚÉ ļÅÖņŗ£ņŚÉ ņ”ØņāüņØ┤ ļéśĒāĆļé£ Ļ▓āņØĖņ¦Ć ņĢäļŗłļ®┤ Ļ░üĻ░üņØś ĻĘ╝ņ£ĪņØä ļÅģļ”ĮņĀüņ£╝ļĪ£ ņ╣©ļ▓öĒĢ£ Ļ▓āņØĖņ¦Ćļź╝ ĒÖĢņØĖĒĢ┤ņĢ╝ ĒĢ£ļŗż. ĻĘ╝ļ│æņ”ØņØś Ļ▓ĮņÜ░ ņÖĖņĢłĻĘ╝ ņØ┤ņāüņŚÉ ņØśĒĢ┤ ļłłņÜ┤ļÅÖņןņĢĀĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŖöļŹ░, ļŗ©ņ¦Ć ņÖĖņĢłĻĘ╝ņŚÉļ¦ī ņśüĒ¢źņØä ļ»Ėņ╣śĻ▒░ļéś ļĢīļĪ£ļŖö ļŗżļźĖ ņןĻĖ░ņŚÉļÅä ĒĢ©Ļ╗ś ņśüĒ¢źņØä ļ»Ėņ╣śļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż. ļö░ļØ╝ņä£ ĻĘ╝ļ│æņ”ØņØś ņ¦äļŗ©ņŚÉ ņ׳ņ¢┤ ņ×äņāüņĀüņØĖ ņ”Øņāüļ┐Éļ¦ī ņĢäļŗłļØ╝ ņśüņāü ņØśĒĢÖņĀü ņĀæĻĘ╝, ļ░£ļ│æ ņ¢æņāü ļ░Å ņ£ĀņĀä Ļ▓ĮĒ¢źņØś ļČäņäØņØ┤ Ēü░ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŗż. ļśÉĒĢ£ ĻĖ░ņĪ┤ņŚÉ ņĢīļĀżņ¦ä ļ░öņÖĆ Ļ░ÖņØ┤ ļīĆĻ░£ņØś Ļ▓ĮņÜ░ 50ļīĆ ņØ┤ĒøäņØś ņżæļģäņŚÉņä£ ļ░£ļ│æĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ¢┤, ņĀŖņØĆ ĒÖśņ×ÉņŚÉņä£ļŖö ņ¦łĒÖśņØä Ļ░Éļ│äĒĢ┤ļé┤ĻĖ░Ļ░Ć ļŹöļŹöņÜ▒ ņ¢┤ļĀĄļŗż. ņ¦äĒ¢ēņä▒ņØś ņŚ░ĒĢś ņןņĢĀĻ░Ć ņŗ¼ĒĢ┤ņ¦ł Ļ▓ĮņÜ░, ļō£ļ¼╝Ļ▓īļŖö ĒØĪņØĖņä▒ ĒÅÉļĀ┤ņØś ļ░£ņāØ Ēś╣ņØĆ ĻĄČņŻ╝ļ”╝ņŚÉ ņØśĒĢ£ ņé¼ļ¦Øņ£╝ļĪ£ļÅä ņ¦äĒ¢ēļÉĀ ņłś ņ׳ņ¢┤ ļ╣ĀļźĖ ņ¦äļŗ©ņØä ĒåĄĒĢ┤ ņČöĻ░ĆņĀü ĒĢ®ļ│æņ”ØņØä ņśłļ░®ĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż.
ņĢłĻ│╝ņĀü ņ╣śļŻīļĪ£ļŖö ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņŚÉ ļīĆĒĢ£ ĻĄÉņĀĢņłĀņØä Ļ│ĀļĀżĒĢ┤ ļ│╝ ņłś ņ׳ņ£╝ļ®░, ņ¦ĆņåŹņĀü ļ│Ąņŗ£ ĒśĖņåīņŚÉ ļīĆĒĢ£ ņ╣śļŻīņĀü ņĀæĻĘ╝ ļśÉĒĢ£ ņÜöļ¦ØļÉ£ļŗż. ļśÉĒĢ£ ĒĢ┤ļŗ╣ ņé¼ļĪĆņŚÉņä£ņÖĆ Ļ░ÖņØ┤ ļ¦Øļ¦ēņØś ņØ┤ņāü ņåīĻ▓¼ņŚÉ ļīĆĒĢ┤ ņĀĢĻĖ░ņĀüņØĖ ņÖĖļל Ļ┤Ćņ░░ņØä ņŗ£Ē¢ēĒĢśĻ│Ā, ņČöĒøä ĒĢäņÜö ņŗ£ ĒÖ®ļ░śļČĆ ļČĆņóģņØä Ļ░ĆļØ╝ņĢēĒ׳ĻĖ░ ņ£äĒĢ£ ņ╣śļŻīĻ░Ć ņ¦äĒ¢ēļÉśņ¢┤ņĢ╝ ĒĢśĻ▓Āļŗż. ļ¼┤ņŚćļ│┤ļŗż ņĢłĻ│╝ņĀü ņØ┤ņāü ņåīĻ▓¼ņØ┤ ĒÖśņ×ÉĻ░Ć ĒśĖņåīĒĢśļŖö ņĄ£ņ┤ł ņØ┤ņāü ņ”Øņāü ņżæ ĒĢśļéśļĪ£ ļīĆĒæ£ņĀüņØ┤ĻĖ░ņŚÉ, ņ¦łļ│æņØś ņ¦äĒ¢ēĻ│╝ Ļ┤ĆļĀ©ĒĢśņŚ¼ ĒāĆĻ│╝ņÖĆņØś ņ£ĀĻĖ░ņĀüņØĖ Ēśæņ¦äņØä ņŗ£Ē¢ēĒĢ©Ļ│╝ ļÅÖņŗ£ņŚÉ ņĢłĻ│╝ņĀü ĒŖ╣ņØ┤ ņåīĻ▓¼ņØś ņ¦äĒ¢ē ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśĻ▓Āļŗż. ļŗżļ¦ī ļīĆĻ░£ņØś Ļ▓ĮņÜ░ ņĄ£ņ┤ł ņ”Øņāü ļ░£Ēśä ņØ┤Ēøä ĻĘĖ ņ¦äĒ¢ēņØĆ ļŹöļöś ĒÄĖņØ┤ļ»ĆļĪ£, ņ¦ĆņåŹņĀüņØĖ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░Ļ│╝ ĒĢ©Ļ╗ś ņČöĻ░ĆņĀü ņØ┤ņāü ņ”ØņāüņØś ļ░£Ēśä ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśļŖö Ļ▓āņØ┤ ņÜöĻĄ¼ļÉ£ļŗż.
ĻĄŁļé┤ņŚÉņä£ļŖö ņĪ░ĻĖ░ ļ░£ļ│æļÉ£ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”ØņØ┤ ņĢäņ¦ü ļ│┤Ļ│ĀļÉśņ¦Ć ņĢŖņØĆ ļ░ö, ņØ┤ļ▓ł ļģ╝ļ¼ĖņØĆ ņØ┤ļź╝ ņ▓śņØīņ£╝ļĪ£ ņåīĻ░£ĒĢ©ņŚÉ ņØśņØśĻ░Ć ņ׳Ļ▓Āļŗż. ļŗżļ¦ī ĻĖ░ņłĀĒĢśĻĖ░ļŖö ņ¢┤ļĀżņÜ░ļéś Ļ░ĆņĪ▒ ļ¼ĖņĀ£ļĪ£ ņØĖĒĢ┤ ĒÖśņ×ÉļōżņØś ļ¬©ļōĀ Ļ░ĆņĪ▒ļĀźņØä ņĀĢĒÖĢĒĢśĻ▓ī ņĢī ņłś ņŚåņŚłļŹś ņĀÉ, ĻĘĖļ”¼Ļ│Ā Ļ▓ĮņĀ£ņĀüņØĖ ļ¼ĖņĀ£ļĪ£ ĒśĢņĀ£Ļ░Ć ņČöĻ░Ć ĒÖĢņ¦äņØä ņ£äĒĢ£ PABPN1 ņ£ĀņĀäņ×ÉĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņ¦Ć ļ¬╗ĒĢ£ ļČĆļČäņØĆ ņĢäņē¼ņøĆņ£╝ļĪ£ ļé©ļŖöļŗż. ļśÉĒĢ£ ļÅÖņāØņØ┤ ņ”ØņāüņØ┤ ļŗżņåī ņŗ¼ĒĢśĻ│Ā ļÅÖņāØļ¦ī OPMD ĻĘ╝ņāØĻ▓Ć ņåīĻ▓¼ņØ┤ ļéśņś© ņĀÉņØĆ ĒŖ╣ņØ┤ĒĢ£ ļČĆļČäņØĖļŹ░, ļæś ļŗż ņ”ØņāüņØ┤ Ļ▒░ņØś ļ╣äņŖĘĒĢ┤ņä£ ĻĘ╝ņāØĻ▓ĆņŚÉņä£ ņČ®ļČäĒĢ£ Ļ▓Ćņ▓┤Ļ░Ć ņ▒äņĘ©ļÉśņ¦Ć ļ¬╗Ē¢łņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņ£╝ļ»ĆļĪ£ ļŗżļźĖ ļČĆņ£äņŚÉņä£ņØś ņāØĻ▓Ć ņŗ£Ē¢ē ņŚ¼ļČĆļź╝ Ļ│ĀļĀżĒĢ┤ ļ│┤ņĢäņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż. ļö░ļØ╝ņä£ Ē¢źĒøä ļ®┤ļ░ĆĒĢ£ Ļ┤Ćņ░░ņØä ņŗ£Ē¢ēĒĢśĻ│Ā ņ”Øņāü ņĢģĒÖö ņŗ£ ņČöĻ░ĆņĀüņØĖ ĻĘ╝ņāØĻ▓ĆņØä ĒĢ┤ļ│╝ ĒĢäņÜöĻ░Ć ņ׳Ļ▓Āļŗż. ļÅÖņŗ£ņŚÉ ĒśĢņØś ņé¼ļĪĆņŚÉņä£ņ▓śļ¤╝ ļéŁĒżĒÖ®ļ░śļČĆņóģņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ļ░£Ļ▓¼ļÉĀ Ļ▓ĮņÜ░, ļ¦Øļ¦ēņĀäņ£äļÅäĻ▓Ćņé¼ļéś ĒśłĻ┤ĆņĪ░ņśüĻ▓Ćņé¼ ļō▒ņØś ņČöĻ░ĆņĀüņØĖ ļ¦Øļ¦ē ĒÅēĻ░ĆĻ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ĒĢ┤ļŗ╣ ņé¼ļĪĆļź╝ ĒåĄĒĢ┤ ņ¢æņĢł ļłłĻ║╝ĒÆĆņ▓śņ¦ÉņØä ļÅÖļ░śĒĢ£ ņĢłĻĄ¼ņÜ┤ļÅÖņĀ£ĒĢ£ņØä ĒśĖņåīĒĢśļŖö ĒÖśņ×ÉņŚÉĻ▓īņä£ ņŗĀĻ▓ĮĒĢÖņĀü ĒÅēĻ░ĆĻ░Ć ļ░śļō£ņŗ£ ņÜöĻĄ¼ļÉśļ®░, Ļ│╝Ļ▒░ļĀź ļ░Å Ļ░ĆĻ│ä ņĪ░ņé¼ļź╝ ĒåĄĒĢ£ ņ£ĀņĀä ņ¦łĒÖśņØś Ļ░ĆļŖźņä▒ņØä Ļ│ĀļĀżĒĢ┤ ļ│╝ ĒĢäņÜöĻ░Ć ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ ņŚ░ņ£ĀļĪ£ ļłłĻ║╝ĒÆĆ ļ░Å ļłłņÜ┤ļÅÖņĀ£ĒĢ£ ņ”ØņāüņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņŚÉņä£ ĻĄŁļé┤ņŚÉņä£ ņ▓śņØīņ£╝ļĪ£ ņĪ░ĻĖ░ ļ░£ļ│æĒĢ£ ļłłņØĖļæÉĻĘ╝ņ£ĪĒć┤Ē¢ēņ£äņČĢļ│æņ”ØņØś ņé¼ļĪĆļź╝ ļ│┤Ļ│ĀĒĢśņśĆĻĖ░ņŚÉ, ņØ┤ ļģ╝ļ¼ĖņØś ņØśņØśĻ░Ć ņ׳ļŗż.
Figure┬Ā1.
Photograph of nine gaze eye positions. (A) Case 1, extraocular muscle movement limitation is shown, especially upper and medial gaze. Also bilateral ptosis at primary gaze was found. (B) Case 2, extraocular muscle movement limitation is shown, especially upper and medial gaze. Also bilateral ptosis at primary gaze was found.
Figure┬Ā2.
Fundus photographs of both eyes. (Case 1) Foveal light reflex was decreased with peripheral chorioretinal atrophy in both eyes. Retinal pigmentation was not seen. Bilateral cystoid macular edema is observed on optical coherence tomography.

Figure┬Ā3.
Histopathologic findings of muscle biopsy. (A) Muscle biopsy of case 1 shows marked size variation of myofibers with multiple rimmed (basophilic stippling) vacuoles (arrows) on hematoxylin and eosin stain (├Ś400). (B) Modified Gomori stain (├Ś400) revealed atrophic myofibers with purple colored stippling, i.e., rimmed vacuoles. (C) Myelin figures (arrow) are ultrastructure of rimmed vacuoles (uranyl acetate and lead citrate, ├Ś15,000). (D) The case 2 shows much less but basically the same rimmed vacuoles (arrow) on hematoxylin and eosin stain (├Ś600). (E) Modified Gomori stain (├Ś600) of case 2 shows atrophic myofiber with purplish rimmed vacuole (arrow). (F) Ultrastructure of case 2 shows the same myelin figures in atrophic myofibers like case 1 (uranyl acetate and lead citrate, ├Ś15,000).
REFERENCES
1) Bau V, Zierz S. Update on chronic progressive external ophthalmoplegia. Strabismus 2005;13:133-42.


2) Zierz S, von Wersebe O, Gerbitz KD, Jerusalem F. Ophthalmoplegiaplus: clinical variability, biochemical defects of the mitochondria respiratory chain and deletions of the mitochondria genome. Nervenarzt 1990;61:332-9.

3) Jackson MJ, Schaefer JA, Johnson MA, et al. Presentation and clinical investigation of mitochondrial respiratory chain disease. A study of 51 patients. Brain 1995;118)(Pt 2):339-57.
4) Victor M, Hayes R, Adams RD. Oculopharyngeal muscular dystrophy. A familial disease of late life characterized by dysphagia and progressive ptosis of the evelids. N Engl J Med 1962;267:1267-72.


5) Hebbar S, Webberley MJ, Lunt P, Robinson DO. Siblings with recessive oculopharyngeal muscular dystrophy. Neuromuscul Disord 2007;17:254-7.


6) Brais B, Bouchard JP, Xie YG, et al. Short GCG expansions in the PABP2 gene cause oculopharyngeal muscular dystrophy. Nat Genet 1998;18:164-7.



7) Uyama E, Nohira O, Tom├® FM, et al. Oculopharyngeal muscular dystrophy in Japan. Neuromuscul Disord 1997;7 Suppl 1:S41-9.


8) Yi SD, Park YC, Chung TH. A family of oculopharyngeal muscular dystrophy and its HLA typing. J Korean Neurol Assoc 1986;4:266-72.
9) Bae JS, Kim MK, Ki CS, et al. A case of oculopharyngeal muscular dystrophy due to a novel mutation of the PABPN1 gene. J Korean Neurol Assoc 2005;23:278-81.
10) Mirabella M, Silvestri G, de Rosa G, et al. GCG genetic expansions in Italian patients with oculopharyngeal muscular dystrophy. Neurology 2000;54:608-14.


11) Brais B, Rouleau GA, Bouchard JP, et al. Oculopharyngeal muscular dystrophy. Semin Neurol 1999;19:59-66.

-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,022 View
- 41 Download
- Related articles
-
Two Cases of Occult Macular Dystrophy in a Family.2008 May;49(5)
Four Cases of Avellino Corneal Dystrophy Concurrent with Floppy Eyelid Syndrome.2003 December;44(12)
A Case of Oculopharyngeal Muscular Dystrophy.1991 December;32(12)
A Case of the Oculopharyngeal Muscular Dystrophy.1987 April;28(2)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



