목시플록사신 0.5% 점안약에 의한 알레르기반응 1예
A Case of Allergic Reaction to 0.5% Moxifloxacin Eye Drops
Article information
Abstract
목적
보존제가 첨가되지 않은 0.5% 목시플록사신 점안제 사용 후 발생한 알레르기성 접촉피부염에 대한 증례를 보고하고자 한다.
증례요약
60세 남자가 우안 세균성 각막궤양으로 진단받고 강화된 50 mg/mL 세파졸린과 14 mg/mL 토브라마이신을 점안하고 호전을 보였다. 치료 한 달째 세파졸린과 토브라마이신 점안 횟수를 감량하면서, 각막상피층의 재생을 확인한 후 0.5% 목시플록사신 점안제로 교체하였다. 0.5% 목시플록사신 점안제 사용 후 2주째, 우안 결막충혈, 눈꺼풀의 부종과 발적, 가려움을 호소하며 내원하였다. 세극등검사상 목시플록사신에 의한 알레르기성 접촉피부염으로 진단하고 사용하던 점안제를 중단하였고, 항히스타민제제 경구 복용, 0.5% 로테프레드놀 점안제와 네오마이신을 함유한 스테로이드 복합 안연고를 사용하고 증상은 치료되었다.
결론
보존제가 첨가되지 않은 목시플록사신 점안제를 사용할 경우라도, 드물게는 알레르기성 접촉피부염이 발생할 수 있으므로 정기적인 관찰이 필요하다.
Trans Abstract
Purpose
We report a rare case of allergic contact dermatitis after the use of a non-preservative 0.5% moxifloxacin ophthalmic solution.
Case summary
A 60-year-old male presented with bacterial corneal ulceration of the right eye. He was treated with 50 mg/mL of fortified cefazolin and 14 mg/mL of tobramycin that were tapered as the corneal lesion improved after 1 month, and 0.5% moxifloxacin application was started. After 2 weeks of moxifloxacin treatment, the patient developed conjunctival injection, lid swelling, redness, and itching in the right eye. An allergic reaction was suspected and moxifloxacin administration was immediately stopped. The symptoms improved after the administration of oral antihistamines, 0.5% loteprednol eye drops, and steroid combination ointment.
Conclusions
Patients treated with 0.5% topical moxifloxacin should be monitored for allergic contact dermatitis, even if preservative-free eye drops are used.
퀴놀론 항생제는 세균의 국소이성질화 효소(topoisomerase) IV와 국소이성질화 효소(topoisomerase, DNA gyrase) II의 두 가지 효소를 억제하여 광범위한 세균의 항균성을 가진다. 4세대 퀴놀론은 8번 탄소 위치에 메톡시기가 치환되어 세균의 국소이성질화 효소에 결합하여 내성균의 발현이 낮고, 3세대 퀴놀론에 비해 그람양성세균에 대한 항균력이 높아 안과 영역에서는 결막염, 각막궤양, 안내염 같은 다양한 세균성 감염에 효과적으로 사용되고 있다.1,2 넓은 항균력 스펙트럼과 세균의 항생제 내성 발병을 지연시키는 특징을 가지는 4세대 퀴놀론은 치료가 어려운 각막궤양의 1차 치료법으로 사용되며, 강화된 세팔로스포린 계열과 아미노글리세린 계열의 토브라마이신 병용요법과 함께 심각한 각막 궤양의 치료에도 사용된다.3
일반적으로 임상에서 사용되는 퀴놀론 제제는 체내반응에서 안정적이지만, 베타락탐 계열 항생제와 세팔로스포린 항생제 다음으로 약물에 의한 과민반응이 3번째로 흔하게 유발하는 원인 약제로 알려져 있다.4 인체에서 유래된 각막 세포를 대상으로 보존제가 포함되어 있지 않은 퀴놀론 점안제를 농도 및 노출 시간을 다르게 적용하면서 각막세포의 변화를 보면, 노출된 약물의 농도가 높아지거나 노출된 시간이 길어질수록 퀴놀론 점안제에 의한 각막상피세포 및 내피세포에 대한 반응은 심하게 나타났다.5 그중 목시플록사신은 퀴놀론계 항생제 중에서 시프로플록사신 다음으로 각막세포에 미치는 영향이 강한 것으로 확인되었지만, 알레르기반응은 잘 유발하지 않는 것으로 알려져 있다.5 퀴놀론 항생제에 의한 알레르기반응을 확인한 다른 연구에서도 항생제에 의해 알레르기반응이 발생하는 것이 확인되었고, 사용한 약물의 농도와 노출 시간에 비례하여 반응이 나타났다.6
퀴놀론계 항생제에 대한 알레르기반응의 기전은 제1형 즉각형 과민반응(type I immediate allergen-specific hypersensitivity reaction)과 제4형 지연성 과민반응(type IV delayed allergen-specific hypersensitivity reaction)이 관여하는 것으로 알려져 있다.7 제1형 즉각형 과민반응은 면역글로불린 E이 비만세포와 결합하여 탈과립을 유발하면 비만 세포의 세포질 내에 존재하던 히스타민, 류코트리엔, 프로스타글란딘을 분비하여 매우 빠른 시간 내에 급성으로 알레르기반응이 발생하게 된다. 이에 반해 제4형 지연성 과민반응은 보조 T세포가 항원에 반응하여 분비된 시토카인에 의해 세포독성 T세포 및 포식세포가 활성화되는 면역반응으로 항체 및 면역세포가 면역반응이 일어나는데, 항원과 접촉 후 지연성으로 알레르기가 유발되는 것으로 알려져 있다. 퀴놀론계 중 목시플록사신은 다른 퀴놀론계 항생제에 비해서 알레르기반응의 발생률은 낮지만 즉각형 과민반응 발생률은 가장 높다고 알려져 있다.7,8 Erdinest et al9에 의하면, 안약에 의한 접촉피부염은 자극성 접촉피부염(irritant contact dermatitis, ICD)과 알레르기 접촉피부염(allergic contact dermatitis, ACD)으로 나누어서 분류하였다. 두 종류의 접촉피부염은 유사한 증상을 가지지만, ICD가 ACD 4배 정도 많이 발생한다. 전자의 경우는 알칼리, 산성 용매나 비누 등에 의한 국소적인 자극의 독성반응으로 나타나며, 후자의 경우는 제 4형 지연성 과민반응 형태로 피부에 노출되어 항원 및 항체의 면역반응으로 발생하는 것으로 알려져 있다. 퀴놀론 계열의 목시플록사신 점안제를 사용하였을 때, 알레르기반응이 나타난 것은 백내장수술 후 목시플록사신 점안액을 사용하였던 2명의 환자에서 발생한 아나필락시스 반응을 보고한 증례가 있었다.10 그러나 국내에서 퀴놀론계 점안제를 사용하였을 때 지연반응에 의한 눈꺼풀의 부종과 결막충혈을 동반한 알레르기 접촉피부염에 대한 증례가 보고된 경우는 아직 없었다.
저자들은 각막궤양으로 치료 중인 환자에서 보존제가 첨가되지 않은 0.5% 목시플록사신 점안액 사용 후 알레르기 접촉피부염이 발생한 증례를 문헌 고찰과 함께 국내에 처음으로 보고하고자 한다.
증례보고
4일 전부터 발생한 우안의 시력저하 및 통증을 주소로 60세 남자가 본원에 내원하였다. 문진상 평소 철제 제품 가공하는 작업을 시행하여 쇳가루와 같은 이물이 각막 및 결막에 자주 들어간 병력이 있었다. 고혈압 외 특이 병력은 없었으며 안과적 병력 및 수술력은 없었다. 내원 당시 우안의 나안시력은 0.04, 교정시력은 0.04였고 좌안의 나안시력은 1.0, 교정시력은 1.0으로 측정되었고, 우안의 전방 내 염증반응이 미비하게 확인되었으나 전방축농은 관찰되지 않았다.
각막 중심부에 플루오레세인염색을 시행하였을 때 각막상피의 결손이 확인되며, 병변 주변의 각막간질침윤 및 각막 심부의 데스메막 주름 소견이 확인되었다(Fig. 1). 세극등 소견을 통해 우안 각막궤양으로 진단하였고, 원인균을 확인하기 위해 각막 병변부의 배양검사를 시행하였다. 균주의 배양검사 결과가 나오기 전에, 강화된 50 mg/mL 세파졸린(Cefazolin®, Chong Kun Dang Pharmaceutical Corp, Seoul, Korea)과 14 mg/mL 토브라마이신(Tobramycin®, Daewoong, Seoul, Korea)을 1시간 간격으로 교대로 점안하고, 시클로펜톨레이트염산염(Occucyclo®, Samil Pharm. Co., Seoul, Korea)을 하루에 세 번, 인공누액(HyalQ 0.1%®, Ildong Pharmaceutical Co., Seoul, Korea) 하루에 네 번, 오플록사신 안연고(Effexin eye oint®, Ildong pharmaceutical Co.)는 하루에 한 번 사용하면서 경과를 관찰하였다. 배양검사상 음성이었지만, 각막 상피의 결손이 호전되는 양상으로 강화된 점안 항생제를 감량하면서 경과 관찰을 한 결과 치료 1달째, 우안의 나안 시력은 0.4로 측정되었다(Fig. 2).
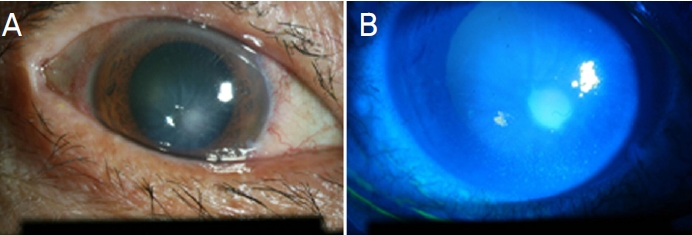
In the anterior photo taken at the first visit. (A) Corneal epithelial defects in the center of the cornea, stromal infiltration, and Descemet’s membrane folds were observed. (B) Corneal epithelial defect area was stained with the fluorescein stain.
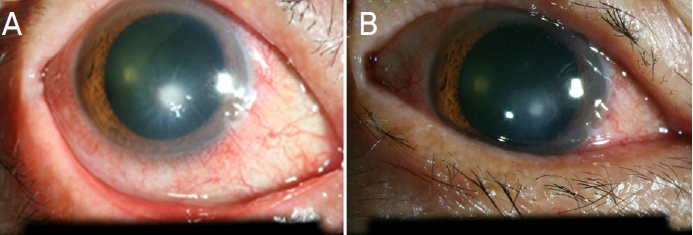
Anterior photo of corneal lesion after fortified antibiotics. (A) 1 week after treatment with fortified antibiotics, corneal stroma infiltration with Descemet membrane fold and conjunctival injection were reduced but still present. (B) As the corneal ulcer lesion showed improvement after 1 month, 0.5% moxifloxacin monotherapy was used instead of the fortified antibiotics combination therapy after 1 month of treatment.
각막궤양 부위의 상피층의 완전한 회복으로 강화된 항생제 병합요법 대신 0.5% 목시플록사신(Vigamox®, Alcon Laboratories, Inc, Fort Worth, TX, USA) 단독요법으로 대체하여 사용하였다. 점안제를 대체한 후 2주째 우안, 심한 결막 충혈과 가려움증 및 눈꺼풀의 부종과 발적으로 본원에 다시 내원하였다(Fig. 3). 세극등검사상 각막궤양의 병변 악화는 확인되지 않았고, 눈꺼풀의 심한 발적 및 부종 소견은 확인되면서, 결막은 안구 결막의 일부 충혈 소견 외에 심한 여포의 형성은 관찰되지 않았다. 목시플록사신에 대한 알레르기 접촉피부염으로 진단하고, 목시플록사신 사용을 중단하고 항생제는 토브라마이신 점안액으로 대체하면서 항히스타민 제제(Allegra®, Handok Pharmaceutical Co, Seoul, Korea)를 경구 복용하고 로테프레드놀 점안 현탁액 0.5% (Lotemax®, Bausch & Lomb, Rochester, MN, USA)와 네오마이신 항생제 및 스테로이드 복합 제제의 안연고(Forus eye oint®, Samil Pharm. Co.)를 결막낭 및 눈꺼풀에 도포하도록 처방하였다. 목시플록사신 중단 1주일이 지나면서 우안의 충혈과 눈꺼풀의 부종, 발적, 가려움 등은 회복되었고, 각막궤양 병변은 호전이 된 채로 유지되어 교정시력 0.6으로 측정되었다.
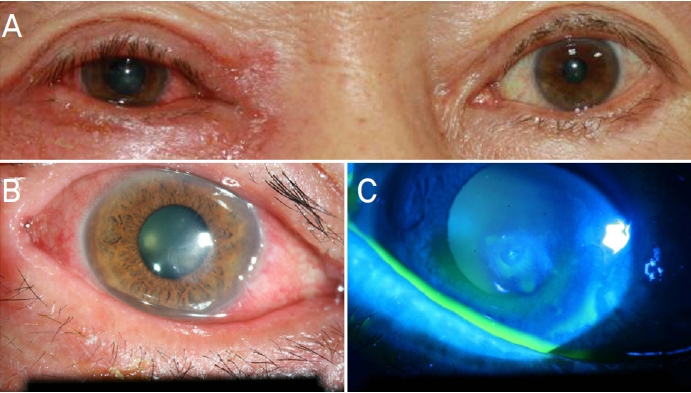
Anterior photo of 2 weeks after being replaced with moxifloxacin. (A) The patient complained of severe conjunctival hyperemia and itching in the right eye and swelling and redness of the eyelid. (B) However there was no aggravation of the corneal ulcer or rapid visual loss. (C) There was no area of corneal epithelial defect with fluorescein stain.
고 찰
각막궤양 치료에 사용되는 0.5% 목시플록사신 단일요법은 천공이 발생하지 않은 각막 주변부 작은 병변의 세균성 각막염에서 강화된 항생제 병합요법만큼 효과적이라고 알려져 있고, 결막염이나 안내염 같은 세균감염에도 흔하게 사용되고 있다.3 세균성 각막궤양의 일차 치료로 단일 요법인 4세대 퀴놀론인 목시플록사신 점안을 고려할 수 있는 경우로는 병변의 위치가 각막의 주변부이고, 2 mm 미만의 심하지 않은 각막염 소견을 보이며, 연쇄구균 감염이 의심되는 외상에 의한 각막염 등에서 시행하도록 권고된다.11 그러나 단일요법 치료에 반응이 없거나 병변의 위치가 각막 중심부일 때, 궤양의 크기가 2 mm 이상 큰 경우에는 세팔로스포린 혹은 반코마이신과 토브라마이신 항생제를 병합요법으로 사용하며 치료의 반응이 있을 때 감량하면서 경과 관찰을 통하여 퀘놀론 제제의 단일요법으로 치료를 변경하여 각막궤양을 치료한다. 본 증례의 경우도 항생제의 병합요법으로 각막궤양의 호전을 보여 감량하면서 퀴놀론 제제의 단독으로 치료를 시행하다 발생한 알레르기성 면역반응으로 생각한다.
세균성 각막염의 단일요법으로 사용되는 목시플록사신은 약제에 의한 접촉성 알레르기반응이 드문 것으로 알려져 있지만, 발생하는 경우 결막염, 각막염, 시력저하, 충혈, 안구건조, 가려움, 결막하출혈, 눈물흘림 등의 증상이 나타날 수 있고 각막에 대한 반응으로 각막부종, 표층점상각막염의 형태로도 발생할 수 있다.12,13 안과 영역에서의 점안제와 연관된 알레르기반응 중 ICD는 치료 시작 즉시 반응이 나타나지만 지연성의 ACD의 경우는 평균 15일 후에 가장 많이 생기는 것으로 알려져 있다.9 그리고 ICD와 ACD를 감별하기 위한 차이점은 알레르기반응이 나타나는 피부의 병변이 ICD에서는 약제와 접촉한 부분에서만 국한되어 나타나지만, ACD에서는 약제와 접촉이 일어나지 않은 경계부 이상으로 확장될 수 있다. 또한 ICD에서는 흔히 피부의 작열감을 호소하는 데 반해, ACD에서는 피부의 작열감이 흔하지 않은 것 또한 중요한 감별점으로 고려할 수 있다.9 본 증례의 환자에서도 약제에 의해 증상이 발생한 것이 약제 사용 2주 이후였다는 점, 접촉피부염이 발생한 눈꺼풀의 범위가 일반적으로 약제가 접촉하는 영역에 비해 넓었다는 점, 환자의 증상 중 피부의 작열감은 호소하지 않았다는 점 등을 통해 ACD로 진단할 수 있었다.
본 증례의 경우 병합요법으로 사용된 강화된 점안 항생제를 사용하는 기간에는 알레르기 면역반응이 발생하지 않았지만, 보존제가 첨가되지 않은 0.5% 목시플록사신 점안제로 변경하고 2주째 단안에서만 심한 안충혈, 눈꺼풀의 부종, 발적 등 안구 주변의 피부염을 주 증상으로 내원하였다. 결막 및 눈꺼풀, 안구 주위의 피부에 알레르기 접촉피부염의 반응은 확인되었으나, 각막궤양 병변의 악화, 각막부종, 급격한 시력저하 같은 각막 조직에 대한 이상 소견은 동반되지 않았다.
알레르기성 접촉피부염의 원인이 0.5% 목시플록사신 점안제에 의한 것임을 증명하기 위해서는, 피부 첩포검사 또는 결막낭 내 유발검사를 시행하여 양성반응을 확인하는 것이 필요하지만,14 본 증례의 환자에서는 보존제가 첨가되지 않은 0.5% 목시플록사신을 점안하고 약 2주 후 점안제를 사용한 안구의 눈꺼풀을 중심으로 접촉피부염이 발생하고, 원인이 되는 약제를 중단하고 증상의 호전을 보인 경우였다. 즉, 주증상이 점안제를 사용한 우안, 단안에서만 안구 주변의 피부를 중심으로 발생하였고, 발생 시점을 고려하여 목시플록사신 사용 후 2주 정도에서 눈꺼풀 및 눈꺼풀 주변 피부에 알레르기 최대 반응이 나타난 점, 우안에 사용한 점안제 중 보존제 없는 인공누액은 이전부터 계속 사용하고 있었으며 스테로이드 점안제 외에는 사용한 약제가 없었고 조절마비제는 사용 1주일째 중단한 상태로, 증상의 원인으로 추정되는 0.5% 목시플록사신 점안제의 사용을 중단하면서 치료에 반응이 있었던 점 등을 고려하여 임상적으로 알레르기 접촉피부염으로 진단되었다.
본 증례를 통해서 비교적 알레르기반응이 흔하지 않은 것으로 보고된, 퀴놀론 항생제를 점안하였을 때에도 지연성 과민반응인 알레르기 접촉피부염이 발생할 수 있기에, 염화벤잘코늄과 같은 보존제가 포함되지 않은 안과의 점안제에서도 자극성 혹은 알레르기성 접촉피부염의 발생을 주의하는 것이 중요하다. 보존제가 없는 목시플록사신인 퀴놀론계 항생제에서도 과민반응인 알레르기 접촉피부염이 발생할 수 있다는 점을 고려한다면, 목시플록사신 대신 레보플록사신 또는 가티플록사신 같은 지연성 과민반응이 적게 발생하는 것으로 알려진 약물을 사용하는 것도 필요하다.
Acknowledgements
This work was supported by a 2-year research (2023.3.1.-2025.2.28.) grant of Pusan National University.
Notes
Conflicts of Interest
The authors have no conflicts to disclose.
References
Biography
허 준 / Jun Heo
부산대학교 의과대학 안과학교실
Department of Ophthalmology, Pusan National University School of Medicine
