안와와 안와사이막앞연조직염을 동반한 안구감염의 임상 양상 및 예후인자 분석
Clinical Manifestations and Prognostic Factors of Ocular Infection Associated with Orbital or Preseptal Cellulitis
Article information
Abstract
목적
안와와 안와사이막앞연조직염을 동반한 안구감염의 임상 양상 및 예후인자에 대해 알아보고자 하였다.
대상과 방법
2015년 10월부터 2021년 12월까지 감염각막염, 안내염으로 치료받은 환자 중 안와와 안와사이막앞연조직염이 동반된 40명을 대상으로 하였다. 감염 부위가 해소되어 안구적출술을 시행받지 않은 경우를 치료 성공군으로, 치료에도 감염 부위가 악화되어 안구적출술을 시행받은 경우를 치료 실패군으로 분류하였다. 초진 시 안구 소견, 미생물학적 검사 결과 등 감염 관련 인자들을 후향적으로 조사하였다. 치료 실패 예후인자를 알기 위해 유의한 인자들에 대하여 카이제곱검정 및 로지스틱 회귀분석을 시행하였다.
결과
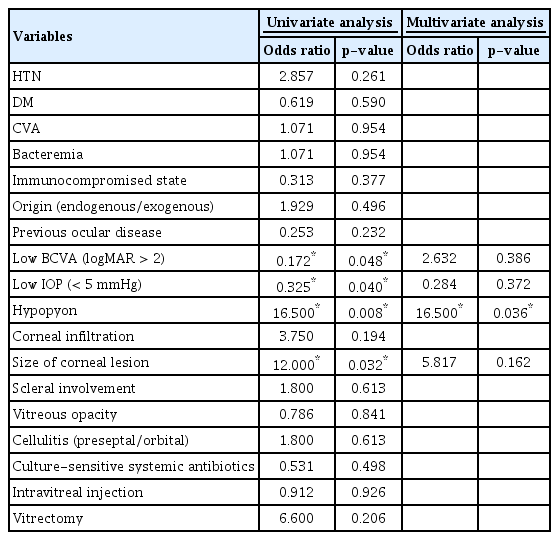
대상 환자의 평균 연령은 72.8 ± 11.93세였고, 남자가 17명(42.5%)이었다. 미생물학적 검사에서 배양 양성인 세균감염이 11명, 곰팡이균감염이 3명에서 발생하였다. 치료 성공군이 6명(15%), 치료 실패군이 34명(85%)이었다. 카이제곱분석 시 logarithm of the minimum angle resolution (logMAR) 시력이 2보다 큰 낮은 시력, 5 mmHg 미만의 낮은 안압, 전방축농, 큰 각막 병변이 치료 실패와 유의한 연관이 있었다(all p<0.05). 다변량 로지스틱 회귀분석 시 전방축농(p=0.036)이 치료 실패의 위험인자였다.
결론
안구감염 환자 중 안와와 안와사이막앞연조직염이 동반될 경우 치료 실패율은 85%로 매우 높은 비율을 차지하였다. 초진 당시 낮은 최대교정시력, 낮은 안압, 큰 각막 병변, 긴 치료 시작까지의 기간이 치료 실패와 연관이 있었으며, 특히 전방축농이 치료 실패의 유의한 인자였다.
Trans Abstract
Purpose
We assessed the clinical manifestations and prognostic factors associated with ocular infection in patients diagnosed with orbital and preseptal cellulitis.
Methods
We enrolled 40 patients diagnosed with ocular infection accompanied by orbital and preseptal cellulitis between October 2015 and December 2021. We divided patients into the “treatment success group” (patients whose infection resolved) and the “treatment failure group” (patients whose infection worsened and required evisceration). Clinical characteristics, such as infection-related ocular findings and microbiological features, were analyzed retrospectively in both groups. Chi-square tests and logistic regression analyses were performed to identify prognostic factors associated with treatment failure.
Results
The mean age of patients was 72.8 ± 11.92 years, with 17 (42.5%) of them being male. Among the patients, 11 had bacterial infections, and 3 had fungal infections. In total, 6 (15%) and 34 (85%) patients were classified into the treatment success and failure groups, respectively. The chi-square test revealed a significant association between the treatment failure group and several clinical factors, such as low best corrected visual acuity (BCVA), the logarithm of the minimum angle resolution (logMAR) BCVA > 2, low intraocular pressure (IOP) < 5 mmHg, large size of the corneal lesion, and the presence of hypopyon (p < 0.05). Furthermore, the multivariate logistic regression analysis identified hypopyon as a significant risk factor for treatment failure (p = 0.036).
Conclusions
A significantly high treatment failure rate of 85% was observed in patients with ocular infections accompanied by orbital and preseptal cellulitis. Several clinical factors, such as low BCVA with logMAR BCVA > 2, IOP < 5 mmHg, large size of the corneal lesion, and a prolonged duration of symptoms demonstrated significant association with treatment failure. Notably, hypopyon is an important prognostic factor for treatment failure.
안와연조직염(orbital cellulitis)은 안와사이막 후방 및 안와뼈 내에 위치한 조직에서 일어나고, 안와사이막앞연조직염(preseptal cellulitis)은 안와사이막 전방의 국소 조직에서 일어나는 염증반응으로, 모두 대개 감염에 의한 염증반응을 의미한다.1,2 안와와 안와사이막앞연조직염은 모든 연령대에서 흔히 발생할 수 있는 질환이며 소아에서 1.6/100,000 정도로, 성인에서 0.1/100,000 정도로 보고되고 있다.3 대표적인 임상 증상으로 심한 눈꺼풀부종 및 발적, 결막부종 및 충혈, 안검하수, 안구돌출, 안구운동장애 및 통증 등이 공통적이다.2 안와연조직염과 안와사이막앞연조직염의 가장 큰 차이점은 염증 발생 위치 및 범위이다. 안와연조직염이 안와사이막 후방의 더 깊고 넓은 범위의 연조직 감염을 유발하여 시신경병증, 뇌수막염, 두개내농양과 같은 치명적인 합병증을 일으킬 수 있다.4,5 안와사이막앞연조직염은 안와연조직염보다 범위가 국소적이나 이 또한 염증이 조절되지 않을 시 주변 조직에 파급되어 심각한 결과를 초래할 수 있어 초기에 적극적인 치료를 요한다.6
최근 Shih et al6이 2000년부터 2019까지 발생한 총 244명의 안구 주위 연조직염 환자들을 대상으로 시행한 연구에서 선행인자로 부비동염, 누낭염, 다래끼, 결막염, 감염각막염, 안내염 등을 제시하였다. 감염각막염 및 안내염은 244건 중 각막 또는 공막염 5건, 안내염 4건으로 다른 선행인자들에 비해 매우 드물었다. 안구감염과 연조직염이 함께 발생하는 기전은 안내감염이 공막을 통해 파급되어 전안구염 또는 안와연조직염이 되거나 반대로, 치료되지 않은 연조직염이 진행하여 2차적으로 각막 또는 공막을 통한 안내감염을 일으키는 것으로 알려져 있다.6 Kim et al7은 백내장수술 후 안내염 발생한 환자에서 전방 및 유리체염증이 조절되지 않고 수일 후 심한 결막부종, 화농성 삼출물, 안구돌출을 보이면서 안와 전산화단층촬영상 안와연조직염으로 진단된 증례를 보고한 바 있다.
최근 진단 기술 및 치료법이 발달하면서 안와와 안와사이막앞연조직염의 이환율 및 사망률은 감소하고 있으나, 신속한 진단 및 적절한 치료가 없을 시 안과적, 신경학적, 더 나아가 전신적으로 치명적인 합병증을 유발할 수 있다.8,9 따라서 안와와 안와사이막앞연조직염이 전신 항생제 등의 약물 치료에 반응하지 않을 시 안와와 안와사이막앞연조직염의 선행인자로 판단되는 병변에 대한 수술적 중재가 필요할 수 있다.2 안구감염이 그 원인일 경우에는 전신 항생제와 더불어 강화 항생제, 유리체강 내 항생제 주입술 등의 안구감염에 대한 적극적인 치료를 시행하지만, 그럼에도 불구하고 감염이 조절되지 않고 주변 조직으로 염증이 파급되는 경우에는 염증의 원발 병소에 대한 수술적 처치가 필요한 경우도 있다.10,11 안와와 안와사이막앞연조직염의 임상 양상, 위험 요인, 치료 및 예후 등에 대한 연구는 지속적으로 이루어지고 있으나, 안구감염과 동반된 안구 주위 연조직염에 대한 연구는 드물며, 이에 대한 임상 양상 및 예후에 대한 연구 또한 보고된 바 없다. 이에 따라, 본 연구에서는 한국인에서 안구감염과 동반된 안와와 안와사 이막앞연조직염의 임상 양상 및 치료 실패에 대한 예후인자를 분석하고자 하였다.
대상과 방법
2015년 10월부터 2021년 12월까지 전남대학교병원에서 감염각막염이나 안내염으로 진단받은 환자 중 안와연조직염 또는 안와사이막앞연조직염이 동반되고 6개월 이상 경과 관찰이 가능하였던 40명 중 40안의 의무기록을 후향적으로 조사하였다. 안구통증 및 충혈 등의 증상으로 내원한 환자들을 대상으로 세극등현미경검사 시행 시 기질의 침윤, 화농성 병변과 동반하여 각막상피의 병변이 보이는 경우 감염각막염으로 정의하였고, 전방의 염증세포, 전방축농 등이 관찰되며 안저검사 시행 시 유리체혼탁 등이 관찰된 경우를 안내염으로 정의하였다.12,13 또한 심한 눈꺼풀부종, 발적 및 통증 등의 임상 증상과 안와 전산화단층촬영에 기초하여 진단하였으며 Chandler et al14의 분류에 따라 분류하였다. 모든 연구 과정은 헬싱키선언을 준수하였으며 본원 임상연구윤리위원회의 승인에 따라 진행되었다(승인 번호: 2023-052).
환자 정보 수집
초진 시 나이, 성별, 전신 기저 질환, 감염 경로, 안과적 기왕력을 조사하였다. 또한 시력, 안압, 전방축농의 여부, 각막 병변의 유무와 크기, 공막 침범의 여부, 유리체혼탁의 여부와 정도, 연조직염의 종류, 증상 발현으로부터 치료 시작까지의 기간을 후향적 차트 연구를 통하여 조사하였다. 이에 따라 치료 성공 및 실패군에 따른 치료 실패의 위험인자를 분석하였다.
시력은 스넬렌시력표를 이용하여 측정한 시력을 최소각도해상력(minimum angle resolution, MAR) 로그로 치환하여 logarithm of the MAR (logMAR)로 대응하여 비교하였다. 저시력에 대한 logMAR 값은 각각 안전수지(counting fingers), 1.9; 안전수동(hand motion), 2.3; 광각(light perception), 2.7; 광각무(no light perception), 3.0으로 정의하였다. 안압은 아이케어 리바운드안압계(Icare ic200®, Icare Finland Oy, Helsinki, Finland)를 이용하여 측정하였고, 5 mmHg 미만을 낮은 안압으로 정의하였다. 각막 병변은 세극등현미경(Haag-Streit BQ900, Hagg-Streit AG, Köniz, Switzerland)에 부착된 10배율의 카메라(DC4, Topcon, Tokyo, Japan)를 이용하여 전안부 사진을 촬영한 후 장축의 길이와 단축의 길이를 곱하여서 측정하였다. 공막 침범은 공막 융해 소견이 있을 때 침범이 있다고 하였다. 안와 전산화단층촬영에 근거하여 안와사이막앞연조직염은 염증이 안와사이막 전방에 국한되어 있을 때로 정의하였고, 그 외 안와사이막 후방 및 안와뼈 내 조직에서 일어나는 염증은 안와연조직염으로 정의하여 분류하였다. 광각안저촬영(Optos P2000Tx®, Optos PLC, Dunfermline, UK)을 시행하여 Nussenblatt et al15 연구에 따라 유리체혼탁 단계를 판단하였다. 시신경유두는 관찰되나 망막혈관이 잘 보이지 않는 3단계 이상의 유리체 혼탁이 있을 경우 안구초음파검사(HiScan touch®, Optikon, Roma, Italy)를 추가적으로 시행하였다.
미생물학적 평가
감염각막염이 의심되는 환자들에게 도말검사 및 배양검사는 경험적 항생제 투여 전에 시행하였다. 도말검사의 경우 그람 염색 및 potassium hydroxide (KOH) 염색을 시행하였다. 배양검사 시에는 검체를 Blood agar, Chocolate agar, MacConkey agar medium, Sabouraud agar에 접종하여 시행하였다. 모든 동정균에 대해 항생제 감수성검사 또한 시행하였다.
안내염이 의심되는 환자들 중 유리체절제술을 시행한 환자의 경우 전방 혹은 유리체 내 검체를 채취하여 미생물배양검사를 시행하였고, 유리체절제술을 시행하지 않은 환자의 경우 30 G 주사침으로 전방수를 천자하여 이 또한 Blood agar, Chocolate agar, MacConkey agar medium, Sabouraud agar에 접종 및 배양하여 동정하였고, 항생제 감수성검사를 시행하였다.
치료 방법 및 분류
배양검사 후 초기 치료로 경험적 전신적 항생제인 ceftizoxime 정맥 주사와 함께 강화 항생제 점안 치료를 시작하였고 Nussenblatt et al15 연구를 기준으로 유리체혼탁이 2단계 이상 있는 경우에는 유리체강 내 항생제 주입술을 내원 당일에 즉시 시행하였다. 유리체강 내 항생제는 vancomycin 1.0 mg/0.1 mL, ceftazidime 2.25 mg/0.1 mL를 이용하였고 진균감염이 의심되는 경우 voriconazole 0.1 mg/0.1 mL로 주입술을 시행하였다. 초기 광범위 강화 항생제 점안 치료로 fortified cefazolin 50 mg/mL과 tobramycin 14 mg/mL으로 시작하였고 특히 미생물 동정 결과 효모균의 경우 0.15% amphotericin, 퓨사리움이나 아스페르길루스인 경우 5% natamycin으로 치료하였다. 도말 및 배양검사가 음성일 경우에도 강하게 진균감염이 의심되는 경우 1% voriconazole로 치료를 지속하였다. 추후 배양검사, 항생제 감수성검사 결과 및 치료에 대한 반응 정도를 평가하여 점안 및 전신적 항생제의 종류 및 용법을 변경하였다. 치료에도 불구하고 감염 조절이 되지 않을 경우에는 유리체강 내 항생제 주입술을 추가적으로 시행하였다. 특히 안내염이 의심되는 환자의 경우, Endophthalmitis Vitrectomy Study (EVS) 연구의 권고사항에 따라 광각 이하의 저시력 환자에서 유리체절제술을 시행하였으며16 광각 이상의 시력이더라도 심한 전방염증반응이 있거나 Nussenblatt et al15 연구에 따라 3단계 이상의 유리체혼탁이 있을 경우에는 유리체절제술을 시행하였다.
각막침윤, 전방축농, 유리체혼탁 등의 안구염증이 회복됨과 동시에 안와와 안와사이막앞연조직염이 호전되어 안구적출술을 시행받지 않은 환자군을 치료 성공군으로, 감염각막염 및 안내염이 진행되고 안와와 안와사이막앞연조직염이 호전되지 않아 안구적출술을 시행받은 환자군을 치료 실패군으로 정의하였다.
통계학적 분석
통계학적 분석은 SPSS software (SPSS 23.0, Chicago, IL, USA)를 이용하여 시행되었다. 치료 성공군과 치료 실패군으로 나누어 각 군 간의 비교를 위해 치료 결과의 예후 인자로 추정되는 연속변수에 관하여 independent t test, 비연속변수에 관하여 chi-square test 및 Fisher’s exact test를 시행하였고, p값이 0.05 미만인 경우를 유의한 것으로 정의하였다. 또한 단변량 로지스틱 회귀분석에서 p값이 0.05 미만인 이하인 변수를 이용하여 다변량 로지스틱 회귀분석을 실시하였고 p값이 0.05 미만인 경우를 의의가 있는 결과로 하였다.
결 과
감염각막염이나 안내염으로 진단받은 환자 중 안와와 안와사이막앞연조직염이 동반된 환자들의 역학적 정보와 감염 경로, 전신 및 안과적 기왕력 유무에 대하여 Table 1에 요약하였다. 대상 환자들 중 치료 성공군이 6명(15%), 치료 실패군이 34명(85%)이었다. 평균 연령은 72.83 ± 11.93세(46-91)였고, 이 중 남자가 17안(42.5%) 여자가 23안(57.5%)을 각각 차지하였다. 기저 질환으로 패혈증이 동반된 환자가 7명(17.5%), 면역 저하 상태의 환자가 3명(7.5%)이었고 안구감염의 감염 경로가 내인성인 경우는 9안(22.5%), 외인성인 경우는 31안(77.5%)이었다. 치료 성공군과 치료 실패군으로 나누어 비교하였을 때, 나이, 성별, 기저 질환, 감염 경로, 안과적 기왕력 유무는 통계적으로 유의한 차이가 없었다.
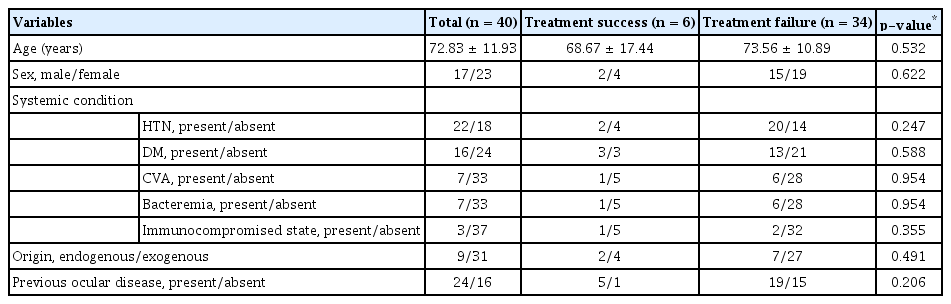
Comparisons of baseline characteristics between the groups of treatment success and treatment failure
도말검사상 그람양성 소견은 5안(12.5%)이었고, 그람음성 소견은 5안(12.5%), KOH 양성 소견은 3안(7.5%)이었다. 배양된 균주는 총 14균으로 이 중 그람양성균 5균주(12.5%), 그람음성균 6균주(15%) 진균 3균주(7.5%)였다. Table 2에 동정된 미생물 종류 및 도말검사 결과를 요약하였다.
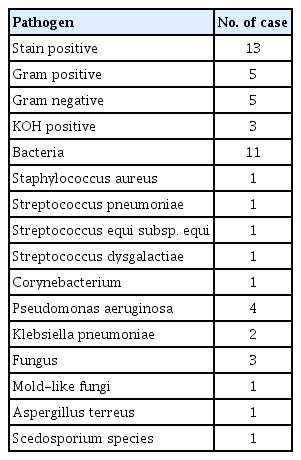
Results of staining and culture in patients with ocular infection accompanied by orbital or preseptal cellulitis
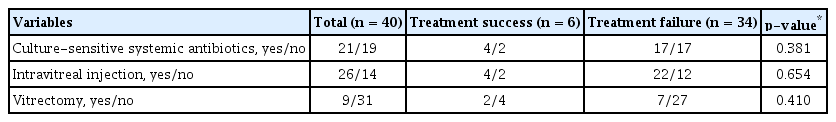
전체 환자의 초진 시 평균 시력은 2.46 ± 0.56 logMAR였고 logMAR 시력이 2보다 큰 저시력군과 그렇지 않은 군으로 나누어 분석 시 치료 성공군과 치료 실패군 간의 유의한 차이가 있었다(p=0.046). 전체 환자의 초진 시 평균 안압은 13.08 ± 11.09 mmHg였고, 안압이 5 mmHg 미만인 저안압군과 그 이상인 군으로 나누어 분석 시 치료 성공군과 치료 실패군 간의 유의한 차이가 있었다(p=0.040). 총 40명 중 37명에서 초진 시 전방축농이 있었고, 치료 실패군 34명 중 33명의 환자에게서 관찰되어 치료 성공 및 실패군 사이에 유의한 차이를 보였다(p=0.009). 각막 병변 크기 분석 시 치료 성공군에서 15.00 ± 12.73 mm2, 치료 실패군에서 41.30 ± 25.61 mm2로 치료 성공군과 치료 실패군 사이에 유의한 차이가 있었다(p=0.049). 증상 발현으로부터 치료 시작까지의 기간을 2주 기준으로 나누어 분석 시 이 또한 치료 성공 및 실패군 사이에 유의한 차이를 보였다(p=0.008). 전체 환자 40명 중 안와사이막앞연조직염이 31명, 안와연 조직염이 9명이었고, 치료 성공군 및 치료 실패군과 통계적 유의성을 보이지 않았다(p=0.306) (Table 3).
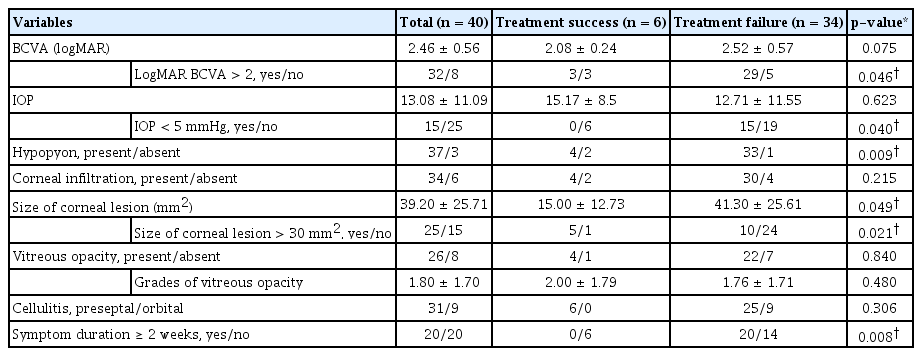
Comparisons of clinical manifestations between the groups of treatment success and treatment failure
치료는 크게 항생제 감수성 결과에 따른 전신 항생제 정맥 주사, 유리체강 내 항생제 주입술, 유리체절제술로 나눌 수 있었으며, 이에 따른 치료 예후는 유의한 차이가 없었다(Table 4).
감염각막염 또는 안내염과 함께 안와연조직염 발생 후 안구적출 여부에 따른 두 군 간의 단변량 분석을 시행하였을 때, logMAR 시력이 2보다 큰 낮은 시력, 5 mmHg 미만의 낮은 안압, 전방축농, 큰 각막 병변이 통계적으로 유의하였다. 다변량분석 시행 시 안구적출, 즉 치료 실패의 위험인자는 전방축농(p=0.036)임을 알 수 있었다(Table 5).
고 찰
안와와 안와사이막앞연조직염은 안와사이막 전방 또는 후방 및 안와뼈 내에 위치한 조직에서 일어나는 염증반응으로, 호전되지 않을 경우 심각한 합병증을 동반할 수 있어 빠른 진단과 즉각적인 처치가 필요하다. 심한 눈꺼풀부종 및 발적, 안구돌출, 안구운동장애 및 통증 등의 대표적인 임상 증상이 있을 시 안와연조직염을 의심할 수 있으며, 보조적으로 컴퓨터단층촬영 또는 자기공명영상촬영을 통해 진단할 수 있다. 외상이나 수술과 같은 직접적인 감염으로 인해 발생할 수 있으며, 패혈증의 환자에서 혈행성으로 전파되거나, 구조적으로 인접한 부비동, 안구 등에서 전파되어 발생할 수 있다.2,4,5,17
본 연구에서는 환자의 초진 시 감염각막염 또는 안내염과 함께 이미 안와 또는 안와사이막앞연조직염이 동반된 경우를 그 대상으로 하였다. 안구내용물제거술을 시행받은 환자 중 임플란트의 노출이 발생하는 위험인자가 안구감염에 의해 시행한 경우, 특히 안와연조직염을 동반한 경우라는 연구가 있을 정도로 그 예후가 매우 불량하다.18 본원에서는 초기 치료로 경험적 전신적 항생제인 ceftizoxime 정맥 주사와 함께 강화 항생제 점안 및 유리체강 내 항생제 주입술을 내원 당일에 바로 시행하였다. 또한 EVS 연구의 가이드라인16에서 초진 시력이 광각 이하의 안내염일 경우 빠른 유리체절제술을 권고하고 있었는데, 본 연구에서는 초진 시력이 광각 이상일지라도 심한 전방염증반응 및 전방축농과 함께 유리체혼탁이 동반된 환자는 유리체절제술까지 시행하였다. 이러한 적극적인 치료에도 불구하고 본 연구에서 40명의 환자 중 6명(15%)만이 안구내용물제거술 없이 치료에 성공하였다. 또한 유리체절제술을 시행받은 9명의 환자 중 2명 만이 안구내용물제거술 없이 전신 및 국소 항생제 투여로 치료에 성공하였다. 치료가 성공한 경우는 감염각막염이 동반되지 않은 경우였다.
안와와 안와사이막앞연조직염의 흔한 원인균으로는 Staphylococcus aureus, Streptococcus spp. 등이 있으며 면역저하 환자에서는 Aspergillus와 같은 진균 또한 원인균이 될 수 있다. 안와연조직염의 치료는 경험적 항생제 정주이며, 이후 배양검사 및 항생제 감수성 결과에 따라 항생제 종류를 변경할 수 있다.2 본 연구에서는 균배양 양성률은 35%로 높지 않은 편이었고 세균감염은 11건, 진균감염은 3건이었고, 26건은 균이 동정되지 않았다. 균이 동정된 경우에는 항생제 감수성검사 결과에 따라 전신 및 국소 항생제를 교체하였으나, 균 동정 여부와 치료 성공과의 연관성은 없었다.
초진 당시 소견 중 치료 실패와 연관 있는 인자는 최대교정시력이 logMAR 2보다 큰 경우, 안압이 5 미만으로 낮은 경우, 각막 병변의 크기가 큰 경우와 전방축농이 있는 경우였다. 최대교정시력이 logMAR 2 초과로 악화된 경우와 전방 축농이 동반된 경우에는 안구염증이 이미 안구의 내부에 파급되어 있다는 것을 반영한 지표이며, 안압이 5 미만으로 낮은 경우는 안구의 전반적인 감염(panophthalmitis)으로 인한 공막 경직(scleral rigidity)이 감소된 경우로 초기의 적극적인 항생제 치료로도 조절이 어려웠을 것으로 판단된다.
그러나 연조직염의 침범 범위는 치료 결과와 유의한 상관관계를 보이지 않았다. 연조직염의 침범 범위보다 본 연구에서 낮은 시력, 낮은 안압, 큰 각막 병변, 전방축농으로 대변되는 안구감염의 상태가 치료 결과에 유의한 영향을 미쳤고, 연조직염은 안구감염에 종속되어 나타난 것으로 생각된다.
또한 여러 인자 중 내인성인 경우와 면역저하 상태는 오히려 통계적으로 유의한 결과를 보이지 않았다. 내인성인 경우 전신적 항생제 정맥 주사, 강화 항생제 점안 및 유리체강 내 항생제 주입술을 시행하더라도 감염원이 인체 내 잔존하여 결국 안구적출을 시행하게 되는, 즉 치료 실패의 불량한 위험인자로 예상하였으나, 본 연구에서는 통계적으로 유의하지 않았다. 내인안내염의 경우 혈액망막장벽이 파괴되어 균주에 안구가 노출되어 있는 상태인데,19 본 연구에서 내인성 요인이 있던 환자들은 혈액배양검사상 Klebsiella pneumoniae와 같은 그람음성균이 검출되었지만 패혈증 기준에 상응하는 전신 컨디션을 가진 환자는 없었고 이에 따라 안구 내 염증이 경하였을 것으로 사료된다. Chae and Lee20의 연구에 따르면 감염원이 패혈증인 경우에만 불량한 시력 예후와 관련이 있었다. 면역저하 상태 또한 내인안내염의 가장 흔한 위험인자이다.19 여러 연구에 따르면 이와 같이 면역저하 상태 환자에서 내인안내염이 발생할 경우 미생물검사에서 진균이 검출되는 경우가 많으며 이렇게 진균에 의한 내인안내염일 경우에는 양안을 침범하는 경우가 많고 시력 예후가 불량한 경우가 많다.21 이에 따라 면역 저하 상태가 치료 실패의 유의한 요인으로 예상되었으나, 본 연구에서는 전체 환자 중 3명만 이에 해당하여 유의한 결과를 보이지 않았다.
본 연구의 한계점으로는 첫 번째, 단일 병원 환자를 대상으로 의무기록을 후향적으로 조사하였다는 점이다. 두 번째, 대상 환자군의 표본 수가 충분하지 않았다는 점이다. 지난 6년간 감염각막염 및 안내염과 동반된 안와와 안와사이막앞연조직염의 발생률이 낮아 본원 기록상 40명의 증례만 기록되었다. 따라서 바이어스의 영향이 있을 수 있어 다변량 분석의 해석에 주의를 요한다. 향후 다기관의 충분한 표본을 대상으로 연구하여 본 연구 결과를 확인하는 것이 필요하겠다. 세 번째, 안와와 안와사이막앞연조직염을 동반하지 않은 안구감염에서의 예후인자를 비교 분석하지 못하였다는 점이다. 마지막으로, 본 연구는 후향적인 의무기록에 근거한 연구로 치료 시작 후 안면부 사진 또는 안와 전산화단층촬영이 시행된 환자 수가 적어 치료 중 호전, 악화의 경과를 정확히 파악하기 어려웠다는 점이다.
본 연구에서는 현재까지 드물게 보고되었던 안구감염과 동반된 안와와 안와사이막앞연조직염의 증례들을 모아 임상 양상 및 치료 결과를 비교 분석하였으며, 치료 실패의 원인을 알아보고자 한 것에 의의가 있다고 할 수 있다. 안구감염과 동반된 안와와 안와연조직염 환자에서 치료 실패율, 즉 안구적출의 비율은 85%로 매우 높았다. 초진 당시 낮은 최대교정시력, 낮은 안압, 큰 각막 병변과 긴 치료 시작까지의 기간이 치료 실패와 관련이 있었으며, 특히 전방 축농이 치료 실패의 가장 유의한 위험인자였다. 따라서 본 연구의 결과를 기반으로 초진 시 이러한 위험 요인이 있는 환자들에게는 불량한 예후에 대한 고지와 적극적인 치료가 필요할 것으로 보인다.
Notes
Conflicts of Interest
The authors have no conflicts to disclose.
References
Biography
김현지 / Hyun Jee Kim
전남대학교 의과대학 안과학교실
Department of Ophthalmology, Chonnam National University Medical School