샤임플러그사진기를 이용한 덧눈꺼풀 교정술 전⋅후 각막난시 비교
Comparing Changes in Corneal Astigmatism Using Scheimpflug Camera after Epiblepharon Correction Surgery
Article information
Abstract
목적
덧눈꺼풀 교정술 후 각막난시의 변화에 대하여 샤임플러그사진기를 이용해 전면 및 후면 각막난시를 비교한 사례가 없어 새로운 방법을 이용하여 각막난시의 변화에 대해 알아보고자 한다.
대상과 방법
2019년 4월부터 2020년 6월까지 아래 덧눈꺼풀 교정술을 시행한 24명의 환아, 48안을 대상으로 7세 미만, 7세 이상으로 구분하여 최대교정시력을 비교하고, 수술 전․후 샤임플러그사진기(Pentacam®; Oculus, Wetzlar, Germany)를 이용해 각막 전․후면 각막난시를 측정하여 난시의 변화 값을 비교하였다.
결과
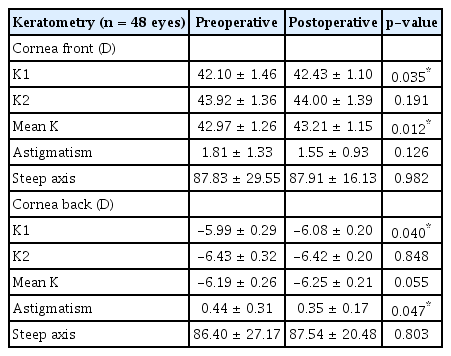
수술 전․후 연령에 따른 최대교정시력의 차이는 없었다. 샤임플러그사진기를 이용한 각막난시의 비교에서 각막 전면의 편평한 축의 각막곡률(flat keratometry) 및 평균 각막곡률(mean keratometry)은 각각 42.10 ± 1.46 D에서 42.43 ± 1.10 D로, 42.97 ± 1.26 D에서 43.21 ± 1.15 D로 술 후 유의한 차이(p=0.035, p=0.012)를 보였고 각막 후면의 난시량은 0.44 ± 0.31 D에서 0.35 ± 0.17 D로 술 후 유의한 변화를 나타내었다(p=0.047). 반면 가파른 축의 각막곡률(steep keratometry)과 각막 전면 난시량의 차이는 없었다 (p=0.191, p=0.126).
결론
아래 덧눈꺼풀 교정술 후 각막 전면 편평한 축의 각막곡률 및 평균 각막곡률의 변화를 보였으며 각막 후면 난시 감소를 확인할 수 있었다.
Trans Abstract
Purpose
To evaluate the changes in corneal astigmatism before and after epiblepharon correction surgery with a Scheimpflug camera.
Methods
From April, 2019, to June, 2020, 48 eyes of 24 patients underwent epiblepharon correction surgery. The patients were divided into two subgroups by age and their best corrected visual acuity (BCVA) and corneal anterior and posterior astigmatism were compared before and after correction surgery.
Results
There was no difference in BCVA after the correction surgery. To assess the changes in the keratometric value and astigmatism after epiblepharon surgery, a Scheimpflug camera was used. The anterior flat and mean keratometry changed from 42.10 ± 1.46 to 42.43 ± 1.10 D (p = 0.035) and from 42.97 ± 1.26 to 43.21 ± 1.15 D (p = 0.012), respectively, while the posterior corneal astigmatism changed from 0.44 ± 0.31 to 0.35 ± 0.17 D (p = 0.047). There were no significant changes in steep keratometry (p = 0.191) or anterior corneal astigmatism (p = 0.126).
Conclusions
There were significant changes after epiblepharon correction surgery in anterior keratometry reading and posterior corneal astigmatism.
덧눈꺼풀은 동양인 소아에서 주로 아래눈꺼풀에 국한되어 양측성으로 나타나는 선천 눈꺼풀 질환으로[1], 아래눈꺼풀당김기의 발달 이상으로 인해 아래눈꺼풀당김기가 피부와 눈둘레근에 붙지 않은 경우 혹은 눈꺼풀판앞둘레근 앞부분이 눈꺼풀 테두리에 너무 가깝게 연접하여 눈꺼풀판 앞에 위치한 근육과 피부의 비대로 인해 발생하는 것으로 알려져 있다[2]. 시간이 지남에 따라 얼굴 골격의 변화 및 피부와 근육의 성장으로 증상이 자연적으로 호전되어 수술적 치료를 요하지 않는 경우도 있으나[1-3], 덧눈꺼풀로 인해 이차적인 시력 저하 및 각막난시가 발생한다는 가정하, 조기에 수술적 치료를 시행하는 것의 유용성에 대하여 다양한 연구가 진행되었다[1,3,4].
덧눈꺼풀 교정술의 전․후 비교를 위해 교정시력, 굴절력, 각막난시, 각막곡률 등 다양한 척도를 이용하여 연구가 진행되었으나 술 후 통계적으로 의미 있는 각막난시의 변화[5,6] 및 시력의 변화[4,6]를 보고한 연구가 있는 반면, 수술 전․후의 시력 및 난시 값에 변화가 없다[1,4,7,8]는 연구도 있다.
이에 본 연구에서는 샤임플러그사진기(Pentacam®; Oculus, Wetzlar, Germany)를 이용해 기존 연구에서 사용되었던 slit based camera에 비해 정확한 각막 주변부의 각막 지형도를 획득[9]하여 보다 정확한 덧눈꺼풀 교정술 전․후 난시 및 각막곡률의 비교를 시행하고자 하였다.
또한 샤임플러그사진기를 이용한 덧눈꺼풀 교정술 전․후의 각막 전면 및 후면 난시와 곡률 변화에 대한 연구는 국내에 보고된 바 없어 처음으로 Pentacam® (Oculus)을 이용한 덧눈꺼풀 환아의 각막 전면 및 후면 난시와 각막곡률 비교를 진행하고자 하였다.
본 연구는 임상시험심사위원회(Institutional Review Board, IRB)의 승인을 받은 후 진행하였다(IRB 승인 번호: KC21RASI0676).
대상과 방법
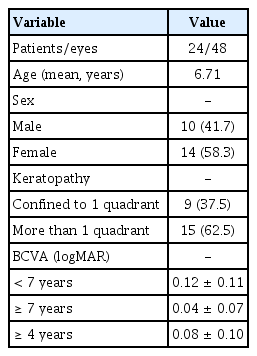
2019년 4월부터 2020년 6월까지 2명의 술자(K.S.E, K.J.H)에 의해 덧눈꺼풀 교정술을 시행 받은 24명의 환아, 48안을 대상으로 의무기록을 바탕으로 한 후향적 연구를 진행하였다. 수술 당시 연령, 성별, 시력, 굴절력 및 각막난시에 대한 자료를 수집하였으며, 해당 기간에 덧눈꺼풀 수술을 받았으나 술 전의 시력 측정이 불가한 경우, 눈꺼풀 수술의 과거력이 있는 경우, 수술 시 위눈꺼풀 수술을 동시에 시행한 경우, 술 후 각막난시 측정 값이 없는 경우는 대상에서 제외하였다. 대상자를 7세 미만, 7세 이상 두 군으로 나누어 연령별로 수술 전․후의 각막곡률 및 난시의 변화를 비교하였으며 세극등현미경검사 및 플루오레세인 염색(fluorescein paper, Haag-Streit, Switzerland)을 통하여 아래 속눈썹이 각막에 닿아 발생한 각막 표면의 상처 유무를 확인한 후 각막을 4사분면으로 나누어 1사분면에 국한되어 있는 경우와 2사분면 이상 각막염이 나타난 경우로 분류하여 표기하고 두 그룹 간의 수술 전․후 각막곡률 및 난시의 차이를 비교하였다. 표층점상각막염이 있는 환아에서 윤활 작용을 하는 인공누액을 점안하였음에도 호전이 없는 경우 수술적 치료를 진행하였다.
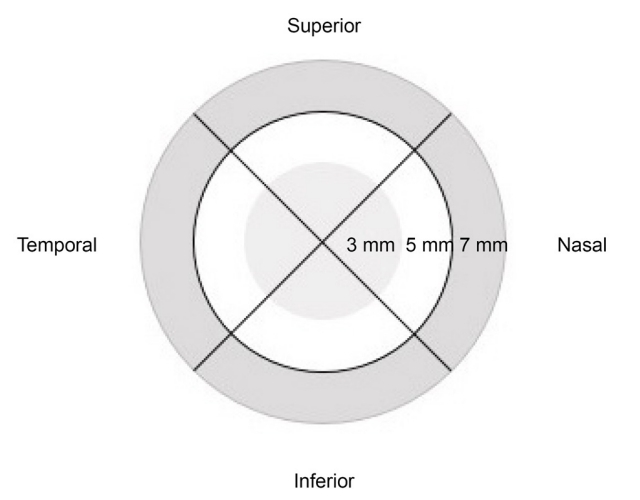
술 전 검사로 최대교정시력을 측정하였으며, 본 논문에서는 logMAR를 이용하여 표기하였다. 각막 굴절률은 산동되지 않은 상태에서 자동굴절검사기(RK-F2, Canon, Tokyo, Japan)를 이용해 측정하였다. 각막난시는 술 전 및 술 후 3개월째 Pentacam® 의 axial curvature map을 이용해 각막 정점으로부터 직경의 합이 8 mm 되는 지점의 각막 전면․후면 각막곡률 및 난시 정도를 측정하였으며, axial curvature map을 이용하여 정점으로부터 상측․하측․이측․비측으로 각각 3 mm, 5 mm, 7 mm 되는 지점의 각막곡률을 확인하였다(Fig. 1). Pentacam® 으로 측정한 전면 곡률의 난시축이 180º 에서 ± 20º 내인 경우를 직난시, 난시축이 90º 에서 ± 20º 내인 경우를 도난시로 정의하고 직난시, 도난시에 모두 해당하지 않는 경우를 사난시로 정의하였다[1].
수술은 모든 환아에 대하여 전신마취하 진행되었다. 아래눈꺼풀 속눈썹의 방향을 확인하며 제거할 피부와 근육의 너비를 결정하고 아래눈꺼풀 피부에 초승달 모양의 절개선을 그린 후 속눈썹의 방향을 확인하며 절개선을 따라 피부와 눈둘레근을 제거하였다. 흡수사(Vicryl #6-0, Ethicon Inc., Somerville, NJ, USA)를 이용해 피하조직을 아래눈꺼풀판에 고정시킨 후 빠른 흡수사(Vicryl Rapide, Ethicon Inc., Somerville, NJ, USA)를 이용해 피부 봉합을 시행하였다.
수술 전․후의 각막난시 변화 비교를 위해 통계는 SPSS version 21.0 (IBM SPSS, Armonk, NY, USA)의 paired t-test를 사용하였으며 유의수준(p-value)이 0.05 이하일 때 유의한 값으로 산정하였다.
결 과
24명의 대상자, 48안의 평균 술 전 굴절률은 spherical 0.23 ± 1.58 D (mean ± SD), cylinder -1.30 ± 1.03 D (mean ± SD)였다.
참가자를 7세 미만, 7세 이상 두 군으로 나누었을 때 각 군은 12명, 24안으로 두 군 간의 인원수 차이는 없었다. 최대 교정시력을 logMAR로 측정하였을 때 7세 미만 군의 최대 교정시력은 술 전 0.14 ± 0.12, 술 후 0.15 ± 0.14 (p=0.713)로 유의한 차이를 보이지 않았으며, 7세 이상 군에서도 0.03 ± 0.06, 술 후 0.04 ± 0.10 (p=0.813)으로 수술 전․후 최대교정시력의 차이는 없었다(Table 1). 연령 구분 없이 전체 참가자를 대상으로 최대교정시력을 비교하였을 때 역시 술 전 0.08 ± 0.11, 술 후 0.09 ± 0.13 (p=0.659)로 유의한 변화는 없었다(Table 1).
Pentacam® 을 이용하여 난시축을 비교한 결과, 술 전 72.9%에서 직난시를 가지고 있었으며 도난시와 사난시는 각각 8.3%, 18.8%로 확인되었다. 술 후 직난시를 나타낸 환아의 비율은 85.4%로 증가하였고, 사난시는 14.6%로 감소하였으며, 도난시는 모두 직난시로 난시 축의 변화를 보였다(Table 2). 각막 전면 난시에서는 편평한 축의 각막곡률 (flat keratometry, K1) 및 평균 각막곡률(mean keratometry)이 각각 수술 전 42.10 ± 1.46 D, 42.97 ± 1.26 D에서 수술 후 42.43 ± 1.10 D, 43.21 ± 1.15 D로 통계적으로 유의한 증가를 보였다(Table 3). 난시축은 수술 전․후의 차이가 없었다(p=0.982). 각막 전면 난시량은 술 전 1.81 ± 1.33 D에서 술 후 1.55 ± 0.93 D로 감소하는 경향성을 나타내었으나 p=0.126으로 통계적인 의미를 갖지 못하였으며, 각막 후면 난시의 경우 각막 전면 난시와 마찬가지로 편평한 축의 각막곡률이 술 전 -5.99 ± 0.29 D에서 술 후 -6.08 ± 0.20 D로 유의한 변화를 보였다(p=0.040). 이외 가파른 축의 각막곡률, 평균 각막곡률, 각막난시량은 유의한 변화를 나타내지 않았다(p=0.848, p=0.055, p=0.803) (Table 3).
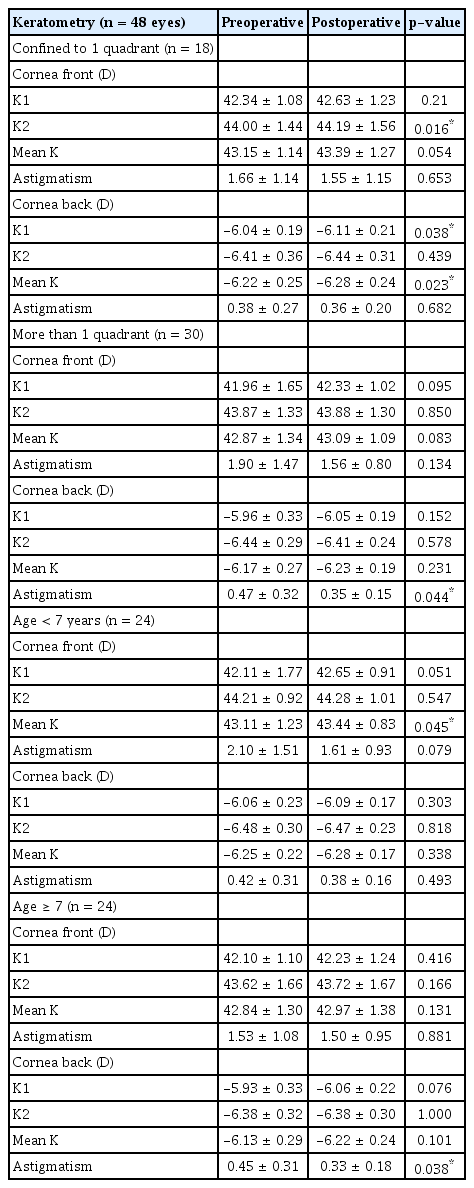
각막염의 정도에 따라 각막염이 1사분면에 국한되어 있는 경우와 2사분면 이상인 경우로 나누었을 때, 술 전 각막염의 정도에 관계없이 수술 후 모든 환아에서 각막염은 호전되었다. 1사분면에 각막염이 국한되어 있는 군에서는 각막 전면의 가파른 축의 각막곡률이 수술 전 44.00 ± 1.44 D에서 수술 후 44.19 ± 1.56 D로 증가하였으며(p=0.016), 각막 후면에서는 편평한 축의 각막곡률의 증가를 확인할 수 있었다(p=0.038). 2사분면 이상에서 각막염이 나타난 환아의 경우 수술 전․후 각막곡률의 차이는 없었다(Table 4). 각막 난시는 2사분면 이상에서 각막염이 나타난 군의 각막 후면 난시가 0.47 ± 0.32 D에서 0.35 ± 0.15 D로 감소한 것을 확인할 수 있었다(p=0.044) (Table 4).
Differences between two groups according to levels of keratopathy; changes in the corneal refractive power with astigmatism
환아를 7세 미만, 7세 이상 두 군으로 나누어 비교하였을 때, 7세 미만 군에서 각막 전면의 평균 각막곡률이 43.11 ± 1.23 D에서 43.44 ± 0.83 D로 증가하였으며(p=0.045), 7세 이상 군에서는 각막 후면의 난시량에서 수술 전․후에 통계적으로 유의한 차이를 나타내었다(p=0.038) (Table 4).
Pentacam® 4 maps selective mode의 axial curvature map 을 이용하여 각막 중심으로부터 각각 3 mm, 5 mm, 7 mm 에서 각막곡률을 측정했을 때, 3 mm에서는 이측, 5 mm, 7 mm에서는 상측으로 술 후 유의하게 각막곡률이 증가하는 경향성을 보였다(p=0.024, p=0.004, p=0.039) (Table 5).
고 찰
소아에서 나타나는 눈부심, 눈비빔, 잦은 눈 깜박임의 원인 중 하나로 알려져 있는 덧눈꺼풀은 불편함을 표현하지 못하는 아이들에게서 간과하기 쉬운 질환이다[1,2]. 적절한 치료 없이 방치될 경우 지속된 각막 상처로 인하여 각막염이 발생할 수 있으며 이는 시력저하 및 각막난시의 악화에 영향을 줄 수 있다고 알려져 있다[1-6].
각막 전면 곡률 및 난시는 눈꺼풀이 각막 표면에 닿아 직접 영향을 줌으로써 덧눈꺼풀과 같은 눈꺼풀 질환이 있을 때 변할 것으로 예상할 수 있으나 각막 후면의 경우 직접적인 영향을 받지 않기 때문에 지금까지 눈꺼풀과 관련되어 각막 후면의 변화에 대한 연구는 많이 이루어지지 않았다. 최근 Yamamoto et al [10]은 위눈꺼풀 수술 후에 각막 후면의 난시가 감소한다고 보고하였으며, 앞서 언급했듯이 각막 후면은 눈꺼풀에 의해 직접적인 영향을 받지 않기 때문에 간접적인 눈꺼풀 압력에 의해 변화했을 것으로 추론하였다. 동일한 기전으로 덧눈꺼풀 환아에서 눈둘레근의 비후로 인해 각막에 압력이 가해졌을 때 기계적인 힘에 의해 각막 후면부 변화가 동반될 것으로 예상할 수 있으며[11], 본 연구에서도 위 연구의 결과와 동일하게 술 후 각막 후면부의 난시가 0.44 D에서 0.35 D로 유의하게 감소한 것을 확인할 수 있었다. 각막 후면 값의 측정 의의는 각막 후면의 초기 변화가 전면의 변화보다 먼저 나타나며 각막 전면․후면의 구면렌즈대응치, 규칙난시 그리고 고위수차가 양의 상관관계를 가진다고 다수의 연구에서 보고된 바 있어 각막의 구조적인 변화를 기계를 이용해 조기에 확인할 수 있다는 데 있다[10]. 또한 각막 후면 난시가 시력의 질적인 측면에 미치는 영향에 대해 많은 연구가 진행되고 있는 바, 눈꺼풀이 각막 후면 난시에 간접적으로 미치는 영향은 간과할 수 없으며 Pentacam® 은 주변부 각막 질환의 연구를 하는 데 큰 도움을 주고 각막 후면을 정확하게 측정할 수 있다[7,12]는 장점이 있어서 본 연구에 사용되었다.
덧눈꺼풀에서는 비후된 눈둘레근에 의해 각막이 수직 방향으로 힘을 받아 직난시를 나타내는 환자의 비율이 높으며 특히 주변부는 편평해지고 중심부가 가파르게 변하게 된다[13]. 이를 토대로 술 후 각막에 가해지는 장력이 감소하게 되면 각막 주변부 및 중심부의 난시축 및 각막곡률에 변화가 있을 것으로 예측하고 각막 중심으로부터 3 mm, 5 mm, 7 mm까지의 거리를 각각 각막 중심부․중심옆․변연부로 가정하고 각 구간에서 술 전․후의 각막곡률을 측정하였다. 또한 눈꺼풀에 의해 수직 방향으로 힘을 받았을 때 수직 및 수평 방향에서 변화되는 각막곡률이 다를 것으로 예측되는 바, 이에 대한 분석을 위하여 각막을 상․하․이․비측으로 나누고 각 구역에서 각막곡률의 변화를 측정하였다. 본 논문 이전에 발표되었던 연구 결과를 보자면 덧눈꺼풀 수술 후직난시에서 도난시로 난시축의 변화를 보였고 평균 각막곡률은 감소하는 추세를 나타내었으며 각막 중심으로부터 5 mm 거리에서는 술 후 차이가 없었으나 3 mm 거리에서는 유의한 각막곡률의 변화가 나타남을 보고한 바 있다[5,13]. 이전 연구와 달리 저자들은 각막 중심으로부터 3 mm 이측, 5 mm․ 7 mm 상측에서 통계적으로 유의한 각막 전면 곡률의 증가 소견을 확인할 수 있었으며 술 후 대부분 직난시를 나타내었다(Table 2, 5). 이러한 결과가 도출된 원인은 다음과 같다. 첫째, Pentacam® 은 민감도가 높아 각막상피가 좋지 않은 환자, 심한 안구건조증을 앓고 있는 환자에서 부정확한 각막곡률 및 각막난시 값을 나타내기 때문에 본 연구의 대상자들과 같이 덧눈꺼풀로 인한 표층점상각막염으로 각막 상피가 좋지 않은 경우 결과가 부정확하게 도출될 수 있다는 한계를 가지며, 측정 시간이 다른 장비들에 비해 상대적 으로 길어 아이들의 경우 정확한 측정 값을 얻기까지 주시를 유지하기 어려워 측정 값이 부정확했을 가능성을 생각해 볼 수 있다[14]. 둘째, 덧눈꺼풀로 인해 각막에 수직 방향으로 가해지던 힘이 술 후 감소하게 되면 수직 방향의 각막 곡률의 변화가 더 저명하게 나타나게 된다[5]. 이에 저자들은 상측 및 하측에서 유의한 각막곡률 변화를 나타낼 것으로 예측하였으나 결과적으로 상측에서만 통계적으로 유의한 각막곡률의 변화가 관찰되었고, 아이들의 경우 검사 협조도 저하로 Pentacam® 촬영 시 위눈꺼풀을 들고 검사를 하는 경우가 많아 이로 인한 기계적인 힘이 더해졌기 때문으로 사료된다.
현재까지 덧눈꺼풀 수술로 인한 중심부 각막곡률의 변화에 대한 보고는 다수 이루어졌으나 주변부 변화에 대한 보고는 없었으며, 각막 주변부가 중심시력에 미치는 영향은 크지 않지만 시축에서 벗어난 광학 수차에 영향을 줌으로써 시력의 질에 영향을 끼치게 되고, 이는 특히 시력 발달이 이루어지는 유소년기에 중요하기 때문에 저자들은 주변부 각막 변화에 대해 알아보고자 하였다. 먼저 각막염의 정도에 따라 술 전 각막염이 1사분면에 국한되어 있는 군과 2사분면 이상인 군으로 나누어 변화를 살펴보았을 때, 두 군 모두 술 후에 각막염은 호전되었고, 각막염의 분포가 2사분면 이상인 군의 경우 술 후 통계적으로 유의한 각막 후면 난시의 감소를 보였다. 두 군 모두 통계적으로 유의한 각막 전면 난시의 변화는 없었다. 각막곡률에 대해서는 각막염이 1사분면에 국한된 군에서만 통계적으로 유의한 변화가 관찰되었으나, 술 후 각막곡률이 증가하는 양상으로 나타났다. 각막염이 심했던 군에서 각막염 호전 후에 유의한 각막 전면 곡률의 변화를 보일 것으로 예측하였으나 오히려 각막염이 상대적으로 경미했던 군에서 수술 전․후 각막곡률의 차이가 뚜렷하게 나타났고, 앞서 언급했듯이 Pentacam® 의 경우 높은 민감도로 인해 각막 표면이 좋지 않을 경우 부정확한 각막곡률 측정치를 나타낼 수 있어 추가적인 연구가 필요할 것으로 보인다. 다만 Lee et al [7]에 의하면 각막염의 정도에 따른 덧눈꺼풀 술 후 1개월 및 3개월째 고위수차가 변화 정도의 차이가 없어, 덧눈꺼풀로 인해 발생하는 각막염의 정도에 따른 전면 곡률의 차이 또한 없을 수 있겠다.
Shih and Huang [1]은 연령에 따라 환아를 분류하고 4-7세 군에서 술 전 각막난시의 비율이 높음을 보고하였고, Gwiazda et al [15]은 출생 후 각막난시는 1 D 이상으로 만 6세까지 가파르게 감소하며 이후 10세까지 완만한 곡선을 유지하다가 다시 점차 증가하는 경향성을 나타낸다고 하였다. 이에 본 논문에서는 술 전 나이를 기준으로 7세 미만, 7세 이상의 두 군으로 나누어 수술 전․후 각막난시 및 각막곡률을 비교하였으며 7세 미만 군에서는 통계적으로 유의하게 각막 전면 곡률이 증가하는 경향성을 보였고, 7세 이상 군에서는 각막 후면 난시의 감소를 보였다. 본 연구의 결과는 Shih and Huang [1] 및 Preechawai et al [8]이 보고한 덧눈꺼풀 교정술 후 각막 전면 난시의 변화가 없다는 결론과 일치하며, Yang et al [4]이 보고한 술 후 각막난시의 변화에 수술 시 대상의 연령, 즉 술 전 각막난시의 정도가 술 후 결과에 영향을 주지 않는다는 연구 결과를 뒷받침하는 것으로 보인다.
근시 인구가 많은 우리나라에서 소아의 시력 발달 및 시력의 질을 향상시키기 위한 관심은 점차 높아지고 있으며, 이러한 측면에서 덧눈꺼풀 교정술이 시력의 질과 관련되어 있다는 것에 대해 알아보고자 하였다. 특히 각막 후면에 대한 연구를 통해 이전 진행되었던 연구들에 비해 질적인 측면에 무게를 두었다. 결과적으로 술 전․후 유의한 시력 차이를 나타내지는 않았으나, 술 후 통계적으로 유의한 각막 후면 난시의 감소를 보여 시력의 질을 개선함에 있어서 조기에 덧눈꺼풀 수술을 진행하는 것이 시력의 질을 높이는 데 도움이 될 것으로 사료된다. 하지만 현재까지 진행된 다수의 연구와 마찬가지로 본 논문도 정상 환아와 비교하여 연구를 진행하지 못한 대조군의 부재라는 한계를 가진다. Kim et al [16]에 의하면, 눈꺼풀 수술 후 초기 각막곡률의 증가는 술 후 눈꺼풀 부기 등으로 인해 나타날 수 있어 장기간 경과 관찰이 필요하다. 본 연구에서 보인 술 후 각막 전면의 평균 각막곡률 및 편평한 축의 각막곡률 증가 또한, 수술일로부터 수술 후 Pentacam® 촬영까지의 기간이 84.54 일로, 다른 연구에 비해 상대적으로 짧은 추적 관찰 기간을 가져 이로 인해 다른 결과가 도출되었을 가능성이 있다. 따라서 추후 샤임플러그사진기를 이용한 후속 연구 시행 시 3개월 이상의 추적 관찰 기간을 두고 각막난시 및 각막곡률의 변화 양상을 지켜보아야 하며, 자동굴절검사기 혹은 IOL Master optical biometer (Carl Zeiss Meditec AG, Jena, Germany) 등 추가적인 검사를 이용하여 보다 정확한 덧눈꺼풀 술 전․후의 각막난시 및 각막곡률 변화에 대한 고찰이 필요하겠다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
이지혜 / Ji Hye Lee
가톨릭대학교 의과대학 서울성모병원 안과 및 시과학교실
Department of Ophthalmology & Visual Science, Seoul St. Mary’s Hospital, College of Medicine, The Catholic University of Korea