 |
 |
| J Korean Ophthalmol Soc > Volume 63(1); 2022 > Article |
|
국문초록
증례요약
좌안 홍채각막내피증후군을 동반한 62세 남자 환자에서 데스메막박리 자동각막내피층판이식술을 시행하였다. 수술 중 시야 확보를 위해 각막상피를 15번 블레이드로 제거했고, 내피 이식편을 전방 내 삽입하기 전 3군데 각막 통기 절개를 시행하였다. 술 후 1주째 각막상피는 재생되었으나 2주째 상피가 분리되어 느슨한 상피를 제거한 후 치료콘택트렌즈를 착용하였다. 이후 반복적 상피 제거, 치료콘택트렌즈 착용, 5% 염화나트륨 및 자가혈청안약 점안, 독시사이클린, 스테로이드, 발라시클로버 복용에도 불구하고 호전되지 않았고, 이후 3차례의 전부 각막기질천자를 시행하여 8주째 각막상피가 유착되었다. 10주째 각막진무름은 더 이상 관찰되지 않았으나 급성 거부 반응이 발생하여 면역억제치료 후 호전되었다. 술 후 1년째 백내장수술 시행 후 교정 시력은 0.8이었다.
ABSTRACT
Purpose
To report a case of refractory recurrent corneal erosion that occurred after Descemet’s stripping automated endothelial keratoplasty (DSAEK) in iridocorneal endothelial syndrome.
Case summary
A 62-year-old male patient with iridocorneal endothelial syndrome planned to undergo ultrathin DSAEK. At the surgery, corneal epithelial debridement was performed using a No. 15 blade to enhance the surgical field visibility. Three corneal venting incisions were made before graft insertion in the recipient eye. The corneal epithelium was healed at postoperative 1 week. However, the epithelium detached at 2 weeks postoperatively. The loosened epithelium was peeled off, and a therapeutic bandage contact lens was applied. Thereafter, the corneal epithelial detachment did not improve, despite repeated corneal epithelial debridement, prolonged therapeutic bandage contact lens wear, applications of 5% sodium chloride eyedrops and autoserum eyedrops, and intake of doxycycline, steroids, and valaciclovir. Anterior stromal puncture was performed three times, and the corneal epithelium eventually attached at postoperative 8 weeks. Although recurrent corneal erosion was not observed at postoperative 10 weeks, acute graft rejection occurred but improved with immunosuppressive treatment. The corrected visual acuity was 0.8 after cataract surgery, which was performed at 1 year after DSAEK.
반복각막진무름(recurrent corneal erosion)은 각막상피의 부착 복합체(anchoring complex)의 약화로 인한 결합력 저하로 일상적인 자극에도 빈번히 발생하는 각막미란과 이에 따른 극심한 불편감을 특징으로 하는 질환이다[1]. 주로 외상에 의한 바닥막(basement membrane) 손상 후 발생하며 각막이상증을 비롯한 다양한 각막질환 역시 바닥막의 기능저하와 이에 따른 상피 탈락을 유발하는 것으로 알려져 있다[1]. 안과적 수술 후에도 발생할 수 있는데, 엑시머레이저 굴절교정각막절제술(photorefractive keratectomy), 라식수술(laser in situ keratomileusis), 치료레이저각막절제술(phototherapeutic keratectomy) 등의 각막굴절수술 이후나 유리체절제술 때 안저를 보다 선명하게 관찰하기 위한 목적으로 시행하는 각막상피 제거(corneal epithelial debridement) 이후에도 반복각막진무름이 발생할 수 있다고 보고된 바 있었다[2,3]. 따라서 수술 후 반복각막진무름의 발생을 예방하기 위해 수술 중 각막상피의 손상을 최소화하는 것이 중요하다고 할 수 있다[2].
반복각막진무름은 여러 치료법이 알려져 있다. 쉽게 시도해볼 수 있는 방법으로는 느슨해진 각막상피를 벗겨낸 후 건강한 테두리에서부터 회복되도록 기다리는 방법이 있으며, 이외 다이아몬드 버(diamond burr)를 이용한 보우만막 연마(polishing), 주사침이나 야그레이저를 이용한 전부 각막기질천자(anterior stromal puncture), 치료적 레이저각막절제술 등이 있다[3].
본 증례에서는 홍채각막내피증후군(iridocorneal endothelial syndrome)으로 만성적인 각막부종 및 각막상피의 소낭포들(microcysts)이 관찰되던 환자에서 기계적 각막상피 제거와 통기 절개(venting incision)를 동반 시행한 데스메막박리 자동각막내피층판이식술(Descemet stripping automated endothelial keratoplasty, DSAEK) 이후 반복각막진무름이 발생하였고, 약물 치료들에 불응하여 이후 3차례의 전부 각막기질천자 후 호전된 증례를 보고하고자 한다.
좌안 특발성 홍채 위축(essential iris atrophy) 아형의 홍채각막내피증후군에 속발한 수포각막병증으로 진단받은 62세 남자 환자가 5% 염화나트륨 안약(Muro 128®, Bausch & Lomb, Tampa, FL, USA)을 점안하면서 수년간 본원 경과 관찰하던 중 지속적인 시력저하로 좌안 데스메막박리 자동 각막내피층판이식술을 계획하였다. 수술 전 교정시력 우안 1.0, 좌안 0.125였고, 좌안 안압은 12 mmHg였다. 경면현미경상 내피세포 밀도는 우안 2,456개/mm2, 좌안 1,398개/mm2, 좌안 중심각막두께는 614 μm였다. 세극등현미경검사상 좌안 미만성 각막기질부종과 각막상피의 심한 소낭포성 변화들이 관찰되었고, 이측 홍채 앞유착, 이비측 주변부 홍채의 위축, 동공 편위가 동반되어 있었다(Fig. 1). 양안 모두 백내장 중증도는 The Lens Opacities Classification System (LOCS) III 기준하 N2 등급이었다. 이외 우안은 이상 소견은 관찰되지 않았다.
해외 안은행(Eversight, Ann Arbor, MI, USA)에서 90 µm 두께로 이식편을 미리 재단한 각막을 이용하여 전신마취하 울트라씬 데스메막박리 자동내피층판이식(ultrathin DSAEK)을 시행하였다. 먼저 시야 확보를 위해 수여자의 각막상피를 15번 블레이드로 벗겨낸 후(Fig. 2A, B) 이측 주변부 각막에 주절개창을 만들었고, 5시, 9시, 10시 방향에는 보조 절개창을 만들었다. 직경 8 mm의 원형 모양으로 수여자 데스메막을 벗겨내어 제거한 후 시축에서 벗어난 세 군데에 통기 절개(venting incision)를 시행하였다(Fig. 2C). 진공 각막펀치(Barron vacuum donor cornea punch, Katena, Parsippany, NJ, USA)로 공여자 각막을 직경 7.75 mm로 절제한 후 내피 이식편을 평형염류용액을 이용하여 각막으로부터 분리하였고, 내피를 위로 가게 하여 CORONET® EndoGlideTM (Network Medical Products Ltd., Ripon, UK)에 위치시킨 후 내피가 아래로 향하게 하여 CORONET® EndoGlideTM (Network Medical Products Ltd.)를 수여자의 전방으로 삽입하고, 보조절개창을 통해 CORONET® Tan EndoGlide™ Placement (Network Medical Products Ltd.) 집게를 이용하여 이식편을 전방 내로 꺼내 중심에 위치시켰다. 전방 내 공기를 완전히 주입하여 20분간 이식편이 부착될 수 있도록 하였으며 주 절개창과 보조 절개창 모두 10번 나일론 단속 봉합하였다. 통기 절개창을 통해 더 이상의 액체가 배출되지 않는 것을 확인한 후 치료콘택트렌즈(therapeutic bandage contact lens; PureVision 2, Bausch & Lomb, Rochester, NY, USA)를 착용 후 수술을 종료하였다.
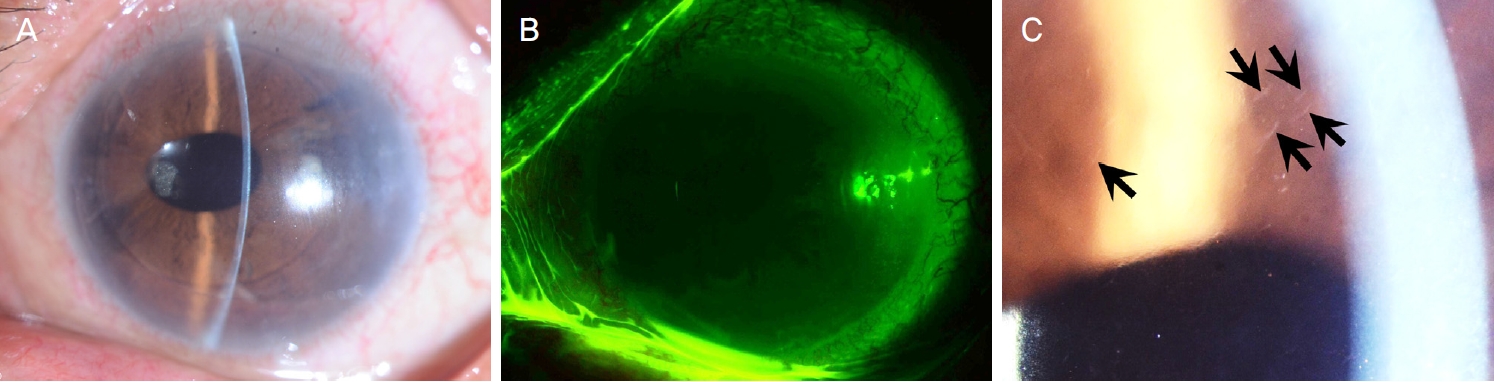
술 후 1일째부터 좌안 0.5% moxifloxacin (Vigamox, Alcon, Fort Worth, TX, USA) 하루 4회, 무보존제 1% 프레드니솔론(Predbell, Chong Kun Dang pharmaceutical Corp., Seoul, Korea) 하루 6회 점안 시작하였으며, 경구 프레드니솔론을 30 mg씩 하루 1회 1주간 복용하고 이후 2주간 20 mg, 10 mg으로 1주 간격으로 감량하였다. 술 후 1일째 전안부빛간섭단층촬영상 이식편 분리 없이 각막에 잘 유착되었다. 술 후 1주째 중심각막두께는 715 µm (수여자 각막두께 551 µm, 이식편 두께 164 µm)였고 비록 상피는 완전히 유착되지 않았으나 상피 결손이 거의 소실되어(Fig. 3A, B) 치료콘택트렌즈 착용을 중단하였고 5% 염화나트륨 안약 하루 4회 점안 시작하였다. 술 후 2주째 중심각막두께는 793 µm였고, 심한 눈물 흘림을 호소하였으며 각막상피의 결손은 없으나 상피가 기질로부터 심하게 분리되어 있어 스폰지(Weck cel® sponge, BVI, Waltham, MA, USA)로 상피를 벗겨내고 치료콘택트렌즈를 재착용하였다. 술 후 3주째 중심각막두께는 710 µm (수여자 각막두께 556 µm, 이식편 두께 154 µm), 각막내피세포 밀도는 1,364개/mm2였다. 이때 각막상피는 다시 분리되었고, 하측부 각막에는 상피의 수포성 병변이 발생하여 분리된 상피를 다시 벗겨내고 이후 치료콘택트렌즈 착용을 유지하였으며, 경구 독시사이클린 100 mg씩 하루 2회 2주간 복용하고 20% 자가혈청안약을 점안하기 시작하였다. 술 후 4주째 각막상피가 유착되지 않아(Fig. 3C, D) 각막상피를 다시 벗겨낸 후 중심을 제외한 각막에 27게이지 주사침을 이용하여 전부 각막기질천자를 시행하였고, 경구 프레드니솔론을 다시 복용하기 시작하였으며 5% 염화나트륨 안약은 중단하였다. 단순포진각막염 가능성을 배제하기 위해 눈물에서 단순포진바이러스에 대한 효소연쇄 반응(polymerase chain reaction)을 시행하였고 결과는 음성이었으나, 위음성 가능성을 염두에 두고 경험적으로 경구 발라시클로버 500 mg씩 하루 2회 복용, 0.15% 간시클로버(ganciclovir, Virgan®, Thea, Clemont-Ferrand, France)를 하루 2회 점안 시작하였다. 술 후 5주째 각막상피가 여전히 유착되지 않아서 각막 중심부를 포함한 각막 전 범위에 전부 각막기질천자를 2번째 시행하였다. 술 후 6주째 중심각막두께는 679 µm (수여자 각막두께 551 µm, 이식편 두께 158 µm)였고, 각막상피가 유착되지 않아 3번째 전부 각막기질천자를 시행하였다(Fig. 3E, F). 본 증례에서 반복적으로 발생한 각막진무름은 미만성으로 발생하였고 그중 이측부에 보다 더 심하게 발생하였으며, 수술 중 시행한 통기 절개 부위에 국한하여 발생하지는 않았다. 술 후 8주째 상피 소수포들은 일부 남아있었으나 상피의 추가 분리 없이잘 유착되어(Fig. 3G, H) 치료콘택트렌즈 착용은 중단하였고 좌안 교정시력은 0.25였다. 술 후 10주째, 각막상피 분리는 없었으나 결막충혈과 더불어 각막내피 침착물과 이측부 각막상피에 소수포들이 보였고, 교정시력은 0.2로 떨어졌으며 좌안 중심각막두께는 술 후 6주째의 679 μm 대비 크기 증가한 827 μm로 증가하였다. 각막내피세포 밀도 역시 962개/mm2로 감소하였다. 이에 이식 후 급성 거부반응으로 판단하여 무보존제 1% 프레드니솔론을 2시간 간격 점안하였고 경구 프레드니솔론 하루 30 mg씩 복용하였으며 이후 10주간 서서히 감량하면서 복용 중단하였다. 경구 발라시클로버 복용은 중단하였으나 0.15% 간시클로버 및 1% 프레드니솔론 점안은 유지하였다. 이후 각막진무름은 재발하지 않았으나 술 후 1년째 LOCS III 기준 C3N4P4로 백내장이 진행하여 좌안 초음파수정체유화술 및 인공수정체삽입술을 시행하였다. 백내장수술 후 6주째 좌안 각막내피세포 밀도는 629개/mm2로 낮았으나, 각막부종 없이 투명도는 유지되었고(Fig. 4A) 각막상피 분리는 없었으며(Fig. 4B) 이전에 시행받았던 전부 각막기질 전자 부위에 뚜렷한 각막 혼탁은 남지 않았다(Fig. 4C). 눈부심이나 시야 흐림 없이 좌안 교정시력은 0.8로 호전되었다.
반복각막진무름은 대개 후유증 없이 회복되는 대부분의 각막미란과 달리 자발적 재발을 특징으로 하는 질환으로 반복적으로 각막진무름이 발생하기 때문에 통증, 충혈, 눈부심, 눈물이 발생한다. 특히 수면 시에 눈물의 증발이 줄어들어 각막과 결막 사이 부착력이 커지고 눈물의 저장성 변화가 상피의 부종을 유발해 이로 인해 층 사이의 부착력이 약화되기 때문에 아침에 눈을 뜰 때 가해지는 전단력에 의한 상피 미란이 특히 빈번히 발생한다[1,2]. 정상적으로 각막상피의 바닥 세포(basal cell)는 반부착반점(hemidesmosome)에 부착된 고정 원섬유(anchoring fibril)를 통해 바닥막의 투명판(lamina lucida), 치밀판(lamina densa), 보우만막을 지나 전부 각막기질에 부착되어 있다[4]. 각막상피가 손상되어 기질이 드러나게 되면 파이브로넥틴(fibronectin)이 노출된 기질을 덮어 주변 각막상피가 이주해올 수 있도록 하는데, 이때 바닥 세포가 부착 복합체를 형성해 이주해온 상피가 안정적으로 유지되도록 한다. 그러나 손상의 범위가 넓어 바닥막까지 영향을 미친 경우 주변 상피의 이주뿐만 아니라 부착 복합체의 형성이 저해되며 이러한 불안정한 부착 복합체의 형성은 반복각막진무름의 원인이 될 수 있다[1,2].
반복각막진무름은 주로 각막 외상력이 있거나 각막상피바닥막 이상증(corneal epithelial basement membrane dystrophy)이 동반된 환자에서 발생하는데, 본 증례는 홍채각막내피증후군의 아형인 특발성 홍채위축에서 속발된 수포각막병증으로 인해 시행한 데스메막박리 자동각막내피층판이식술 이후 발생하였다. 수술 전 없었던 각막진무름이 수술 후 반복적으로 발생한 원인에 대해서는 본 단일 증례로 판단하기 어려우나 영향력 인자로서, 1) 수술 중 기계적으로 각막상피를 제거하면서, 수술 후 반복적으로 전부 각막기질천자를 시행하면서 발생한 부착 복합체의 손상, 2) 수술 중 시행한 전층의 통기 절개 부위로 액체가 미세하게 지속 유출되면서 각막상피와 기질 사이의 부착력을 떨어뜨렸을 가능성, 3) 수술 후 초기에 있었을지 모를 일시적 각막내피 기능 저하 혹은 불현성(subclinical) 거부반응으로 인해 각막부종이 지속되면서 각막상피의 재유착을 방해했을 가능성을 생각해볼 수 있다. 홍채각막내피증후군 환자에서 바닥막의 변화와 보우만층의 섬유화가 보고된 바 있었고[5], 홍채각막내피증후군에서 각막상피 바닥막 이상증이 동반된 환자 역시 보고[6]된 바 있었기 때문에 환자의 수술 전 질병 자체가 수술 후 반복각막진무름 발생의 유발 요인으로 작용했을 가능성 역시 생각해볼 수 있다. 본 증례에서 반복각막진무름의 발생 부위는 수술 중 시행한 3군데의 통기 절개 부위에 국한하지는 않았고 미만성이었고 그중에서도 특히 이측부 주변부가 더 심했는데, 이는 본 증례에서 동공이 비측부로 편위되어 있어 각막내피 이식편을 각막 중심에서 약간 비측부에 위치하게 이식하였기 때문이라고 추정된다. 수술 후 초기에 발생하였을 각막내피 이식편의 일시적 기능 저하 역시 원인으로 생각해볼 수 있다. Hindman et al [7]이 통상적인 데스메막박리 자동내피층판이식 후 1개월부터 1년째까지 각막 상태가 안정적으로 유지된 환자들에서 이식편을 제외한 수여자의 각막두께를 약 550 μm로 보고하였는데, 본 증례에서 각막진무름 초기 재발 당시들의 각막부종과는 달리 수술 후 6주째 이식편 제외 수여자의 각막두께가 521 μm로 얇음에도 불구하고 반복각막진무름이 재발하였다. 또한, 백내장수술 후 좌안 각막내피세포 밀도는 629개/mm2로 낮았음에도 반복각막진무름의 재발없이 각막의 투명도가 잘 유지되고 있는 점으로 볼 때 각막내피세포의 밀도 자체보다는 오히려 데스메막박리 자동내피층판이식 직후 일시적으로 발생한 내피 이식편의 기능저하가 반복각막진무름의 발생에 더 큰 영향을 주었을 것으로 생각되며 여기에 다른 기여 인자들이 복합적으로 작용했을 것으로 추정된다.
반복각막진무름의 치료는 비수술적 치료와 침습적 치료로 구분되며 단계적으로 이루어지게 된다. 초기 비수술적 치료로서 전단 마찰력(shear stress)을 줄여 안구 표면의 윤활을 개선하기 위해 인공 눈물 또는 연고를 점안하고, 수면 중 발생하는 각막상피부종을 감소시켜 상피 부착력을 강화시킬 목적으로 고삼투압성 염화나트륨 안약을 점안하며, 상피 세포 이주, 바닥막 재생, 상피-기질 간 부착력을 개선하고 통증을 감소시키기 위해 치료콘택트렌즈를 착용하게 된다[1]. 만성 건성안에서와 같이 인공눈물의 점안을 통한 윤활작용이 충분하지 못할 경우 눈물점 폐쇄를 시도할 수 있으며, 다양한 성장인자를 공급하기 위해 자가혈청 점안을[8], 콜라겐과 반부착반점 분해 억제, 상피 회복을 저해하는 기질금속단백분해효소(matrix metalloproteinase) 억제를 위해 독시사이클린과 스테로이드 투여를 해볼 수 있다[9]. 침습적 치료는 기계적 제거, 다이아본드 버, 엑시머 레이저 등을 이용해 새로운 상피 조직을 재생하게 하는 방법들이 있고, 분리된 상피를 벗겨내어 건강한 상피 조직이 재생되게 하는 방법과 전부 각막기질천자 등의 방법이 있다[10]. 그중 전부 각막기질천자는 반흔 형성을 통해 상피를 전부 각막기질에 유착시키는 방법으로, 이 방법을 통해 기존 치료에 불응하는 환자들 중 최대 80%를 성공적으로 치료했다고 보고된 바 있었다[1].
본 증례에서도 위와 같은 단계적 치료를 시도하였는데, 상피 제거 및 치료콘택트렌즈 착용과 기질금속단백분해효소 억제를 위해 투여한 독시사이클린, 스테로이드, 자가혈청에도 별 효과가 없었다. 눈물 내 단순포진바이러스에 대한 중합효소연쇄반응검사는 음성이었으나 본 검사의 낮은 양성률[11]을 고려하여, 단순포진바이러스와 홍채각막내피증후군 사이에 인과 관계가 있을 수 있다는 기존 연구 결과[12] 및 데스메막박리 자동각막내피층판이식술 후 발생한 지속적 상피결손이 단순포진바이러스에 대한 치료로 호전을 보였다는 과거 보고된 증례[13]를 기반으로 항바이러스제를 병용하였으나 역시 뚜렷한 효과를 보지 못했다. 오히려 간시클로버의 국소 도포가 각막상피 독성을 유발하여 호전을 더디게 했을 가능성 역시 존재한다. 본 증례에서 3차례의 전부 각막기질천자 이후 가까스로 호전되었기 때문에 전부 각막기질천자가 주효한 치료법이었을 것이다. 수술 전 오랜 기간 동안 각막상피의 미만성 부종과 소수포들이 있었던 점으로 미루어봤을 때 각막상피의 부착 복합체들이 매우 약화되어 있었을 것이고 이는 내과적인 치료로는 부족했을 것이라 생각된다.
술 후 10주째 각막상피는 유착되었으나 각막내피 침착물과 소수포가 관찰되었기 때문에 데스메막박리 자동각막내피층판이식술에서의 Collaborative Corneal Transplantation Studies 분류[14]에 따라 definite/mild 형의 거부반응이 발생한 것으로 추정하였다[14]. 수술 후 불현성으로 거부반응이 진행 중이었을 경우 내피의 적절한 생착이 이루어지지 못해 부종이 지속되어 상피 부착력을 저해해 반복각막진무름이 발생했을 수 있었을 가능성 역시 추측해볼 수 있다.
본 증례는 반복각막진무름의 원인이 명확하게 밝혀지지 않았다는 한계가 있으나, 홍채각막내피증후군에서 데스메막박리 자동각막내피층판이식술 후 발생한 반복각막진무름에 대한 첫 보고이며, 이를 반복적인 전부 각막기질천자를 통해 성공적으로 치료했고 최종적으로 현저한 시력개선이 이루어졌다는 점에서 그 임상적 의미가 있겠다. 본 증례와 같이 만성적인 각막부종이 관찰되었던 환자에서는 수술 시 상피를 제거하고 통기 절개를 하는 등의 각막의 침습적 처치가 향후 반복각막진무름으로 이어질 수 있다는 점을 염두에 두고 치료에 임해야 할 것으로 생각된다.
Figure 1.
Preoperative slit-lamp photographs showing a case with bullous keratopathy secondary to the iridocorneal endothelial syndrome. (A) The cornea was diffusely hazy. (B-D) There were copious microcysts at the corneal epithelial layer predominantly at the central area (magnified image in B and arrows in D). The photo in B was taken under cobalt blue light with yellow filter.
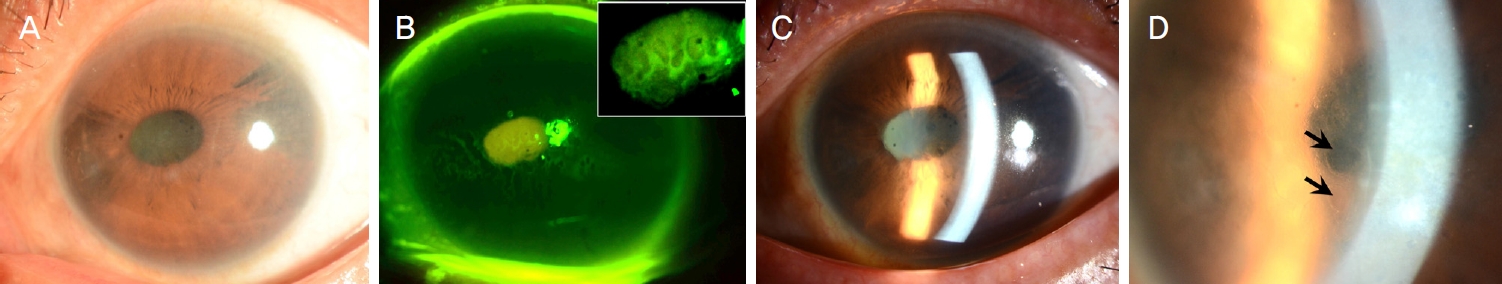
Figure 2.
Intraoperative photos of the mechanical corneal epithelial debridement and the full-thickness corneal venting incisions performed during Descemet stripping automated endothelial keratoplasty. (A) The cornea was seen hazy due to the corneal epithelial edema at the beginning of surgery. (B) At the initial step, mechanical corneal epithelial debridement was done using a No. 15 blade. (C) After the Descemet’s membrane was peeled off, three full-thickness venting incisions were made avoiding the central cornea using a side port knife.

Figure 3.
Time-serial slit-lamp photographs over 2 months after the surgery. (A, B) At postoperative 1 week, the cornea was epithelized, although there were microcysts at the central and temporal area. (C, D) At postoperative 4 weeks, the cornea showed edematous epithelium and diffuse haze. (E, F) At postoperative 6 weeks, the cornea was still edematous, thus the additive anterior stromal puncture was done (representatively noted by arrows in F). (G, H) At postoperative 8 weeks, the cornea became much clearer (G) and the multiple punctured spots remained opaque but faint (H). The photo in B was taken under cobalt blue light with yellow filter.
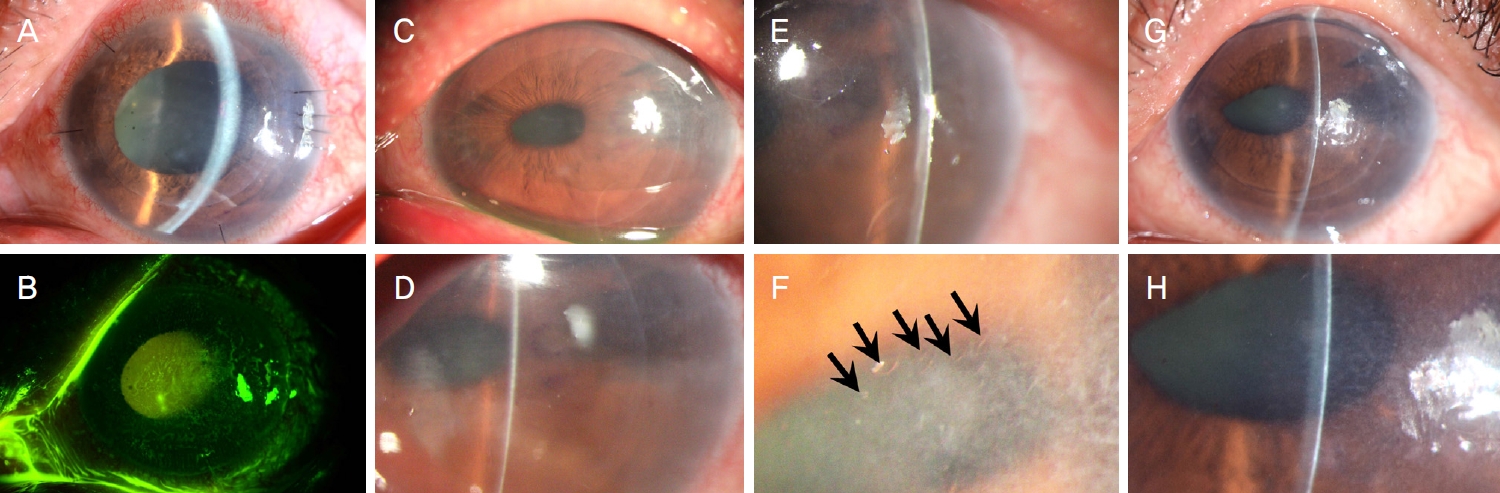
Figure 4.
Slit-lamp photographs 1 year after Descemet stripping automated endothelial keratoplasty and 6 weeks after the cataract surgery. (A) The endothelial graft was well attached to the corneal stroma and the cornea was quite clear 1 year after Descemet stripping automated endothelial keratoplasty. (B) The corneal epithelium was not detached or loosened. (C) The tiny marks of previously punctured spots are noted (representatively noted by arrows) but became very faint. The photo in B was taken under cobalt blue light with yellow filter.
REFERENCES
1) Ramamurthi S, Rahman MQ, Dutton GN, Ramaesh K. Pathogenesis, clinical features and management of recurrent corneal erosions. Eye (Lond) 2006;20:635-44.


3) McGrath LA, Lee GA. Techniques, indications and complications of corneal debridement. Surv Ophthalmol 2014;59:47-63.


4) Saikia P, Medeiros CS, Thangavadivel S, Wilson SE. Basement membranes in the cornea and other organs that commonly develop fibrosis. Cell Tissue Res 2018;374:439-53.



5) Grupcheva CN, McGhee CN, Dean S, Craig JP. In vivo confocal microscopic characteristics of iridocorneal endothelial syndrome. Clin Exp Ophthalmol 2004;32:275-83.


6) Auw-Haedrich C, Sengler U, Lee WR. Bilaminar interepithelial bodies within fingerprint dystrophy-like changes in bilateral iridocorneal endothelial syndrome. Br J Ophthalmol 2003;87:508-9.

7) Hindman HB, Huxlin KR, Pantanelli SM, et al. Post-DSAEK optical changes: a comprehensive prospective analysis on the role of ocular wavefront aberrations, haze, and corneal thickness. Cornea 2013;32:1567-77.


8) del Castillo JM, de la Casa JM, Sardiña RC, et al. Treatment of recurrent corneal erosions using autologous serum. Cornea 2002;21:781-3.


9) Dursun D, Kim MC, Solomon A, Pflugfelder SC. Treatment of recalcitrant recurrent corneal erosions with inhibitors of matrix metalloproteinase-9, doxycycline and corticosteroids. Am J Ophthalmol 2001;132:8-13.


10) Hope-Ross MW, Chell PB, Kervick GN, et al. Oral tetracycline in the treatment of recurrent corneal erosions. Eye (Lond) 1994;8(Pt 4):384-8.


11) Satpathy G, Mishra AK, Tandon R, et al. Evaluation of tear samples for Herpes Simplex Virus 1 (HSV) detection in suspected cases of viral keratitis using PCR assay and conventional laboratory diagnostic tools. Br J Ophthalmol 2011;95:415-8.


12) Li F, Liu Y, Sun Y, Zhang X. Etiological mechanism of iridocorneal endothelial (ICE) syndrome may involve infection of herpes simplex virus (HSV) and integration of viral genes into human genome. Med Hypotheses 2018;110:50-2.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




