HLA-B27 연관 앞포도막염의 형광안저혈관조영술 소견과 포도막염 재발과의 관련성
Fluorescein Angiographic Findings and Recurrence of Human Leukocyte Antigen-B27-Associated Anterior Uveitis
Article information
Abstract
목적
HLA-B27 연관 앞포도막염의 형광안저혈관조영술 소견과 재발의 관련성을 연구하였다.
대상과 방법
최초로 진단 받고 치료를 시작한 HLA-B27 연관 앞포도막염 환자 중 형광안저혈관조영술을 시행한 56명(56안)의 의무기록을 후항적으로 검토하였다. 형광안저혈관조영술상 시신경유두누출, 주변부혈관누출 유무와 초진 시 전방염증의 정도, 1년 내 재발과의 관련성, 재발까지의 시기에 영향을 미치는 요인과의 연관성에 대해 분석하였다.
결과
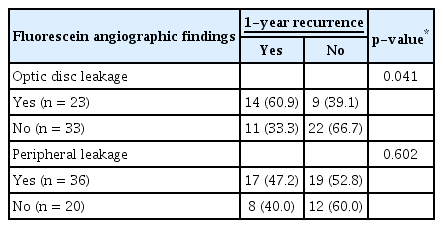
총 56명(56안)의 환자 중 시신경유두누출이 발견된 경우는 23명(41.1%), 주변부혈관누출이 발견된 경우는 36명(64.3%)이었다. 시신경유두누출(p=0.841) 혹은 주변부혈관누출(p=0.775)과 전방염증의 정도는 유의한 관계를 보이지 않았다. 시신경유두누출이 있는 군의 1년 내 재발은 14명(60.9%), 없는 군의 1년 내 재발은 11명(33.3%)으로 두 군은 유의한 차이를 보였다(p=0.041). 반면 주변부혈관누출이 있는 군의 1년 내 재발은 19명(52.8%), 없는 군의 1년 내 재발은 8명(40.0%)으로 유의한 차이를 보이지 않았다(p=0.602). 하지만 첫 재발까지의 기간에 대해 나이(p=0.772), 전방염증 정도(p=0.841), 시신경유두누출(p=0.108), 전신 스테로이드 사용 여부(p=0.321)는 유의한 상관관계를 보이지 않았다.
결론
HLA-B27 연관 앞포도막염에서 형광안저혈관조영술상 누출과 1년 내 재발 여부 및 재발까지의 기간 사이의 관계를 확인하였다. 시신경유두누출이 있는 경우 1년간 면밀한 경과 관찰을 통해 재발 여부를 확인해야 할 것으로 생각된다.
Trans Abstract
Purpose
To evaluate the associations of fluorescein angiographic findings with recurrence of human leukocyte antigen (HLA)-B27-associated anterior uveitis.
Methods
Medical records of 56 eyes of 56 patients with first-onset, treatment-naive HLA-B27-associated anterior uveitis who performed fluorescein angiography was analyzed. We recorded the fluorescein angiographic findings of optic disc and peripheral vascular leakage and anterior chamber inflammation at the first visit. The 1-year recurrences and times to the first recurrences and the associations between them were investigated.
Results
Fluorescein angiography revealed optic disc leakage in 23 patients (41.1%) and peripheral vascular leakage in 36 (64.3%). We found no significant association between the anterior chamber inflammation grade and either optic disc (p = 0.841) or peripheral vascular (p = 0.775) leakage. The 1-year recurrence rate in the optic disc leakage-positive group was significantly higher than in the leakage-negative group (14 patients, 60.9% vs. 11 patients, 33.3%) (p = 0.041), but peripheral vascular leakage status did not significantly affect the recurrence rate (19 leakage-positive patients, 52.8% vs. 8 leakage-negative patients, 40.0%) (p = 0.602). The time to first recurrence was not significantly associated with age (p = 0.772), anterior chamber inflammation (p = 0.841), optic disc leakage (p = 0.108), or systemic corticosteroid use (p = 0.321).
Conclusions
We sought correlations between angiographic leakage in patients with HLA-B27-associated anterior uveitis, and the 1-year recurrence rate and the time to first recurrence. Careful follow-up for at least 1 year after initial diagnosis is essential to monitor possible recurrence in patients with optic disc leakage.
앞포도막염은 전방에 발생하는 염증이 특징인 질환으로[1] 전 세계에서 약 50-90% [2-4], 국내에서는 약 28%를 차지하는 가장 흔한 형태의 포도막염이다[5]. 다른 포도막염 형태와 마찬가지로 앞포도막염 역시 전신질환과 연관되어 발생할 수 있으며, 대표적인 질환으로 사르코이드증, 강직성 척추염, 베체트병, 염증성 장질환 등이 알려져 있다[6]. 앞포도막염은 혈청학적으로는 human leukocyte antigen (HLA)-B27 표현형과의 관련성이 잘 알려져 있다. HLA-B27 관련 앞포도막염은 앞포도막염의 중요한 원인으로 보고되었고, 전체 앞포도막염 중 약 1-23%를 차지하는 것으로 보고되었다[4,5].
포도막염 환자에서 망막혈관 변화는 그 형태에 따라 다양하게 나타난다. 형광 누출, 혈관염 소견 등이 포도막염에 수반된 혈관의 염증성 변화에 의해 나타날 수 있으며, 이는 주로 중간포도막염 및 뒤포도막염에서 나타난다. 앞포도막염 환자에서의 후부 변화는 상대적으로 잘 알려져 있지 않으나 낭포황반부종, 시신경염, 망막혈관염, 편평부 삼출물 등이 나타날 수 있음이 보고되었다[7,8]. 또한 앞포도막염 환자에서 임상적 증상이 없는 경우에도 형광안저혈관조영술상 혈관 누출이 있는 경우가 몇몇 연구에서 보고되고 있다[7,9,10]. 2019년 시행한 연구에서 Thomas et al [9]은 42명 73안의 포도막염 환자에게 광범위 형광안저혈관조영술을 시행하였고, 치료 시작 시 주변부혈관누출이 있는 경우에는 임상적으로 활동적인 경우가 많고 낭포황반부종이 동반되거나 더욱 강한 치료를 받는 경우가 많으나 최종 시력예후는 유의한 차이가 없음을 확인하였다. 다만 몇몇 연구를 제외하고는 앞포도막염 환자에서 형광안저혈관조영술상 혈관 누출의 유무 및 혈관 누출의 위치에 따른 임상적 의미에 대한 연구는 아직 부족한 실정이다.
이에 본 연구에서는 HLA-B27 연관 앞포도막염 환자에서 형광안저혈관조영술에서 나타나는 주변부혈관 혹은 시신경유두누출의 유무와 초진 시 전방염증의 정도, 첫 발생 후 1년 내 재발과의 관련성을 분석하였다. 또한 앞포도막염이 재발한 경우 재발까지의 시기에 영향을 미치는 요인에 대해 조사하였다.
대상과 방법
본 연구는 헬싱키선언(Declaration of Helsinki)을 준수하였으며 본원 연구윤리심의위원회(Institutional Review Board, IRB)의 승인을 받았다(승인 번호: 2021-04-052). 한양대학교병원에서 2014년 1월부터 2019년 8월까지 HLA-B27 혈청학적 검사에서 양성 판정을 받은 환자들 가운데 포도막염 병력 혹은 치료력이 없으며, 이외 다른 포도막염 관련 혈청학적 인자는 음성을 보인 급성 앞포도막염이 있는 환자 중 형광안저혈관조영술을 시행하였던 환자들의 의무기록을 후향적으로 분석하였다. 형광안저혈관조영술 영상 해석에 영향을 줄 수 있는 매체 혼탁, 망막 및 황반질환 병력, 안구 외상력, 일반적인 백내장수술을 제외한 안구내 수술의 병력이 있는 경우 배제하였다. 백내장수술의 경우도 6개월 이내에 수술한 병력이 있는 경우 배제하였다. 수집된 진료 정보에는 환자의 성별, 연령, 굴절력, 초진 시 전방염증의 정도, 경과 관찰 시 포도막염 재발 여부, 재발까지의 개월 수, 사용한 치료법이 포함되었다.
모든 환자에서 최초로 내원하였을 때 자세한 병력 청취를 시행하여 과거 포도막염 병력, 치료력을 확인하였다. 매 내원 시 시력, 비접촉안압계, 자동굴절계, 세극등현미경검사, 안저검사, 광각안저촬영, 빛간섭단층촬영을 시행하였다. 전방과 유리체의 염증 정도는 Standardization of the Uveitis Nomenclature Working Group (SUN) criteria에 따라 평가하였다[1]. 굴절력은 자동굴절계(KW-1500, Kowa, Nagoya, Japan)를 이용하여 측정하였으며, 안압은 자동비접촉안압계(KT-500 automated tonometer, Kowa, Nagoya, Japan)를 이용하여 측정하였다. 빛간섭단층촬영은 파장가변빛간섭단층촬영기(DRI-OCT, Topcon Inc., Tokyo, Japan)를 이용하여 촬영하였고 망막의 12 × 9 mm 영역의 광범위한 영상을 통해 망막의 이상 여부를 확인하였다.
앞포도막염 최초 진단 후 1주 이내 형광안저혈관조영술을 시행하였다. 형광안저혈관조영술은 공초점레이저검안경(F-10, Nidek, Gamagori, Japan)을 이용하여 시행하였으며, 전주정맥에 25% sodium fluorescein 용액 5 mL를 주사 후, 양안의 촬영을 시행하였다. 주사 후 7-8초 후부터 촬영을 시작하였고, 수초 간격으로 촬영을 하여 후극부 영상을 얻었다. 맥락막 재순환기 이후에는 주변부 망막도 함께 촬영하였고, 주사 후 15-20분까지 촬영하여 후기 영상을 얻었다. 이후 광각안저촬영기(Optos California, Optos PLC, Dunfermline, UK)로 추가 촬영하여 주변부 형광 누출을 잘 확인할 수 있도록 하였다. 포도막염 최초 진단 시 선별검사를 위해 흉부방사선촬영 및 일반혈액검사, 혈액일반화학검사, 인간면역결핍바이러스항체검사, 매독항체검사, 류마토이드인자검사, 안지오텐신전환효소검사, HLA-B27 등 항목이 포함된 혈액검사를 시행하였다.
형광안저혈관조영술 영상을 통해 시신경유두누출 여부, 주변부혈관누출 여부를 평가하였다. 과거 연구의 정의를 토대로 시신경유두누출은 형광안저혈관조영 시 후기에 정상적인 시신경유두의 조영보다 시신경유두 주변 누출로 인한 조영이 더 밝게 나타나는 경우로 정의하였고[11,12] 주변부 혈관누출은 망막 주변부 혈관 주위에 형광 누출이 있는 경우로 정의하였다(Fig. 1) [9]. 모든 경우 반대안의 영상을 참고하며 비교하여 판정하였다. 판정 시 독립된 두 명의 안과 전문의가 환자 관련 임상 정보에 대한 가림을 적용하여 수행하였으며, 평가자 사이의 불일치가 있을 경우 두 명이 모두 누출이 있다고 한 경우를 양성으로 판정하였다. 두 명의 평가자 간의 일치도(Cohen’s kappa, κ)는 0.787로 높은 일치도를 보였다.
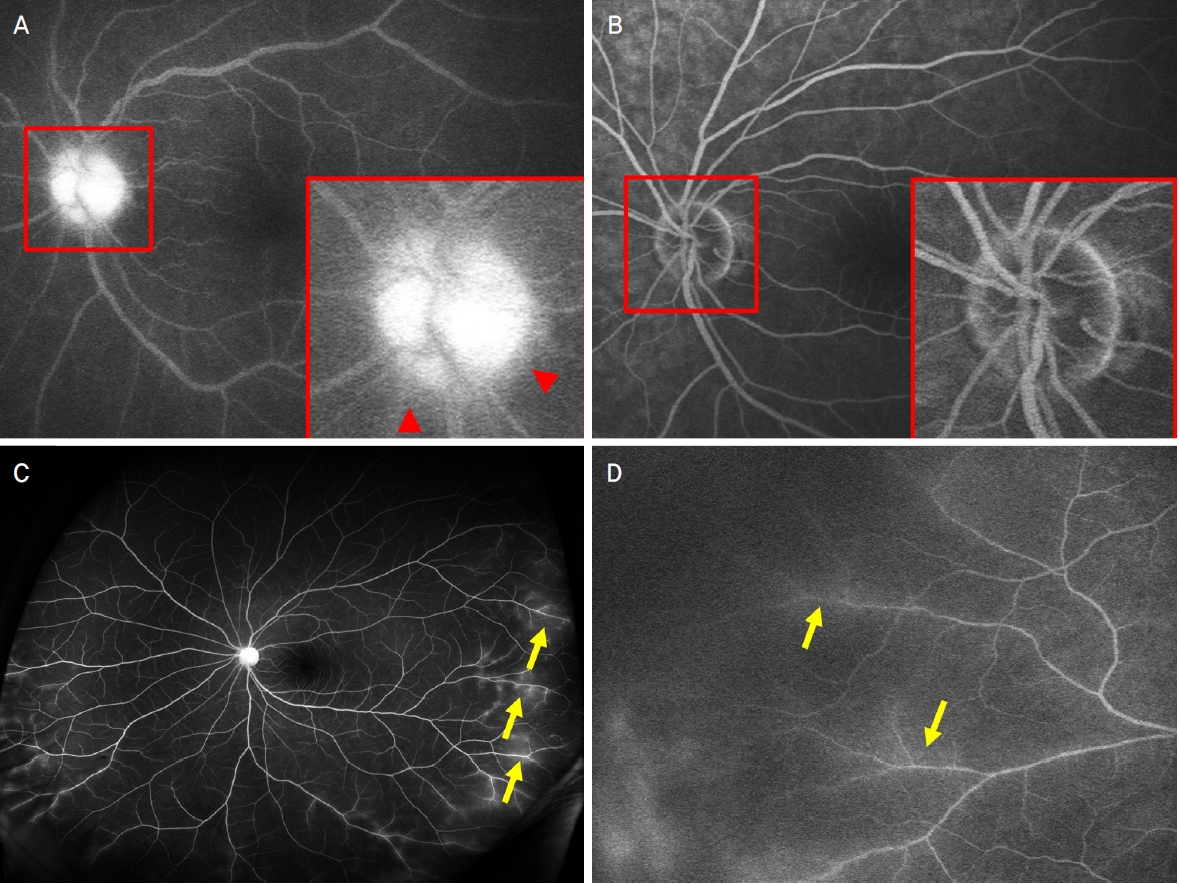
Representative cases of the study were shown. Optic disc leakage with extravascular localization of the dye on the optic disc (denoted as red arrowheads) was remarkable in (A), comparable with negative optic disc leakage in (B). Peripheral vascular leakage was shown as fluorescence leakage on the peripheral retinal vessels (denoted as yellow arrows) on the ultrawide-field fluorescein angiography in (C), and standard confocal scanning laser ophthalmoscopy image in (D).
급성 앞포도막염의 치료를 위해 의사의 임상적 판단에 따라 점안 스테로이드(Prednilone oph soln; Prednisolone acetate 1%, Daewoo Pharma. Co., Ltd., Busan, Korea) 및 조절마비제(Ocucyclo, Cyclopentolate hydrochloride 1%, Samil Pharm. Co., Ltd., Seoul, Korea)를 사용하였으며, 3+ 이상의 심한 전방염증에 대해서는 경구 스테로이드를 초기에 체중당 0.5 mg/kg의 일일 용량을 사용하여 경과에 따라 천천히 감량하였다. 이외 조절이 안되거나 전방축농 등 매우 심한 안내 염증에 대해서는 트리암시놀론 테논낭하 주사를 병행하였다.
데이터 분석은 IBM SPSS ver. 18.0 (IBM Corp., Armonk, NY, USA) 통계프로그램을 사용하였다. 시신경유두누출 및 주변부혈관누출과 전방염증 정도의 정도 분석은 피셔정확검정(Fisher’s exact test)을 이용하였다. 1년 내 재발 여부와 시신경유두누출 및 주변부혈관누출의 빈도 간 관련성 분석에는 카이제곱검정(chi square test)을 이용하였다. 또한, 재발이 발견된 환자에서 재발까지의 기간과 연령, 초진 시 전방염증의 정도, 경구 스테로이드의 사용 여부, 시신경유두 누출 및 주변부혈관누출의 연관성을 분석하고자 콕스 비례위험모형 회귀분석(Cox proportional hazards model)을 적용하였다. 모든 통계적 검정은 유의수준 0.05 미만인 경우를 통계적으로 유의하다고 판정하였다.
결 과
대상자는 총 56명 56안의 HLA-B27 양성 급성 앞포도막염 환자이며, 성별은 주로 남성이 흔하였고(43명, 76.8%) 평균 연령은 39.6세(17-70세)였다. 모든 환자에서 단안성으로 발현하였으며, 우안 29안, 좌안 27안이 포함되었다. 진단 당시 전방염증은 SUN criteria상 1+, 2+, 3+, 4+가 각각 9안(16.1%), 20안(35.7%), 16안(28.6%), 11안(19.6%)이 관찰되었다. 전방염증 단계 0.5+인 환자는 관찰되지 않았다. 모든 환자에서 점안 스테로이드, 경구 혹은 테논낭하 스테로이드 병합 요법으로 염증은 호전되었다. 진단 후 1주 이내에 시행한 형광안저혈관조영술에서 시신경유두누출이 발견된 경우는 23명(41.1%), 주변부혈관누출이 발견된 경우는 36명(64.3%)이었다. 진단 후 1년 내 재발이 발견된 경우는 25명(44.6%)이었다(Table 1).
형광안저혈관조영술상 누출과 전방염증 사이의 상관 관계를 분석하였다. 시신경유두누출은 전방염증이 심할수록 더 빈번하게 나타나는 경향을 보였으나, 통계적으로 유의한 관계를 보이지는 않았다(p=0.705). 마찬가지로 전방염증의 단계와 주변부혈관누출의 빈도 또한 통계적으로 유의한 관계를 보이지 않았다(p=0.775) (Table 2).

Fluorescein angiographic findings and grade of anterior chamber inflammation of eyes with human leukocyte antigen-B27 associated anterior uveitis
시신경유두누출과 1년 내 재발과의 상관성을 분석해보면, 시신경유두누출이 있는 군에서 1년 내에 재발한 경우는 14명(60.9%)인데 반해, 누출이 없는 군에서 1년 내에 재발한 경우는 11명(33.3%)으로 통계적으로 유의한 차이를 보였다(p=0.041). 반면, 주변부혈관누출이 있는 군에서 1년 내 재발한 경우 17명(47.2%)이고 누출이 없는 군에서 1년 내 재발한 경우는 8명(40.0%)으로 측정되어, 주변부혈관누출이 있는 경우 재발률이 높게 나타났으나 이는 통계적으로 유의한 차이는 아니었다(p=0.602) (Table 3). 한편, 전신 스테로이드 사용 여부와 1년간 포도막염 재발 여부는 유의한 상관 관계를 갖지 않았다(p=0.952). 앞포도막염의 발생으로부터 첫 재발까지의 기간에 관련되어 있는 임상 인자를 분석하고자 회귀분석을 적용한 결과, 첫 재발까지의 기간에 대해 나이(p=0.772), 전방염증 정도(p=0.841), 시신경유두누출(p=0.108), 전신 스테로이드 사용 여부(p=0.321)는 유의한 상관관계를 보이지 않았다.
고 찰
본 연구에서는 중간 및 뒤포도막염에서 망막 및 망막혈관의 변화를 관찰하기 위해 흔하게 사용하는 검사인 형광안저혈관조영술을 대표적인 앞포도막염인 HLA-B27 연관 앞포도막염에 적용하여 망막 및 망막혈관의 변화를 관찰하였다. 이를 통해 앞포도막염에서는 망막염 등 뒤포도막염에서 나타나는 소견은 관찰할 수 없었으나, 41.1%의 환자에서 시신경유두누출 및 64.3%의 환자에서 주변혈관누출 소견을 확인할 수 있었다. 또한 시신경유두유출은 1년 내 재발 여부와 유의한 상관관계를 가진다는 점을 확인하였다.
본 연구에서 시신경유두누출은 23명, 주변부혈관누출은 36명에서 발견되어 HLA-B27 연관 앞포도막염 환자의 41.1% 및 64.3%에서 관찰되었고 이는 Yang et al [7]이 보고한 시신경 과형광의 빈도인 5.4%와 비교해보면 다소 높은 수치이다. 기존 연구에서 방법론이 자세히 기술되지 않아 위 연구에서 조사한 시신경 과형광의 방법이 본 연구의 시신경유두누출 평가 방법과 일치하는지 직접적 비교가 어려운 가운데, 평가 방법, 환자군의 특성 등의 차이로 인해 빈도차가 발생 가능하며, 본 연구에서는 적은 수의 환자로 인한 선택 편향 가능성이 있어 후속 연구에서 더 많은 환자들을 대상으로 빈도를 재조사할 필요가 있을 것으로 생각된다.
앞포도막염은 SUN criteria에서 안구의 앞부분, 전방에 주로 국한되는 염증을 의미하나[1] 안구의 염증으로 인한 혈관의 반응은 보다 광범위하게 일어날 수 있고, 앞포도막염에서도 이에 의한 안구의 혈관 변화가 본 연구의 형광안저혈관조영술에서 망막혈관의 누출로 나타나는 것으로 사료된다. 대표적인 안구의 혈관층인 맥락막의 경우, HLA-B27 앞포도막염에서 맥락막혈관이 확장되며, 이에 의한 맥락막 두께가 증가하는 현상을 최근 연구에서 보고한 바 있다[13,14]. 이러한 현상의 일환으로, 광범위한 혈관 확장 및 혈관 투과성 증가가 조영제의 누출을 일으켰을 것으로 생각되며, 본 가설은 추후 연구에서 혈관 투과성에 대한 평가를 통해 검증되어야 할 것이다.
본 연구에서는 시신경유두누출은 1년 내 재발 여부와 유의한 상관관계가 있었고 재발까지의 기간 역시 경계적 유의성을 보였으나, 주변부 혈관 누출은 재발과의 유의한 관련성이 확인되지 않았다. 유의하지는 않았지만 일반적으로 시신경유두누출이 있는 경우 전방염증의 단계도 높은 양상을 보여, 병의 활성도가 높아 재발 경향도 높은 것으로 해석할 수 있다. 반면, 주변부혈관누출은 전방염증 및 재발과 특별한 연관성이 없었고, 이는 Yang et al [7]에 의해 주변부혈관누출과 앞포도막염의 임상양상은 특별한 관련성이 없다고 보고된 것과 일치하는 결과이다. 특히, 정상안에서도 주변부혈관누출이 관찰될 수 있고 최근 연구에서는 발생률이 32.5%까지 보고되어[15] 이 변화가 과연 앞포도막염으로 인한 변화인지 역시 명확하지 않다. 시신경유두누출, 주변부혈관누출의 기전 및 앞포도막염과의 명확한 관련성에 대해서는 후속 연구가 필요할 것으로 생각된다.
현재 HLA-B27 연관 앞포도막염의 재발을 예측할 수 있는 도구가 거의 없는 현실에서, 형광안저혈관조영술을 통한 망막혈관 평가는 망막 및 망막혈관의 동반된 이상을 확인할 수 있을 뿐만 아니라 앞포도막염의 재발을 예측하는 데 도움이 된다는 측면에서 급성 염증 발생 시 고려해 볼 수 있다. 검사상 시신경유두 누출이 관찰되는 환자에서는 재발 가능성에 대해 조금 더 면밀한 경과 관찰이 필요할 것으로 생각된다. 다만 이런 환자들을 경구 스테로이드 병합 등 조기에 적극적인 치료가 필요한지에 관해서는 본 연구의 범위 밖으로, 후속 연구를 통해 치료에 따른 그 임상 경과를 알아봄으로써 결과를 도출해야 할 것으로 생각된다.
앞포도막염은 다양한 원인으로 발생할 수 있고 이런 원인 기전의 차이로 인해 혈관에 대한 염증의 차이를 야기할 수 있다. 본 연구에서는 흔한 앞포도막염의 원인 중 하나인 HLA-B27 관련 앞포도막염만을 대상으로 하여, 다양한 원인에 의한 교란 효과를 최소화하고자 하였다. 이를 통해 형광안저혈관조영술의 변화와 염증 정도 간 상관관계 및 1년 내 재발과의 관련성을 분석할 수 있었다. 단, 본 연구의 결과가 앞포도막염 전반에 대해 적용될 수 있을지는 다양한 원인의 앞포도막염에 대해서도 형광안저혈관조영술을 통해 검증되어야 할 것이다. 또한, 검사 거부, 경과 관찰 탈락 등 다양한 상황에 의해 연구에서 배제된 환자들이 있어 후향적 연구 본연이 가지는 선택 편향의 가능성이 존재한다. 그리고 본 연구에서 전방 및 유리체의 염증 정도에 대한 평가는 의무 기록에서 확인되는 한 명의 담당의에 의한 평가 결과를 사용하였는데 연구의 객관성을 높이기 위해 두 명의 전문의가 독립적으로 염증 정도를 평가하는 것이 더 바람직하며, 이는 추후 전향적 연구를 통해 본 연구의 결과가 재확인될 필요성이 있다. 또한 다수의 환자를 통해 분석이 이뤄지지 않아 생존 분석 관련 통계가 유의하지 않았을 가능성이 있어, 더 많은 수의 환자를 포함한 후속 연구가 필요할 것으로 생각된다. 또 1년 내 재발 여부를 관찰하였으나, 더 긴 경과 관찰 기간에 대해서는 결과가 어떻게 될지 장기간 추적 결과에 후속 연구가 필요할 것으로 사료된다.
결론적으로, 본 연구에서는 HLA-B27 연관 앞포도막염 환자에서 형광안저혈관조영술을 이용한 시신경유두유출 여부가 1년 내 재발과 연관성이 있음을 확인하였다. 본 연구 결과를 바탕으로, HLA-B27 연관 앞포도막염으로 첫 진단되는 환자에서 형광안저혈관조영술을 고려해볼 수 있으며, 시신경유두누출이 있는 경우 향후 1년간 조금 더 면밀한 경과 관찰을 통해 재발 여부를 확인해야 할 것으로 생각된다.
Notes
This study was Supported by a National Research Foundation of Korea Grant funded by the Korean Government Ministry of Science and ICT (NRF-2021M3E5D1A01015175 and 2021R1G1A1013360).
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
이종섭 / Jong Sub Lee
한양대학교 의과대학 한양대학교병원 안과학교실
Department of Ophthalmology, Hanyang University Hospital, Hanyang University College of Medicine