 |
 |
| J Korean Ophthalmol Soc > Volume 62(8); 2021 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ņ╣śļŻīņŚÉ ņ׳ņ¢┤ņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ņØ┤ņÜ®ļÉśļŖö ļ╣äņ£©ņØä ĒÖĢņØĖĒĢśĻ│Ā ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņØ┤ņÜ®ĒĢ£ ņØ┤ņ£Āļź╝ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīļź╝ ņ£äĒĢ┤ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö, ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ, Ēś╣ņØĆ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ 1,541ļ¬ģņØä ļīĆņāüņ£╝ļĪ£ ĒøäĒ¢źņĀü ņØśļ¼┤ĻĖ░ļĪØ ļČäņäØņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. 6Ļ░£ņøö ļÅÖņĢł ņŗ£Ē¢ēļÉ£ ņĀäņ▓┤ ņŻ╝ņé¼ ĒܤņłśņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼Ļ░Ć ņ░©ņ¦ĆĒĢśļŖö ļ╣äņ£©ņØä ĒÖĢņØĖĒĢśņśĆļŗż. ņČöĻ░ĆņĀüņ£╝ļĪ£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņäĀĒāØĒĢ£ ņØ┤ņ£Āļź╝ ĒÖĢņØĖĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ņ┤Ø 2,929ĒÜīņØś ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņŻ╝ņé¼Ļ░Ć ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░, ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼ļŖö 2,236ĒÜī(76.3%), ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļŖö 693ĒÜī(23.7%)ņśĆļŗż. ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£ļź╝ ņØ┤ņÜ®ĒĢ£ Ļ░Ćņן ņŻ╝ļÉ£ ņØ┤ņ£ĀļŖö ŌĆś0.1 ņØ┤ĒĢśņØś ĻĄÉņĀĢņŗ£ļĀź Ēś╣ņØĆ ņŗ¼ĒĢ£ ļ░śĒØöņØ┤ļéś ņ¦ĆļÅäļ¬©ņ¢æņ£äņČĢņØś ļ░£ņāØņ£╝ļĪ£ ĻĖēņŚ¼ņ╣śļŻīĻ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░ŌĆÖļĪ£ 297ĒÜī(42.9%)ņØś ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼Ļ░Ć ņŗ£Ē¢ēļÉśņŚłļŗż. ĻĘĖ ļŗżņØīņ£╝ļĪ£ļŖö ŌĆśņżæņŗ¼ņÖĆ ļ░öĻ╣ź Ēś╣ņØĆ ļ¦Øļ¦ēĒĢśņĢĪņØ┤ļéś ļČĆņóģ ļō▒ ĒśłĻ┤Ć ĒÖ£ļÅÖņä▒ņØ┤ ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ŌĆÖļĪ£ 201ĒÜī(29.0%)ņØś ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼Ļ░Ć ņŗ£Ē¢ēļÉśņŚłļŗż.
Ļ▓░ļĪĀ
ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīļź╝ ņ£äĒĢ£ ņŻ╝ņé¼ņØś ņĢĮ 23.7%ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ņØ┤ņÜ®ļÉśĻ│Ā ņ׳ņŚłļŗż. ĒÖśņ×ÉļōżņØś ņ╣śļŻī ļČĆļŗ┤ ļČäņäØ ļ░Å ņ╣śļŻīņØś ņ×¼ņĀĢņĀü ņśüĒ¢ź ļČäņäØņŚÉ ņ׳ņ¢┤ņä£ ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝Ļ░Ć ņ£ĀņÜ®ĒĢĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņĢĮņĀ£ ņØ┤ņÜ®ņŚÉ ļīĆĒĢśņŚ¼ ļ│┤ļŗż ņĀĢĒÖĢĒ׳ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö Ē¢źĒøä ļŗżĻĖ░Ļ┤Ć ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
ABSTRACT
Purpose
To evaluate the proportion of bevacizumab and the reason for its usage in wet age-related macular degeneration (AMD).
Methods
Retrospective analysis of medical records was performed for 1,541 patients who received ranibizumab, aflibercept, or bevacizumab injection to treat wet AMD. The proportion of bevacizumab among the entire set of injections was identified. The reason for selecting bevacizumab was additionally identified.
Results
During the study period, a total of 2,929 anti-vascular endothelial growth factor (anti-VEGF) injections were performed; 2,236 (76.3%) were ranibizumab or aflibercept injections and 693 (23.7%) were bevacizumab injections. The most common reason for bevacizumab usage was ŌĆśhaving a 0.1 or worse best-corrected visual acuity or being unable to assure reimbursement due to the development of extensive scarring or geographic atrophyŌĆÖ (297 bevacizumab injections, 42.9%). The second most common reason was ŌĆśthe inability to assure reimbursement such as extrafoveal choroidal neovascularization (CNV) or early CNV without definite fluid in the foveal regionŌĆÖ (201 bevacizumab injections, 29.0%).
Conclusions
Bevacizumab was used in 23.7% of the anti-VEGF injections to treat wet AMD. When analyzing patientsŌĆÖ treatment burden and financial impact, the results of the present study may provide useful information. Further multi-center studies are required to evaluate more precisely the usage of anti-VEGF drugs.
ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒(wet age-related macular degeneration)ņØĆ ņŗ¼Ļ░üĒĢ£ ņŗ£ļĀźņĀĆĒĢśļź╝ ņ£Āļ░£ĒĢĀ ņłś ņ׳ļŖö ņ¦łĒÖśņØ┤ļŗż[1]. Ē¢źĒøä ņØĖĻĄ¼ Ļ│ĀļĀ╣ĒÖöņØś ņ¦äĒ¢ēĻ│╝ ĒĢ©Ļ╗ś, ņŖĄņä▒ ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ╣śļŻīļ░øļŖö ĒÖśņ×ÉļōżņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņ”ØĻ░ĆĒĢĀ Ļ▓āņ£╝ļĪ£ ņśłņĖĪļÉśĻ│Ā ņ׳ņ¢┤[2,3] ņāüĻĖ░ ņ¦łĒÖśņØś ņżæņÜöņä▒ņØ┤ ļŹöņÜ▒ ņ╗żņ¦ł Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīņŚÉ ņ׳ņ¢┤ņä£ Ļ░Ćņן ļäÉļ”¼ ņØ┤ņÜ®ļÉśļŖö ļ░®ļ▓ĢņØĆ ņ£Āļ”¼ņ▓┤Ļ░Ģļé┤ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É(anti-vascular endothelial growth factor) ņŻ╝ņé¼ņØ┤ļ®░, ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö(ranibizumab), ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ(aflibercept), ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö(bevacizumab) ņäĖ Ļ░Ćņ¦Ć ņĢĮņĀ£Ļ░Ć ļäÉļ”¼ ņØ┤ņÜ®ļÉśĻ│Ā ņ׳ļŗż[4]. ļÅäņ×ģ ļŗ©Ļ│äņŚÉņä£ļČĆĒä░ ļ»ĖĻĄŁņŗØĒÆłņØśņĢĮĻĄŁ(Food and Drug Administration, FDA)ņØś ņŖ╣ņØĖņØä ļ░øņØĆ ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś[5] ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ[6]ņÖĆļŖö ļŗ¼ļ”¼ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØś Ļ▓ĮņÜ░ ĒŚłĻ░Ćņé¼ĒĢŁ ņÖĖ(off-label)ļĪ£ ņØ┤ņÜ®ĒĢśĻĖ░ ņŗ£ņ×æĒĢśņśĆļŗż. ĻĘĖļ¤¼ļéś ņØ┤Ēøä ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖĻ│╝ņØś ļ╣äĻĄÉ ņ×äņāüņŗ£ĒŚśņŚÉņä£ ĻĘĖ ĒÜ©Ļ│╝ņÖĆ ļČĆņ×æņÜ®ņØ┤ Ēü¼Ļ▓ī ņ░©ņØ┤ ļéśņ¦Ć ņĢŖļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż[7].
ĻĄŁļé┤ņŚÉņä£ ĻĖēņŚ¼ļź╝ ĒåĄĒĢ┤ ņØ┤ņÜ® Ļ░ĆļŖźĒĢ£ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻī ņĢĮņĀ£ļŖö ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖĻ│╝ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņØ┤ļŗż. ĒÖ®ļ░śĒĢś ļ¦źļØĮļ¦ēņŗĀņāØĒśłĻ┤ĆņØä Ļ░Ćņ¦ä ĒÖśņ×ÉņŚÉņä£ Ēł¼ņŚ¼ ņŗ£ ĻĖēņŚ¼ļź╝ ņØĖņĀĢļ░øņØä ņłś ņ׳ņ£╝ļéś ļ░śĒØöĒÖöļÉ£ Ļ▓ĮņÜ░ļéś ņ£äņČĢņØ┤ ņŗ¼ĒĢ£ Ļ▓ĮņÜ░, ņ┤łĻĖ░ 3ĒÜī Ēł¼ņŚ¼ ņØ┤ĒøäņŚÉļÅä ņ╣śļŻī ĒÜ©Ļ│╝Ļ░Ć ļ│┤ņØ┤ņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░, 5ĒÜī Ēł¼ņŚ¼ ņØ┤ĒøäļČĆĒä░ļŖö ĻĄÉņĀĢņŗ£ļĀźņØ┤ 0.1 ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░ ĻĖēņŚ¼ļź╝ ņØĖņĀĢļ░øņØä ņłś ņŚåļŗż. ņØ┤ļĀćĻ▓ī ĻĖēņŚ¼ ĻĖ░ņżĆņØä ļ¦īņĪ▒ņŗ£Ēéżņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓ĮņÜ░ ņ¦łļ│æņ£╝ļĪ£ ņØĖĒĢ┤ ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢ£ ņāüĒā£ļØ╝ ĒĢśļŹöļØ╝ļÅä ļ╣äĻĖēņŚ¼ļĪ£ ņĢĮņĀ£ļź╝ ņØ┤ņÜ®ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖĻ│╝ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖļŖö Ļ│ĀĻ░ĆņØś ņĢĮņĀ£ļĪ£ ļ╣äĻĖēņŚ¼ļĪ£ ņØ┤ņÜ® ņŗ£ ĒÖśņ×É ļČĆļŗ┤ņØ┤ Ēü¼Ļ▓ī ņ”ØĻ░ĆĒĢĀ ņłś ņ׳ņ¢┤ ļ╣äĻĖēņŚ¼ ņ╣śļŻīņŚÉ ņ׳ņ¢┤ņä£ļŖö ņĢĮņĀ£ Ļ░ĆĻ▓®ņŚÉ ļīĆĒĢ£ ļČĆļŗ┤ņØ┤ ņĀüņØĆ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņØ┤ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ļÅä ļ¦Äļŗż[8].
ĻĄŁļé┤ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ņ╣śļŻī ļČĆļŗ┤ņØä ĒÖĢņØĖĒĢśļŖö ļŹ░ ņ׳ņ¢┤ņä£ Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ▓ŁĻĄ¼ ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄņØĆļŹ░[9-11], ņØ┤ļ¤¼ĒĢ£ ļ░®ņŗØņØä ĒåĄĒĢ┤ ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖĻ│╝ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņé¼ņÜ®ļ¤ēņØĆ ļ╣äĻĄÉņĀü ņĀĢĒÖĢĒĢśĻ▓ī ĒÖĢņØĖĒĢĀ ņłś ņ׳ņ£╝ļéś ļ╣äĻĖēņŚ¼ļĪ£ ņØ┤ņÜ®ļÉśļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØś Ļ▓ĮņÜ░ ĻĘĖ ņé¼ņÜ®ļ¤ēņØä ĒÖĢņØĖĒĢśĻĖ░ ņ¢┤ļĀżņÜ┤ ļ®┤ņØ┤ ņ׳ļŗż. ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŚŁņŗ£ ņ¦łĒÖśņØś ņ╣śļŻīņŚÉ ļäÉļ”¼ ņØ┤ņÜ®ļÉ£ļŗżļŖö ņĀÉņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, ļ│┤ļŗż ņĀĢĒÖĢĒĢ£ ņ╣śļŻī ļČĆļŗ┤ ĒÖĢņØĖņØä ņ£äĒĢ┤ņä£ļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØś ņé¼ņÜ®ļ¤ē ņŚŁņŗ£ ļīĆļץņĀüņ£╝ļĪ£ Ļ│ĀļĀżĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ĻĘĖļ¤¼ļéś Ēśäņ×¼Ļ╣īņ¦Ć ĻĄŁļé┤ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīņŚÉ ņ׳ņ¢┤ņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ņ¢┤ļŖÉ ņĀĢļÅä ļ╣äņ£©ļĪ£ ņØ┤ņÜ®ļÉśĻ│Ā ņ׳ļŖöņ¦ĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ņל ņĢīļĀżņĀĖ ņ׳ņ¦Ć ņĢŖļŗż. ņØ┤ņŚÉ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ņ╣śļŻīņŚÉ ņ׳ņ¢┤ņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ņØ┤ņÜ®ļÉśļŖö ļ╣äņ£©ņØä ĒÖĢņØĖĒĢśĻ│Ā ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö/ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖĻ░Ć ņĢäļŗī ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņØ┤ņÜ®ĒĢ£ ņØ┤ņ£Āļź╝ ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
ļ│Ė ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļŖö ļŗ©ņØ╝ ĻĖ░Ļ┤ĆņŚÉņä£ ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņŚÉ ņ×ģĻ░üĒĢśņŚ¼ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░, Institutional Review Board (IRB) ņŖ╣ņØĖņØä ĒÜŹļōØĒĢśņśĆļŗż(KimŌĆÖs Eye Hospital IRB ņŖ╣ņØĖ ļ▓łĒśĖ: 2020-12-020). ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ¦äļŗ©ļÉ£ 50ņäĖ ņØ┤ņāü ĒÖśņ×Éļōż ņżæ 2019ļģä 1ņøöļČĆĒä░ 2019ļģä 6ņøö ņé¼ņØ┤ņŚÉ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö(Lucentis┬«, Genentech, South San Francisco, CA, USA; 0.5 mg/0.05 mL), ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ(Eylea┬«, Regeneron, Tarrytown, NY, USA; 2.0 mg/0.05 mL), Ēś╣ņØĆ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö(Avastin┬«, Genentech, South San Francisco, CA, USA; 1.25 mg/0.05 mL) ņĢĮņĀ£ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĄ£ņåīĒĢ£ 1ĒÜī ņØ┤ņāü ņŻ╝ņé¼ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£. ņŚ░ĻĄ¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż.
ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö, ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ, ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņŻ╝ņé¼ņØś ĒܤņłśņÖĆ ĻĖēņŚ¼ ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ņĀäņ▓┤ ņŻ╝ņé¼ ĒܤņłśņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼Ļ░Ć ņ░©ņ¦ĆĒĢśļŖö ļ╣äņ£©ņØä Ļ│äņé░ĒĢśņśĆļŗż. ņČöĻ░ĆņĀüņØĖ ņØśļ¼┤ĻĖ░ļĪØ ļČäņäØņØä ĒåĄĒĢ┤ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£ļź╝ ņØ┤ņÜ®ĒĢ£ ņØ┤ņ£Āļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ņØ┤ņ£ĀļŖö ņĢäļלņÖĆ Ļ░ÖņØ┤ ļČäļźśĒĢśņśĆļŗż: 1) 0.1 ņØ┤ĒĢśņØś ĻĄÉņĀĢņŗ£ļĀź Ēś╣ņØĆ ņŗ¼ĒĢ£ ļ░śĒØöņØ┤ļéś ņ¦ĆļÅäļ¬©ņ¢æņ£äņČĢņØś ļ░£ņāØņ£╝ļĪ£ ĻĖēņŚ¼ņ╣śļŻīĻ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░, 2) ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļĪ£ ĒÜ©Ļ│╝Ļ░Ć ņČ®ļČäĒĢśņ¦Ć ņĢŖņĢä ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņØ┤ņÜ®ĒĢ£ Ļ▓ĮņÜ░, 3) ņżæņŗ¼ņÖĆļ░öĻ╣ź(extrafoveal) ĒśłĻ┤ĆņŗĀņāØ, ņ┤łĻĖ░ ĒśłĻ┤Ć ņŗĀņāØņ£╝ļĪ£ ņżæņŗ¼ņÖĆ ļČĆņ£äņØś ļČĆņóģņØ┤ ļÜ£ļĀĘĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ ļō▒ ĻĖēņŚ¼ņ╣śļŻī Ļ░ĆļŖź ņŚ¼ļČĆĻ░Ć ĒÖĢņŗżĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░, 4) ņ£Āļ”¼ņ▓┤ņČ£ĒśłņØ┤ ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░. ņØśļ¼┤ĻĖ░ļĪØ ļČäņäØņØä ĒåĄĒĢ┤ ņĢäļ░öņŖżĒŗ┤ņØä ņØ┤ņÜ®ĒĢ£ ņĀĢĒÖĢĒĢ£ ņØ┤ņ£Āļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ¢┤ļĀżņøĀļŹś Ļ▓ĮņÜ░ļŖö ŌĆś5) ņĀĢĒÖĢĒĢ£ ņØ┤ņ£Āļź╝ ņĢīĻĖ░ ņ¢┤ļĀżņøĀļŹś Ļ▓ĮņÜ░ŌĆÖļĪ£ ļČäļźśĒĢśņśĆļŗż. ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻī ĒÜ©Ļ│╝ ļČłņČ®ļČä ņŚ¼ļČĆļŖö ņ╣śļŻīĒĢ£ ņØśņé¼Ļ░Ć Ļ░üņ×É ĒīÉļŗ©ĒĢśņśĆņ£╝ļ®░, ņØ┤ļź╝ ĒīÉļŗ©ĒĢśļŖö ĒÖĢļ”ĮļÉ£ ĻĖ░ņżĆņØĆ ļö░ļĪ£ ņŚåņŚłļŗż.
ņČöĻ░ĆņĀüņ£╝ļĪ£ ŌĆś0.1 ņØ┤ĒĢśņØś ĻĄÉņĀĢņŗ£ļĀź Ēś╣ņØĆ ņŗ¼ĒĢ£ ļ░śĒØöņØ┤ļéś ņ¦ĆļÅäļ¬©ņ¢æņ£äņČĢņØś ļ░£ņāØņ£╝ļĪ£ ĻĖēņŚ¼ņ╣śļŻīĻ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░ŌĆÖņØś ņØ┤ņ£ĀļĪ£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ 1ĒÜī ņØ┤ņāü ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉļōżņŚÉņä£ Ļ│╝Ļ▒░ ĻĖēņŚ¼ļź╝ ņØ┤ņÜ®ĒĢ£ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļź╝ ņŗ£Ē¢ēļ░øņØĆ ļ│æļĀźņØ┤ ņ׳ļŖöņ¦Ć ĒÖĢņØĖĒĢśņśĆļŗż. ļśÉĒĢ£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉļōżĻ│╝ ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļ¦īņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×Éļōż ņé¼ņØ┤ņŚÉ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ņ¢æņĢł ņØ┤ĒÖś ļ╣łļÅäņŚÉ ņ░©ņØ┤Ļ░Ć ņ׳ļŖöņ¦Ć ļ╣äĻĄÉĒĢśņśĆļŗż.
ĒåĄĻ│ä ļČäņäØņŚÉļŖö SPSS Version 12.0 (IBM Corp., Armonk, NY, USA)ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ņä£ļĪ£ ļŗżļźĖ ļæÉ ĻĄ░ ņé¼ņØ┤ņØś ļ╣äĻĄÉņŚÉļŖö chi-squire testļź╝ ņØ┤ņÜ®ĒĢśņśĆņ£╝ļ®░, 0.05 ļ»Ėļ¦īņØś pĻ░ÆņØä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ░Æņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
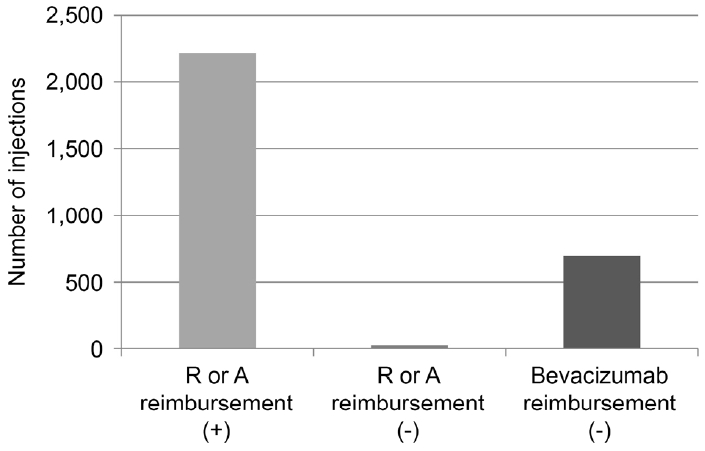
ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ņĀäņ▓┤ 1,541ļ¬ģ(1,631ņĢł)ņØś ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×ÉņŚÉņä£ ņ┤Ø 2,929ĒÜīņØś ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņŻ╝ņé¼Ļ░Ć ņŗ£Ē¢ēļÉśņŚłļŗż(Fig. 1). ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼ļŖö 2,236ĒÜī(76.3%), ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļŖö 693ĒÜī(23.7%) ņŗ£Ē¢ēļÉśņŚłļŖöļŹ░, ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼ņØś Ļ▓ĮņÜ░ ĻĖēņŚ¼ļĪ£ 2,214ĒÜī, ļ╣äĻĖēņŚ¼ļĪ£ 22ĒÜī ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░, ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØĆ 693ĒÜī ļ¬©ļæÉ ļ╣äĻĖēņŚ¼ļĪ£ ņŗ£Ē¢ēļÉśņŚłļŗż. ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ņĄ£ņåī 1ĒÜī ņØ┤ņāü ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉļŖö ņ┤Ø 447ļ¬ģ(29.0%)ņØ┤ņŚłļŗż.
ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ ņØ┤ņ£ĀņÖĆ ĒܤņłśļŖö ļŗżņØīĻ│╝ Ļ░ÖņĢśļŗż(Table 1): 1) 0.1 ņØ┤ĒĢśņØś ĻĄÉņĀĢņŗ£ļĀź Ēś╣ņØĆ ņŗ¼ĒĢ£ ļ░śĒØöņØ┤ļéś ņ¦ĆļÅäļ¬©ņ¢æņ£äņČĢņØś ļ░£ņāØņ£╝ļĪ£ ĻĖēņŚ¼ņ╣śļŻīĻ░Ć ņ¢┤ļĀżņÜ┤ Ļ▓ĮņÜ░=297ĒÜī(42.9%) (Fig. 2), 2) ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļĪ£ ĒÜ©Ļ│╝Ļ░Ć ņČ®ļČäĒĢśņ¦Ć ņĢŖņĢä ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņØ┤ņÜ®ĒĢ£ Ļ▓ĮņÜ░=36ĒÜī(5.2%) (Fig. 3), 3) ņżæņŗ¼ņÖĆļ░öĻ╣ź(extrafoveal) ĒśłĻ┤ĆņŗĀņāØ, ņ┤łĻĖ░ĒśłĻ┤ĆņŗĀņāØņ£╝ļĪ£ ņżæņŗ¼ņÖĆ ļČĆņ£äņØś ļČĆņóģņØ┤ ļÜ£ļĀĘĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ ļō▒ ĻĖēņŚ¼ņ╣śļŻī Ļ░ĆļŖź ņŚ¼ļČĆĻ░Ć ĒÖĢņŗżĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░=201ĒÜī(29.1%) (Fig. 4), 4) ņ£Āļ”¼ņ▓┤ņČ£ĒśłņØś ļ░£ņāØ=15ĒÜī(2.2%), 5) ņĀĢĒÖĢĒĢ£ ņØ┤ņ£Āļź╝ ņĢīĻĖ░ ņ¢┤ļĀżņøĀļŹś Ļ▓ĮņÜ░=144ĒÜī(20.8%).
ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ 447ļ¬ģ ņżæ 226ļ¬ģ(50.8%)ņŚÉņä£ļŖö Ļ│╝Ļ▒░ ĻĖēņŚ¼ļź╝ ņØ┤ņÜ®ĒĢ£ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ļ│æļĀźņØ┤ ņ׳ņŚłļŗż. ļśÉĒĢ£ 0.1 ņØ┤ĒĢśņØś ĻĄÉņĀĢņŗ£ļĀź Ēś╣ņØĆ ņŗ¼ĒĢ£ ļ░śĒØöņØ┤ļéś ņ¦ĆļÅäļ¬©ņ¢æņ£äņČĢņØś ļ░£ņāØņ£╝ļĪ£ ĻĖēņŚ¼ņ╣śļŻīĻ░Ć ņ¢┤ļĀżņøī ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŹś 197ņĢł ņżæ 129ņĢł(65.5%)ņŚÉņä£ Ļ│╝Ļ▒░ ĻĖēņŚ¼ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ļ│æļĀźņØ┤ ņ׳ņŚłļŗż.
ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ņ¢æņĢł ņØ┤ĒÖśņØś ļ╣łļÅäļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ£╝ļĪ£ ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ 447ļ¬ģ ņżæ 97ļ¬ģ(21.7%)ņØ┤ņŚłņ£╝ļ®░, ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļ¦īņØä ņŗ£Ē¢ē ļ░øņØĆ 1,094ļ¬ģ ņżæņŚÉļŖö 325ļ¬ģ(29.7%)ņØ┤ņŚłļŗż. ņ¢æņĢł ņØ┤ĒÖś ļ╣łļÅäļŖö ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļ¦īņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ļŹö ļåÆņĢśļŗż(p=0.001).
ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×Éņ╣śļŻīļŖö ļø░ņ¢┤ļé£ ĒÜ©Ļ│╝ļĪ£ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīņØś ņä▒ņĀüņØä Ēü¼Ļ▓ī Ē¢źņāüņŗ£ņ╝░ļŗż[12]. ĻĘĖļ¤¼ļéś Ļ│ĀĻ░ĆņØś ņĢĮņĀ£ Ļ░ĆĻ▓® ļĢīļ¼ĖņŚÉ ņ╣śļŻīņŚÉ ļīĆĒĢ£ ļČĆļŗ┤ņØ┤ Ēü¼Ļ▓ī ņ”ØĻ░ĆĒĢśļŖö Ļ▓░Ļ│╝ļź╝ Ļ░ĆņĀĖņÖöļŗż[13]. ņé¼ĒÜīĻ▓ĮņĀ£ņĀüņØĖ Ļ┤ĆņĀÉņŚÉņä£ ļ│┤ņĢśņØä ļĢī, ĒÖ®ļ░śļ│Ćņä▒ņŚÉ ļīĆĒĢ£ ņĀüņĀłĒĢ£ ņ╣śļŻīĻ░Ć ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņĢä ņŗ£ļĀźņØ┤ Ēü¼Ļ▓ī ņåÉņāüļÉśļŖö Ļ▓āļ│┤ļŗż ļ╣äļĪØ ņĢĮņĀ£ Ļ░ĆĻ▓®ņØ┤ ļ╣äņŗĖļŗż ĒĢśļŹöļØ╝ļÅä ņ¦ĆņåŹņĀüņØĖ ņ╣śļŻīļź╝ ĒåĄĒĢ┤ ņŗ£ļĀźņØä ļ│┤ņĀäĒĢśļŖö Ļ▓āņØ┤ ļŹö Ēü░ ņØ┤ļōØņØ┤ļØ╝ ĒĢĀ ņłś ņ׳ļŗż[14]. ĻĘĖļ¤¼ļéś ĒÖśņ×ÉņØś ņ×ģņןņŚÉņä£ ņāØĻ░üĒĢśņśĆņØä ļĢī, Ļ│ĀĻ░ĆņØś ņ╣śļŻīļŖö ņŚ¼ņĀäĒ׳ Ēü░ ļČĆļŗ┤ņØ┤ ļÉśļŖö Ļ▓āņØ┤ ņé¼ņŗżņØ┤ļŗż.
ĻĄŁļé┤ ņ¦äļŻī ĒÖśĻ▓ĮņŚÉņä£ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØä ņ╣śļŻīĒĢśļŖö Ļ▓ĮņÜ░ ņżæņ”Øļé£ņ╣śņä▒ ņ¦łĒÖśņŚÉ ļīĆĒĢ£ ņé░ņĀĢĒŖ╣ļĪĆ ņĀüņÜ®ņØä ĒåĄĒĢ┤ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö/ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņĢĮņĀ£ ļ╣äņÜ®ņØś ņāüļŗ╣ ļČĆļČäņØä Ļ▒┤Ļ░Ģļ│┤ĒŚśņØś ņ¦ĆņøÉņØä ļ░øņØä ņłś ņ׳ļŗż. ĻĘĖļ¤¼ļéś ņØ┤ļ¤¼ĒĢ£ ņ¦ĆņøÉņØä ļ░øĻĖ░ ņ£äĒĢ┤ņä£ļŖö ņØ╝ņĀĢĒĢ£ ĻĖ░ņżĆņØä ļ¦īņĪ▒ņŗ£ņ╝£ņĢ╝ ĒĢśļŖöļŹ░, ĻĖ░ņżĆņØä ļ¦īņĪ▒ņŗ£Ēéżņ¦Ć ļ¬╗ĒĢśĻ▒░ļéś ĻĖ░ĒāĆ ļŗżļźĖ ņØ┤ņ£ĀļĪ£ Ļ▒┤Ļ░Ģļ│┤ĒŚśņØś ņ¦ĆņøÉ ņŚåņØ┤ ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢ┤ņĢ╝ ĒĢśļŖö Ļ▓ĮņÜ░ņŚÉļŖö ĒÖśņ×ÉĻ░Ć ņĢĮņĀ£ Ļ░ĆĻ▓®ņØä ļ╣äĻĖēņŚ¼ļĪ£ ļČĆļŗ┤ĒĢ┤ņĢ╝ ĒĢ£ļŗż. ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö ņĢĮņĀ£(Lucentis┬«)ņÖĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņĢĮņĀ£(Eylea┬«)ņØś Ļ▓ĮņÜ░ 2020ļģä 12ņøö ĻĖ░ņżĆņ£╝ļĪ£ ņĢĮĻ░ĆĻ░Ć Ļ░üĻ░ü 828,166ņøÉ ļ░Å 751,493ņøÉņØĖļŹ░, ņØ┤ļŖö ņĀäņĢĪ ļ╣äĻĖēņŚ¼ļĪ£ ļČĆļŗ┤ĒĢśĻĖ░ņŚÉļŖö ņāüļŗ╣Ē׳ Ēü░ ņĢĪņłśļØ╝ ĒĢĀ ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ ļ╣äĻĖēņŚ¼ ņŻ╝ņé¼ļź╝ ĒĢ┤ņĢ╝ ĒĢśļŖö Ļ▓ĮņÜ░ ņāüļīĆņĀüņ£╝ļĪ£ ļ╣äņÜ®ņØ┤ ņĀĆļĀ┤ĒĢ£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£(Avastin┬«)ļź╝ ņØ┤ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ļÅä ļ¦Äļŗż.
ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØĆ ņøÉļל ĒĢŁņĢöņĀ£ļĪ£ Ļ░£ļ░£ļÉ£ ņĢĮņĀ£ļĪ£ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ņØś ĒÜ©Ļ│╝ļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ£ ņĄ£ņ┤ł ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņĀäņŗĀņĀüņØĖ Ēł¼ņŚ¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļéś[15] ņØ┤Ēøä ņ£Āļ”¼ņ▓┤Ļ░Ģ ļé┤ļĪ£ ņŻ╝ņé¼ĒĢśļŖö Ļ▓ĮņÜ░ņŚÉļÅä ņ╣śļŻī ĒÜ©Ļ│╝ļź╝ ņ¢╗ņØä ņłś ņ׳ļŗżļŖö ņĀÉņØ┤ ļ░ØĒśĆņĪīļŗż[16]. ņØ┤Ēøä ņŚ░ĻĄ¼ļōżņØä ĒåĄĒĢ┤ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ļ╣äĻĄÉņĀü ĒÜ©Ļ│╝ņĀüņØ┤Ļ│Ā ņĢłņĀäĒĢ£ ņĢĮņĀ£ļØ╝ļŖö ņĀÉņØ┤ ĒÖĢņØĖļÉśņŚłņ¦Ćļ¦ī, ņĀĢņŗØ ņ×äņāüņŗ£ĒŚśņØä Ļ▒░ņ│É ņŖ╣ņØĖļÉ£ ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖĻ│╝ ļ╣äĻĄÉĒĢśņśĆņØä ļĢī, ņ¢┤ļ¢ż ņ░©ņØ┤Ļ░Ć ņ׳ņØä Ļ▓āņØĖĻ░ĆņŚÉ ļīĆĒĢ┤ņä£ļŖö ņŚ¼ņĀäĒ׳ ņØśļ¼ĖņØ┤ ļé©ņĢä ņ׳ļŖö ņāüĒā£ņśĆļŗż. Comparison of age-related macular degeneration treatment trial (CATT) ņŚ░ĻĄ¼ļŖö ņØ┤ļ¤¼ĒĢ£ ņØśļ¼ĖņŚÉ ĒĢ┤ļŗĄņØä ņŻ╝ĻĖ░ ņ£äĒĢ┤ ņŗ£Ē¢ēļÉ£ ņŚ░ĻĄ¼ļĪ£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ╣śļŻīĻĄ░Ļ│╝ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö ņ╣śļŻīĻĄ░ņØś ņ╣śļŻī ĒÜ©Ļ│╝ņÖĆ ļČĆņ×æņÜ®ņØś ļ╣łļÅäļź╝ ņä£ļĪ£ ļ╣äĻĄÉĒĢśņśĆļŗż[7]. ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ╣śļŻīĻĄ░ņØś ņŗ£ļĀź Ļ▓░Ļ│╝Ļ░Ć ņĢĮĻ░ä ņŚ┤ļō▒ĒĢśņśĆņ£╝ļ®░, ļČĆņ×æņÜ®ņØś ļ╣łļÅä ņŚŁņŗ£ ņĢĮĻ░ä ļŹö ļåÆņĢśņ£╝ļéś ņØśļ»Ė ņ׳ļŖö ņ░©ņØ┤ļŖö ņĢäļŗī Ļ▓āņ£╝ļĪ£ ĒīÉļ¬ģļÉśņŚłļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļź╝ ļ░öĒāĢņ£╝ļĪ£, Rosenfeld [17]ļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīņŚÉ ņ׳ņ¢┤ ņāüļīĆņĀüņ£╝ļĪ£ ņĀĆļĀ┤ĒĢśļ®┤ņä£ļÅä ņ£ĀņÜ®ĒĢ£ ņĢĮņĀ£Ļ░Ć ļÉĀ ņłś ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņĀäļ¦ØĒĢśņśĆļŗż.
ĻĄŁļé┤ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņ╣śļŻīņØś ņØ┤ņÜ®ņŚÉ ļīĆĒĢ┤ ļČäņäØĒĢ£ ņŚ░ĻĄ¼ļŖö ļīĆļČĆļČä Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ▓ŁĻĄ¼ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. Rim et al [9]ņØś ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ 2010ļģäļČĆĒä░ 2015ļģä ņé¼ņØ┤ņŚÉ ņ▓śņØī ņ¦äļŗ©ļÉ£ ĒÖśņ×ÉļōżņØś ņĢĮ 70%ņŚÉņä£ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖļź╝ ņØ┤ņÜ®ĒĢ£ ņ┤łĻĖ░ ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņĢśļŗż. ņĀĆņ×ÉļōżņØĆ ļéśļ©Ėņ¦Ć 30%ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖĻ│╝ Ļ░ÖņØĆ ļŗżļźĖ ņĢĮņĀ£ļź╝ ņØ┤ņÜ®ĒĢ£ ņ╣śļŻīĻ░Ć ņØ┤ļŻ©ņ¢┤ņĪīņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗżĻ│Ā ņČöņĖĪĒĢśņśĆļŗż. ņĀäņ▓┤ 2,881ĒÜīņØś ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼Ļ░Ć ņŗ£Ē¢ēļÉśņŚłļŖöļŹ░, ņŗ£Ļ░äņØś Ļ▓ĮĻ│╝ņŚÉ ļö░ļØ╝ ņĢĮņĀ£ņØś ņé¼ņÜ®ļ¤ēņØ┤ ļŖśņ¢┤ļéśļŖö Ļ▓ĮĒ¢źņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ĒŖ╣Ē׳ 2015ļģä Ļ▓Į ņĢĮņĀ£ ņé¼ņÜ®ņØ┤ Ēü░ĒÅŁņ£╝ļĪ£ ļŖśņ¢┤ļé¼ļŖöļŹ░, ņĀĆņ×ÉļōżņØĆ ņØ┤ļ¤¼ĒĢ£ ļ│ĆĒÖöņØś ņøÉņØĖņØ┤ 2014ļģä 11ņøöņŚÉ ļ░öļĆÉ ļ│┤ĒŚśņĀ£ļÅäņØś ņśüĒ¢ź(ĒĢ£ ņĢĮņĀ£ļĪ£ ņ╣śļŻī Ēøä ĒÜ©Ļ│╝Ļ░Ć ņČ®ļČäĒĢśņ¦Ć ņĢŖņØä ļĢī ļŗżļźĖ ņĢĮņĀ£ļĪ£ ĻĄÉņ▓┤ Ēł¼ņŚ¼ĒĢśņŚ¼ ņ╣śļŻī ņŻ╝ņé¼ĒĢĀ ņłś ņ׳ļÅäļĪØ ĒŚłĻ░ĆĒĢ£ ļČĆļČä)ņŚÉ ņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ņČöņĖĪĒĢśņśĆļŗż. Rim et al [9]ņØś ņŚ░ĻĄ¼ļŖö Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ▓ŁĻĄ¼ ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ╣śļŻī ņŚ¼ļČĆļź╝ ĒÅēĻ░ĆĒĢśĻĖ░ ņ¢┤ļĀĄļŗżļŖö ņĀÉ, ĻĘĖļ”¼Ļ│Ā ĻĖēņŚ¼ ņĢĮņĀ£ņØś Ļ▓ĮņÜ░ ņØśĒĢÖņĀüņØĖ ļČĆļČäĻ│╝ Ļ┤ĆļĀ© ņŚåņØ┤ ļ│┤ĒŚś ņĀ£ļÅäņØś ļ│ĆĒÖöņŚÉ ļö░ļØ╝ ĻĘĖ ņé¼ņÜ®ļ¤ēņŚÉ ņśüĒ¢źņØä ļ░øņØä ņłś ņ׳ļŗżļŖö ņĀÉņØä ļ│┤ņŚ¼ņŻ╝Ļ│Ā ņ׳ļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļŖö Ļ▓░ĻĄŁ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØś ņé¼ņÜ®ļ¤ēņŚÉ ļīĆĒĢ£ ĒÅēĻ░Ć ņŚåņØ┤ļŖö ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉ ļīĆĒĢ£ ņ╣śļŻī ļČĆļŗ┤ņØä ņĀĢĒÖĢĒ׳ ĒÅēĻ░ĆĒĢśĻĖ░ ņ¢┤ļĀżņÜĖ ņłś ņ׳ļŗżļŖö ņĀÉņØä ņČöĻ░ĆņĀüņ£╝ļĪ£ ņŗ£ņé¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ņŚŁņŗ£ Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ▓ŁĻĄ¼ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢ£ Cho et al [10]ņØś ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö/ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉņØś ņł½ņ×ÉļŖö 2010ļģä 14,449ļ¬ģņŚÉņä£ 2016ļģä 35,762ļ¬ģņ£╝ļĪ£ ņ”ØĻ░ĆĒĢśļŖö ņ¢æņāüņØä ļ│┤ņśĆņ£╝ļ®░, ņŻ╝ņé¼ ĒܤņłśļŖö 2010ļģä 27,792ĒÜīņŚÉņä£ 2016ļģä 63,115ĒÜīļĪ£ ņ”ØĻ░ĆĒĢśņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ ņ”ØĻ░Ć ņČöņäĖņŚÉ ļīĆĒĢśņŚ¼ ņĀĆņ×ÉļōżņØĆ ņ£Āļ│æļźĀņØś ņ”ØĻ░Ćļ┐É ņĢäļŗłļØ╝ ĻĖēņŚ¼ ĻĖ░ņżĆ ņÖäĒÖöļĪ£ 1ņØĖļŗ╣ ņ╣śļŻī ĒܤņłśņØś ņ”ØĻ░Ćļź╝ ļ░śņśüĒĢśļŖö Ļ▓░Ļ│╝ļØ╝ ĒĢ┤ņäØĒĢśņśĆļŗż. ļśÉĒĢ£ ņĀĆņ×ÉļōżņØĆ ļ╣äĻĄÉņĀü ņĄ£ĻĘ╝ ņāłļĪŁĻ▓ī ļÅäņ×ģļÉ£ ŌĆś5ĒÜī ņŻ╝ņé¼ Ēøä ĻĄÉņĀĢņŗ£ļĀź 0.1 ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░ ĻĖēņŚ¼ ĻĖ░ņżĆņŚÉņä£ ņĀ£ņÖĖĒĢ£ļŗżŌĆÖļŖö ĻĖ░ņżĆņØ┤ ņĀäņ▓┤ņĀüņØĖ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņŻ╝ņé¼ ĒܤņłśņŚÉ ļ»Ėņ╣Ā Ļ░ĆļŖźņä▒ņŚÉ ļīĆĒĢ┤ ņ¢ĖĻĖēĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ņ╣śļŻīļź╝ ņ£äĒĢ┤ ņŗ£Ē¢ēļÉ£ ņĀäņ▓┤ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņŻ╝ņé¼ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ņ░©ņ¦ĆĒĢśļŖö ļ╣äņ£©ņØĆ 23.7%ņśĆņ£╝ļ®░, ņĀäņ▓┤ ĒÖśņ×ÉņØś 29.0%ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ļź╝ ņĄ£ņåī 1ĒÜī ņØ┤ņāü ņŗ£Ē¢ē ļ░øņĢśļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļŖö ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØś ņ╣śļŻīņŚÉ ņ׳ņ¢┤ņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØ┤ ņ░©ņ¦ĆĒĢśļŖö ļ╣äņżæņØ┤ ņĀüņ¦Ć ņĢŖļŗżļŖö ņĀÉņØä ļ│┤ņŚ¼ ņŻ╝ļ®░, ņ╣śļŻīņŚÉ ļīĆĒĢ£ ņĀäļ░śņĀüņØĖ ļČĆļŗ┤ņØä ĒÅēĻ░ĆĒĢśļŖö ļŹ░ ņ׳ņ¢┤ņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņŻ╝ņé¼ ņé¼ņÜ®ļ¤ēņØ┤ ĒÅēĻ░ĆļÉśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ ĻĘĖ ļČĆļŗ┤ņØ┤ Ļ│╝ņåī ĒÅēĻ░ĆļÉĀ ņłś ņ׳ļŗżļŖö ņĀÉņØä ņŗ£ņé¼ĒĢ£ļŗż. ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņ╣śļŻī ļ░®ļ▓ĢĻ│╝ ņ×¼ņĀĢ ņśüĒ¢źņØä ļČäņäØĒĢ£ Yang et al [18]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØś ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ļé┤ ņĀÉņ£Āņ£©ņØä 33.3%ļĪ£ Ļ░ĆņĀĢĒĢśņśĆļŖöļŹ░, ļ│Ė ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ļÉ£ ĒÖśņ×ÉļōżņŚÉņä£ ļéśĒāĆļé£ ņŗżņĀ£ ņĀÉņ£Āņ£©ņØĆ Ļ░ĆņĀĢņ╣śļ│┤ļŗż ņĪ░ĻĖł ļé«ņØĆ ņĀĢļÅäņśĆļŗż.
ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×Éļōż ņżæ ņĢĮ ņĀłļ░śņŚÉņä£ Ļ│╝Ļ▒░ ĻĖēņŚ¼ļź╝ ņØ┤ņÜ®ĒĢ£ ļØ╝ļŗłļ╣äņŻ╝ļ¦Ö Ēś╣ņØĆ ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ļ│æļĀźņØ┤ ņ׳ņŚłļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļŖö Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ▓ŁĻĄ¼ ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļČäņäØņØä ņŗ£Ē¢ēĒĢĀ ļĢī, ņ┤łĻĖ░ņŚÉ ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖ ņŻ╝ņé¼ļź╝ ņ×ÉņŻ╝ ņŗ£Ē¢ē ļ░øļŗż ņŗ£Ļ░äņØ┤ ņ¦Ćļéśļ®┤ņä£ ņŻ╝ņé¼ ĒܤņłśĻ░Ć ņżäņ¢┤ļō£ļŖö ĒÖśņ×ÉļōżņØ┤ ĒÖĢņØĖļÉśļŖö Ļ▓ĮņÜ░ ņØ┤ļ¤¼ĒĢ£ Ļ▓ĮĒ¢źņØ┤ ņ×¼ļ░£ņØś ļ╣łļÅäĻ░Ć ņżäņ¢┤ļō£ļŖö Ļ▓āĻ│╝ Ļ░ÖņØĆ ņØśĒĢÖņĀüņØĖ ņØ┤ņ£ĀņŚÉ ņØśĒĢ£ Ēśäņāüņ£╝ļĪ£ ĒĢ┤ņäØĒĢśĻĖ░ ņ¢┤ļĀżņÜĖ ņłś ņ׳ņØīņØä ņŗ£ņé¼ĒĢ£ļŗż. ņ”ē, ņ╣śļŻī Ļ▓ĮĻ│╝Ļ░Ć ĻĖĖņ¢┤ņ¦Ćļ®┤ņä£ ļ¦Øļ¦ēņØś ņåÉņāüņØ┤ ļłäņĀüļÉśĻ│Ā ņŗ£ļĀźņØ┤ ņĀĆĒĢśļÉśņ¢┤ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņĢĮņĀ£ņØś Ļ▒┤Ļ░Ģļ│┤ĒŚś ĻĖēņŚ¼ ĻĖ░ņżĆņØä ļ¦īņĪ▒ĒĢśņ¦Ć ļ¬╗ĒĢśĻ▓ī ļÉśĻ│Ā, ĻĘĖ Ļ▓░Ļ│╝ ļ╣äĻĖēņŚ¼ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ╣śļŻīļĪ£ ņ╣śļŻī ļ░®ņ╣©ņØä ļ░öĻŠĖļ®┤ņä£ ĻĖēņŚ¼ļź╝ ņØ┤ņÜ®ĒĢ£ ņŻ╝ņé¼ ĒܤņłśĻ░Ć ņżäņ¢┤ļōżĻ▓ī ļÉĀ ņłś ņ׳ļŗżļŖö Ļ▓āņØ┤ļŗż. Ē¢źĒøä Ļ▒┤Ļ░Ģļ│┤ĒŚś ņ▓ŁĻĄ¼ ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢ£ ņŚ░ĻĄ¼ļź╝ ņŗ£Ē¢ēĒĢĀ ļĢī ņØ┤ņÖĆ Ļ░ÖņØĆ ļČĆļČäņØ┤ ņČ®ļČäĒ׳ Ļ│ĀļĀżļÉśņ¢┤ņĢ╝ ĒĢĀ Ļ▓āņØ┤ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņØ┤ņÜ®ĒĢ£ Ļ░Ćņן ņŻ╝ļÉ£ ņØ┤ņ£ĀļŖö 0.1 ņØ┤ĒĢśņØś ĻĄÉņĀĢņŗ£ļĀź Ēś╣ņØĆ ņŗ¼ĒĢ£ ļ░śĒØöņØ┤ļéś ņ¦ĆļÅäļ¬©ņ¢æņ£äņČĢņØś ļ░£ņāØĒĢ£ Ļ▓ĮņÜ░, ņ”ē ĻĖ░ļŖźņĀü, ĒĢ┤ļČĆĒĢÖņĀü ņåÉņāüņØ┤ ņ¦äĒ¢ēĒĢ£ Ļ▓ĮņÜ░ņśĆļŗż. ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņØĆ ņÖäņ╣śĻ░Ć ņ¢┤ļĀżņÜ┤ ņ¦łĒÖśņ£╝ļĪ£ ņןĻĖ░Ļ░äņØś ņ╣śļŻīĻ░Ć ĒĢäņÜöĒĢśļ®░, ņ╣śļŻīņŚÉļÅä ļČłĻĄ¼ĒĢśĻ│Ā ņŗ£ļĀźņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņĀĆĒĢśļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ļō£ļ¼╝ņ¦Ć ņĢŖĻ▓ī ļ░£ņāØĒĢ£ļŗż[19-22]. CATT ņŚ░ĻĄ¼ņØś ņןĻĖ░ ņČöņĀü Ļ┤Ćņ░░ Ļ▓░Ļ│╝ņŚÉ ļö░ļź┤ļ®┤ ņ¦äļŗ© ļŗ╣ņŗ£ 20/200 ņØ┤ĒĢśņØś ņŗ£ļĀźņØä ļ│┤ņØĖ ĒÖśņ×ÉļŖö 6%ņŚÉ ļČłĻ│╝ĒĢśņśĆņ£╝ļéś 5ļģäņ¦ĖņŚÉļŖö 20%ļĪ£ ĻĘĖ ļ╣äņ£©ņØ┤ Ēü¼Ļ▓ī ņāüņŖ╣ĒĢśņśĆļŗż[20]. ĻĄŁļé┤ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ Han et al [22]ņØś ņŚ░ĻĄ¼ņŚÉņä£ ņĄ£ņ┤ł ņ¦äļŗ© ņŗ£ 0.1 ļ»Ėļ¦īņØś ņŗ£ļĀźņØä ļ│┤ņØĖ ĒÖśņ×ÉļŖö ņĀäņ▓┤ņØś 8.3%ņśĆņ£╝ļéś ĒÅēĻĘĀ 32.2Ļ░£ņøöĻ░äņØś ņ╣śļŻī ņØ┤ĒøäņŚÉļŖö 12.5%ļĪ£ ņ”ØĻ░ĆĒĢśņśĆļŗż. ņĄ£ĻĘ╝ ļ░£Ēæ£ļÉ£ Gillies et al [21]ņØś 10ļģä ņČöņĀü Ļ┤Ćņ░░ ņŚ░ĻĄ¼ņŚÉņä£ 20/200 ņØ┤ĒĢśņØś ņŗ£ļĀźņØä ļ│┤ņØĖ ĒÖśņ×ÉļŖö ņ¦äļŗ© ņŗ£ 5-7%ņśĆņ£╝ļéś 10ļģäņ¦ĖņŚÉļŖö 14-38%ļĪ£ ņ”ØĻ░ĆĒĢśņśĆļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļōżņØĆ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øļŖö ĒÖśņ×ÉļōżņØś ņĀüņ¦Ć ņĢŖņØĆ ļ╣äņ£©ņŚÉņä£ 0.1 ņØ┤ĒĢśĻ╣īņ¦Ć ņŗ£ļĀźņØ┤ ņĀĆĒĢśļÉĀ ņłś ņ׳ņØīņØä ļ│┤ņŚ¼ņżĆļŗż.
ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņŻ╝ņé¼ņŚÉ ļīĆĒĢ£ Ļ▒┤Ļ░Ģļ│┤ĒŚś ĻĖēņŚ¼ ļÅäņ×ģ ņ┤łĻĖ░ņŚÉļŖö ņŻ╝ņé¼ ĒܤņłśņØś ņĀ£ĒĢ£ņØ┤ ņ׳ņŚłņ£╝ļéś ņŗ£ļĀź ĻĖ░ņżĆņØĆ ļö░ļĪ£ ņŚåņŚłļŗż. ĻĘĖļ¤¼ļéś 2017ļģä 12ņøöļČĆĒä░ 5ĒÜī ņŻ╝ņé¼ļČĆĒä░ ĻĄÉņĀĢņŗ£ļĀź 0.1 ņØ┤ĒĢśļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ ĻĖēņŚ¼ļź╝ ņżæļŗ©ĒĢśļŖö ĻĖ░ņżĆņØ┤ ņŗĀņäżļÉśņŚłņ£╝ļ®░, ĻĘĖ Ļ▓░Ļ│╝ ņŗ£ļĀź ĻĖ░ņżĆņØä ļ¦īņĪ▒ņŗ£Ēéżņ¦Ć ļ¬╗ĒĢśļŖö ĒÖśņ×ÉņØś ņāüļŗ╣ņłśļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņØ┤ņÜ®ĒĢ£ ļ╣äĻĖēņŚ¼ņ╣śļŻīļĪ£ ņĀäĒÖśļÉśņŚłņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŗż. Yang et al [18]ņØĆ ņØ┤ļ¤¼ĒĢ£ ņŗ£ļĀź ĻĖ░ņżĆņŚÉ ņØśĒĢ┤ ņĢĮ 5-10% ņĀĢļÅä ĒāłļØĮļźĀņØ┤ ņ”ØĻ░ĆĒĢśļ®░ ņ×¼ņĀĢļČĆļŗ┤ņØ┤ Ļ░ÉņåīĒĢĀ ņłś ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ĻĄÉņĀĢņŗ£ļĀź 0.1 ņØ┤ĒĢśļĪ£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņŻ╝ņé¼ļź╝ ņŗ£Ē¢ē ļ░øņØĆ Ļ▓ĮņÜ░ņØś 65.5%ņŚÉņä£ ĻĖ░ņĪ┤ņŚÉ ĻĖēņŚ¼ļź╝ ņØ┤ņÜ®ĒĢ£ ņŻ╝ņé¼ņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ļ│æļĀźņØ┤ ņ׳ņŚłļŖöļŹ░, ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░Ļ│╝ļŖö ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£ ņäĀĒāØņŚÉ ņ׳ņ¢┤ņä£ ĻĖēņŚ¼ ĻĖ░ņżĆņØ┤ ņżæņÜöĒĢ£ Ļ│ĀļĀżņé¼ĒĢŁņØ┤ņŚłļŗżļŖö ņĀÉņØä ņŗ£ņé¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņŚ░ĻĄ¼ ĻĖ░Ļ░ä ļÅÖņĢł ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņ╣śļŻīļ¦īņØä ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉļōżņØś ņ¢æņĢł ņØ┤ĒÖśņ£©ņØ┤ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Öņ╣śļŻīļź╝ ņŗ£Ē¢ē ļ░øņØĆ ĒÖśņ×ÉļōżņŚÉ ļ╣äĒĢ┤ ņ£ĀņØśĒĢśĻ▓ī ļŹö ļåÆņØĆ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż. ņ¢æņĢłņØ┤ ņØ┤ĒÖśļÉ£ Ļ▓ĮņÜ░ ņŗ£ļĀźņĀĆĒĢśļź╝ ļ¦ēĻĖ░ ņ£äĒĢ£ ļ│┤ļŗż ņĀüĻĘ╣ņĀüņØĖ ņ╣śļŻīļź╝ ņ£äĒĢ┤ ļØ╝ļŗłļ╣äņŻ╝ļ¦ÖņØ┤ļéś ņĢĀĒöīļ”¼ļ▓äņģēĒŖĖņÖĆ Ļ░ÖņØĆ ĻĖēņŚ¼ ņĢĮņĀ£ļź╝ ņØ┤ņÜ®ĒĢśņśĆņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņØä Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ļŗżņØīĻ│╝ Ļ░ÖņØĆ ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ņØ┤ļ®░, 6Ļ░£ņøöņØ┤ļØ╝ļŖö ļ╣äĻĄÉņĀü ņ¦¦ņØĆ ĻĖ░Ļ░ä ļÅÖņĢłņØś ņŻ╝ņé¼ņ╣śļŻīņŚÉ ļīĆĒĢśņŚ¼ ĒÅēĻ░ĆĒĢśņśĆļŗż. ņĢĮ 20.8%ņØś ĒÖśņ×ÉņŚÉņä£ļŖö ņØśļ¼┤ĻĖ░ļĪØ ļČäņäØņØä ĒåĄĒĢ┤ ņĢäļ░öņŖżĒŗ┤ņØä ņØ┤ņÜ®ĒĢ£ ņĀĢĒÖĢĒĢ£ ņØ┤ņ£Āļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ¢┤ļĀżņøĀļŗż. ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×É ņĢĮņĀ£ņŚÉ ļīĆĒĢ£ Ļ▒┤Ļ░Ģļ│┤ĒŚś ĻĖēņŚ¼ ĻĖ░ņżĆĻ│╝ ĒܤņłśĻ░Ć Ļ│╝Ļ▒░ļČĆĒä░ ļ¬ć ņ░©ļĪĆ ļ│ĆĒÖöĒĢ┤ ņÖöļŗżļŖö ņĀÉņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, ņŚ░ĻĄ¼ ĻĖ░Ļ░äņŚÉ ļö░ļØ╝ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£Ļ░Ć ņĀäņ▓┤ ņŻ╝ņé¼ņŚÉņä£ ņ░©ņ¦ĆĒĢśļŖö ļ╣äņ£©Ļ│╝ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņØ┤ņÜ®ĒĢśĻ▓ī ļÉ£ ņØ┤ņ£ĀņŚÉ ņ׳ņ¢┤ņä£ ņä£ļĪ£ ļŗżļźĖ Ļ▓░Ļ│╝Ļ░Ć ļéśņś¼ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż. ņČöĻ░ĆņĀüņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņé¼ņÜ®ĒĢ£ ņāüĒÖ®ļōżņØĆ ņØ┤ļ»Ė ĻĖ░ņĪ┤ņŚÉ ņל ņĢīļĀżņ¦ä ļ│┤ĒŚśĻĖēņŚ¼ ĻĖ░ņżĆņŚÉ ļČĆĒĢ®ĒĢśņ¦Ć ņĢŖņØĆ Ļ▓ĮņÜ░ļōżņØ┤ņŚłļŗż. ļö░ļØ╝ņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦ÖņØä ņé¼ņÜ®ĒĢ£ ņāüĒÖ®ļōżņŚÉ ļīĆĒĢśņŚ¼ ņ¢┤ļŖÉ ņĀĢļÅä ņśłņĖĪ Ļ░ĆļŖźĒĢ£ ļČĆļČäņ£╝ļĪ£, ļ▓Āļ░öņŗ£ņŻ╝ļ░źņØś ņØ┤ņÜ®ņŚÉ ļīĆĒĢ£ ņāłļĪ£ņÜ┤ ĻĖ░ņżĆņØä ņĀ£ņŗ£ĒĢśņ¦Ć ļ¬╗ĒĢ£ļŗżļŖö ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ļŖö ļŗ©ņØ╝ ĻĖ░Ļ┤ĆņŚÉņä£ ņŗ£Ē¢ēļÉśņŚłļŖöļŹ░, ĻĖ░Ļ┤ĆņŚÉ ļö░ļØ╝ ņä£ļĪ£ ļŗżļźĖ Ļ▓░Ļ│╝Ļ░Ć ļÅäņČ£ļÉĀ ņłś ņ׳ļŗżļŖö ņĀÉņØä Ļ│ĀļĀżĒĢśņśĆņØä ļĢī, ļ│Ė ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝Ļ░Ć ĻĄŁļé┤ ņĀäņ▓┤ ņĢĮņĀ£ ņé¼ņÜ® Ļ▓ĮĒ¢źņØä ļīĆĒæ£ĒĢśĻĖ░ļŖö ņ¢┤ļĀżņÜĖ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ņČöĻ░ĆņĀüņØĖ ļŗżĻĖ░Ļ┤Ć ņŚ░ĻĄ¼ļź╝ ņ£äĒĢ£ ĒåĀļīĆĻ░Ć ļÉ£ļŗżļŖö ņĀÉņŚÉņä£ ĻĘĖ ņØśņØśļź╝ ņ░ŠņØä ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.
ņÜöņĢĮĒĢśļ®┤ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĻĄŁļé┤ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉ ļīĆĒĢ£ ĒĢŁĒśłĻ┤Ćļé┤Ēö╝ņä▒ņןņØĖņ×Éņ╣śļŻīņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£Ļ░Ć ņ░©ņ¦ĆĒĢśļŖö ļ╣äņżæĻ│╝ ņĢĮņĀ£ ņé¼ņÜ®ņØś ņØ┤ņ£Āļź╝ ĒÖĢņØĖĒĢśņśĆļŗż. ĻĘĖ Ļ▓░Ļ│╝ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņĢĮņĀ£ļŖö ņĀäņ▓┤ ņĢĮņĀ£ ņØ┤ņÜ®ļ¤ēņØś ņĢĮ 1/4ņØä ņ░©ņ¦ĆĒĢśļŖö Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆņ£╝ļ®░, ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņØ┤ņÜ®ņØś Ļ░Ćņן ņŻ╝ļÉ£ ņØ┤ņ£ĀļŖö ņŗ£ļĀźņĀĆĒĢśņÖĆ ļ¦Øļ¦ēņåÉņāüņØ┤ ņ¦äĒ¢ēļÉśņ¢┤ Ļ▒┤Ļ░Ģļ│┤ĒŚśĻĖēņŚ¼ ĻĖ░ņżĆņØä ļ¦īņĪ▒ĒĢśņ¦Ć ļ¬╗ĒĢśļŖö Ļ▓āņØ┤ņŚłļŗż. ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×ÉļōżņØś ņ╣śļŻī ļČĆļŗ┤ ļČäņäØ ļ░Å ņ╣śļŻīņØś ņ×¼ņĀĢņĀü ņśüĒ¢źņØś ļČäņäØņŚÉ ņ׳ņ¢┤ņä£ ņØ┤ļ¤¼ĒĢ£ Ļ▓░Ļ│╝Ļ░Ć Ļ│ĀļĀżļÉśņ¢┤ņĢ╝ ĒĢĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉ£ļŗż. ĻĄŁļé┤ ņŖĄņä▒ ļéśņØ┤Ļ┤ĆļĀ©ĒÖ®ļ░śļ│Ćņä▒ņŚÉņä£ ļ▓Āļ░öņŗ£ņŻ╝ļ¦Ö ņØ┤ņÜ® ļ░®ņŗØņŚÉ ļīĆĒĢśņŚ¼ ļ│┤ļŗż ņĀĢĒÖĢĒĢśĻ▓ī ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢ┤ņä£ļŖö Ē¢źĒøä ņל ņäżĻ│äļÉ£ ļŗżĻĖ░Ļ┤Ć ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢĀ Ļ▓āņØ┤ļŗż.
Figure┬Ā1.
Number of anti-vascular endothelial growth factor injections performed during the study period. The proportion of bevacizumab injections was 23.7% among the entire injections performed. R = ranibizumab; A = aflibercept.
Figure┬Ā2.
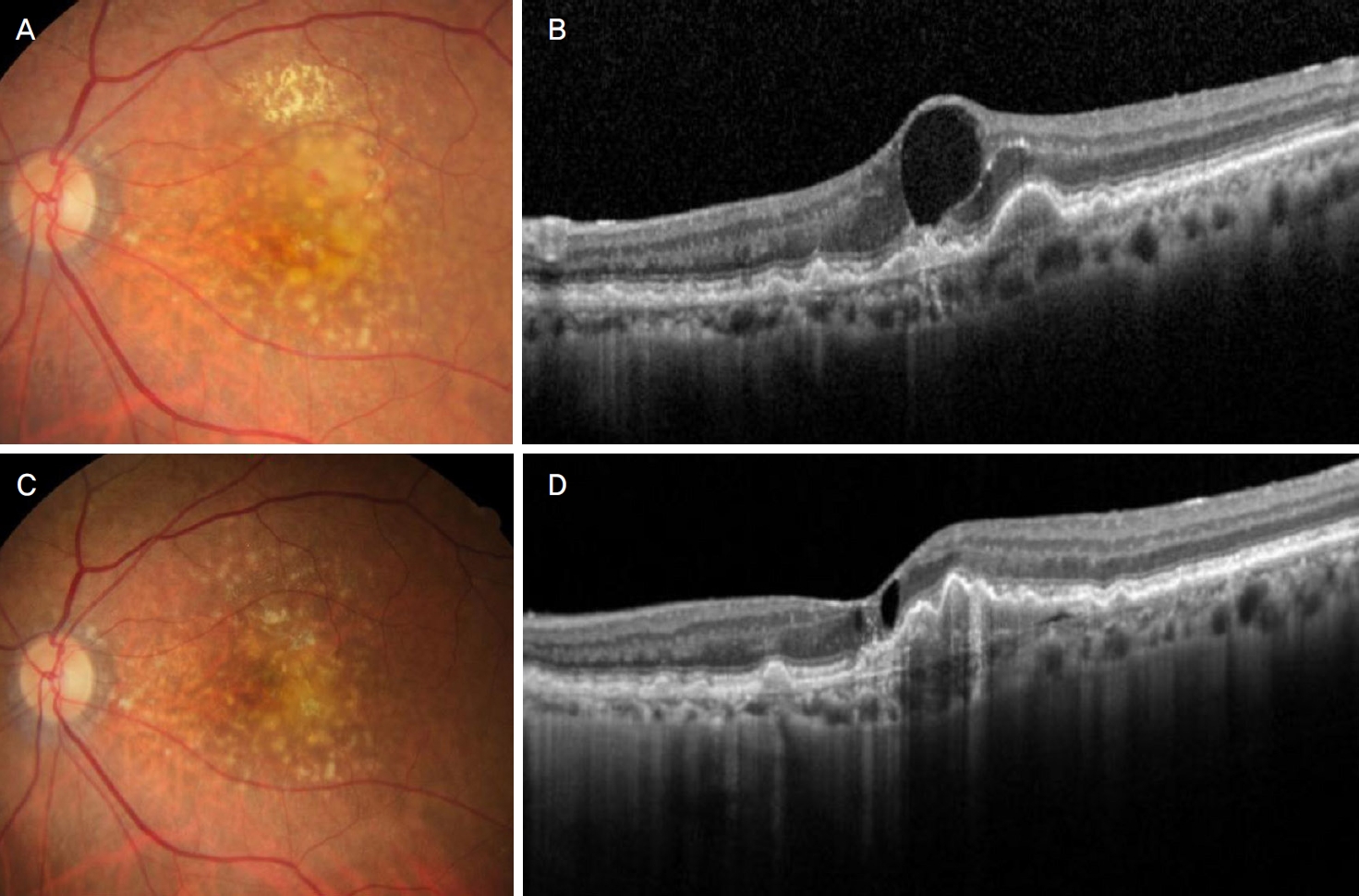
Clinical course of a 86-year-old patient who were treated with bevacizumab during the study period due to low visual acuity. At diagnosis (A, B), the best-corrected visual acuity (BCVA) was 0.1 which was improved after initial treatment. The patient was treated using ranibizumab during the 20 months after diagnosis, at 20 months (C, D), the BCVA was deteriorated to the baseline level (0.1) and the anti-vascular endothelial growth factor agent was switched to bevacizumab.
Figure┬Ā3.
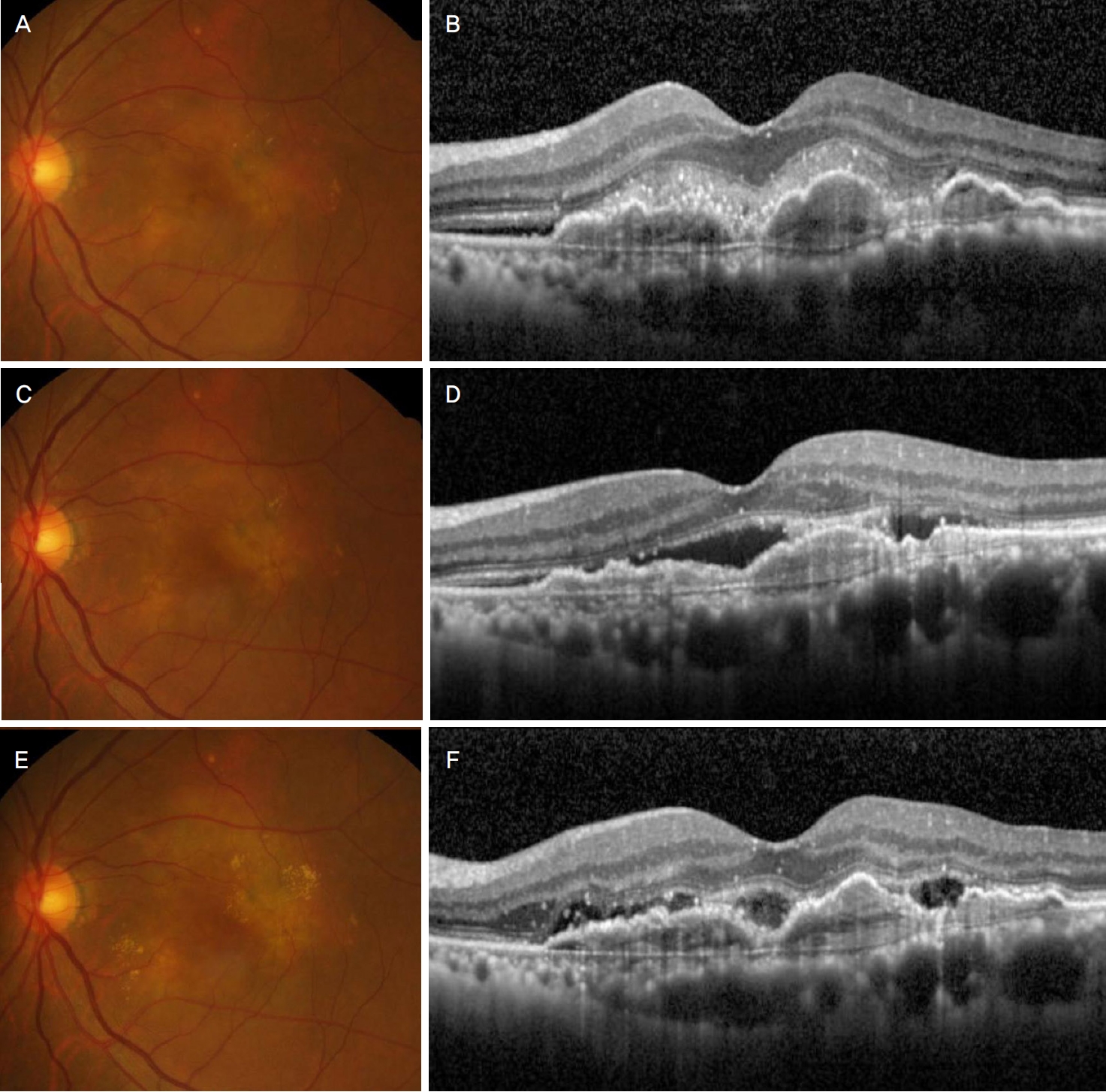
Clinical course of a 63-year-old patient who were treated with bevacizumab during the study period due to limited response to aflibercept and ranibizumab. After diagnosis (A, B), the patient was initially treated with three monthly aflibercept injections. However, the response to treatment was limited (C, D). The patient was additionally treated with three monthly ranibizumab injections. The fluid was not definitely diminished after this additional treatment (E ,F). Eventually, the anti-vascular endothelial growth factor agent was switched to bevacizumab.
Figure┬Ā4.
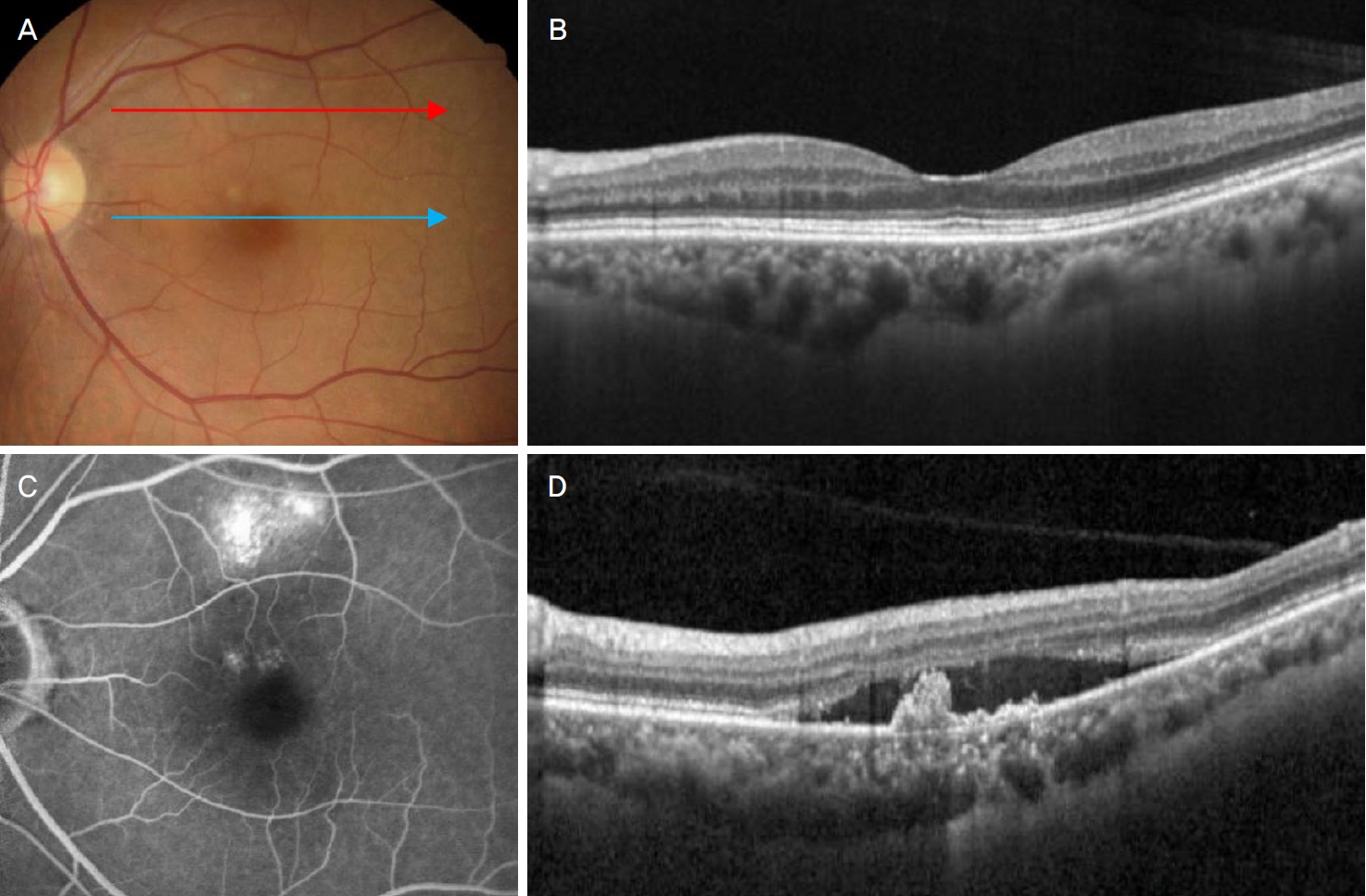
Findings at diagnosis in a 81-year-old patient who were treated with bevacizumab during the study period due to choroidal neovascularization sparing the fovea. At diagnosis, there was no fluid on the fovea (A, B). Fluorescein angiography showing extrafoveal leakage (C). Optical coherence tomography (OCT) scanning at the superior macular region showing subretinal fluid and fibrovascular pigment epithelial detachment (D). Blue and red arrow on panel-A indicate OCT scanning lines for panel-B and panel-D, respectively.
Table┬Ā1.
Distribution of number of bevacizumab injections, according to the reason of its usage (n = 691)
REFERENCES
1) Bressler SB, Bressler NM, Fine SL, et al. Natural course of choroidal neovascular membranes within the foveal avascular zone in senile macular degeneration. Am J Ophthalmol 1982;93:157-63.


2) Korobelnik JF, Moore N, Blin P, et al. Estimating the yearly number of eyes with treatable neovascular age-related macular degeneration using a direct standardization method and a markov model. Invest Ophthalmol Vis Sci 2006;47:4270-6.


3) Wong WL, Su X, Li X, et al. Global prevalence of age-related macular degeneration and disease burden projection for 2020 and 2040: a systematic review and meta-analysis. Lancet Glob Health 2014;2:e106-16.


4) Brown GC, Brown MM, Rapuano SB, Boyer D. A cost-benefit analysis of VEGF-inhibitor therapy for neovascular age-related macular degeneration in the united states. Am J Ophthalmol 2021;223:405-29.


5) Rosenfeld PJ, Brown DM, Heier JS, et al. Ranibizumab for neovascular age-related macular degeneration. N Engl J Med 2006;355:1419-31.


6) Heier JS, Brown DM, Chong V, et al. Intravitreal aflibercept (VEGF trap-eye) in wet age-related macular degeneration. Ophthalmology 2012;119:2537-48.


7) CATT Research Group, Martin DF, Maguire MG, et al. Ranibizumab and bevacizumab for neovascular age-related macular degeneration. N Engl J Med 2011;364:1897-908.



8) Lee IH, Lee JJ, Kwon HJ, et al. Clinical changes after switching from ranibizumab/aflibercept to bevacizumab in exudative age-related macular degeneration. J Korean Ophthalmol Soc 2019;60:40-6.

9) Rim TH, Yoo TK, Kim SH, et al. Incidence of exudative age-related macular degeneration and treatment load under the Korean national health insurance system in 2010-2015. Br J Ophthalmol 2019;103:1361-6.


10) Cho S, Shin SJ, Suh JK, et al. Status of usage of anti-vascular endothelial growth factor in age-related macular degeneration. J Korean Ophthalmol Soc 2019;60:758-64.

11) Jeon HL, Lee H, Yoon D, et al. Burden of diabetic macular oedema in patients receiving antivascular endothelial growth factor therapy in South Korea: a healthcare resource use and cost analysis. BMJ Open 2020;10:e042484.



12) Sloan FA, Hanrahan BW. The effects of technological advances on outcomes for elderly persons with exudative age-related macular degeneration. JAMA Ophthalmol 2014;132:456-63.



13) Steinbrook R. The price of sight--ranibizumab, bevacizumab, and the treatment of macular degeneration. N Engl J Med 2006;355:1409-12.


14) Mulligan K, Seabury SA, Dugel PU, et al. Economic value of anti-vascular endothelial growth factor treatment for patients with wet age-related macular degeneration in the united states. JAMA Ophthalmol 2020;138:40-7.


15) Michels S, Rosenfeld PJ, Puliafito CA, et al. Systemic bevacizumab (Avastin) therapy for neovascular age-related macular degeneration twelve-week results of an uncontrolled open-label clinical study. Ophthalmology 2005;112:1035-47.


16) Rosenfeld PJ, Moshfeghi AA, Puliafito CA. Optical coherence tomography findings after an intravitreal injection of bevacizumab (avastin) for neovascular age-related macular degeneration. Ophthalmic Surg Lasers Imaging 2005;36:331-5.


18) Yang J, Shin SJ, Suh JK, et al. Final impact of anti-vascular endothelial growth factor treatment in age-related macular degeneration. J Korean Ophthalmol Soc 2018;59:1039-48.

19) Holz FG, Tadayoni R, Beatty S, et al. Multi-country real-life experience of anti-vascular endothelial growth factor therapy for wet age-related macular degeneration. Br J Ophthalmol 2015;99:220-6.


20) Comparison of Age-related Macular Degeneration Treatments Trials (CATT) Research Group, Maguire MG, Martin DF, et al. Five-year outcomes with anti-vascular endothelial growth factor treatment of neovascular age-related macular degeneration: the comparison of age-related macular degeneration treatments trials. Ophthalmology 2016;123:1751-61.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




