전 세계적으로 감염각막염은 주요한 실명 또는 시력저하의 원인으로 매년 지속적으로 발생하는 질환이다. 감염각막염은 초기에 적절한 치료를 받지 못하면 염증과 조직괴사에 의해 시력장애와 통증을 유발하고, 진행하면 기질융해, 천공, 또는 안구내염으로 진행할 수 있다[
1-
16]. 감염각막염은 선행 유발요인 없이 나타나는 경우는 드물며, 주요한 유발 선행요인으로는 외상, 기존의 안질환, 안수술, 콘택트렌즈 착용, 전신질환 등이 있다[
3,
10-
12,
14-
18]. 감염각막염의 치료는 초기에 임상적 소견과 검사실 결과에 따라 적절한 항생제 또는 항진균제를 선택적으로 사용하는 것이 중요하나, 배양검사가 나오기 전까지는 경험적인 광범위 항생제를 사용한다. 적절한 경험적 항생제 치료는 위험인자나 이에 따른 호발균과 같은 역학적인 자료에 근거하여 주로 시행하게 되나 이 또한 지리적 위치, 경제학적인 상황에 영향을 받아 흔한 선행요인과 호발균이 달라지게 된다[
3-
18]. 따라서 감염각막염에서 임상양상 및 원인균의 배양, 항생제감수성의 결과는 치료 결과에 중요한 영향을 미치는 요소이다. 국내에서는 1998년과 2001년도에 각각 전국 19개 또는 22개 병원에서의 다병원 연구를 통해 감염각막염의 역학조사를 발표하였다[
1,
2]. 최근에도 해외 또는 국내의 한 지역에서의 감염각막염에 대한 역학조사 및 항생제감수성 변화 등에 대한 보고가 지속되고 있다[
3-
16]. 본 연구에서는 한 지역으로 인한 오차를 줄이고자 전국 8개 3차 병원의 공동 조사로 감염각막염의 원인균 및 임상양상, 선행요인, 약제 치료에 대한 임상적 결과 등을 의무기록을 토대로 후향적으로 분석하여 최근 10년간(2008-2017년)의 감염각막염 임상양상에 대한 자료를 구축하고 이를 바탕으로 경험적 치료에 도움이 되는 기초 자료를 제시하고자 한다.
대상과 방법
각막질환연구회 면역감염소모임 Korean Ocular Allergic, Inflammatory, and Infectious Diseases Study (KOAIDS) 그룹에 속한 국내 8개 3차병원(영남대학교병원, 연세대학교병원, 서울대학교병원, 전남대학교병원, 전북대학교병원, 조선대학교병원, 양산부산대학교병원, 경상대학교병원)의 감염각막염 중 배양검사에서 균주가 확인된 각막궤양 환자의 의무기록을 후향적으로 조사하여 분석하였다. 2008년 1월부터 2017년 12월까지 최근 10년간 환자를 대상으로 이루어졌다. 본 연구는 헬싱키선언을 준수하며 진행되었다. 본원 임상시험심사위원회(Institutional Review Board, IRB)의 승인을 얻고 진행한 후향적 연구이다(IRB 승인 번호: 2018-03-036-003). 또한 각 병원에서 임상조사 전에 본 연구와 관련된 모든 사항을 해당 임상시험실시기관의 임상시험심사위원회 승인을 받았다.
감염각막염은 기질의 침윤, 화농성 병변과 동반하여 각막상피의 결손을 보이는 것으로 정의하였다. 각막염 환자들 중에서 각막찰과를 통해 얻은 검체를 배양하여 병원체가 동정된 증례만을 연구에 포함하였으며, 바이러스 감염이나 감염이 아닌 각막질환이 의심되는 경우는 제외하였다. 이 과정을 통하여 총 956증례가 연구에 등록되었다.
감염각막염에 대하여 나이, 성별, 전신질환, 안질환, 선행 요인, 항생제감수성, 치료 방법, 경과 관찰 기간, 예후 등을 후향적 차트 연구를 통하여 조사하였다. 과거력은 각막의 외상병력, 콘택트렌즈 착용 여부, 기존의 안질환 또는 안구표면질환 유무, 굴절수술이나 각막이식술과 같은 수술 기왕력 등을 조사하였다. 각막병변의 크기는 형광염색(fluorescein staining)으로 확인된 상피 결손에 대하여, 결손의 가장 긴 직선 직경과 그에 수직인 가장 큰 직경의 수치를 곱하여 도출된 직사각형의 면적으로 계산하였다[
19]. 각막병변은 위치에 따라 각막중심에서 3 mm 이내에 있는 경우를 중심부(central), 각막윤부에서 3 mm 이내에 있는 경우를 주변부(peripheral)로 나누고, 그 사이에 있는 경우는 중심 주변부(paracentral)로 정의하였다. 전방축농이 동반된 경우 그 높이를 각막하부 6시 방향에서 각막윤부로부터 전방축농의 상단까지 길이를 밀리미터 단위로 측정하였다.
균 배양은 감염각막염이 의심되는 경우 시행되었다. 기본적으로 배양검체는 0.5% Proparacaine hydrochloride (Alcaine®; Alcon laboratories, Fort Worth, TX, USA)으로 점안마취 후 개검기를 속눈썹이 닿지 않게 삽입한 후, 궤양의 기저부와 가장자리를 무균의 수술도 또는 주사바늘로 긁어내어 검체를 채취하였다. 유리 슬라이드에 도말표본을 만들어 그람염색을 시행하여 그람양성균과 그람음성균을 판정하였고 진균이 의심되는 경우에는 수산화칼륨(KOH) 도말검사를 추가하였다. 배양검사는 혈액한천배지, 쵸코렛 한천배지, MacConkey 한천배지에 접종하여 37°C 온도 하에서 48시간 동안 배양을 하였다. 배양된 세균은 그람염색과 생화학적 분석에 의하여 균동정을 하였고, 진균에 대해서는 Sabouraud 한천배지에 검체를 접종한 후 실온에서 혹은 30°C에서 3주간 배양하였으며, 배양된 진균은 슬라이드 도말검사를 통해 동정하였다. 배양검사 결과가 나오기 전이나 음성인 경우에도 KOH 염색에서 양성이거나 균사가 검출되었다면 진균각막염으로 진단하고 치료하였다. 항생제감수성검사는 디스크 확산법을 이용하여, 접종배지에 놓인 각각의 항균제 디스크 주위에 형성된 억제대의 직경을 측정하여 결정하였다. 이 측정은 임상검사표준협회에서 제공한 기준 프로토콜에 준하여 해석하였다.
가시아메바각막염이 의심되는 경우에는 각막을 찰과하여 얻은 검체물을 대장균으로 도포한 무영양 배지에 배양하였으며, 배지를 25°C 및 37°C에서 배양하면서 매일 도립 현미경으로 관찰하여 아메바의 유무를 확인하였다.
항생제 치료는 각막염의 중등도, 환자의 순응도 및 임상 전문의의 선호도에 따라 각 병원별로 다르게 선택되었다. 병변이 악화되는 경우 약물 치료의 실패로 판단하였고, 이러한 경우 다양한 수술적 치료가 시행되었다.
임상 치료 결과는 최종 방문 시 교정시력뿐만 아니라 초진 때보다 시력의 감소 여부, 각막천공, 지속각막상피결손, 안내염 등의 합병증 발생 유무, 각막이식술, 안구내용제거술 등의 수술 치료 시행 여부에 따라 양호, 불량의 두 군으로 구분하여 평가하였는데, 이는 Green et al[
20]의 기준을 변형하여 적용하였다. 양호한 임상결과(good clinical outcome)은 각막염이 호전되어 시력이 증가하고 합병증이 없으며 수술적 치료를 받지 않은 경우로 정의하였고, 불량한 임상 결과(poor clinical outcome, initial treatment failure)은 최종 교정시력이 0.1 미만이거나 치료 후 시력저하가 있는 경우, 각막병변이 증가하거나 악화되어 합병증이 발생하거나 수술적 치료를 시행 받은 환자들로 정의하였다.
통계 분석은 SPSS ver.22.0 for Windows (IBM Corp., Armonk, NY, USA)를 사용하였다. 통계 기법은 범주형 자료는 chi-square test와 Fisher’s exact test를 사용하였으며, 연속형 자료는 평균값 비교를 위해 t-test와 one-way analysis of variance를 이용하였다. 통계학적 유의수준은 p값이 0.05 미만인 경우로 하였다. 불량한 임상결과의 위험인자 분석은 로지스틱 회귀분석을 이용하였고 전체군을 기준으로 분석하였으며 세균그룹, 진균그룹을 따로 구분하여 추가 분석하였다. 단변량 분석에서 p값이 0.10 미만이었던 독립변수를 다변량 분석에 포함하였으며, 다변량 분석에서 p값이 0.05 미만인 변수를 유의한 위험인자로 간주하였다.
고 찰
감염각막염은 세균, 진균, 바이러스, 가시아메바 등에 의해 발생하는 시력저하를 일으키는 중대한 질환으로 지역적, 사회경제학적 특성에 따라 발생 빈도의 차이를 보인다[
3-
15,
18]. 과거 국내에서 2000년 이전에 발생한 감염각막염에 대한 전국 규모의 다병원 연구가 발표되었는데 본 연구는 2008년 이후 최근 10년간의 감염각막염 환자들을 후향적으로 분석하여 전국적인 감염각막염의 임상양상 및 원인균, 항생제감수성 결과를 보고한 논문이다. 원인균의 발생 양상을 파악하기 위하여 배양검사에서 균이 확인된 경우만을 조사하였고, 가장 흔한 균주로 그람양성균은 피부포도알균, 그람음성균은 녹농균, 진균은 푸사륨이었는데 이는 기존의 여러 보고와 비슷하였다[
3-
7,
10-
15]. 그러나 최근 포르투갈의 포르투 지역에서 가장 호발한 균은
Corynebacterium macginleyi이고, 미국 샌프란시스코에서 가장 흔한 그람양성균이 MSSA인 것과는 차이가 있다[
9,
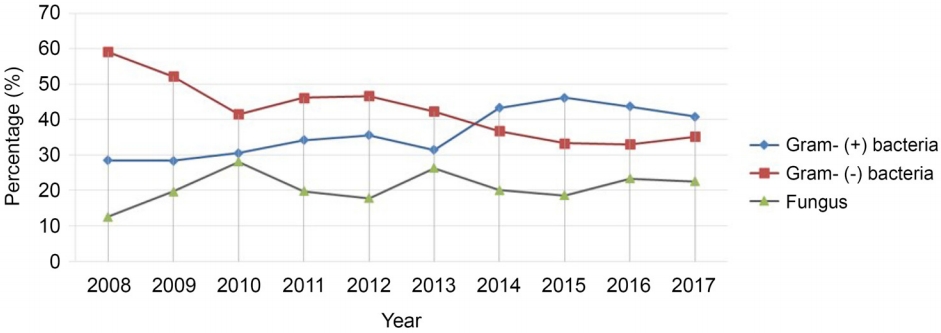
12]. 또한 본 연구에서 조사 기간 전체에 걸쳐 가장 많이 동정된 균은 그람음성균이었으나, 시간경과에 따라 살펴보았을 때 그람음성균은 점차 감소하고 그람양성균은 증가하는 추세를 보였다. 이는 대만, 호주 퀸즐랜드에서의 보고와 같았고, 캐나다 토론토, 영국, 국내 대구 지역 보고에서의 그람양성균이 점차 감소한다는 보고와는 차이를 보였다[
5,
7,
15,
17,
21]. 특히 그람양성균 중 황색포도알균과 장알균이 전반기에 비해 후반기에 증가하였다.
감염각막염은 지역별, 병원별로도 호발균의 차이가 보였다. 8개 병원 중 3개 병원은 그람음성균이 가장 많았고, 3개 병원은 그람양성균이, 2개 병원은 진균이 가장 많았다. 그람음성균이 많은 2개 병원은 주로 콘택트렌즈 관련 각막염이 있는 병원이었고, 진균이 많은 2개 병원은 시골 환경에서 식물성 외상이 많은 전라도 지역 병원이었다. 진균의 경우 사상진균(filamentous fungi)이 효모균(yeast)에 비해 더 많았는데 이는 기존의 국내 연구와 비슷한 경향을 보였다[
2,
14]. 그러나 효모균의 대표균인 칸디다균은 전반기에 비해 후반기에 증가하였는데 최근 호주 퀸즐랜드에서의 효모균의 증가 추세와 비슷하였다[
17]. 이처럼 균주 분포의 차이는 각 지역 거점 병원을 방문하는 환자의 인구학적, 직업적, 사회경제적 특성 등이 반영되어 나타난 결과로 해당 지역 감염각막염에서 자주 발생하는 원인 병원체를 예측하는 데에 중요한 참고 자료가 될 것으로 생각된다.
감염각막염의 유발 선행 요인으로는 외상, 안질환, 안수술, 콘택트렌즈 착용 등이 대표적인데 이 또한 지역적, 사회경제적 특성에 따라 다양하게 나타난다. 국내 여러 보고와 포르투갈에서는 안외상의 비율이 높았는데[
12,
14-
16], 본 연구에서도 외상이 가장 흔한 선행요인이었다. 균별 그룹 비교에서도 세균병합감염군을 제외하곤 외상이 가장 흔한 선행요인이었으며 특히 외상 중 식물성 원인인 경우에는 진균이 흔히 검출되었다. 이는 2000년 초반 남부 인도의 연구와 비슷하였다[
18]. 한편, 대만의 여러 보고와 국내 2001년 다병원연구, 뉴질랜드, 스웨덴의 보고에서는 콘택트렌즈의 착용으로 발생한 경우가 가장 많았고 이 때 호발균은 녹농균이었는데[
2,
3,
5,
6,
10,
13], 본 연구에서는 콘택트렌즈착용이 세 번째로 흔한 선행요인이었다. 기존의 보고처럼 콘택트렌즈 착용과 관련된 환자들은 슈도모나스나 세라티아와 같은 그람음성균의 발생과 연관이 있었다.
이 외에 감염각막염의 다른 선행요인에 대한 보고로는 서울지역에서 가장 흔한 원인으로 안수술 후에 발생한 경우라 하였는데[
11], 본 연구에서 이전의 안수술은 네 번째 선행요인으로 비교적 드물게 발생하여 차이를 보였다. 불량한 예후와 관련된 다변량분석에서 선행요인 중 기존의 안질환이나 이전의 안수술이 전체를 대상으로 분석하였을 때는 감염각막염의 위험인자로 나타났다. 그러나 세균각막염, 진균각막염만을 개별적으로 분석하였을 때는 선행요인과는 상관관계가 없었다.
나이에 따른 감염각막염의 발생은 2001년 국내 다병원연구에서 40세 미만을 세균각막염 발생의 연관인자로 40세 이상을 진균각막염 발생의 연관인자로 보고하였는데[
2], 본 연구에서는 콘택트렌즈와 관련된 병원이나 그람음성균그룹에서 평균 연령이 낮았으며 이는 젊은 층이 주로 콘택트렌즈를 사용하기 때문으로 생각된다. 특히 8개 병원 중 2번 병원에서 40세 미만의 평균 연령이었는데 다른 병원과 달리 2번 병원은 각막염의 원인이 절반 이상(57.4%)에서 콘택트렌즈 착용으로 발생하였기 때문이며, 이는 여성의 비율이 다소 높은 이유이기도 하다. 5번 병원의 평균 연령도 40대 후반으로 다른 병원보다 젊은 편인데 이는 콘택트렌즈 착용으로 발생한 비율이 36.0%로 다른 병원보다 높았기 때문이다. 반면 진균이 호발하는 병원이나 진균 그룹의 평균 연령은 다소 높았는데, 농촌에서 고령의 인구가 작업 중 외상으로 많이 발생하였기 때문으로 생각된다. 나이와 관련하여 불량한 예후와 관련된 다변량분석을 하였을 때 전체 감염각막염과 세균각막염의 위험인자로는 65세 이상 연령이었고, 진균각막염의 위험인자는 70세 이상 연령이 유일하였다.
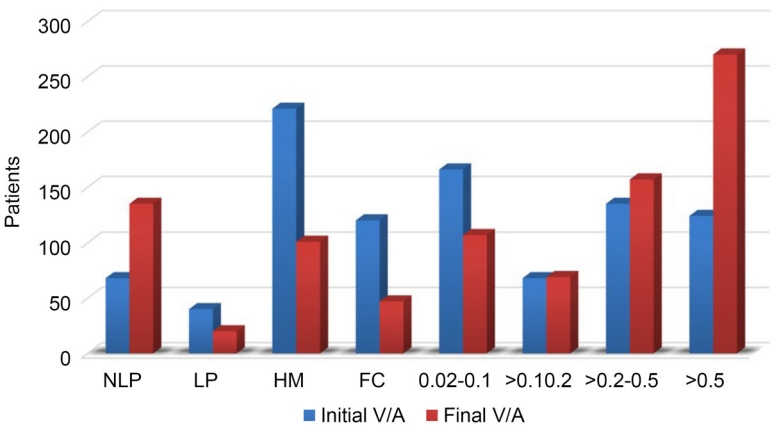
본 연구에서 최종 최대교정시력은 치료 전과 비교해 더 좋은 경우가 55.4%로 많았다. 균별 그룹 비교에서도 대부분 군에서 시력이 호전된 경우가 많았으나 진균과 세균의 복합감염군에서만 오히려 시력이 악화된 경우가 45.5%로 더 많았다. 또한 수술적 치료로 각막이식을 시행 받은 비율이 다른 군에 비해 높았다. 이는 국내 세균진균 복합감염각막염의 보고와 유사하였는데 기존의 항생제 치료에 반응을 보이지 않거나 비전형적인 치료양상을 보인 경우에는 세균과 진균의 복합감염 가능성을 항상 염두에 두어야 할 것이다[
16]. 또한 감염각막염에서 침습적인 수술적 치료로 각막이식술이나 안구내용제거술 또는 안구적출술의 비율이 1.9-7.9%로 다양하게 보고되고 있는데[
8,
11,
14], 특히 진균의 경우 위중한 수술적 치료의 비중이 높다고 하였다[
3,
10]. 본 연구에서도 전체 감염각막염 중 안구내용제거술 4.6%, 각막이식술 4.5%로 9% 이상 높은 비율을 보였으며 이 중 약 39.1%에서 진균이 포함된 감염각막염에서 위중한 수술적 치료가 시행되어 약물의 선택에 한계가 있는 진균의 경우 더 적극적인 치료를 고려해야 한다.
불량한 임상결과의 위험인자로 Hahn et al [
2]의 다병원 연구에서 세균각막염은 콘택트렌즈, 직업(공업, 임업, 광업, 수산업), 진균각막염은 40대 나이, 농업, 진신질환(당뇨병)이라고 하였고, Mun et al [
11]은 세균각막염에서 녹내장 안약의 사용, 안수술의 과거력이라 하였으며, Kim et al [
15]은 세균각막염에서 이전의 안질환과 안수술의 과거력이라 하였다. 본 연구에서는 세균에서 초기시력 0.02 미만, 전방축농, 65세 이상 나이, 각막중심부 궤양이었고 진균은 70세 이상 나이로 기존의 국내 보고와는 차이가 있었다. 이는 일차 치료 안약의 다양화로 콘택트렌즈에 의한 세균의 경우에 위중한 결과로 진행하지 않은 경우가 많았고 인구의 고령화, 면역의 약화로 인하여 고령의 나이가 위험인자로 나온 것으로 생각된다.
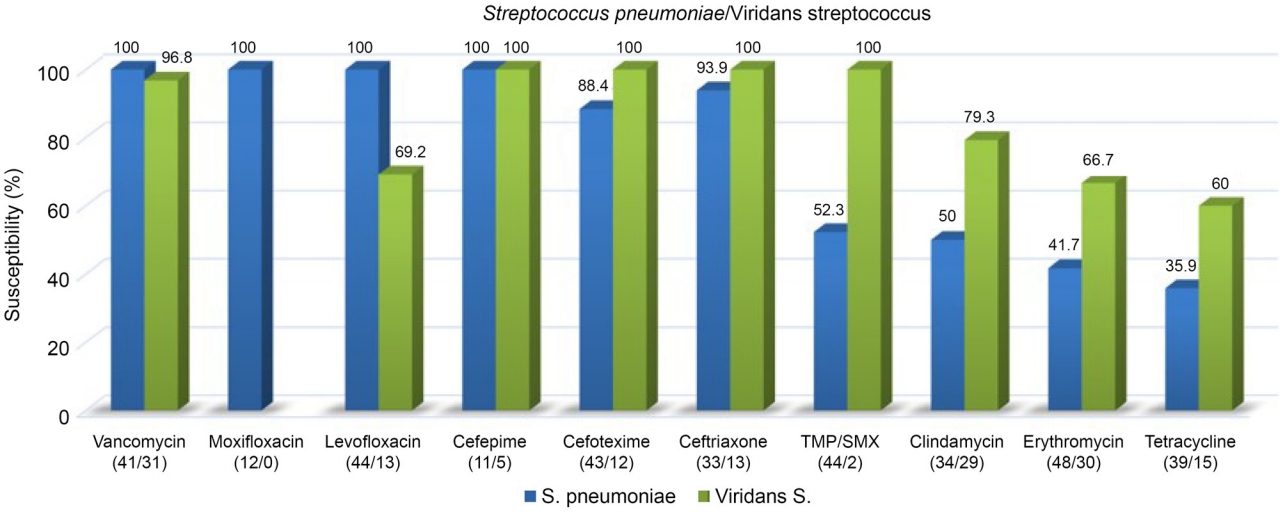
세균에 대한 점안용 항생제는 고전적으로 그람양성균에 대한 세파졸린과 그람음성균에 대한 토브라마이신을 사용하였으나 1990년대 fluoroquinolone (FQ) 항생제가 상용화되면서 단독 치료로 현재는 많이 사용되고 있다. 항생제의 남용은 필수적인 항생제 내성의 문제를 안고 있어 항생제감수성 결과의 추이를 파악하는 것이 불필요한 남용을 줄일 수 있다. 2019년 포르투갈 연구에서 메티실린 내성 포도알균(MRSA)의 비율이 0.42%, 2020년 스웨덴의 연구에서는 MRSA 0%로 내성균이 거의 없다고 하였는데 북유럽과 같은 곳에서는 항생제 처방이 제한적이여서 내성이 적은 것으로 설명하였다[
12,
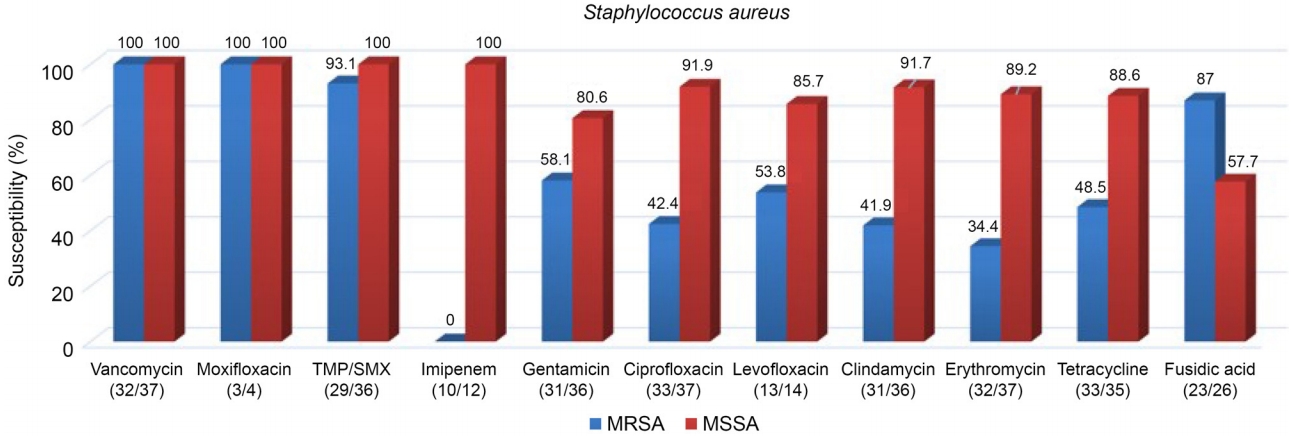
13]. 본 연구에서 그람음성균의 항생제 감수성은 전체적으로 높은 편이었으며 일부 그람양성균에서는 낮은 감수성을 보였다. 특히 메티실린 내성 포도알균에서 낮았는데, FQ 중 시프로플록사신에 MRSA는 42.4%, MRSE는 39.2%였으며 레보플록사신에 MRSA는 53.8%, MRSE는 79.2%를 보였다. 이는 2000년 이후 FQ 항생제 특히 씨프로플록사신의 내성이 증가함을 보고한 세계 여러 곳의 보고와 비슷한 경향을 보였다[
22-
25]. Sand et al [
22]은 미국 로스엔젤레스에서 그람양성균과 그람음성균을 포함한 모든 검체를 대상으로 하였을 때 씨프로플록사신의 감수성이 73%, 레보플록사신은 81%로 비교적 낮게 보고하였고, Orlans et al [
26]은 영국 옥스포드에서 씨프로플록사신의 감수성이 93.2%로 높게 보고하였다. 본 연구에서는 씨프로플록사신의 감수성은 83.5%, 레보플록사신은 90.4%로 두 연구의 중간 정도였다. Chang et al [
27]과 Peng et al [
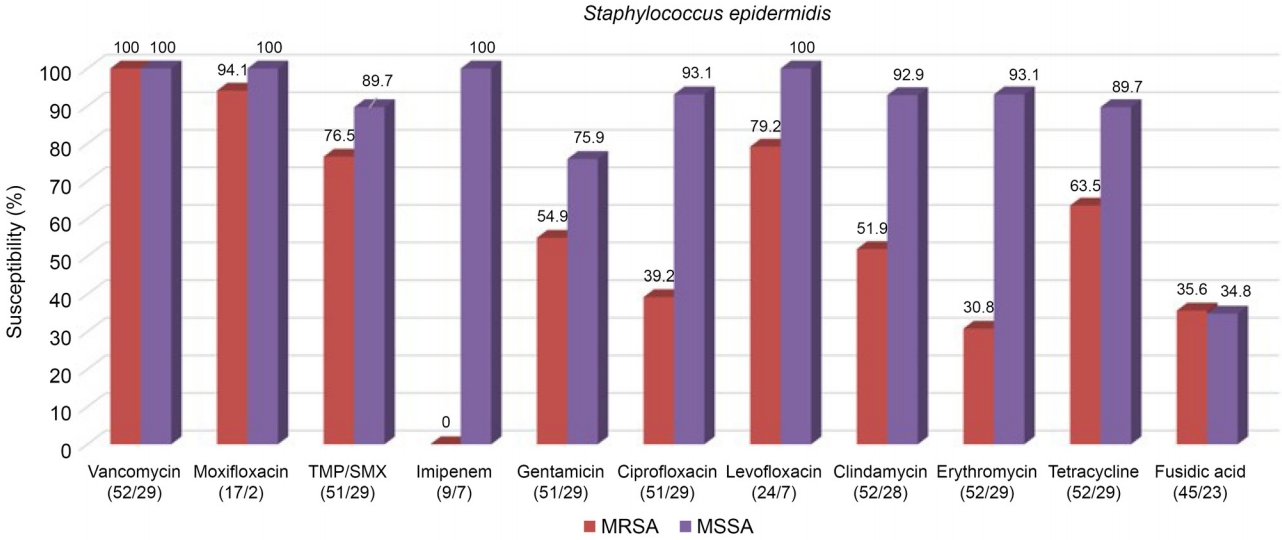
9]은 4세대 FQ에도 내성인 황색포도알균이 증가한다고 하였는데, 본 연구에서는 4세대 FQ인 목시플록사신에 모든 황색포도알균은 내성이 없었으나 표피포도알균 중 메티실린 내성 표피포도알균에서 5.9% 내성을 보였다.
그람양성균에 대한 강력한 항생제인 반코마이신은 대부분의 연구에서 100% 감수성을 보였다[
4-
6,
8,
10-
12,
25,
27]. 캐나다 토론토의 Tam et al [
7]은 99.6% 감수성을 보고하였고 본 연구에서는 반코마이신은 98.3% 감수성을 보여 기존의 연구보다 상대적으로 낮았으나 아직까지는 타 항생제에 비해 비교적 높은 감수성을 보여 심한 경우에 고려해 볼 수 있을 것이다.
그람음성균에 대한 감수성은 비교적 높고 내성이 적은 것으로 알려져 있으나 멕시코의 2015년 연구[
28]와 캐나다의 2017년 연구[
7]에서는 녹농균에 대한 세프타지딤의 내성이 증가하고 있다고 보고하였다. 국내에서 Park et al [
14]은 그람음성균에 대한 세프타지딤의 내성이 전반기 2.6%에서 후반기 13.2%로 증가하였으나 통계학적인 의미는 없었다. 본 연구에서는 세프타지딤은 그람음성균 전체에 대해서는 95.4%의 감수성을 보였으나, 녹농균에 대해서만은 100% 감수성을 보였다. 아미노글리코사이드계 항생제는 그람음성균에 대표적으로 사용되는데 국내 Park et al [
14]은 대부분 10% 이하에서만 내성을 보인다고 하였다. 본 연구에서는 그람음성균에 대한 아미카신 6.0%, 겐타마이신 6.9%, 토브라마이신 10.3%로 비교적 내성이 낮게 나타났다. 하지만 일부 대만과 중국의 연구에서 겐타마이신 15.3%, 토브라마이신 29.4%의 내성을 보고하여 여전히 주의가 필요하다 할 수 있다[
5,
24].
또한 본 연구는 후향적 조사로 약물의 사용 순서까지는 조사되지 않아 항생제 사용의 패턴까지 알기는 어려웠다. 일반적으로 많은 병원에서 배양 결과가 나오기 전까지는 경험적인 항생제를 사용하였으므로 목시플록사신 단일 치료와 강화된 토브라마이신, 세파졸린의 복합 치료로 사용 횟수가 비교적 많은 것으로 사료된다. 그러나 경험적인 항생제도 병원별로 달랐는데 1번 병원의 경우 그람음성균의 비율이 월등히 많아 이 병원에서만 2세대 세팔로스포린제제인 강화된 세파만돌을 흔히 사용하었다. 항진균제의 경우 유일한 안약제제인 natamycin은 쉽게 구하기 어려워 사용이 적었고, amphotericin B와 최근 더 광범위한 효과로 보고되는 voriconazole의 조제 사용이 많았다.
본 연구의 제한점으로는 첫 번째, 후향적으로 의무기록을 분석했다는 점으로 필요한 자료가 누락되어 있는 경우가 많았다는 점이다. 두 번째는 각 병원의 입원 기준이나 치료 방법이 다르고 선행요인, 치료에 대한 기술이 일관되지 않아 분석에 어려움이 있었다는 점이다. 세 번째는 배양 양성만을 대상으로 하여 상대적으로 배양이 어려운 아칸토아메바의 발생이 거의 보고되지 않은 점이다. 하지만 본 연구는 3차의료기관 한 곳이 아닌 전국에 분포한 8개 병원의 자료를 모아 시행한 대단위 연구로 국내에서 발생한 감염각막염의 호발균, 임상양상, 치료 형태, 항생제감수성에 대한 역학적 기초 자료를 제공하여 감염각막염의 치료에 큰 기여를 할 것으로 생각된다. 향후 전향적인 다기관 연구가 진행되어 조금 더 명확한 선행요인이나 약물력에 대한 정보 등이 추가된다면 더 좋은 자료가 될 것으로 생각된다.
결론적으로 2008년부터 2017년까지 최근 10년간 국내 8개 3차의료기관에서 감염각막염은 안외상으로 흔히 발생하였고, 그람음성균이 가장 많았으나 그람양성균의 비율이 증가하는 추세였다. 가장 흔한 원인균으로 그람양성균은 피부포도알균, 그람음성균은 슈도모나스, 진균은 푸사륨이었다. 배양된 세균은 3-4세대 퀴놀론 항생제와 반코마이신, 세프타지딤에 여전히 높은 감수성을 보였다. 입원 약물 치료와 수술적 치료로 시력이 호전된 경우가 많았지만 일부 저항성을 보이는 세균이나 진균에 대해서는 주의가 필요할 것으로 생각된다. 특히 세균감염일 때는 초기시력이 나쁘거나, 65세 이상, 각막중심부, 전방축농이 발생한 경우에, 진균일 때는 70세 이상인 경우에 유의해야 한다.







 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




