압박시신경병증으로 발견된 뇌동맥류
Compressive Optic Neuropathy Caused by Internal Carotid Artery Aneurysm
Article information
Abstract
목적
원위부 내경동맥의 미파열성 동맥류에 의한 압박시신경병증에서 코일 색전술 후 시력이 회복된 1예를 보고하고자 한다.
증례요약
54세 여자 환자가 1주일 전부터 좌안의 무통성 시력저하가 발생하여 내원하였다. 최대교정시력은 우안 1.0, 좌안 0.4로 측정되었고, 우안의 동공 3 mm, 좌안의 동공이 4 mm로 동공부등이 있었으며, 좌안의 상대구심동공운동장애가 관찰되었다. 좌안의 색각이 저하되어 있었고, 시야검사상 좌안의 수직경선을 따르는 양상의 하이측 시야결손이 보였으며, 안저검사상 시신경유두 및 황반에는 특이 소견이 없었다. 시신경병증의 원인 감별을 위해 시행한 뇌자기공명영상에서 좌측 내경동맥의 원위부에 시신경교차부를 압박하는 양상의 9.5 mm 크기의 뇌동맥류가 발견되었다. 신경외과에 의뢰하여 코일 색전술을 시행하였고, 시술 후 2개월째 시력 및 시야가 호전되었다.
결론
동맥류가 시신경을 압박하여 시력저하가 발생한 경우, 빠른 시일 내에 치료하면 회복이 가능하므로, 신속한 진단과 치료가 이루어지도록 해야 한다.
Trans Abstract
Purpose
We report a case of a patient with compressive optic neuropathy caused by an internal carotid artery (ICA) aneurysm and treated with coil embolization.
Case summary
A 54-year-old female patient complained of blurred vision of the left eye 1 week prior to her initial visit. Her best-corrected visual acuity was 8/20 in the left eye. Pupillary size was 3 and 4 mm in her right and left eyes, respectively. Relative afferent pupillary defect was detected in her left eye. Slit-lamp and fundus examination were normal. Visual field tests revealed an inferior visual field defect in her left eye. Brain magnetic resonance imaging showed a 9.5-mm-sized aneurysm compressing the optic chiasm of the distal ICA. She was diagnosed with compressive optic neuropathy due to an ICA aneurysm. Coil embolization was performed. Visual acuity and visual field defects had improved at the 2-month follow-up examination.
Conclusions
An ICA aneurysm can compress the optic nerve and cause loss of vision. Early diagnosis and prompt treatment may prevent irreversible vision loss.
압박시신경병증은 뇌하수체종양, 수막종, 두개인두종 등의 종양, 뇌동맥류, 갑상선안병증, 부비동질환 등에 의해 시신경이 압박을 받아 발생하며, 대개 시력소실이 점진적으로 진행하는 특징이 있다. 이 때 시야검사는 병변의 위치를 예상하는 데 도움을 줄 수 있으며, 시신경교차부를 압박하는 경우 양이측반맹(bitemporal hemianopsia)이, 시신경교차부 이후 시삭, 가쪽 무릎체, 시방선, 대뇌후두엽에 병변이 있는 경우 동측반맹(homonymous hemianopsia)이 나타나며, 시신경교차부 이전 시신경을 압박하는 경우 단안의 시야장애가 다양한 형태로 나타날 수 있다. 압박시신경병증의 감별진단을 위해 뇌자기공명영상이 필수적이며, 진단 즉시 감압수술 및 고용량스테로이드 등의 치료가 필요하다[1,2].
시신경은 전대뇌동맥, 전교통동맥, 안동맥, 내경동맥과 인접해 있기 때문에, 이들 동맥에 동맥류가 발생하게 되면, 압박시신경병증을 야기할 수 있다[3]. 뇌동맥류는 후교통동맥과 내경동맥의 경계부에서 가장 빈번히 발생하는데 이 부위가 동안신경의 주행과 해부학적으로 근접해있으므로 동맥류에 의한 동안신경마비는 비교적 잘 알려져 있는 반면, 내경동맥과 시신경이 인접한 부위에서는 동맥류가 매우 드물게 발생하므로[4,5], 복시, 안검하수와 같은 다른 신경학적 증상이 동반되지 않은 동맥류로 인한 압박시신경병증은 드물게 보고되고 있으며[6], 국내에서 내경동맥류로 인한 압박시신경병증에서 치료 후 시력이 회복된 경우 또한 매우 드물게 보고된 바 있다[7].
이에 본 저자는 시력저하 및 시야장애로 내원한 환자에서, 원위부 내경동맥의 동맥류가 시신경을 압박하고 있는 것을 발견하고, 즉시 신경외과에서 코일 색전술을 시행한 후 시력 및 시야가 회복된 경우를 경험하였기에 이를 보고하고자 한다.
증례보고
54세 여자 환자가 7일 전에 갑자기 발생한 좌안 중앙 부분과 아래쪽이 검은막으로 가려지는 증상으로 본원 응급실에 내원하였다. 증상 발생 이후 점진적인 악화나 호전 등변화하는 양상은 없었으며, 두통이나 안통 등의 통증은 동반되지 않았다. 기저질환으로 고지혈증이 있었으나 약물 치료를 하고 있지 않았고, 안과나 외과적인 수술력은 없었다. 최대교정시력은 우안 1.0, 좌안 0.4로 측정되었고, 진료실의 조명을 끄고 실내 자연광 조건에서 우안의 동공 3 mm, 좌안의 동공이 4 mm로 동공부등이 있었으며, 좌안의 상대구심동공운동장애가 관찰되었다. 안구운동시 유발되는 통증은 없었고, 한식색각검사를 이용한 색각검사에서 우안은 21개의 시표 모두를 읽어 정상이었고, 좌안은 21개의 시표를 모두 읽지 못하였다. 시야검사에서 우안은 정상이었으나 좌안의 하이측에 불완전하지만 수직경선을 따르는 양상으로 시야결손을 보였으며, 중심암점과 하비측 주변부 시야결손도 동반되었다(Fig. 1). 안저검사상 시신경유두비는 정상이었고, 망막에는 특이 소견이 보이지 않았으며, 빛간섭단층촬영에서 망막신경섬유층의 두께는 정상 범위였다. 시유발전위검사상 좌안의 진폭 감소 및 p100 지연을 확인할 수 있었다(Fig. 2). 혈액 검사상 적혈구 침강 속도(erythrocyte Sedimentation Rate, ESR), C반응단백(C-reactive protein, CRP)시험, Venereal Disease Research Laboratory, toxocara, mycoplasma Ab 등은 정상 범위였고, 형광안저촬영(fluorescein angiography)상 팔망막순환 시간과 동정맥통과 시간 모두 정상이었으며 시신경유두의 충만결손 또는 염색 소견은 보이지 않았다. 뇌자기공명영상에서 원위부 내경동맥에 9.5 mm 크기의 동맥류가 시신경교차부의 좌측에서 시신경을 압박하는 것을 발견하였다(Fig. 3). 즉시 신경외과로 의뢰하였고 해당 과에서 내경동맥류에 코일 색전술을 시행하였다. 술 후 2주째 좌안의 주관적인 시력호전을 표현하였고, 술 후 2개월째 최대교정시력은 1.0, 색각은 정상화되었으며, 시야검사상 하이측 및 하비측의 시야결손과 중심암점이 호전되었다(Fig. 4).

Preoperative Humphrey visual field test performed 1 week after the onset of visual symptoms. Humphrey visual field test demonstrating inferior field defect and central scotoma on total and pattern-deviation plot in the left eye (A) and normal visual field in the right eye (B). GHT = glaucoma Hemifield test; VFI = visual field index; MD = mean deviation; PSD = pattern standard deviation.

Flash visual evoked potentials (VEP) of the patient on the initial visit. VEP shows abnormal amplitude and delayed latency of the left eye. OD = oculus dexter; OS = oculus sinister.
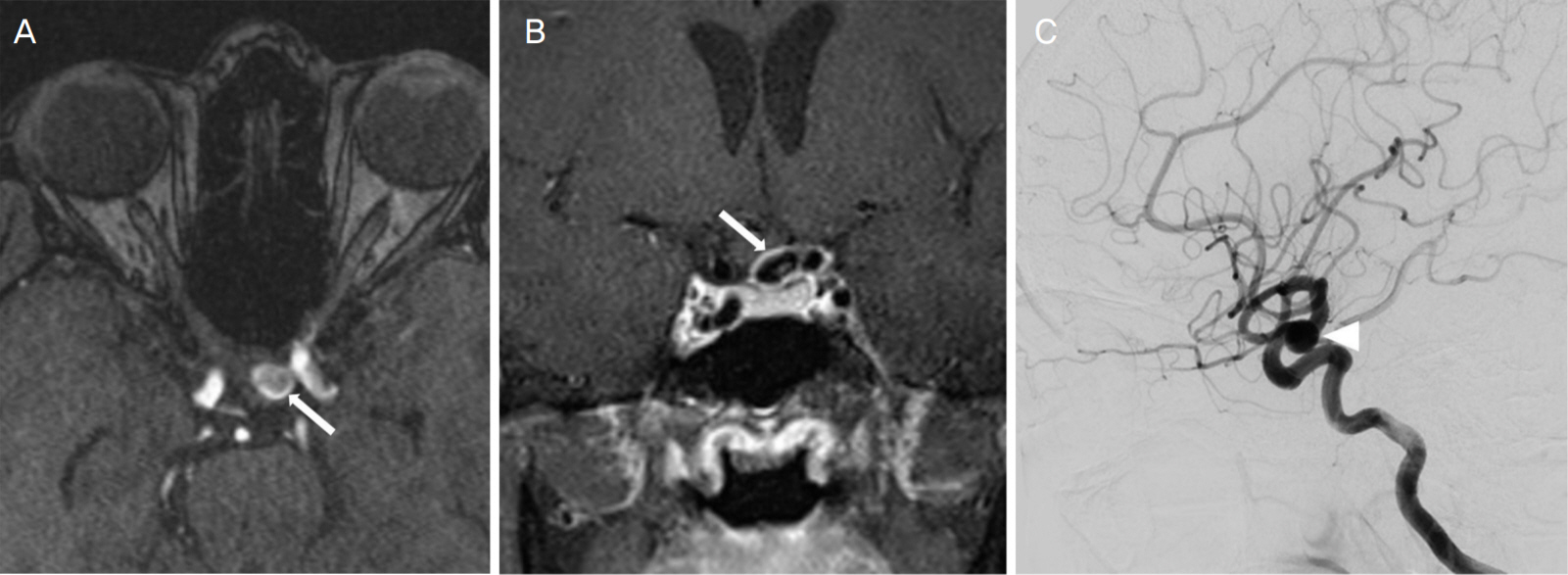
Brain magnetic resonance imaging (MRI) of axial section (A) and coronal section (B) of the patient. MRI shows 9.5-mm aneurysm on the left internal carotid artery (white arrows) compressing ipsilateral optic nerve at the optic chiasm. Digital subtraction angiography of brain (C) demonstrates aneurysm located on the suprasellar area portion of the left internal carotid artery (white arrowhead).
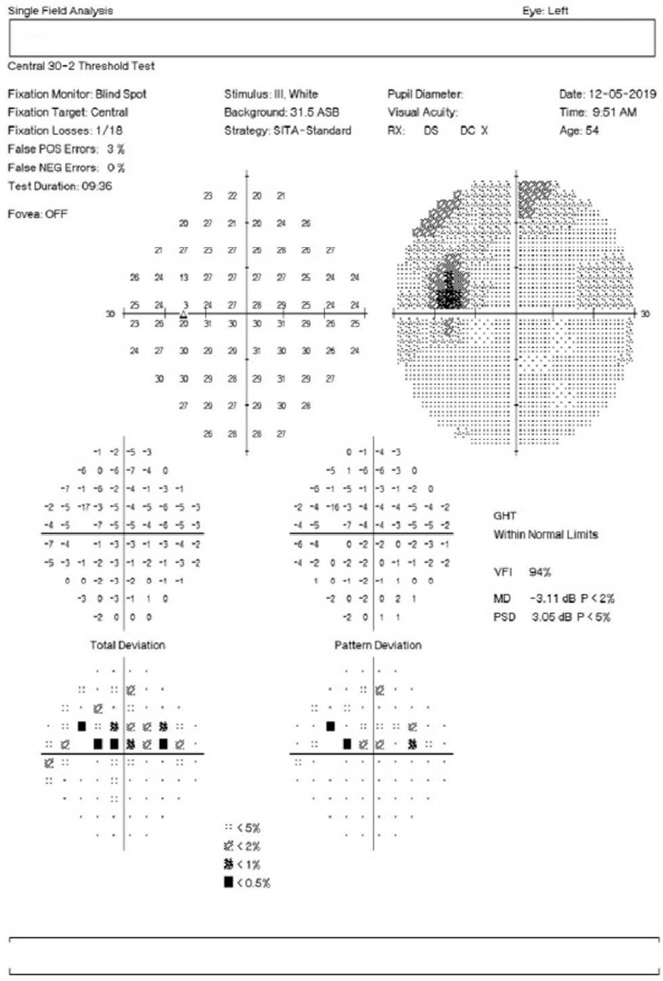
Postoperative Humphrey visual field test performed 2 months after coil embolization of aneurysm. Humphrey visual field test (central 30-2 threshold) at 2 months later after coiling demonstrated improvement of visual field of the left eye. GHT = glaucoma Hemifield test; VFI = visual field index; MD = mean deviation; PSD = pattern standard deviation.
고 찰
뇌동맥류는 뇌혈관의 내측을 이루고 있는 내탄력층과 중막이 손상되고 탄력섬유들이 결손되면서 혈관벽이 부풀어 올라 발생한다. 발생 원인은 아직 정확히 밝혀진 바는 없으나, 높은 압력이 가해지는 부위에 후천적으로 혈관벽 내에 균열이 생기면서 발생하는 것으로 추정되며, 내경동맥과 척추기저동맥에서 주로 발생하는 것으로 알려져 있다[8]. 뇌동맥류는 보통 지주막하출혈에 의한 두통, 구역, 구토, 의식 저하 등으로 발견되거나, 또는 동안신경마비로 인해 복시, 안검하수 등의 증상으로 발현되지만, 일부에서는 시신경 경로를 압박함으로써 시야결손이나 시력저하가 첫 증상으로 발견되기도 한다[3]. 이처럼 뇌동맥류는 그 위치와 크기에 따라 다양한 증상을 나타낼 수 있다[9].
내경동맥(internal carotid artery)은 측두골(temporal bone)의 목동맥관(carotid canal)을 통해서 두개강(intracranial space)으로 진입한 뒤 해면정맥동(cavernous sinus)의 내측벽을 따라 앞쪽으로 주행한다. 그 후 해면정맥동의 위쪽에서 경질막(dura mater)을 뚫고 위쪽으로 올라가며 시신경과 동안신경 사이를 지나면서 눈동맥(ophthalmic artery)을 분지하고 전침대돌기(anterior clinoid process) 안쪽을 통과하여 뒤쪽 방향으로 주행한다. 이 내경동맥은 전대뇌동맥(anterior cerebral artery), 중대뇌동맥(middle cerebral artery) 등의 분지로 다시 나뉘게 된다. 내경동맥의 가지인 양쪽의 전대뇌동맥은 전교통동맥(anterior communicationg artery)에 의해 이어지고 좌우 전대뇌동맥, 전교통동맥, 좌우내경동맥, 좌우 후대뇌동맥(posterior cerebral artery), 좌우 후교통동맥(posterior communicating artery)이 함께 윌리스고리(Circle of Willis)라는 혈관궁을 이루는데 내경동맥이 전대뇌동맥과 중대뇌동맥으로 나뉘는 분지의 바로 내측에 시신경교차(optic chiasm)가 인접해있다.
뇌동맥류는 동맥의 갈림(bifurcation)이 이루어지는 위치에서 잘 발생하며, 후교통동맥과 내경동맥의 경계부에서 7.5%, 전교통동맥에서 30%, 중대뇌동맥 갈림에서 20%, 후교통동맥에서 25%, 기저동맥갈림(basilar tip)에서 7%, 뇌량주위동맥(pericallosal artery) 4%, 후하소뇌동맥(posterior inferior cerebellar artery)에서 3% 발생하는 것으로 알려져 있고, 상대적으로 내경동맥 자체에서 시신경교차부와 인접한 부위에 발생한 동맥류는 서론에서 언급한 바와 같이 매우 드물다[4,5]. 시신경교차부에서 시신경 축삭의 절반 가량이 반대 방향으로 교차되는 해부학적 특성으로 인해 이 부위에 발생한 내경동맥류의 경우 그 크기와 모양, 시신경을 압박하는 방향에 따라 다양한 양상의 시야결손을 유발할 수 있다[6]. 이전에 전교통동맥류가 시신경교차 이후의 시신경 경로를 압박하여 동측 반맹으로 나타난 경우가 보고된 바 있고[10], 내경동맥류가 우측 시신경교차 앞쪽을 압박하여 우안 상비측의 시야만 남은 경우가 보고된 바 있으며[7], 또한 시신경교차부 바로 앞쪽에서 좌측 시신경의 바깥쪽을 압박하는 내경동맥류로 인하여 좌안의 비측 반맹이 발생한 경우도 보고되었다[2]. Peiris and Ross Russell [5]은 내경동맥류가 시신경교차를 직접 압박하는 경우 뇌하수체선종이 시신경교차를 누르는 것과 같이 양이측 반맹이 나타난다고 하였다. 본 증례에서는 좌측 원위부 내경동맥의 후벽에서 기시한 동맥류가 내상측으로 돌출되어 시신경교차 부위 좌측 부분을 압박하여, 좌안의 하측에 시야결손이 나타났으며 부분적으로 중심암점으로 보이는 시야결손 또한 나타났다. 유두황반다발(papillomacular bundle)로부터 기시한 섬유는 시신경교차단면의 중심부분에 존재하는데[11], 압박이 심한 경우 중심암점까지 나타날 수 있어 본 증례에서도 압박의 정도가 상당하였음을 짐작할 수 있었다.
단안의 시야결손 및 시력저하가 있는 환자에서 망막의 이상이 없으면서 상대구심동공운동장애가 있는 경우 시신경염, 허혈시신경병증, 압박시신경병증, 녹내장 등을 감별해야 한다. 본 증례의 경우 안구운동 시 유발되는 통증이 없었고, 혈액검사상 ESR, CRP 상승 등 염증성 시신경병증을 시사하는 소견은 보이지 않았다. 또한 시력저하의 발생이 급성이라고 보기 힘들고 시신경유두부종이나 유두출혈이 보이지 않았으며, 조영제를 사용한 뇌 magnetic resonance imaging (MRI)에서도 시신경에 조영증강 소견이 없어 염증성 또는 허혈시신경병증의 양상과는 차이가 있었다[12]. 본 증례에서는 시신경유두함몰비의 증가가 없었고, 시야결손에 부합하는 망막신경섬유층두께의 유의한 감소가 보이지 않았으며, 시야결손의 모양이 수직경선을 보다 잘 따르는 양상으로 나타났다는 점과 상대구심동공운동장애, 색각저하를 보였다는 점에서, 녹내장보다는 시신경 경로의 문제를 의심할 수 있었다[2]. 본 증례의 동공부등의 경우 양측 동공의 지름 차이가 1 mm로 크지 않으면서 MRI에서 시신경교차를 압박하는 내경동맥류 이외에 동안신경 즉, 원심로 손상의 증거가 없어 생리적 동공부등으로 판단하였다.
뇌하수체 선종에 의한 압박시신경병증의 경우, 수술 전 이미 시야결손이 크고, 중심시야를 침범하거나, 시력이 많이 떨어져 있고, optical coherence tomography상 망막신경섬유층이 얇아진 경우 수술 후 시야회복의 예후가 좋지 못한 것으로 알려져 있다. 이는 시신경이 압박되어 비가역적인 축삭의 손상을 받게 되면, 감압수술 후에도 시야 및 시력회복이 되지 않는 것으로 설명된다[13]. 갑상선안병증에 의한 압박시신경병증의 경우 치료하지 않는 경우 30%에서 영구적인 실명으로 진행할 수 있고, 감압술을 시행하는 경우 76%에서 90%의 환자가 시기능의 호전을 보이므로 감압술은 시기능의 보존을 위해 즉시 시행하는 것이 좋다고 알려져 있다[14]. 벌집굴의 후벌집 세포 중 오노디 세포의 점액종, 유두종, 곰팡이 덩이 등에 의한 압박시신경증 또한 드물게 보고되고 있는데 초기시력이 나쁘거나, 시신경 압박 정도가 심하거나, 수술까지 걸린 시간이 증상 발생 시점에서 1-2달 이상 경과할 경우 예후가 나쁜 것으로 알려져 있다[15]. 동맥류에 의한 압박시신경병증으로 시력저하 및 시야결손이 발생한 경우 3-8개월 이내에 치료하는 경우 시기능의 회복에 좋은 결과를 보인다고 보고되었는데, 본 증례에서 증상 발생 9일째 코일 색전술을 시행 후 2개월째 환자의 시력은 최대교정시력 좌안 1.0으로 호전되었고, 색각 및 시야결손 또한 호전되었으므로, 이전 연구 결과와 본 증례가 부합하는 것을 확인할 수 있었다[11].
본 증례에서와 같이 단안의 시력저하로 내원한 환자에서 시신경병증이 의심될 때, 정확한 원인을 찾는 것이 환자의 치료 방향을 결정하는 데 있어서 매우 중요하다. 신경학적 증상을 동반하지 않더라도 수직경선을 따르는 시야결손, 색각이상, 상대구심동공운동장애 소견이 있다면, 압박시신경병증의 가능성을 감별진단에 두어야 한다. 이 때 즉각적인 영상검사를 통해 조기에 원인을 진단하고, 시신경 축삭의 비가역적인 손상이 발생하기 전에 감압을 위한 적절한 치료를 함으로써, 시기능의 회복을 얻을 수 있을 것으로 생각된다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
이상민 / Sang Min Lee
부산대학교 의학전문대학원 양산부산대학교병원 안과학교실
Department of Ophthalmology, Pusan National University Yangsan Hospital, Pusan National University School of Medicine
