성인 코눈물관막힘에서의 눈물길미세내시경 실리콘관삽입술과 코경유눈물주머니코안연결술
Silicone Tube Intubation with Lacrimal Endoscopy and Endonasal Dacryocystorhinostomy in Adult Nasolacrimal Duct Obstruction
Article information
Abstract
목적
눈물소관폐쇄가 없는 성인 후천코눈물관막힘 환자에서 눈물길미세내시경 실리콘관삽입술을 시행한 경우와 코경유눈물주머니코안연결술을 시행한 경우 간의 치료 효과를 비교하고자 하였다.
대상과 방법
눈물소관폐쇄가 없는 성인 후천코눈물관막힘 환자로 전체 50명(68안) 중 눈물길미세내시경 실리콘관삽입술을 받은 경우(21명, 31안)와 코경유눈물주머니코안연결술을 받은 경우(29명, 37안)를 후향적으로 비교하였다.
결과
눈물길미세내시경 실리콘관삽입술을 시행한 경우 술 후 3개월 및 6개월의 성공률은 전체 31안 중 27안(87.1%), 22안(71.0%)을 보였다. 코경유눈물주머니코안연결술 환자군에서는 술 후 3개월 및 6개월의 성공률은 전체 37안 중 34안(91.9%), 30안(81.1%)을 보였다. 술 후 3개월 및 6개월의 성공률 모두 유의한 차이가 없었으나(p=0.517, p=0.327), 술 전 눈물소관관류검사에서 완전폐쇄를 보이는 경우 술 후 6개월 코경유눈물주머니코안연결술(81.8%)이 눈물길미세내시경 실리콘관삽입술(33.3%)보다 유의하게 높은 성공률을 보였다(p=0.028).
결론
눈물소관막힘이 없는 후천코눈물관막힘 환자에서 눈물길미세내시경을 이용한 실리콘관삽입술은 환자에서 코경유눈물주머니코안연결술과 동등한 성공률을 보였으나, 코눈물관의 완전폐쇄가 있는 환자의 경우에는 낮은 성공률을 보였다. 눈물길미세내시경 실리콘관삽입술을 이용하여 불필요한 침습적 수술과 전신마취 및 합병증을 줄일 수 있을 것으로 보인다.
Trans Abstract
Purpose
To compare the success rate of silicone tube intubation using a lacrimal endoscope with that of endonasal dacryocystorhinostomy in adult acquired nasolacrimal duct obstruction with no canalicular obstruction.
Methods
Retrospective cross-sectional study including 21 patients (31 eyes) treated with silicone tube intubation using lacrimal micro-endoscope and 29 patients (37 eyes) who underwent endonasal dacryocystorhinostomy. We examined lacrimal irrigation, probing, and fluorescein dye disappearance before surgery. A total of 3 months after surgery, the silicone tube was removed. The success rates were determined based on symptoms and the results of lacrimal irrigation.
Results
For silicone tube intubation in the lacrimal endoscopy group, success rates 3 and 6 months after surgery were 87.1% and 71.0%, respectively. In the endonasal dacryocystorhinostomy group, they were 91.9% and 81.1%, respectively. There was no significant difference in success rates 3 and 6 months after surgery (p = 0.517 and p = 0.327, respectively). However, a significantly higher success rate (81.8%) was observed in the endonasal dacryocystorhinostomy group compared with the silicone tube intubation using lacrimal micro-endoscope group (66.7%) at 6 months after surgery if the patient had total regurgitation upon preoperative examination of lacrimal irrigation (p = 0.028).
Conclusions
There was no significant difference in success rates between silicone tube intubation using lacrimal endoscope and endonasal dacryocystorhinostomy in adult acquired nasolacrimal duct obstruction with no canalicular obstruction, although there was a lower success rate in patients with total nasolacrimal duct obstruction. Silicone tube intubation using lacrimal endoscope may reduce the frequencies and complications of unnecessary invasive operations and general anesthesia.
눈물흘림은 성형안과 진료 시 흔하게 접할 수 있는 증상이며, 눈물과다분비와 눈물배출의 감소의 두 가지 원인으로 크게 나누어진다[1,2]. 눈물과다분비는 안구의 표면의 질환에 의하여 발생하며, 일차적인 눈물샘에서의 과다분비로 인한 경우는 드물다. 눈물배출의 감소는 눈꺼풀의 위치 이상, 눈꺼풀의 늘어짐으로 인한 눈물배출펌프의 기능저하, 코눈물관배출 계통의 폐쇄로 나타날 수 있다[3]. 특히 코눈물관배출 계통의 폐쇄를 가진 환자의 경우 폐쇄의 위치와 정도를 파악하는 것이 환자의 치료에 중요한 역할을 하게 된다[4].
Linberg and McCormick [5]은 그중 원발후천코눈물관막힘 환자의 병리조직 연구를 통하여 질환의 초기(특히 1년 이하의 경우)에는 코눈물관의 염증과 혈관충혈, 부종 등을 통한 기능적 폐쇄가 나타남을 확인하였으며, 말기에는 섬유화를 통한 코눈물관의 완전한 폐쇄가 이루어진다고 보고하였다. 이는 증상이 생긴 지 얼마 되지 않은 환자에서는 코눈물관의 잠재적인 공간이 남아 있음을 시사하며 항생제 점안 및 소염제 복용 등의 약물 치료나 실리콘관삽입술을 시행할 수 있으나, 증상이 오래된 환자에서는 실리콘관삽입술 등의 성공률은 낮으며, 눈물주머니코안연결술이 선호된다[6].
1968년 Keith [7]는 눈물주머니코안연결술을 시행하지 않고 눈물흘림 환자를 대상으로 실리콘관삽입술을 단독으로 시행하여 그 효과를 처음 소개하였다. 이후 수술 기법 및 장비의 발달로 눈물흘림 환자들에게 널리 시행되고 있다[8-10]. 실리콘관삽입술은 특히 유아의 선천눈물길폐쇄에 시행할 경우 높은 성공률을 보였으며[11], 성인의 코눈물관폐쇄에서도 널리 시행되고 있다[12]. 성인에서의 코눈물관폐쇄의 경우, 문헌에 따라 83.3-87.9%로 다양한 성공률이 보고되고 있으며[13-15], 이는 문헌에 따른 수술 기법 및 장비, 성공의 정의, 추적 경과 관찰 기간 및 환자군의 차이로 인한 것으로 생각된다. 특히 실리콘관삽입술 성공률에 영향을 미치는 인자로 나이, 코눈물관의 막힌 정도, 추적 관찰 기간 등이 보고되었으며[16], 국내에서도 코눈물관의 완전폐쇄가 있는 경우에서 실리콘관삽입술의 성공률이 상대적으로 낮았다고 보고하였고, 따라서 완전폐쇄가 있는 코눈물관 환자에서는 실리콘관삽입술보다 이른 시기의 눈물주머니코안연결술을 시행하고 있다[17,18].
눈물길미세내시경은 눈물점으로부터 하스너판까지의 눈물길 계통 내의 병변을 직접 확인할 수 있는 장치로 Cohen et al [19]에 의하여 1979년 처음 그 증례가 소개되었다. 이후 Sasaki et al [20]은 선천코눈물관막힘 환자를 대상으로 눈물길미세내시경을 이용하여 치료하였고, 장점 및 유용성을 보고하였다. 국내 연구에서는 2017년 Lim et al [21]이 눈물흘림환자에서 진단적 눈물길미세내시경의 유용성을 보고하였고, 2018년 Lee at al [22]이 성인 코눈물관폐쇄 환자에서 눈물길미세내시경을 이용한 실리콘관삽입술의 치료 효과에 대하여 보고하였으며, Choi and Lee [23]은 실리콘관삽입술을 받은 환자군에서 눈물길미세내시경의 시행 여부에 따른 성공률의 차이를 비교하였다.
본 연구에서는 후천적으로 발생한 눈물흘림을 주된 소견으로 내원하여 눈물의 과다분비 및 눈꺼풀에서의 눈물배출에 영향을 줄 수 있는 요인을 제거하고 구조적, 기능적으로 눈물배출 기능이 떨어진 환자를 후천코눈물관막힘으로 정의하였다. 이러한 성인 후천코눈물관막힘 중 눈물소관폐쇄가 없는 환자에서 코눈물관의 막힌 정도에 따라서 눈물길미세내시경 및 실리콘관삽입술을 동시 시행한 경우와 코경유눈물주머니코안연결술을 시행한 경우 간의 성공률을 비교하고자 한다.
대상과 방법
의무기록을 후향적으로 조사하여 2017년 1월부터 2019년 6월까지 단일 기관에 눈물흘림을 주된 소견으로 내원하여 건성안 등의 보존적 치료를 받은 뒤 호전을 보이지 않아 단안 또는 양안 코눈물관막힘으로 진단 받은 환자 중 30세 이상으로 코경유눈물주머니코안연결술 또는 눈물길미세내시경을 이용한 실리콘관삽입술을 받은 총 34명, 46안(코경유눈물주머니코안연결술 14명 21안, 눈물길미세내시경 20명 25안)을 대상으로 하였다.
양측 군 모두 술 전 과거 병력 조사, 양안 시력, 굴절력, 비접촉안압검사, 세극등검사를 시행하여 눈물의 과다분비 및 눈꺼풀 등의 요인에 의한 눈물흘림을 유발할 수 있는 질환을 감별하였으며, 눈물소관관류검사, 더듬자검사, 염색약소실검사를 시행하였다. 더듬자검사는 0.5% proparacaine을 이용하여 점안마취를 시행하고, Bowman 0번 더듬자를 이용하여 양 눈물점에서 눈꺼풀테에 수직으로 1-2 mm 집어넣은 후, 외안각측으로 90° 회전시키고 눈꺼풀테에 평행하게 하여 코쪽으로 더듬자 끝이 눈물주머니 벽에 부딪힐 때까지 진행하는 방법으로 눈물소관의 해부학적 개통을 확인하였으며 상하측 중 어느 쪽에서라도 저항 및 폐쇄로 인하여 더듬자가 뼈에 닿는 느낌이 없는 경우를 ‘눈물소관폐쇄’, 상하측 모두 잘 개통되어 뼈에 닿는 느낌이 있는 경우를 ‘눈물소관폐쇄 없음’이라 정의하고 이러한 환자만을 연구 대상으로 포함시켰다.
염색약 소실검사는 2% fluorescein 용액 한 방울을 아래 눈꺼풀 결막주머니에 점안하고, 5분 후에 남아있는 색소의 양상에 따라 0에서 4+까지 분류하였다. 0은 fluorescein 색소가 결막주머니에 전혀 남아있지 않은 경우, 2+는 반 정도의 색소가 남아 있는 경우로, 4+는 거의 모든 색소가 남아있는 경우로 하였다.
눈물소관관류검사는 생리식염수를 넣은 3 mL 주사기에 연결된 뭉툭한 26게이지 관류용 바늘을 눈물점을 통해 눈물소관 내로 삽입한 뒤 생리식염수를 주입하여 코나 목 뒤로 넘어가는지 확인하였다. 이후 역류되는 생리식염수의 양 및 코나 목 뒤로 넘어가는 여부에 따라 ‘완전관류’, ‘부분관류 및 역류’, ‘완전폐쇄’로 분류하였다. 양측 군 모두 과거 외상눈물소관열상의 과거력 및 급성 화농성 눈물주머니염이 있는 경우를 제외하였으며, 코경유눈물주머니코안연결술 환자군에서는 안면부 방사선단층촬영을 추가로 시행하여, 눈물길 내외의 종양이 의심되는 경우 또한 제외하였다.
모든 수술은 하나의 동일한 기관에서 한 명의 동일한 술자에 의하여 시행되었다. 수술 방법 선택의 기준은 관류검사에서 완전폐쇄의 경우, 코경유눈물주머니코안연결술을 먼저 고려하였으나, 혈전제를 복용하는 경우, 수술에 대하여 충분히 설명 후 환자가 비침습적인 수술을 원하는 경우 눈물길미세내시경을 이용한 실리콘관삽입술을 시행하였다. 반대로 완전관류일 경우는 실리콘관삽입술을 먼저 고려하였으나, 고령이면서 증상이 심한 경우, 이전 눈더듬자검사를 몇 차례 시행한 과거력이 있는 경우, 이전 실리콘관삽입술을 시행한 과거력이 있는 경우에는 코경유눈물주머니코안연결술을 시행하였다. 눈물길미세내시경을 함께 이용한 실리콘관삽입술은 수술 전 0.5% bupivacaine와 4% lidocaine의 혼합 용액을 2-3 mL 주사하여 도르래하신경 및 위아래 눈물점 주변을 마취하였으며 수술 시야 확보 및 수술 중 발생할 수 있는 코출혈을 줄이고자 1:10,000 epinephrine과 4% lidocaine 혼합 용액에 적신 거즈를 아래코선반 아래에 삽입하였다. 눈물점을 확장시키고 53 mm의 길이 및 0.95 mm의 외경의 경성 카테터를 가진 눈물길미세내시경(lacrimal fiberscope; J Medical Inc., Daegu, Korea)을 삽입한 후 눈물길미세내시경의 내강 사이로 생리식염수를 흘려보내 눈물소관에서부터 공통눈물소관, 눈물주머니, 코눈물길을 거쳐 하스너판까지의 코눈물길 전반의 상태를 확인하였다(Fig. 1). 수술 중 눈물길미세내시경 영상을 통해 병변을 확인하고 눈물길미세내시경의 탐침을 적절한 힘을 주어 전진시키거나 생리식염수의 압력을 이용하여 코눈물관막힘을 일으키는 원인들을 제거한 후 위아래 눈물점을 통해 실리콘관을 삽입한 뒤 하스너판으로 나온 말단을 코내시경과 endonasal forceps을 이용하여 견인하였다. 실리콘관의 두 말단을 적당한 장력을 유지하도록 하여 서로 묶고 매듭을 만든 후 아래코선반 아래쪽에 위치시키고 수술을 마무리하였다. 코경유눈물주머니코안연결술의 경우 4% lidocaine 용액을 앞눈물능선 부위에 주사하고, 1:10,000 epinephrine과 4% lidocaine 혼합 용액에 적신 거즈를 중간콧길을 포함한 비강에 충전하여 표면을 마취하고 비점막을 수축시킨 다음, 광원을 아래눈물점을 통해 삽입하여 눈물주머니의 위치, 넓이, 크기를 확인하였다. 이후 비강 내에 코내시경을 진입시킨 후 눈물주머니 부위의 비점막에 Freer elevator를 이용하여 절개, 중간콧길의 점막을 벗기고, 점막편을 일부 제거하였으며 위턱뼈와 눈물뼈 사이의 봉합선을 Micro-Kerrison rongeur로 파괴시켜 충분한 골천공을 만들고 골편을 제거하였다. 눈물주머니 표면이 노출된 후 광원을 상하로 움직여 눈물주머니의 위치와 크기를 파악하고 광원의 앞쪽으로 눈물주머니 표면에 수직으로 아래에서 위로 수직절개를 가하고 사골겸자를 이용하여 눈물주머니 일부를 제거하였다. 실리콘관의 양쪽 끝을 위눈물점과 아래 눈물점에 삽입하고 각 관의 끝을 매듭지었다. 실리콘관의 끝이 끝을 확인한 후 유착방지제(Guardix®; Hanmi Pharm, Seoul, Korea) 및 지혈제(Merocel®; Medtronic plc, Fridley, MN, USA)를 비강 내로 넣어 수술을 마무리 지었다.

The schematic diagram of lacrimal micro-endoscope. Left: semi-rigid endoscope tube, Right: catheter connected to the endoscope tube and irrigation sources.
수술 후 양측 군 모두 수술 후 실리콘관이 삽입된 동안 5 mg/mL 5 mg/mL levofloxacin hydrate (Litelevo®; Litepharmtech, Seoul, Korea), loteprednol etabonante 0.5% (Lotemax®; Bausch & Lomb, Tampa, FL, USA)를 하루 각 4회 점안하였으며 코경유눈물주머니코안연결술을 시행한 경우에는 수술 후 1주일 뒤부터 mometasone furoate monohydrate 0.05% (Nasonex®; Merck, Whithouse Station, NJ, USA)를 하루 2회 비강 내로 분무하고 생리식염수를 이용하여 비강내 세척을 하루 2회 시행하였다. 수술 후 1주, 1개월, 2개월, 3개월, 6개월 뒤 또는 그 이상의 시점에 외래경과 관찰을 시행하였고 삽입된 실리콘관은 수술 후 3개월 뒤 제거하였다. 수술 후 3개월 및 6개월의 시점 및 실리콘관이 제거된 상태에서 눈물소관관류검사를 재시행하고 주관적 증상의 호전 여부를 확인하였다. 눈물소관검사에서 완전관류를 보이며 증상이 호전되어 없거나 일부 증상이 남아있으나 일상 생활에 불편을 초래하지 않는 정도를 ‘성공’, 눈물소관관류검사에서 완전관류를 보이지 않거나, 완전관류되더라도 증상의 호전이 없거나 일부 증상이 호전되었으나 일상 생활에 불편을 초래할 경우 ‘실패’라고 정의하였다.
통계적 분석은 Statistic package for social science version 22.0 program (IBM Corp., Armonk, NY, USA)을 이용하였으며 연속형 자료는 독립표본 Mann-Whitney의 U 검정을 사용하였고 범주형 자료는 chi 제곱 검정을 사용하여 비교하였다. 유의수준 0.05 미만인 경우를 통계학적 의의가 있는 것으로 판정하였다. 본 연구는 헬싱키선언에 입각한 의학연구심의위원회의 승인 아래 연구 관련 심의 규정 및 지침에 따라 진행되었다(승인 번호: 2020-03-0008).
결 과
전체 대상 환자 50명(68안) 중 눈물길미세내시경 및 실리콘관삽입술을 시행한 군은 21명(31안), 코경유눈물주머니코안연결술을 사용한 군은 29명(37안)이었다. 눈물길미세내시경 및 실리콘관삽입술 환자군 중 남성이 13안, 여성이 18안이며 평균 연령은 68.13세, 코경유눈물주머니코안연결술 환자군 중 남성이 10안, 여성이 27안이며 평균 연령은 63.03세로 두 군 모두 여성이 남성보다 많은 비율을 나타내었으며, 두 군 간의 성별 및 연령은 각각 유의한 차이를 보이지 않았다(p=0.196, p=0.085, Table 1).
눈물흘림이 있었던 증상의 기간을 비교하였을 때, 눈물길미세내시경 및 실리콘관삽입술 환자군은 26.32개월, 코경유눈물주머니코안연결술 환자군은 29.84개월로 유의한 차이가 없었으며, 수술 후 실리콘관의 유지 기간 또한 각각 2.90개월, 3.08개월로 유의한 차이가 없었다(p=0.760, p=0.060, Table 1).
수술 전 눈물소관관류검사에서는 눈물길미세내시경 및 실리콘관삽입술 환자군 중 완전관류가 14안(45.2%), 부분 관류 및 역류가 8안(25.8%), 완전폐쇄가 9안(29.0%)이었으며, 코경유눈물주머니코안연결술 환자군 중 완전관류가 11안(29.7%), 부분관류 및 역류가 15안(40.5%), 완전역류가 11안(29.7%)으로 두 군 간의 유의한 차이는 없었다(p=0.337, Table 1). 눈물길미세내시경 및 실리콘관삽입술 환자군에서 수술 중 눈물길미세내시경으로 관찰 시, 코눈물관폐쇄의 원인은 누석 7안(22.6%), 점액질 9안(29.0%), 육아조직 8안(25.8%), 협착 7안(22.6%)으로 관찰되었다(Table 2). 이 중 눈물소관관류검사에서 완전관류를 보이는 15안 중에서 코눈물관폐쇄의 원인은 점액질 7안, 육아조직 3안, 협착 5안으로 관찰되었다.
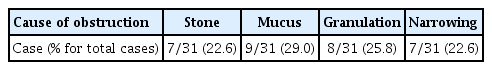
Comparison of causes of obstruction in patients treated with silicone tube intubation using lacrimal endoscope
눈물길미세내시경 및 실리콘관삽입술 환자군의 경우 수술 후 3개월의 시점에서 성공률은 전체 31안 중 27안(87.1%), 수술 후 6개월의 시점에서 성공률은 전체 31안 중 22안(71.0%)을 보였다. 코경유눈물주머니코안연결술 환자군에서는 수술 후 3개월의 시점에서 성공률은 전체 37안 중 34안(91.9%), 수술 후 6개월의 시점에서 성공률 전체 37안 중 30안(81.1%)을 보였으며, 수술 후 3개월 및 6개월 성공률 모두에서 유의한 차이를 보이지 않았다(p=0.517, p=0.327, Table 3).

Comparison of success rates between silicone tube intubation using lacrimal endoscope and endonasal dacryocystorhinostomy
수술 전 눈물소관관류검사의 결과에 따라 두 군의 성공률을 비교하였을 때, 수술 후 3개월의 시점에서 눈물길미세내시경 및 실리콘관삽입술 환자군의 경우 완전관류 14안 중 13안(92.9%), 부분관류 및 역류 8안 중 8안(100%), 완전 역류 9안 중 6안(66.7%)의 성공률을 보였으며, 눈물주머니코안연결술 환자군에서는 완전관류 11안 중 10안(91.9%), 부분관류 및 역류 15안 중 14안(93.3%), 완전역류 11안 중 10안(91.9%)의 성공률을 보였다. 수술 후 6개월의 시점에서는 눈물길미세내시경 및 실리콘관삽입술 환자군에서 완전관류 14안 중 12안(85.7%), 부분 관류 및 역류 8안 중 8안(100%), 완전역류 9안 중 3안(33.3%)의 성공률을 보였고, 눈물주머니코안연결술 환자군에서는 전체 관류 11안 중 10안(81.8%), 부분관류 및 역류 15안 중 12안(80%), 완전역류 11안 중 9안(81.8%)의 성공률을 보였다(완전관류 p=0.859, p=0.792; 부분관류 및 역류 p=0.455, p=0.175; Table 3). 하지만 수술 전 눈물소관관류검사가 완전폐쇄일 경우 수술 후 3개월의 시점에서는 유의한 성공률의 차이가 없었으나 수술 후 6개월의 시점에서 유의한 성공률의 차이를 보였다(p=0.178, p=0.028; Table 3).
고 찰
성인 후천코눈물관막힘 환자에서 항생제 점안 등을 통한 보존적 치료에 반응하지 않는 경우, 증상 발생 기간이 짧은 경우 실리콘관삽입술을 고려할 수 있으나 일반적으로는 눈물주머니코안연결술이 가장 높은 성공률을 보이는 치료로 알려져 있다[6,24]. 특히 눈물관의 종양이 의심되는 경우나 심한 안면중앙부 외상을 입은 경우 등 몇몇 수술적 금기를 제외한 경우 피부 절개를 최소화 할 수 있는 코경유눈물주머니코안연결술이 고려되고 있으며, 피부 절개를 통한 눈물주머니코안연결술과 비교하여 동등한 효과 및 87-97%의 높은 성공률을 보이고 있다[25,26]. 하지만 코경유눈물주머니 코안연결술의 경우 환자에 따라 중비갑개를 일부 제거하거나 비중격교정술을 시행해야 하고, 일반적으로 전신마취하 시행이 필요하며, 과도한 비강내 출혈, 안와지방 돌출, 벌집뼈의 골절로 인한 뇌척수액 유출, 비강 내 육아종 형성 등의 합병증이 발생할 수 있다는 단점이 있다[27].
실리콘관삽입술은 수술 시간이 짧고 환자의 통증이 적어 부분마취하에서 수술이 가능하며[12], 술 후 회복이 빠르며 눈물주머니코안연결술에서 발생할 수 있는 합병증 없이 시행 가능하다는 장점이 있다. 하지만 초기에는 80% 내외의 비교적 높은 성공률을 보이나 추적 관찰 시 시간이 경과함에 따라 성공률이 낮아지는 경향을 보이며[28], 수술 후 관이탈, 코점막 손상, 거짓눈물길 형성, 재협착 등의 부작용을 유발할 수 있다는 단점이 보고된 바 있다[29-31].
눈물길미세내시경을 이용한 수술은 Cohen at al [19]에 의하여 1979년 처음 그 증례가 소개된 이래로, 이후 Sasaki et al [20]은 선천코눈물관막힘 환자를 대상으로, Maruyama et al [32]은 외상으로 발생한 골절로 인한 눈물길폐쇄 환자를 대상으로 각각 눈물길미세내시경을 이용하여 치료하고 그 장점 및 유용성을 보고하였다. 성인을 대상으로 한 연구는 2017년 Lim et al [21]이 성인 눈물흘림 환자에서 진단적 눈물길미세내시경을 시행하여, 그 소견이 눈물주머니조영술과 일치함을 보고하였다. 2018년 Lee at al [22]은 성인 코눈물관폐쇄 환자에서 눈물길미세내시경을 이용한 실리콘관삽입술을 시행하였으며, 수술 중 병변을 확인하여 진단과 치료를 동시에 할 수 있는 장점에 대하여 기술하였다. Choi and Lee [23]은 실리콘관삽입술을 받은 환자군에서 눈물길미세내시경의 시행 여부에 따른 성공률의 차이를 비교하였으며, 유의한 차이는 없었으나 코눈물길의 구조를 실시간으로 확인, 적절한 진단 및 치료가 가능함을 발표하였다.
본 연구의 결과를 종합해보면, 눈물길미세내시경을 이용한 실리콘관삽입술의 경우 코경유눈물주머니코안연결술에 비하여 관류 및 증상 호전의 정도의 차이는 없는 것으로 보인다. 하지만 코눈물관폐쇄 정도에 따라서 완전폐쇄의 경우에는 코경유눈물주머니코안연결술에 비해 성공률이 낮았다. 하지만 기존 단순 실리콘관삽입술과 비교하면 눈물길미세내시경을 사용하였을 경우 유의하게 높은 성공률을 보였다.
눈물소관관류검사에서 완전폐쇄인 경우 실리콘관삽입술의 성공률이 낮게 보고되어 통상적으로 코경유눈물주머니 코안연결술은 우선적으로 시행하게 되는데, 본 연구에서 눈물소관관류검사에서 완전폐쇄인 경우 눈물길미세내시경을 이용하여 실리콘관삽입술을 시행하였을 때 초기 3개월째 결과는 부분폐쇄와 완전개통보다는 낮았지만 이전 국내문헌에서의 성공률(Park and Hwang [33]: 40.35%, Lee et al [34]: 44%)보다 높았다. 하지만 6개월째 성공률은 기존의 보고와 같이 낮아짐을 알 수 있었다. 코눈물관폐쇄가 심할 경우 실리콘관삽입술 시 코눈물관에 가하는 손상이 심해지며 창상 치유 과정에서 반흔조직생성 등이 과도하게 일어나 성공률을 낮추는 것으로 알려져 있으나[35], 눈물길미세내시경을 사용할 경우 직접 폐쇄 부위를 확인 후 식염수를 흘려내려 보냄으로써 코눈물관의 손상이 적어져서 성공률이 보다 높을 것이라고 생각된다. 하지만 장기적으로 보았을 때는 성공률이 비슷해지는 것으로 보아 이에 관한 추가적인 연구가 필요할 것이라고 생각된다.
코경유눈물주머니코안연결술과 비교하였을 때, 눈물길미세내시경을 이용한 실리콘관삽입술의 경우 부분마취로 시행되었으므로 전신 상태로 인하여 전신마취를 시행할 수 없는 환자에서 시행할 수 있어 고령의 환자가 많은 성인 후천코눈물관막힘 환자에서 보다 폭넓게 사용할 수 있을 것으로 생각된다. 또한 수술 시간이 짧고 비강내 출혈의 위험성이 적어 술 중 시야의 확보가 용이하며 골공형성으로 인한 합병증이 없어 술자의 입장에서 수술에 대한 부담을 줄일 수 있다는 장점이 있다. 눈물길미세내시경을 시행하지 않은 실리콘관삽입술과 비교하였을 때는, 코눈물길의 전체적인 해부학적 구조를 확인할 수 있어 증상의 원인이 되는 병변의 위치 및 성상을 관찰할 수 있으며, 탐침을 조작하여 물리적으로 조작하거나 병변에 직접관류를 시행하여 병변에 대한 치료가 가능하다는 장점이 있다. 본 연구에서 양군의 성공률에 유의한 차이가 없었으며, 눈물길미세내시경을 이용한 실리콘관삽입술이 가지는 장점을 고려할 때, 눈물소관막힘이 없는 후천코눈물관막힘 환자에서 코경유눈물주머니코안연결술 대신 눈물길미세내시경을 이용한 실리콘관삽입술을 고려해 볼 수 있을 것으로 생각된다. 특히 눈물소관관류술을 시행하였을 때 부분관류가 되거나 완전 관류가 될 경우에는 미세내시경을 이용한 실리콘관삽입술을 일차적으로 고려해 볼 수 있으며, 완전폐쇄가 있는 환자에서 전신마취가 힘들거나 혈전제 등을 복용하여 출혈이 예상되거나 비중격이 휘어져 있고, 중비갑개가 비정상적으로 형성되어 있는 등의 해부학적 원인으로 코경유눈물주머니코안연결술 수술이 어려울 것으로 예상될 경우 눈물길미세내시경을 이용한 실리콘관삽입술을 고려해 볼 수 있을 것으로 생각된다.
눈물소관관류검사에서 완전관류를 보이는 환자에서도 눈물길미세내시경에서 모두 경도의 이상 소견을 보이며 완전히 정상 소견으로 보이는 환자는 없었다. 이는 눈물소관관류검사에서 완전관류를 보이는 환자에서도 실제 코눈물길에는 경미하거나 미세한 구조적 폐쇄가 존재할 수 있음을 시사한다고 볼 수 있다. 이는 술 전 완전관류를 보이더라도 눈물길미세내시경을 통해 이상 부위를 확인한 후 실리콘관삽입을 할 경우 코눈물길의 손상을 최대한 줄여서 성공률을 더 높일 수 있을 것이라고 생각된다. 향후 추가적 연구를 통해서 이에 대한 확인이 필요할 것으로 생각된다.
수술 후 눈물소관관류검사에서 완전관류되었으나 증상의 호전이 없거나, 일부 증상이 호전되었으나 일상 생활에 불편을 초래하여 실패로 규정된 환자는 코경유눈물주머니코안연결술 시행군 및 눈물길미세내시경을 이용한 실리콘관삽입술 시행군에서 각각 1명씩 있었으며 모두 수술 전완전관류를 보였다. 이러한 환자에서는 수술 전 시행한 건성안 등에 대한 보존적 치료의 순응도가 어떠한지, 수술 후 새로이 발생한 다른 문제가 없는지 고려해야 할 것으로 생각된다. 또한 눈물길미세내시경을 이용한 실리콘관삽입술을 시행한 후 실패로 규정된 환자 중 이후 코경유눈물주머니코안연결술 및 다른 수술을 추가로 시행한 환자는 없었으나 향후 시행 시에는 이들 경우에 대한 확인이 필요할 것으로 보인다.
본 연구의 제한점으로는 먼저, 개체수가 상대적으로 적어 이로 인한 선택적 비뚤림(selection bias) 가능성이 있다. 특히 눈물소관관류검사에서 완전관류를 보이는 후천코눈물관막힘으로 진단된 환자에 대하여 실리콘관삽입술을 우선 고려하였으나 이전 실리콘관삽입술을 받았거나, 수차례 눈물소관 더듬자검사를 받은 경우, 고령이면서 증상이 심한 경우 등에서 코경유눈물주머니코안연결술을 시행하였다. 두 번째로 눈물관폐쇄의 원인(눈물길돌, 단순협착, 점액질, 육아조직)을 눈물길미세내시경에서는 관찰할 수 있었으나, 코경유눈물주머니코안연결술을 통하여 확인할 수 없어 이에 대한 비교를 대조, 시행하지 못하였다. 본 연구에서는 시행하지 못하였으나, Lee at al [22]은 눈물길미세내시경을 이용한 실리콘관삽입술의 성공률은 눈물관폐쇄의 원인에 따라서 달라질 수 있음을 시사하였고, Ghasemi at al [36]은 코경유눈물주머니코안연결술의 성공률 또한 눈물관폐쇄의 원인에 따라서 달라질 수 있음이 보고된 바 있다. 향후 코경유눈물주머니코안연결술을 시행하는 환자에서 눈물길미세내시경을 병합하여 시행함으로써 눈물관폐쇄의 원인에 따른 수술 결과에 대한 추가적인 연구가 필요할 것으로 생각된다. 또한 수술 전 검사에서 눈물소관관류술과 염색약소실검사만을 통해서 코눈물관폐쇄를 진단하고 분류하였다. 눈물길조영술은 눈물길의 해부학적 형태를 보여줌으로써 협착의 위치와 정도를 확인하는 데 유용하나, 눈물소관관류검사가 눈물길조영검사와 비교하여 해부학적 코눈물관폐쇄를 진단하는 능력에 큰 차이가 없음이 보고된 바 있으며[37], 폐쇄된 위치에 따라서 실리콘관삽입술의 성공 여부는 유의한 차이가 없었음이 또한 보고되어[38], 수술 전 눈물길조영술을 시행하지 않았다. 마지막으로 수술 후 6개월까지 경과 관찰을 시행함으로써 그 이후의 평가를 시행하지 못하였다. 이전 연구들에서 눈물길미세내시경과 병합 시행여부와 관계 없이 실리콘관삽입술의 경우 시간이 경과함에 따라 성공률이 감소하는 경향을 보였으므로, 추가적인 추적 관찰을 통하여 이러한 경향을 확인하는 것이 필요할 것으로 보인다.
결론적으로 눈물소관막힘이 없는 후천코눈물관막힘 환자에서 코경유눈물주머니코안연결술과 눈물길미세내시경을 이용한 실리콘관삽입술의 전반적인 성공률의 차이는 없었으며, 코눈물관의 완전폐쇄가 있는 경우에는 코경유눈물주머니코안연결술에 비해 성공률이 낮았다. 따라서 눈물소관막힘 및 코눈물관의 완전폐쇄가 없는 환자에서 코경유눈물주머니코안연결술 대신 눈물길미세내시경을 이용한 실리콘관삽입술을 이용하여 불필요한 침습적 수술 및 전신마취의 빈도를 줄여 이로 인한 합병증을 줄이고, 보다 비용-효과적인 치료 및 진단 방법으로 기능할 수 있을 것으로 보인다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
정우현 / Woo Hyun Jung
인제대학교 의과대학 부산백병원 안과학교실
Department of Ophthalmology, Inje University Busan Paik Hospital, Inje University College of Medicine

