눈물주머니코안연결술 중 시행한 통상적인 눈물주머니 조직생검의 유용성
The Clinical Utility of Routine Histological Biopsy during Dacryocystorhinostomy
Article information
Abstract
목적
눈물길폐쇄 환자에서 눈물주머니코안연결술 중 시행한 눈물주머니조직검사를 분석하여 그 유용성을 확인하고자 한다.
대상과 방법
2009년 4월부터 2018년 4월까지 눈물주머니코안연결술 시 눈물주머니 조직에 대한 조직병리검사를 시행한 1,266명 (1,619안)을 대상으로 시행하였으며 수술 전 눈물주머니의 악성 종양이 진단된 사례는 제외하였다. 의무기록 후향 분석을 통해 수술 전 임상양상, 조직학적 분류와 악성 종양 여부 등을 확인하였고 악성 종양을 진단받은 환자의 나이, 골수 침범 여부 및 병기, 예후 등을 분석하였다.
결과
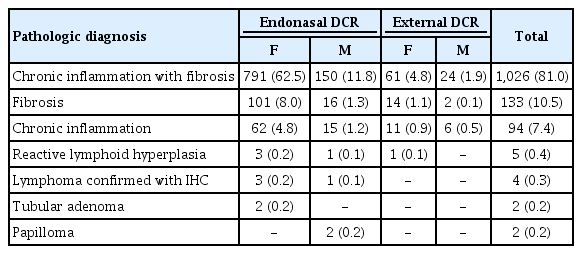
남자 217명, 여자 1,049명, 진단 당시 평균 연령은 58.8 ± 12.3세였다. 조직검사 결과 섬유화를 동반한 만성 염증(n=1,026 [81.0%])이 가장 많았고 섬유화(n=133 [10.5%]), 만성 염증(n=94 [7.4%]), 반응성 림프구 과증식(n=5 [0.4%]), 악성 종양(n=4 [0.3%]), 관상선종(n=2 [0.2%]), 유두종(n=2 [0.2%])의 빈도를 보였다. 악성 종양의 경우 모두 점막 연관 림프조직형 림프종이었으며, 수술 전 2명은 눈물 흘림, 2명은 내안각에 만져지는 종괴가 있었고 추가 영상검사에서 악성을 시사하는 소견은 없었다. 이외 수술 전 검사에서 이상 소견은 보이지 않았으며 환자들은 항암 치료 후 완치되었다.
결론
눈물길폐쇄 환자에서 임상증상, 이학적 검사, 영상검사 및 수술 중 육안 소견만으로 악성 여부를 감별할 수 없기에 수술 중 시행하는 조직검사는 예상하지 못한 악성 종양을 발견하고 치료하는 데 많은 도움을 줄 것이다.
Trans Abstract
Purpose
We assessed the clinical utility of routine histopathological evaluation of the lacrimal sac during dacryocystorhinostomy.
Methods
From April 2009 to April 2018, we included 1,619 eyes of 1,266 patients who underwent dacryocystorhinostomy in our hospital. All lacrimal sacs were histopathologically examined. We excluded cases in which malignant lacrimal sac tumors had been preoperatively diagnosed. We retrospectively analyzed the medical records in terms of clinical manifestations, histological findings after lacrimal sac biopsy, and malignant tumors. We recorded the age, extent of bone marrow involvement, stage, and prognosis of patients with malignancies.
Results
We treated 217 males and 1,049 females of a mean age at diagnosis of 58.8 ± 12.3 years. The biopsy data showed that chronic inflammation with fibrosis (n = 1,026 [81.0%]) was the most common condition, followed by fibrosis (n = 133 [10.5%]), chronic inflammation (n = 94 [7.4%]), reactive lymphoid hyperplasia (n = 5 [0.4%]), malignant tumors (n = 4 [0.3%]), tubular adenomas (n = 2 [0.2%]), and papillomas (n = 2 [0.2%]). All malignant tumors were mucosal-associated lymphoid tissue lymphomas. Two of these four patients underwent additional imaging tests, but malignancies were not apparent. The other two had no specific complaints other than tearing. In addition, no abnormalities were evident on slit lamp examination or the syringing test. All four patients were cured by chemotherapy.
Conclusions
No clinical manifestation, physical examination or imaging data, or intraoperative finding in patients with nasolacrimal duct obstructions reliably identify a malignancy; but histological examination does.
눈물흘림은 눈물점, 눈물소관, 눈물주머니, 눈물펌프, 코 눈물관, 즉 눈으로부터 코까지 배출 경로 중 어느 한 곳에서 이상이 있을 경우 발생할 수 있으며, 코눈물관폐쇄의 원인으로는 원인 미상의 염증성 침윤과 섬유화에 의한 협착, 감염, 외상, 전신성 염증 반응, 드물게 눈물주머니 종양에 의해 발생할 수 있다[1-3].
눈물주머니 종양에 의한 코눈물관폐쇄는 드물지만 염증성 침윤과 섬유화에 의한 협착, 만성 눈물주머니염과 비슷한 임상양상을 보이는 경우가 많아 초기에 진단을 어렵게 하여 치료를 지연시킬 수 있다[4-7]. 눈물주머니코안연결술 시 시행한 눈물주머니의 조직검사에서 우연히 발견한 눈물주머니 종양이 보고된 이후[2], 코눈물관폐쇄의 원인으로 악성질환을 배제하기 위해 눈물주머니 조직검사를 통상적으로 시행하는 경우가 많아졌다[8].
눈물주머니코안연결술 시 눈물주머니 조직검사를 시행할 때 유용성에 대해서 많은 연구들이 진행되어 왔다. 한 연구에서는 눈물주머니 종양의 빈도가 낮아 임상적으로 눈물주머니 종양이 의심되는 경우에만 조직검사를 시행해야한다고 주장하였으며[9-12], 다른 연구에서는 눈물주머니 종양을 완전히 배제하기 위해 수술하는 모든 환자들에서 조직검사를 시행해야 한다고 하였다[13-15]. 이에 저자들은 국내에서 한국인들을 대상으로 한 눈물주머니 조직검사의 유용성에 대한 보고들이 없었기에 피부경유 또는 내시경 코경유눈물주머니코안연결술에서 시행한 눈물주머니 조직검사의 병리 소견을 통하여 눈물주머니 악성 종양에 의한 코눈물관폐쇄의 빈도와 양상을 확인하고 눈물주머니코안연결술 시행 시 통상적인 눈물주머니 조직검사의 유용성에 대해 보고하고자 한다.
대상과 방법
대상
2009년 4월부터 2018년 4월까지 본원에서 눈물주머니코안연결술을 받은 1,266명의 1,619안 중 내시경 코경유눈물주머니코안연결술(재수술 포함)을 받은 1,147명의 1,481안, 피부경유 눈물주머니코안연결술(재수술 포함)을 받은 119명의 138안을 대상으로 하였다. 이외 타 병원에서 눈물주머니 종양을 진단받고 내원한 경우, 안와 주변 외상이 있던 경우는 본 연구에서 제외하였다. 수술 전 임상양상과 수술 후 병리 소견을 확인하기 위해 의무기록을 후향적으로 조사하였다. 본 연구는 헬싱키 선언에 입각한 연구윤리심의위원회(IRB)의 승인을 받아(심사 번호: KC20RASI0267) 진행되었다.
수술 방법
코눈물관폐쇄에 대한 수술적 치료로서 피부절개 또는 내시경을 통한 코경유눈물주머니코안연결술을 시행하였고 수술은 한 명의 술자에 의해 2가지의 수술이 각각 다음과 같이 진행되었다.
내시경 코경유눈물주머니코안연결술의 경우 모든 수술이 전신마취로 진행되었다. 코 안 점막을 수술 전 에피네프린 거즈로 위축하고 전신마취 후 비제봉소 부위 점막을 1:100:000 에피네프린이 혼합된 2% 리도카인 용액을 26게이지 주사침을 이용하여 마취 후 12번 날로 절개하고 벌집뼈집게로 제거하였다. 그 후 Kerrison rongeur, sphenoid punch을 이용하여 충분한 크기의 뼈를 제거하였다. 눈물길더듬자를 눈물주머니 안으로 밀어 넣어 눈물주머니를 코안으로 솟구치게 한 후 keratome으로 절개를 가하고 벌집뼈집게로 눈물주머니 일부를 떼내어 조직검사를 시행하였다. 그 이후 실리콘관을 삽입하여 비강 내 고정하였다.
피부경유눈물주머니코안연결술의 경우 국소마취 혹은 전신마취하 진행되었다. 코 안 점막을 수술 전 에피네프린거즈로 위축하고 내안각 인대 상연에서 안와내연을 따라 내안각에서 5 mm 정도 떨어진 15 mm 길이의 절개선을 그린 후 1:100,000 에피네프린이 혼합된 2% 리도카인 용액을 26게이지 주사침을 이용하여 절개선 주위에 주사하였다. 15번 날로 절개선 부위에 피부 및 피하조직을 절개한 후 아이리스 가위를 이용하여 눈둘레근과 골막 부위까지 박리하였다. 안와내연을 따라 골막을 확인하고 15번 날로 골막을 절개한 후, 골막거상기로 골막을 눈물뼈에서 분리하여 Kerrison ronguer로 직경 10 mm 이상의 골천공을 만들었다. 코점막을 노출시키고 눈물주머니를 확인 후 탐침을 이용하여 눈물주머니의 점막판을 만들 부위를 확인하고, Keratome을 이용하여 눈물주머니와 코점막판을 만들었다. 이 때 웨스트콧 가위를 이용하여 눈물주머니 일부 조직을 절제하여 조직검사를 시행하였다. 상하 눈물소관 및 골천공 형성 부위까지 실리콘관을 삽입하였고 비강으로 삽입한 집게를 이용하여 골천공 위치에서 실리콘관의 끝부분을 잡고 비강 밖으로 빼내었다. 6-0 바이크릴을 이용하여 눈물주머니와 코점막판을 봉합하고 피부 봉합을 시행 후 실리콘관을 비강 내 고정하였다.
수술 시 얻은 눈물주머니 조직에 대한 조직병리검사는 모든 수술 환자를 대상으로 일률적으로 이루어졌으며 병리검사실에 보내진 눈물주머니 조직은 포르말린에 고정하였고 탈수, 파라핀 포매과정을 거쳐 헤마토실린-에오신 염색을 한 후 광학현미경을 이용하여 관찰하였다.
측정 변수
수술 전 모든 환자에서 병력 청취를 통해 호소하는 증상, 악성 종양을 포함한 기저 질환 유무, 세극등현미경검사를 시행하여 눈물점 이상, 눈꺼풀 결손, 각막 및 결막 질환 유무, 이학적 검사를 통하여 눈물점 부위에 만져지는 종괴 유무를 확인하였다. 눈물소관관류술 및 더듬자검사(probing)를 통해 눈물점, 눈물소관 및 공통눈물소관, 코눈물관을 포함한 눈물길의 폐쇄 여부를 확인하였다.
병리조직학적 검사 결과는 단핵세포(형질세포, 단핵구, 대식세포, 림프구)의 침윤이 관찰된 군(chronic inflammation), 콜라겐을 포함한 세포외 기질들의 과도한 축적 소견이 관찰된 군(fibrosis), 섬유화 및 만성 염증 세포의 침윤이 동시에 관찰된 군(chronic inflammation with fibrosis), 림프구 증식이 관찰된 군(reactive lymphoid hyperplasia), 악성 종양이 관찰된 군(malignancy), 그 외 양성 종양세포가 확인된 군(benign)으로 나누었다. 악성 종양으로 진단된 환자의 나이, 골수 침범 여부 및 병기, 치료, 예후 등을 분석하였다.
결 과
내시경 코경유눈물주머니코안연결술(재수술 포함)을 받은 1,147명의 1,481안, 피부경유눈물주머니코안연결술(재수술 포함)을 받은 119명의 138안의 기본적인 특성들을 정리하였다(Table 1). 수술 시 평균 연령은 내시경 코경유눈물주머니코안연결술로 시행한 경우 여자는 57.9 ± 11.6세, 남자는 57.0 ± 13.8세, 피부경유눈물주머니코안연결술로 시행한 경우 여자는 70.7 ± 9.2세, 남자는 65.6 ± 12.5세였다. 두 수술 방법 모두 여자의 비율이 높았으며(83.9%, 73.1%) 수술 적응증은 코눈물관폐쇄, 만성 눈물주머니염, 급성 눈물주머니염 등으로 두 수술군에서 코눈물관폐쇄가 가장 많았다. 환자들이 호소하는 증상은 눈물흘림이 가장 많았으며 그 외 화농 분비물, 열감 등을 호소하여 내원하였다. 본원 내원 전 눈물주머니 악성 종양을 알고 내원한 환자를 제외하고 3명의 환자에서 내안각에 통증을 동반하지 않는 종괴가 만져졌으며 피 섞인 분비물은 관찰되지 않았다. 이 외동반된 눈물점 이상, 눈꺼풀결손, 각막 및 결막 질환들은 없었다. 악성 종양을 포함한 기저 질환으로 갑상선암(3.3%)이 가장 많았으며 위암(0.5%), 유방암(0.3%), 혈액암(0.2%)순으로 조사되었다.
재수술을 포함한 모든 눈물주머니코안연결술에서 조직검사를 시행하였고 내시경 코경유, 피부경유눈물주머니코안연결술 시행 1,026명의 환자들에서 섬유화를 동반한 만성 염증소견(chronic inflammation with fibrosis, 81.0%)이 가장 많았고 133명은 섬유화(fibrosis, 10.5%), 94명은 만성염증(chronic inflammation, 7.4%), 5명은 반응성 림프구 과증식(reactive lymphoid hyperplasia, 0.4%), 악성 종양(lymphoma confirmed with immunohistochemistry, 0.3%)이 확진된 환자는 4명이었다. 그 외 관상선종(tubular adenoma, 0.2%) 2명, 유두종(papilloma, 0.2%) 2명이 관찰되었다(Table 2).
악성 종양으로 확진된 4명의 환자들은 모두 점막 연관 림프조직형 림프종(Malignant lymphoma, Mucosa-associated lymphoid tissue lymphoma)으로 진단 당시 평균 연령은 63.5 ± 6.3세였으며 여자는 3명, 남자는 1명이었다(Table 3). 첫 번째 63세 여자 환자의 경우 3개월 전부터 만져지는 우측 내안각의 종괴를 주소로 내원하였고 수술 전 안와 전산화단층촬영(orbital computed tomography)을 시행하였고 눈물주머니염 소견을 보였다. 조직검사 결과 림프종, TMN stage는 T2N0M0 (Stage IE), 골수 침범 소견은 없었다. 두번째 60세 여자 환자는 3개월 전부터 발생한 눈물흘림 증상을 주소로 내원한 분으로, 조직검사 결과 림프종으로 진단되었으나 진단 이후 본원에 내원하지 않았다. 세 번째 56세 여자 환자의 경우 9년 전 내시경 코경유눈물주머니코안연결술을 시행한 자로 1개월 전부터 눈물흘림 증상이 재발하여 내원하였다. 첫 번째 수술 당시 조직검사를 시행하지 않았고 부비동 내시경시 골공에서 육아종이 관찰되어 재수술 시 조직검사를 시행하게 되었다. TMN stage는 T2N0M0(Stage IE), 골수 침범 소견은 없었다. 마지막 네 번째 환자는 75세 남자 환자로 1년 전 발견된 좌측 내안각의 종괴를 주소로 내원하였고 수술 전 시행한 영상검사에서 양성 종양 소견을 보였다. 조직검사 결과 림프종, TMN stage는 T2N0M0, 골수 침범 소견이 보여 Stage IV로 확인되었다. 추적 관찰이 되지 않았던 1명의 환자를 제외한 3명의 환자들은 항암 치료 후 완치 판정을 받았다.
고 찰
눈물주머니 종양은 흔하지 않지만 주요 장기와의 인접성으로 잠재적으로 생명을 위협할 만한 위험성을 가진다. 눈물주머니 종양의 유병률은 보고마다 차이가 있으며 한 연구에 따르면, 총 115명의 눈물주머니 종양 중 55% 이상이 악성이었다. 주로 50대에 발생한다고 알려져 있으나 20-90대까지 다양한 연령층에서 눈물주머니 종양의 발생이 보고되며 인접 조직에 침습적이며 높은 재발률을 보인다. 눈물주머니 종양은 크게 상피성(epithelial), 림프증식성(lymphoproliperative), 흑색세포 종양(melanocytic), 중간엽종양(mesenchymal) 4가지로 분류할 수 있으며 각 분류 안에서 양성과 악성으로 나뉜다. 대부분은 원발성, 상피성종양이다. 눈물주머니 종양의 임상 증상은 내안각의 종괴를 동반한 눈물흘림 증상 등 후천성 코눈물관폐쇄 증상과 비슷하여 눈물주머니 폐쇄 혹은 염증으로 잘못 진단하게 된다[16-21].
눈물주머니코안연결술 시 시행하는 눈물주머니 조직검사의 유용성에 대해서는 많은 연구들이 있었다. 눈물주머니 종양의 빈도가 낮아 내안각 종괴나 피 섞인 분비물, 수술 중 육안적으로 눈물주머니에 이상 소견, 암 기저 병력이 있는 경우에 선택적으로 조직검사를 시행해야 한다고 주장하는 보고도 있으며[9-12], 반대로 예상하지 못했던 암이 발견될 수 있어 수술하는 모든 사람에서 조직검사를 시행해야 한다는 주장도 있다[13-15]. 이와 같은 기존의 보고들은 외국인들을 대상으로 한 연구 결과였으며 눈물주머니 종양이 인종, 성에 따라 유병률의 차이가 없다고 보고되나 눈물주머니 종양 사례가 적어 많은 양의 정보를 얻을 수 없고 국내 환자들을 대상으로 시행한 결과는 아직까지 보고된 바 없어 저자들은 본 연구를 통해 눈물주머니 조직검사의 유용성에 대해 알아보고자 하였다.
본원에서 1,266명(1,619안)에 대해 조직검사를 시행하였으며, 이 중 악성 종양을 진단 받은 사람은 4명이었고 4명 모두 림프종을 진단 받았다. 4명 모두 악성 종양 병력은 없었으며 2명은 수술 전 내안각에서 만져지는 종괴가 있었고 수술 전 영상검사를 추가로 시행하였으나 악성을 시사하는 소견은 없었다. 나머지 2명은 눈물흘림을 주소로 내원하였으며 이학적 검사상 만져지는 종괴는 없었고, 1명은 수술 중 부비동 내시경 시 골공에서 육아종이 관찰되었고 나머지 1명은 수술 중 육안적으로 이상 소견은 관찰되지 않았다. 이 외에도 2명은 관상선종(tubular adenoma)을 진단 받았다. 관상선종은 양성 병변이지만 시간이 흐르면서 점차 악성 변화를 겪을 수 있어 발견 시 추적 감시가 필요한 병변이다.
환자가 호소하는 임상 증상, 이학적 검사, 수술 중 육안소견으로 악성 종양을 감별할 수 없으며 림프종을 진단받은 4명의 환자 중 수술 전 내안각 종괴가 만져져서 수술 전 영상학적 검사를 시행한 2명의 환자 모두에서 악성을 시사하는 소견이 없었던 것처럼 영상검사에서도 눈물주머니 종양을 정확히 진단 내리기 어렵다. 또한 눈물주머니 종양이라 하더라도 초기에는 만져지는 종괴가 없을 수 있다. 본 연구의 경우 조직검사 결과 대다수는 만성 염증, 섬유화이지만 수술 전, 수술 중 예측하지 못했던 악성 종양 양성률은 0.3%, 악성화 가능성이 있는 관상선종 병변까지 포함하면 0.5%였다. 악성 종양 양성률과 눈물주머니 종양 자체의 빈도는 낮으나 조직검사를 통해 예후가 좋지 않은 눈물주머니 종양을 초기에 발견할 수 있고 초기에 치료 시 완치가능성을 높여 줄 것이다. 조직검사에 드는 비용은 높지 않고 수술 시간도 많이 소요되지 않는다. 또한, 숙련된 술자가 시행할 경우 조직검사로 인한 섬유화 등 주변 조직 변화를 최소로 일으키고 조직검사 자체의 위험성도 크지 않고 눈물주머니코안연결술 자체의 성공률에도 영향을 미치지않으므로 모든 환자에서 수술 중 조직검사의 시행은 놓칠 수 있는 악성 종양을 발견하게 해주어 눈물주머니 종양을 진단 내리는 데 도움을 줄 것이다.
이외에도 내안각에 만져지는 종괴, 피 섞인 분비물 등의 임상증상, 암 병력이 있거나 수술 후 증상이 재발되어 내원한 환자의 경우, 수술 중 육안적으로 이상 소견이 보일 경우는 더욱 더 주의를 요할 것이다[22]. 그러나 조직검사뿐만 아니라 내안각의 종괴를 동반한 눈물흘림 증상 환자에서는 철저한 수술 전 검사가 필요할 것이다. 자세한 병력 청취, 눈물소관관류술, 더듬자검사, 부비동내시경검사 및 영상검사 등을 시행하여 종양의 크기와 양상, 주위 조직 및 골 침범 등에 대해 확인하여야 할 것이다[23,24].
본 연구는 최근까지의 보고 중 가장 많은 한국인들을 대상으로 하였다는 데 의의가 있다. 그러나 한 기관에서 시행한 것으로 추후 여러 병원을 대상으로 한 다기관 공동 연구를 통해 더 많은 환자들을 대상으로 조직검사의 유용성에 대한 논의가 필요할 것이다. 결론적으로 눈물주머니코안연결술 중 시행하는 통상적인 조직검사는 예상하지 못한 악성 종양을 발견하고 치료하는 데 많은 도움을 줄 것이다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
소하림 / Ha Rim So
가톨릭대학교 의과대학 서울성모병원 안과학교실
Department of Ophthalmology, Seoul St. Mary’s Hospital, College of Medicine, The Catholic University of Korea