 |
 |
| J Korean Ophthalmol Soc > Volume 61(10); 2020 > Article |
|
국문초록
대상과 방법
단안의 일차 열공망막박리로 2013년 1월부터 2016년 12월까지 수술 받은 환자 중 초진시 양안의 빛간섭단층촬영을 시행한 환자를 후향적으로 분석하였다. 맥락막두께는 독립적인 2명의 안과 의사에 의해 각각 수동으로 분석되었으며, 중심오목하 맥락막 두께와 망막박리 부위의 맥락막두께를 측정하였다.
결과
총 95명의 환자가 대상으로 포함되었다. 망막박리가 황반부를 침범한 경우는 61명(64.2%), 중심오목을 침범한 경우는 44명 (46.3%)이었다. 전체 환자에서 망막박리안의 중심오목하 맥락막두께는 244.7 ± 79.0 µm로 정상안 해당 영역의 220.1 ± 78.9 µm보다 통계적으로 유의하게 두꺼웠다(p<0.001). 중심오목박리가 있는 경우, 망막박리안에서 정상안보다 중심오목하 맥락막두께가 통계적으로 유의하게 두껍게 측정되었다. 또한 망막박리 부위의 맥락막두께는 273.8 ± 53.4 µm로 망막이 박리되지 않은 부위(215.2 ± 44.0 µm) 보다 유의하게 두꺼웠으며(p<0.001), 정상안의 대칭되는 부위(233.3 ± 56.7 µm)와 비교해서도 유의하게 두꺼워짐을 확인하였다 (p<0.001).
ABSTRACT
Purpose
We analyzed the choroidal thickness in the subfoveal area and area of retinal detachment (RD) in monocular primary rhegmatogenous retinal detachment (RRD) patients and compared the RD eye with the fellow eye.
Methods
We retrospectively analyzed, optical coherence tomography data of both eyes at the first visit in patients who underwent surgery for monocular RRD from January 2013 to December 2016. Choroidal thickness was examined manually in the subfoveal and RD areas by two independent ophthalmologists; subjects without data from at least one of the two investigators were excluded.
Results
Ninety-five subjects were included in this study. Of the 95 RD eyes, 61 (64.2%) and 44 (46.3%) eyes showed macula and fovea invasion, respectively. The subfoveal choroidal thickness was statistically significant in the RD eye compared with the fellow eye (244.7 ± 79.0 µm vs. 220.1 ± 78.9 µm; p < 0.001). Moreover, the choroidal thickness of the RD area in the RD eye was thicker compared with the non-detachment area and corresponding area in the fellow eye (273.8 ± 53.4 µm vs. 215.2 ± 44.0 µm and 233.3 ± 56.7 µm, respectively; p < 0.001).
열공망막박리는 망막의 전층 열공으로 유입된 액체 또는 액화된 유리체로 인하여 감각신경망막층이 망막색소상피층으로부터 분리되는 질환으로, 발생률은 연간 10,000명당 1-2명으로 보고되고 있다[1]. 맥락막은 망막세포상피층과 시세포층에 혈액과 산소를 공급하는 혈관조직으로, 최근 망막의 여러 질환에서 맥락막의 순환장애 등의 이상이 동반된다는 연구 결과가 발표되면서 맥락막에 대한 관심이 커지고 있다[2].
빛간섭단층촬영은 망막박리 환자에서 박리 범위 및 망막박리로 인한 망막의 변화를 확인할 수 있다[3]. 특히, enhanced depth imaging spectral-domain optical coherence tomography (EDI SD-OCT)는 기존의 빛간섭단층촬영에 비해 맥락막의 단층을 자세히 확인할 수 있기 때문에 이를 이용하여 다양한 질환에서 맥락막의 변화에 대해 보고되고 있다[4,5].
망막박리의 경우 망막박리안에서 중심오목하 맥락막두께가 정상안에 비해 증가되며, 망막이 유착된 후에는 맥락막두께가 다시 감소하여 정상안과 유의한 차이가 없어진다는 보고가 있다[5,6]. Giacuzzo et al [7]은 수술 전후의 망막박리안과 정상안에서 중심오목하(subfoveal) 및 황반하(submacular) 맥락막두께의 변화에 대해 보고하였다. 하지만, 망막박리 부위의 맥락막두께와 망막박리가 없는 부위의 맥락막두께를 직접 비교하거나, 정상안에서 박리 범위에 대응되는 부위와 비교한 연구는 보고된 바 없다. 따라서 저자들은 망막박리안과 정상안인 반대안에서 중심오목하 맥락막두께를 비교하고, 망막박리 여부에 따라 박리 부위 및 정상 부위의 맥락막두께를 분석하여 망막박리와 맥락막두께의 직접적인 연관성을 알아보고자 한다.
본 연구는 모든 과정에서 헬싱키선언(Declaration of Helsinki)을 준수하였으며, 생명윤리위원회의 승인을 받아 진행되었다(임상시험윤리위원회 승인 번호: 2020-01-0028). 2013년 1월부터 2016년 12월까지 본원에서 단안의 일차 열공망막박리로 수술 받은 환자의 의무기록을 후향적으로 조사하였다. 시행 받은 수술의 종류와 무관하게 초진시 양안의 EDI SD-OCT가 촬영된 환자를 포함하였고, 영상 결과가 좋지 않아 맥락막두께 분석에 적절하지 않은 경우 대상에서 제외하였다. 외상으로 인한 망막박리, 삼출망막박리, 견인망막박리, 황반원공으로 인한 망막박리를 제외한 원발열공망막박리 환자 대상으로 하였다. 또한 맥락막두께에 영향을 준다고 알려진 나이관련황반변성, 결절맥락망막병증, 망막혈관폐쇄, 당뇨망막병증이 동반된 경우는 제외하였다. 의무기록을 통해 환자들의 굴절률, 최대교정시력, 안압, 망막박리 범위 및 열공의 위치와 개수를 확인하였다. 빛간섭단층촬영은 Cirrus OCT® (Carl Zeiss Meditec, Dublin, CA, USA)로 시행하였으며, 모두 EDI 모드로 촬영되었다. 6 × 6 mm 크기의 후극부 큐브 스캔에서 망막박리가 관찰될 경우 황반부박리로 분류하였으며, 중심오목 부위까지 박리가 발생한 경우 중심오목박리로 분류하였다.
맥락막두께는 망막색소상피층의 하부에서 맥락막공막 경계까지의 거리로 정의하였다. Cirrus OCT® (Carl Zeiss Meditec) 소프트웨어에서 제공하는 manual caliper를 이용하여 측정하였고, 서로 다른 2명의 안과의사가 독립적으로 시행 후, 측정치의 평균값을 사용하였다.
Manjunath et al [8]이 발표한 정상안의 맥락막두께 측정 방법을 착안하여 망막박리안과 정상안인 반대안의 중심오목하 맥락막두께를 측정하였다(Fig. 1). 이에 대한 하위 분석으로 망막박리의 범위, 황반부박리, 중심오목박리의 여부에 따른 중심오목하 맥락막두께를 비교하고, 수술 전후의 변화를 분석하였다.
망막이 박리된 부위의 맥락막두께와 박리되지 않은 부위의 맥락막두께를 비교하기 위해 6 × 6 mm 크기의 후극부 큐브 스캔에서 10개 지점의 맥락막두께를 측정하였다(Fig. 2). 먼저, 망막박리안에서 600 µm 간격으로 10개 지점의 맥락막두께를 측정하였다. 망막박리가 없는 정상안에서 망막박리안에서 측정한 10개의 지점 중 중심오목에서 인접한 1개의 지점을 설정하여 맥락막두께를 측정한 뒤, 이를 기준으로 하여 600 µm 간격으로 나머지 9개의 지점의 맥락막두께를 측정하여 망막박리안과 비교하고자 하였다.
망막박리안과 정상안에서 맥락막두께의 비교와 술 전과 술 후 비교는 paired t-test를 이용하여 검정하였고, 망막박리의 범위, 황반부박리와 중심오목박리 여부에 따른 맥락막두께를 비교하기 위해 student t-test를 이용하였으며, 수술 방법에 따른 술 전과 술 후의 맥락막두께의 차이 비교는 independent t-test를 이용하였다. 통계분석은 IBM SPSS Statistics version 21.0 (IBM Corp., Armonk, NY, USA)을 이용하였으며, 통계적인 유의성 검정의 기준은 p<0.05로 하였다. 두 측정자 간의 일치 수준은 급간내 상관계수, 반복 계수, 변이 계수를 이용하였다.
총 95명의 환자가 대상으로 포함되었으며, 평균 연령은 47.0 ± 17.8세였으며, 이 중 남성이 36명(37.9%)이었다. 망막박리가 황반부를 침범한 경우는 61명(64.1%)이었으며 이 중 중심오목까지 침범한 경우는 44명(46.3%)이었다. 증상 발생 후 평균 11일째에 검사를 시행받았으며, 64명(67.4%)은 유리체절제술, 31명(32.6%)은 유리체절제술 이외의 수술(공막두르기술 및 공막돌륭술)을 시행받았다. 상부박리는 49명(51.6%), 하부박리는 43명(45.3%), 나머지 3명(3.2%)은 전체 망막박리였다. 망막박리안의 안압은 평균 13.7 ± 3.7 mmHg, 정상안은 15.0 ± 3.7 mmHg으로 망막박리안에서 유의하게 낮게 측정되었으며(p<0.001), 평균 굴절률은 망막박리안은 -2.4 ± 3.8 diopters (D), 정상안은 -2.4 ± 3.7 D로 유의한 차이가 없었다(p=0.285) (Table 1).
2명의 안과의사가 측정한 맥락막두께의 정도는 통계학적으로 유의미한 차이를 보이지 않았다. 두 측정자 간의 일치 계수는 높게 측정되었으며, 변이 계수는 5% 미만으로 측정되었고, 반복 계수는 모든 측정의 Bland-Altman 그래프에서 신뢰구간의 95% 이내로 측정되었다. 또한, 분산값은 그래프의 신뢰성 한계 내에 속하였다.
전체 환자에서 망막박리안의 중심오목하 맥락막두께는 244.7 ± 79.0 µm로 정상안인 반대안의 220.1 ± 78.9 µm보다 통계적으로 유의하게 두꺼웠다(p<0.001). 하위집단분석에서 중심오목하 맥락막두께는 황반부박리가 있는 경우 망막박리안에서 정상안인 반대안에 비해 유의하게 두꺼웠으나, 황반부박리가 없는 경우 유의한 차이를 보이지 않았다. 중심오목박리를 기준으로 측정하였을 때에도 같은 결과를 보였으나, 황반부박리가 있으면서 중심오목박리가 없는 경우에는 망막박리안의 중심오목하 맥락막두께는 정상안과 비교했을 때 유의한 차이를 보이지 않았다. 망막박리의 범위를 기준으로 하위집단분석을 하였을 때 하부 망막박리와 상부 망막박리에서 모두 정상안에 비해 망막박리안에서 유의하게 맥락막두께가 두꺼웠으며, 하부 망막박리에서 맥락막두께가 더 두꺼웠다(Table 2).
황반부박리가 있는 61명을 대상으로 중심오목을 중심으로하여 600 µm 간격의 10개 지점에서 맥락막두께를 측정한 뒤 박리 부위의 측정치 평균값과 박리가 없는 부위의 측정치 평균값을 비교하였다. 박리 부위의 맥락막두께는 273.8 ± 53.4 µm로 박리가 없는 부위의 215.2 ± 44.0 µm보다 유의하게 두꺼웠다(p<0.001). 또한 정상안인 반대안과의 비교에서도 박리 부위의 맥락막두께는 정상안의 대응되는 부위(233.3 ± 56.7 µm)보다 유의하게 두꺼웠으나(p<0.001), 박리가 없는 부위의 맥락막두께는 정상안의 대응되는 부위(209.0 ± 60.5 µm)와 유의한 차이가 없었다(p=0.296) (Table 3).
95명의 환자 중 74명(77.8%)에서 수술 후 2개월째 빛간섭단층촬영이 시행되었다. 이 환자들을 대상으로 수술 전 후 중심오목하 맥락막두께를 비교하였을 때 수술 전 중심오목하 맥락막두께는 248.4 ± 76.3 µm, 수술 후에는 227.2 ± 73.4 µm로 수술 후 통계적으로 유의하게 얇아지는 결과를 보였다(p<0.001). 중심오목박리 여부에 따른 하위집단 분석을 하였을 때 중심오목박리가 있는 경우에는 망막박리 안의 중심오목하 맥락막두께가 정상안에 비해 통계적으로 유의하게 두꺼웠으나, 중심오목박리가 없는 경우에는 통계적 유의성이 없었다. 망막박리 범위에 따른 분석에서 하부박리와 상부박리 모두에서 수술 전후 유의한 차이를 보였으며, 수술 방법에 따른 하위집단 분석에서는 수술 방법에 관계없이 수술 전후 맥락막두께는 유의한 차이를 보였다(Table 4, Fig. 3). 유리체절제술과 유리체절제술 이외의 수술에 따른 결과의 차이는 유의하지 않았다(p=0.383).
망막박리안에서 정상안에 비해 중심오목하 맥락막두께가 유의하게 증가하였으며, 수술 후 1개월째부터는 정상안과 유의한 차이가 없어진다는 보고가 있다[6,9]. 하지만 박리 후 3개월 이상 경과된 오래된 열공망막박리의 경우 정상안과 비교하여 중심오목하 맥락막두께의 차이가 없었으며, 수술 후에도 변화가 없었다는 보고가 있다[10]. 본 연구에서는 증상 발생 후 평균 11일째의 비교적 급성기의 열공망막박리를 대상으로 하였으며, 정상안에 비해 망막박리안에서 중심오목하 맥락막두께가 유의하게 두꺼운 결과를 보였다. 또한, 수술 후 2개월에 유의하게 맥락막두께가 유의하게 감소하였으며, 증상 발생 후 30일 이상 경과한 군에서도 동일한 결과가 나타났다.
이번 연구에서 황반부 및 중심오목박리 여부에 따른 하위 분석을 통하여 중심오목하 맥락막두께의 증가는 중심오목박리 여부와 연관성이 있음을 알 수 있었다. 또한 중심오목하 뿐만 아니라 박리가 발생한 부위는 박리가 없는 부위에 비하여 맥락막두께가 증가하는 것을 확인하였다. 박리 부위는 박리가 없는 부위에 비해 맥락막두께가 유의하게 두꺼웠으나, 망막박리가 황반을 기준으로 대부분 이측부에 위치한 점과 정상적으로도 맥락막두께는 황반 이측부에서 두껍다는 점을 감안하여 추가적인 검증을 필요로 한다고 생각하였다. 이에 대해 박리 부위에 대응되는 정상안과의 비교를 시행하였고, 박리 부위는 정상안과 비교하였을 때 망막박리안에서 맥락막두께가 유의하게 증가하였지만, 박리가 없는 부위는 정상안과 유의한 차이가 없었다. 따라서 망막박리 여부와 맥락막두께 증가가 직접적으로 연관이 있다고 볼 수 있다.
망막박리안에서 맥락막두께가 증가하는 원인에 대해서는 명확하게 밝혀진 바 없으나, 포도막공막유출 증가로 인한 체액 저류와 관련이 있는 것으로 보인다. 여러 연구에서 망막박리 후 망막하액에서 프로스타글란딘과 각종 케모카인의 농도가 상승되어 있는 것이 관찰되었으며, 이러한 염증매개체들이 포도막공막유출을 증가시키게 된다[11-13]. Alm and Nilsson [14]은 망막하액의 발생으로 인한 포도막공막유출의 증가와 체액 저류로 인해 맥락막이 두꺼워진다는 보고하였다. 또한, Sayman Muslubas et al [10]은 3개월 이상 경과한 만성 망막박리에서 급성 망막박리에 비해 염증 세포 및 염증 효과가 약하기 때문에 맥락막두께가 정상안과 유의한 차이를 보이지 않는다고 보고하였다. 하지만, Sugawara et al [15]은 Laser Doppler flowmetry를 이용해 중심오목하 맥락막혈류를 직접 측정한 연구에서 망막박리안과 정상안 간의 차이를 보이지 않았다고 보고하였다. 아직 망막박리안에서 맥락막두께가 증가하는 원인 및 기전에 대해 명확히 밝혀지지 않아 추후 이에 대한 연구가 필요할 것으로 생각된다.
본 연구에서는 하부 망막박리에서 상부 망막박리에 비해 망막박리안과 정상안의 맥락막두께 차이가 크게 나타났다. 하부 망막박리에서 상부 망막박리보다 망막박리의 진행이 느리기 때문에 증상 발생이 늦어지고, 이에 따라 진단이 늦어지게 된다. 상부 망막박리에서 망막열공 주위의 유리체 견인력이 더 강하며, 망막 자체의 중력의 효과로 인해 망막박리의 진행이 빠른 것으로 보인다[16]. 따라서 하부 망막박리에서 박리된 기간이 늘어나면서 맥락막두께가 증가한 것으로 생각된다.
Kimura et al [5]은 망막박리수술 후 1주까지 중심오목하 맥락막두께가 증가하고, 수술 1개월 후부터 감소한다고 보고하였으며, Akkoyun et al [9]도 맥락막두께가 망막박리수술 후 1개월부터 정상안과 유의한 차이가 없으며, 유리체절제술과 공막돌륭술 간의 차이도 없었다고 보고하였다. 본 연구에서도 수술 후 2개월째에 망막이 성공적으로 유착된 경우, 중심오목하 맥락막두께가 술 전에 비하여 통계적으로 유의하게 감소하였으며, 수술 방법에 따른 차이도 보이지 않았다. 망막박리수술 방법과 맥락막두께에 대한 다른 연구에서 공막돌륭술 후 일시적인 맥락막두께 증가가 관찰되는 것은 냉동요법 이후 발생한 염증과 혈류 변화에 의한 것으로 보이며[17,18], 유리체절제술의 경우 맥락막두께에 직접적인 영향을 미치지 않는다고 하였다[7]. 또한, 레이저광응고술을 시행하면 망막 뿐만 아니라 맥락막의 구조를 파괴하여 맥락막두께를 감소시킨다는 보고가 있으나[19,20], 유리체절제술 때 시행하는 레이저광응고술은 주로 주변부의 망막열공에 국한되기 때문에 황반부맥락막두께에 영향을 주지 않을 것으로 생각된다. 하지만, 본 연구에서 실제로 광응고술 부위의 맥락막두께를 직접빛간섭단층촬영을 시행하여 확인하지 못한 제한점이 있다.
본 연구는 이전의 연구들에 비하여 비교적 많은 대상을 분석하였다는 장점이 있으나, 맥락막두께를 manual caliper를 이용해 측정하였기 때문에 검사자 간의 차이가 있을 수 있다. 특히 맥락막공막 경계는 EDI 모드에서도 불명확한 경우가 많아 정확한 측정이 어렵다는 한계가 있다. 본 연구에서는 2명의 안과의사가 독립적으로 측정 후 측정치의 평균값을 이용하는 방법으로 정확도를 높이고자 하였다.
결론적으로, 망막박리는 맥락막두께의 증가를 유발하며, 수술적 치료로 망막이 유착된 후에는 정상으로 회복됨을 알 수 있었다. 향후 이러한 기전에 대한 추가적인 연구와 맥락막두께의 증가가 시력예후에 미치는 영향 등에 대한 연구가 필요할 것이다.
Figure. 1.
Enhanced depth imaging spectral-domain optical coherence tomography images demonstrated choroidal thickness (CT) in area of retinal detachment involving the fovea of the right eye and fellow eye. (A, B) The subfoveal CT (perpendicular lines) was greater in the right eye (371 μm) than in the left eye (265 μm). Furthermore, the choroid below the retinal detachment was thicker, and the choroidal blood vessels of the Haller's layer more engorged than that of the fellow eye (arrowheads).
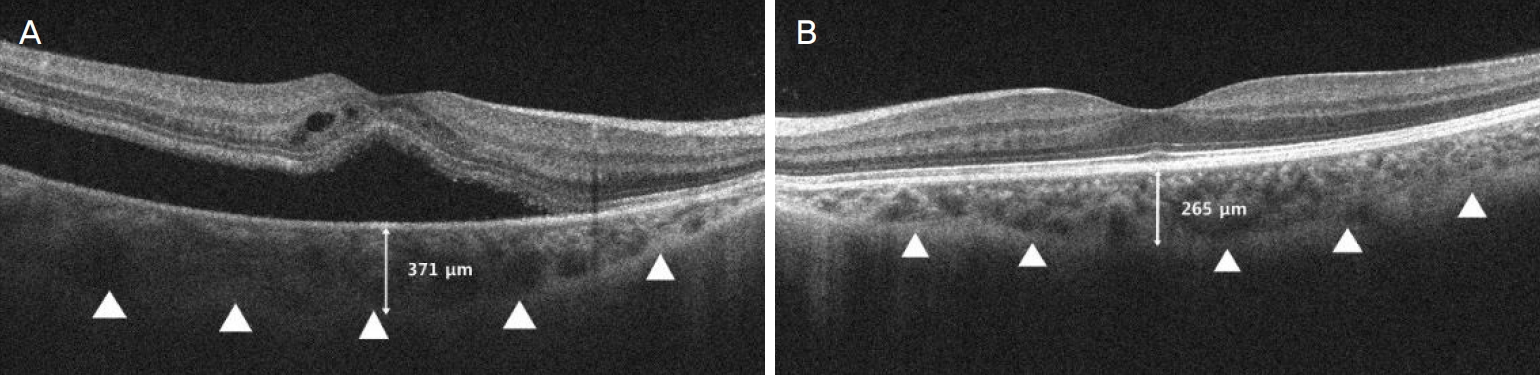
Figure. 2.
Optical coherence tomography images demonstrated choroidal thickness (CT) in area of retinal detachment involving the fovea of the right eye and fellow eye. (A, B) Demonstration of CT measured at 600 μm interval on posterior pole cube scan of 6 × 6 mm size. Perpendicular lines were drawn from the posterior edge of the retinal pigment epithelium to the choroid/sclera junction using Cirrus HD-OCT software.
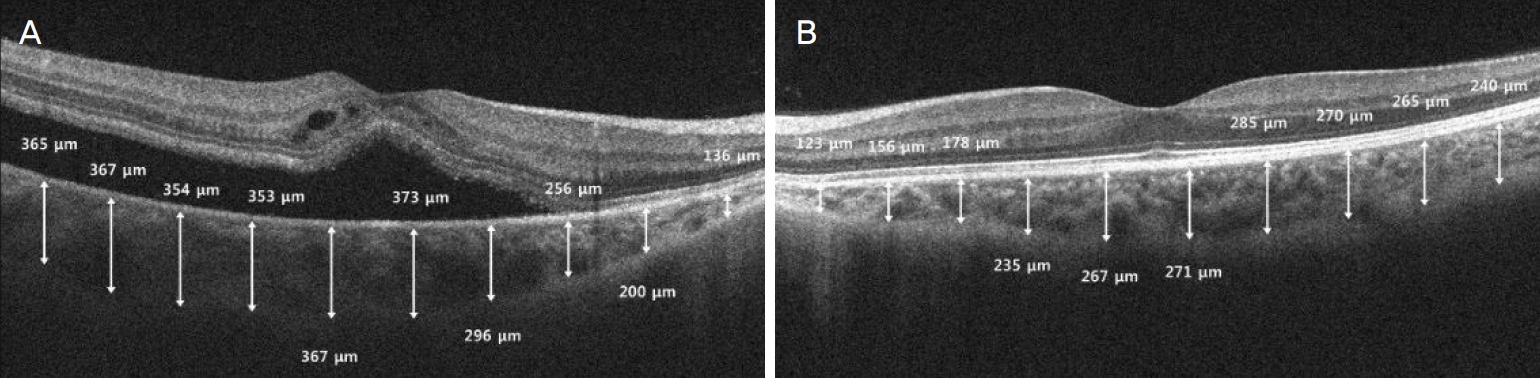
Figure. 3.
Enhanced depth imaging spectral-domain optical coherence tomography images of a patient who has macula-off retinal detachment. (A) A preoperative subfoveal choroidal thickness (SCT). (B) A 2-months-postoperative SCT. Preoperative SCT (274 μm) was thicker than postoperative SCT (246 μm).
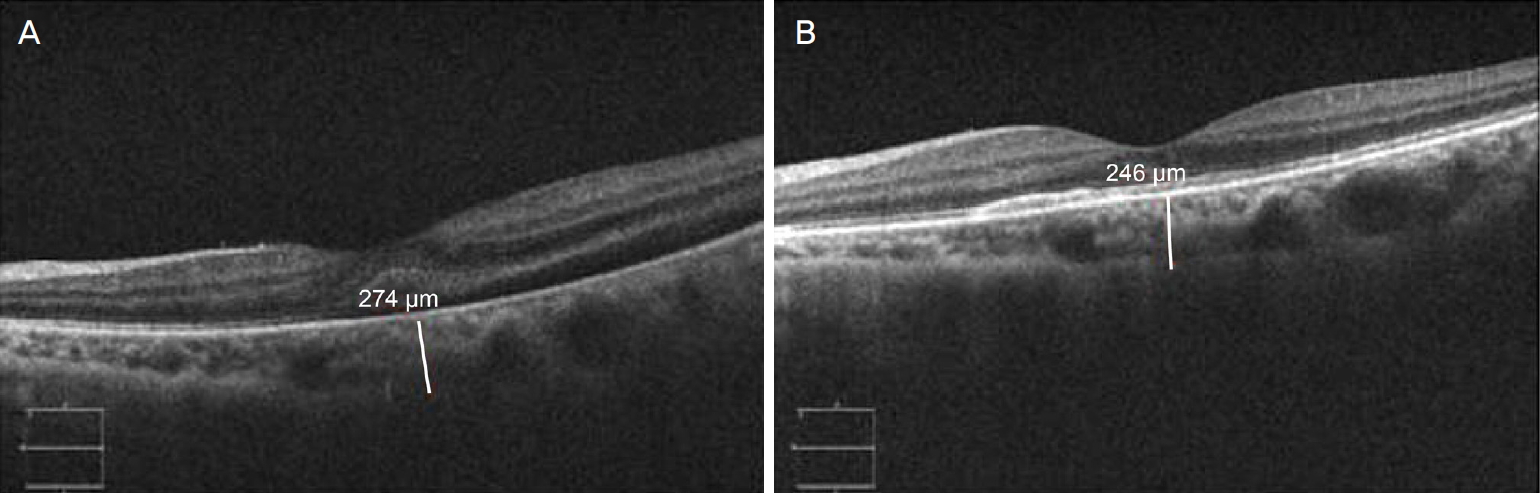
Table 1.
Demographic and clinical characteristics of enrolled patients
| Baseline characteristic | Value (n = 95) |
|---|---|
| Sex (male) | 47 (49.5) |
| Age (years) | 47.0 ± 17.8 |
| Right eye | 44 (46.3) |
| Duration of symptom (days) | 11.0 ± 12.3 |
| IOP (mmHg)* | 13.7 ± 3.7 |
| IOP (mmHg)† | 15.0 ± 3.7 |
| RE (diopters)* | -2.4 ± 3.8 |
| RE (diopters)† | -2.4 ± 3.7 |
| Macular status | |
| Macular-on | 34 (35.7) |
| Macular-off & fovea-on | 17 (17.8) |
| Fovea-off | 44 (46.3) |
| Extent of RRD | |
| Inferior | 43 (45.3) |
| Superior | 49 (51.6) |
| Other | 3 (3.2) |
| Surgery | |
| Vitrectomy | 64 (67.4) |
| Non-vitrectomy | 31 (32.6) |
| Scleral buckling | 28 (29.5) |
| Scleral encircling + scleral buckling | 2 (2.1) |
| Scleral encircling | 1 (1.1) |
Table 2.
Comparison of SCT between RD eye and heathy eye
| RD eye (μm) | Healthy eye (μm) | p-value* | |
|---|---|---|---|
| Total (n = 95) | 244.7 ± 79.0 | 220.1 ± 78.9 | <0.001 |
| Macula status | |||
| Macula-on (n = 34) | 231.9 ± 76.8 | 228.1 ± 73.6 | 0.433 |
| Macula-off (n = 61) | 251.8 ± 79.9 | 215.7 ± 81.9 | <0.001 |
| Fovea-on (n = 17) | 219.9 ± 71.6 | 199.0 ± 79.4 | 0.116 |
| Fovea-off (n = 44) | 264.2 ± 80.2 | 222.1 ± 78.5 | <0.001 |
| Extent of RD | |||
| Superior (n = 49) | 240.9 ± 79.6 | 223.6 ± 84.9 | 0.030 |
| Inferior (n = 43) | 246.7 ± 80.6 | 213.8 ± 72.0 | <0.001 |
Table 3.
Comparison of choroidal thickness between RD eye and heathy eye
| Detached vs. non-detached (n = 61) | RD eye (μm) | Healthy eye (μm) | p-value* |
|---|---|---|---|
| Detached area | 273.8 ± 53.4 | 233.3 ± 56.7 | <0.001 |
| Non-detached area | 215.2 ± 44.0 | 209.0 ± 60.5 | 0.296 |
Table 4.
Comparison of SCT between preoperative and postoperative
| Preoperative (μm) | Postoperative 2 months (μm) | p-value* | |
|---|---|---|---|
| Total (n = 74) | 248.4 ± 76.3 | 227.2 ± 73.4 | <0.001 |
| Macula status | |||
| Macula-on (n = 25) | 231.5 ± 76.4 | 228.0 ± 85.6 | 0.578 |
| Macula-off & fovea-on (n = 13) | 218.9 ± 66.8 | 217.8 ± 68.6 | 0.844 |
| Fovea-off (n = 36) | 270.8 ± 74.6 | 230.0 ± 67.6 | <0.001 |
| Extent of RRD | |||
| Superior (n = 27) | 255.5 ± 74.1 | 239.5 ± 73.2 | 0.007 |
| Inferior (n = 30) | 235.7 ± 81.1 | 209.4 ± 74.3 | 0.006 |
| Surgery | |||
| Vitrectomy (n = 56) | 236.4 ± 72.4 | 219.6 ± 72.6 | 0.002 |
| Non-vitrectomy (n = 18) | 285.7 ± 78.0 | 250.6 ± 73.0 | 0.005 |
REFERENCES
1) Kuhn F, Aylward B. Rhegmatogenous retinal detachment: a reappraisal of its pathophysiology and treatment. Ophthalmic Res 2014;51:15-31.


2) Sezer T, Altınışık M, Koytak IA, Özdemir MH. The choroid and optical coherence tomography. Turk J Ophthalmol 2016;46:30-7.




3) Kang HM, Lee SC, Lee CS. Association of spectral-domain optical coherence tomography findings with visual outcome of macula-off rhegmatogenous retinal detachment surgery. Ophthalmologica 2015;234:83-90.


4) Mrejen S, Spaide RF. Optical coherence tomography: imaging of the choroid and beyond. Surv Ophthalmol 2013;58:387-429.


5) Kimura M, Nishimura A, Yokogawa H, et al. Subfoveal choroidal thickness change following segmental scleral buckling for rhegmatogenous retinal detachment. Am J Ophthalmol 2012;154:893-900.


6) Sayman Muslubas I, Karacorlu M, Hocaoglu M, et al. Subfoveal choroidal thickness change after pars plana vitrectomy in recent onset rhegmatogenous retinal detachment. Retina 2016;36:2371-6.


7) Giacuzzo C, Bergin C, Potic J, et al. Evolution and patterns of choroidal thickness changes in rhegmatogenous retinal detachment. Retina 2020;40:47-55.


8) Manjunath V, Taha M, Fujimoto JG, Duker JS. Choroidal thickness in normal eyes measured using Cirrus HD optical coherence tomography. Am J Ophthalmol 2010 150:325-9. e1.



9) Akkoyun I, Pınarcı EY, Yesilirmak N, Yilmaz G. Choroidal thickness after scleral buckling surgery in macula-off rhegmatogenous retinal detachment. Ophthalmologe 2014;111:954-60.



10) Sayman Muslubas I, Hocaoglu M, Ersoz MG, et al. Choroidal thickness in chronic rhegmatogenous retinal detachment before and after surgery, and comparison with acute cases. Int Ophthalmol 2018;38:1035-42.



11) Williams GA, Reeser F, O'Brien WJ, Fleischman JA. Prostacyclin and thromboxane A2 derivatives in rhegmatogenous subretinal fluid. Arch Ophthalmol 1983;101:463-4.


12) Ricker LJ, Kijlstra A, de Jager W, et al. Chemokine levels in subretinal fluid obtained during scleral buckling surgery after rhegmatogenous retinal detachment. Invest Ophthalmol Vis Sci 2010;51:4143-50.


13) Quintyn JC, Brasseur G. Subretinal fluid in primary rhegmatogenous retinal detachment: physiopathology and composition. Surv Ophthalmol 2004;49:96-108.


15) Sugawara R, Nagaoka T, Kitaya N, et al. Choroidal blood flow in the foveal region in eyes with rhegmatogenous retinal detachment and scleral buckling procedures. Br J Ophthalmol 2006;90:1363-5.



16) Goto T, Nakagomi T, Iijima H. A comparison of the anatomic successes of primary vitrectomy for rhegmatogenous retinal detachment with superior and inferior breaks. Acta Ophthalmol 2013;91:552-6.


17) Odrobina D, Laudańska-Olszewska I, Gozdek P, et al. Influence of scleral buckling surgery with encircling band on subfoveal choroidal thickness in long-term observations. Biomed Res Int 2013;2013:586894.




18) Miura M, Arimoto G, Tsukahara R, et al. Choroidal thickness after scleral buckling. Ophthalmology 2012;119:1497-8.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 3,579 View
- 131 Download
- Related articles
-
Four-port Vitrectomy in Rhegmatogenous Retinal Detachment2023 June;64(6)
Choroidal Thickness in Advanced Glaucoma Patients2021 December;62(12)
Choroidal Vascularity Index in Rhegmatogenous Retinal Detachment2020 December;61(12)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



