 |
 |
| J Korean Ophthalmol Soc > Volume 61(10); 2020 > Article |
|
국문초록
목적
유리체내 덱사메타손삽입술을 시행한 당뇨황반부종 환자에서 시력과 망막내층손상(disorganization of retinal inner layers, DRIL)과의 상관관계를 알아보고자 하였다.
대상과 방법
유리체내 덱사메타손삽입술을 시행한 당뇨황반부종 환자 25명을 대상으로 후향적으로 연구하고 시술 전후 방문 시마다 시력과 스펙트럼영역 빛간섭단층촬영을 여러 인자를 분석하였다.
결과
유리체내 덱사메타손삽입술 전 평균 최대교정시력(logMAR)은 시술 후 1개월, 3개월의 최대교정시력과 비교하여 통계학적으로 유의하게 호전되었으나(p =0.021, p<0.001), 6개월에는 통계적으로 유의한 변화는 보이지 않았다(p =0.062). DRIL의 길이는 시술 후 1개월, 3개월에는 호전되는 양상을 보였으나(p =0.034, p<0.001), 시술 후 6개월째에는 통계학적으로 유의한 변화를 보이지 않았다 (p =0.052). 시술 후 6개월의 최대교정시력은 시술 전 최대교정시력(p<0.001, R2=0.705), 중심망막두께(p =0.032, R2=0.308)의 변화량, DRIL 범위의 변화량(p =0.024, R2=0.201)과 통계학적으로 유의한 상관관계를 보였다.
ABSTRACT
Purpose
To evaluate the correlation between visual acuity (VA) and the disorganization of retinal inner layers (DRIL) after use of an intravitreal dexamethasone implant to treat diabetic macular edema (DME).
Methods
The clinical records of 25 patients with DME treated with an intravitreal dexamethasone implant were reviewed. Best corrected visual acuity (BCVA) and spectral domain optical coherence tomography data were analyzed from each visit.
Results
The BCVAs at 1 month and 3 months after treatment were statistically significant with respect to the baseline BCVA of DME patients (p = 0.021, p < 0.001, respectively); however no statistically significant change was evident at the 6 months follow-up (p = 0.062). Also, the DRIL degree at 1 month and 3 months after treatment was statistically significant with respect to baseline DRIL (p = 0.034, p < 0.001); however, there was no statistically significant change at 6 months after treatment (p = 0.052). The BCVA at 6 months after treatment was positively and significantly correlated with the baseline BCVA (p < 0.001, R2 = 0.705), CRT (p = 0.032, R2 = 0.308), and DRIL extent (p = 0.024, R2 = 0.201).
당뇨황반부종은 당뇨망막증 환자에서의 심각한 시력저하를 유발하며, 20년 이상의 당뇨 유병 기간을 가지고 있는 약 30%의 환자에서 발생한다고 알려져 있다[1]. 당뇨로 인한 황반부종은 망막허혈로 인하여 생성되는 혈관내피세포성장인자(vascular endothelial growth factor, VEGF)의 발생으로 나타나는 혈관 손상, 염증매개물질에 의한 혈액망막장벽의 파괴, 혈관의 투과성 증가로 인하여 미세혈관류나 손상된 모세혈관 내피세포의 틈으로 누출된 체액 혹은 혈장 성분이 망막 외망상층이나 내과립층에 고여 발생한다고 알려져 있다[2].
시력저하를 유발하는 당뇨황반부종은 유리체내 항혈관내피성장인자(anti-VEGF) 또는 유리체내 스테로이드 주입술로 시력을 개선시킬 수 있다[3,4]. 이 중 유리체내 스테로이드 주입술은 혈관 누출의 억제, 혈관내피성장인자, 염증매개물질의 농도 감소의 효과가 있으며 특히 유리체내 덱사메타손삽입물(Ozurdex®; Allergan, Irvine, CA, USA)은 생분해성 약물 전달 시스템을 이용하여 유리체 내로 700 μg의 덱사메타손을 유리체 내로 서서히 방출시켜 당뇨황반부종의 치료에 사용되고 있다[5]. 이러한 유리체내 주입술로 치료한 당뇨황반부종의 호전 정도는 스펙트럼영역 빛간섭단층촬영(spectral domainoptical coherence tomography, SD-OCT)을 통하여 분석할 수 있으며 이는 높은 해상도의 망막 단층 영상을 얻을 수 있고 특히 황반부의 구조적 변화를 정확하게 분석할 수 있어 황반부종의 형태, 두께 및 여러 구조적 인자를 분석하여 당뇨황반부종 치료를 평가할 수 있다[6,7].
최근에는 당뇨병성망막병증의 황반부 비관류 부위와 망막내층손상(disorganization of retinal inner layer, DRIL)의 연관성을 보고함으로써 망막내층의 혈류 장애의 중요한 지표로 망막내층손상을 제시하고 이는 시각 정보를 전달하는 망막층의 구조적 손상으로, 빛간섭단층촬영을 통하여 망막내층의 신경절세포층, 내망상층, 내핵층, 외망상층 간의 경계가 불명확한 정도로 분석할 수 있다고 보고하였다[8]. 이에 본 저자들은 유리체내 덱사메타손삽입술을 시행받은 당뇨황반부종 환자에서 빛간섭단층촬영을 통하여 시술 전후의 최대교정시력과 망막내층손상의 상관관계를 분석하여 당뇨황반부종 환자의 시력예후를 평가하는 데 망막내층손상의 유용성을 보고하고자 한다.
2015년 1월부터 2018년 12월까지 경상대학교병원 안과에서 유리체내 덱사메타손삽입물(Ozurdex®; Allergan) 주입술을 시행받은 당뇨황반부종 환자 25명 30안을 대상으로 의무기록을 후향적으로 분석하였다. 대상 환자에서 당뇨황반부종으로 레이저 치료를 받은 병력이 있는 경우는 본 연구에 포함하였으나 이전 유리체내 주입술을 받았거나 환자의 시력에 영향을 줄 수 있는 다른 안과적 질환이 있는 경우는 대상에서 제외하였다. 또한 망막내층의 손상의 변화와 시력예후를 평가하기 위해 스펙트럼영역 빛간섭단층촬 영상의 망막내층손상이 없거나 해상도가 떨어져 다른 스펙트럼영역 빛간섭단층촬영의 인자의 측정이 어려운 경우는 대상 환자에서 제외하였다. 본 연구는 모든 과정에서 헬싱키 선언을 준수하였으며 환자의 의무기록을 후향적으로 분석한 피험자 동의 면제 연구이며, 경상대학교병원 생명의학연구윤리심의위원회의 승인을 받았다(승인 번호: 2020-02-007).
모든 환자들은 snellen 시력표를 이용하여 최대교정시력을 측정하고 logarithm of the minimum angle of resolution (logMAR)로 환산하였고 비접촉성 안압검사, 세극등현미경검사, 안저검사, 스펙트럼영역 빛간섭단층촬영(Spectralis SD-OCT; Heidelberg Engineering, Heidelberg, Germany), 형광안저혈관조영술(HRA2 FAG; Heidelberg Engineering GmBH, Heidelberg, Germany)을 시행하였다.
스펙트럼영역 빛간섭단층촬영 및 형광안저혈관 조영술을 통하여 당뇨황반부종을 진단받은 환자는 0.5% proparacaine (Paracaine®; Hanmi Pharm., Seoul, Korea)으로 점안 마취를 한 후 10% povidone iodine으로 피부 및 속눈썹을 소독하고 안구는 5% povidone iodine과 생리식염수를 이용하여 충분히 세척한 뒤 수정체안에서는 각막윤부로부터 4.0 mm, 인공수정체 안에서는 각막윤부로부터 3.5 mm 떨어진 부위를 통해 덱사메타손삽입물(Ozurdex®, Allergan)을 유리체내로 주입하였다. 유리체내 주입 후 감염을 예방하기 위해 0.5% moxifloxacin hydrochloride (Moroxacin®, Hanmi Pharm.)를 1주일간 하루 4회 점안하였다.
모든 대상 환자에서 유리체내 덱사메타손삽입물의 시술 전, 시술 후 1개월, 3개월, 6개월째 최대교정시력(logMAR), 안압을 측정하고 스펙트럼영역 빛간섭단층촬영을 통해 황반중심오목을 중심으로 한 2,000 μm 범위 내에서 중심망막 두께(central retinal thickness, CRT), 망막내층손상 범위, 망막내낭포(intra-retinal cyst, IRC)의 범위의 길이, 바깥경계막(external limiting membrane, ELM)의 손상 범위, 빛수용체타원체구역(ellipsoid zone, EZ)의 손상 범위의 길이를 측정하였다. 망막내층손상 범위, 망막내낭포의 범위, 바깥경계막의 손상 범위, 빛수용체타원체구역의 손상 범위는 각층의 경계가 불명확한 부분으로 정의하고 분석하였다. 스펙트럼영역 빛간섭단층촬영은 30 × 25° 및 120 μm 간격의 B 스캔으로 측정하고 빛간섭단층촬영기에 내장되어 있는 추적 소프트웨어를 이용하여 이전과 같은 부위를 측정하게 하였다. 스펙트럼영역 빛간섭단층촬영의 중심망막두께, 망막내층손상의 범위, 망막내낭포의 범위, 바깥경계막의 손상 범위, 빛수용체타원체구역 손상 범위의 길이는 스펙트럼영역 빛간섭단층촬영기에 내장되어 있는 소프트웨어의 길이 측정을 통하여 수동으로 경계가 불명확한 곳의 수평길이를 2명의 검사자가 반복 2회를 독립적으로 측정하고 급내상관계수(intra-class correlation coefficient, ICCs)를 통하여 반복 측정한 값의 일치 정도를 평가하였다. 이렇게 평가된 급내상관계수는 0.918-0.952 범위에 속하여 높은 반복성을 보였다. 이 중 망막내층의 손상은 신경절세포층과 내망상층 복합체 또는 내핵층과 외망상층 간의 경계가 불명확한 곳의 수평 길이로 정의하고 20 μm 미만의 범위라면 손상이 없는 것으로 평가하였다. 시술 후 1개월, 3개월에 측정한 스펙트럼영역 빛간섭단층촬영 황반부종의 두께가 300 μm 이상일 경우 첫 시술 후 최소 4개월이 지난 시점에 다시 유리체내 덱사메타손삽입물을 주입하고 경과 관찰하였다(Fig. 1).
통계적인 분석은 SPSS 21.0 (IBM Corp., Armonk, NY, USA)을 사용하였으며 시간 경과에 따른 최대교정시력 및 중심망막두께, 망막내층의 손상 범위, 망막내낭포의 범위, 바깥경계막의 손상 범위, 빛수용체타원체구역의 손상 범위 길이의 시술 전과 시술 후 관찰 시점의 측정값의 차이는 Shapiro-Wilk 검정을 통하여 정규성 여부를 확인하고 paired t-test를 이용하여 검정하였다. 관찰 기간 중 주사 횟수에 따른 각 군의 비교에서는 Mann-Whitney U test를 이용하여 검정하였다. 유리체내 덱사메타손삽입물을 주입 후 6개월째의 최대교정시력에 영향을 주는 변수들의 상관관계는 종속변수들의 상관관계가 있어 다변량 분석(multivariate analysis of variance)을 통하여 검정하였다. 모든 통계학적 검정에서 p값은 0.05 미만인 경우에만 통계적으로 유의하다고 판단하였다.
본 연구는 유리체내 덱사메타손삽입술을 시행받은 당뇨황반부종 환자 총 25명 30안이 포함되었으며, 평균 연령은 65.9 ± 7.1세였다. 30안 중 수정체안이 11안(36.6%), 인공수정체안이 19안(63.3%)였고, 당화혈색소 수치는 평균 7.4 ± 1.2%로 측정되었다. 6개월간 추적 기간 동안 유리체내 덱사메타손 주입술은 평균 1.38 ± 0.49회로 시행되었다. 시술 전 평균 최대교정시력은 0.44 ± 0.24였으며 스펙트럼영역 빛간섭단층촬영에서 측정된 망막하액의 존재 비율은 14안(46.7%)였다(Table 1).
유리체내 덱사메타손삽입술 후 1개월의 최대교정시력은 0.28 ± 0.16, 시술 후 3개월에는 0.23 ± 0.19로 시술 전 평균 최대교정시력인 0.44 ± 0.24와 비교하여 통계적으로 유의한 호전을 보였으나(p =0.021, p<0.001), 시술 후 6개월에는 0.37 ± 0.23으로 시술 전과 비교하여 유의한 호전을 보이지 않았다(p =0.062) (Fig. 2). 스펙트럼영역 빛간섭단층 촬영을 통하여 분석한 중심망막두께는 시술 전 중심망막두께인 584.12 ± 127.29 μm로 시술 후 1, 3, 6개월에서 각각 316.75 ± 185.19 μm, 297.12 ± 149.87 μm, 439.24 ± 168.97 μm로 시술 후 통계적으로 유의한 호전을 보여주었고(p<0.001, p<0.001, p =0.038), 시술 후 3개월에 중심망막두께가 가장 큰 감소를 보이고 시술 후 6개월째에는 다시 증가하였다(Fig. 3). 망막내층손상의 범위는 시술 전 1,073.23 ± 428.48 μm였으며 시술 후 1개월에는 698.82 ± 253.18 μm, 시술 후 3개월에는 424.35 ± 186.37 μm로 통계적으로 유의한 호전을 보였으나 (p =0.034, p<0.001) 시술 후 6개월에는 804.25 ± 212.36 μm 다시 망막내층손상의 길이가 증가하여 통계적으로 유의하지 못하였다(p =0.052) (Fig. 4). 망막내낭포의 범위는 시술 전 886.53 ± 217.39 μm였으며 시술 후 1개월에는 692.53 ± 186.86 μm로 감소하였으나 시술 전과 비교하여 통계적으로 유의한 호전을 보이지 않았고(p =0.064), 시술 후 3개월에는 524.28 ± 164.25 μm로 통계적으로 유의한 감소를 보였다(p =0.035). 시술 후 6개월에는 701.34 ± 143.63 μm로 다시 증가하여 통계적으로 유의한 호전을 보이지 않았다(p =0.730). 바깥경계막 손상 범위는 시술 전과 비교하여 시술 후 1개월에는 유의한 호전을 보이지 않았으나(p =0.254), 3개월에는 시술 전과 비교하여 통계적으로 의미있는 호전을 보여주었으며(p =0.049), 다시 시술 후 6개월에서 통계적으로 유의한 호전을 보이지 않았고(p =0.752), 빛수용체타원체구역의 손상 범위는 시술 전과 비교하여 시술 후 6개월까지 통계적으로 의미있는 변화 양상을 보이지 않았다(p =0.175, p =0.064, p =0.216) (Table 2).
대상 환자의 관찰 기간 중 유리체내 덱사메타손삽입술 후 3개월째 중심망막두께가 300 μm 이상인 경우 추가적인 유리체내 덱사메타손삽입술을 시행하였기에 삽입술의 횟수에 따른 분석을 시행하였다. 관찰 기간 중 1회 유리체내 덱사메타손삽입술을 시행한 군의 6개월째 최대교정시력은 0.48 ± 0.16이고 2회 유리체내 덱사메타손삽입술을 시행한 군의 최대교정시력은 0.26 ± 0.21로 유의한 차이를 보였다(p =0.017). 1회 유리체내 덱사메타손삽입술을 시행한 군의 중심망막두께는 511.25 ± 111.48 μm였으며 2회 유리체내 덱사메타손삽입술을 시행한 군의 중심망막두께는 337.18 ± 168.97 μm로 두 군의 통계적으로 유의한 차이를 보여주었다(p =0.034). 망막내층손상의 범위 역시 1회 유리체내 덱사메타손삽입술을 시행한 군은 913.19 ± 112.46 μm, 2회 유리체내 덱사메타손삽입술을 시행한 군은 612.58 ± 145.39 μm로 유의한 차이를 보였다(p =0.021). 또한 망막내낭포의 범위에서도 1회 유리체내 덱사메타손삽입술을 시행한 군은 883.16 ± 173.13 μm, 2회 유리체내 덱사메타손삽입술을 시행한 군은 691.19 ± 219.38 μm로 유의한 차이를 보여주었다(p =0.043). 그러나 바깥경계막 손상 범위에서 2회 유리체내 덱사메타손삽입술을 시행한 군이 1회 삽입술을 시행한 군보다 그 범위가 호전되었으나 유의한 차이를 보여주지 않았다(p =0.183). 빛수용체타원체구역의 손상 범위는 2회 유리체내 덱사메타손삽입술을 시행한 군이 1회 삽입술을 시행한 군보다 통계적으로 유의한 차이를 보여주었다(p =0.045)(Table 3).
유리체내 덱사메타손삽입술 후 6개월의 최대교정시력에 영향을 주는 인자를 분석하기 위해 시술 전 최대교정시력, 스펙트럼영역 빛간섭단층촬영의 변수의 상관관계를 분석한 결과 시술 전 최대교정시력이 통계적으로 의미있는 결과를 보였주었고(p<0.001, R2=0.705), 중심망막두께의 변화 역시 시술 후 6개월의 최대교정시력과의 분석에서 통계적으로 유의한 결과를 보여주었다(p =0.032, R2=0.308). 망막내층손상의 길이 변화도 시술 후 6개월의 최대교정시력과의 상관관계에서 통계적으로 유의한 상관관계를 보여주었다(p =0.024, R2=0.201). 그러나 망막내낭포의 범위 변화의 R2은 0.186을 보였지만 통계적으로 유의한 의미를 보이지 않았고(p =0.152), 바깥경계막 손상 범위, 빛수용체타원체구역의 손상 범위 변화 역시 통계적으로 유의한 상관관계를 보이지 않았다(p =0.862, p =0.754) (Table 4).
당뇨황반부종은 혈관내피세포성장인자로 인한 혈관내피세포의 구조적 변화 혹은 tumor necrosis factor-α, interleukin-1β, Prostaglandin 등의 염증매개물질로 일어난다고 알려져 있으며 당뇨황반부종의 치료 중 유리체내 덱사메타손 삽입물은 혈관내피성장인자의 사이토카인 및 염증성 사이토카인을 억제시켜 망막의 구조적 변화를 개선하여 시력을 호전시킨다고 알려져 있다[9-11].
당뇨망막병증의 망막내층손상은 스펙트럼영역 빛간섭단층촬영에서 중심황반부의 신경절세포층과 내망상층, 내핵층과 외망상층 간의 경계가 불명확해진 부위를 의미하며 황반부의 모세혈관 비관류 부위와 연관이 있으며 특히 황반부의 무혈관 부위의 확장이 망막내층손상과 연관된다고 보고하였다[8]. 또 다른 연구에서는 황반부 중심을 침범한 당뇨황반부종 환자에서 유리체내 항혈관내피세포성장인자 주입술을 하거나 레이저 치료를 한 환자를 대상으로 스펙트럼영역 빛간섭단층촬영을 통하여 시력예후에 대한 인자를 분석하였고 중심망막두께와 상관없이 망막내층손상이 시력예후를 예측할 수 있는 생물학적 지표가 될 수 있다고 보고하였다[12]. Sun et al [13]은 당뇨황반부종 환자에서 항혈관내피세포성장인자로 치료한 후 4개월 뒤 망막내층손상의 개선은 12개월 뒤의 시력예후를 예측하는 데 도움을 줄 수 있다고 보고하였다. Zur et al [14]은 이전 치료 병력이 있는 당뇨황반부종 환자에서 유리체내 덱사메타손 삽입물 치료를 시행한 후 망막내층손상 정도를 분석하였고 망막내층손상이 있는 군과 망막내층손상이 없는 군으로 나누어 치료 후 시력을 분석하여 망막내층손상이 시력예후를 예측할 수 있는 중요한 지표라고 보고하였다.
본 연구는 유리체내 덱사메타손삽입술을 시행 받은 당뇨황반부종 환자에서 스펙트럼영역 빛간섭단층촬영을 통하여 치료 후 시력을 예측할 수 있는 인자에 대한 분석을 하였으며, 초기 망막내층손상의 범위와 시술 후 망막내층손상의 개선 정도가 시력예후에 영향을 주는 정도를 평가하였다. 이전 연구와 달리 본 연구에서는 시술 전 스펙트럼영역 빛간섭단층촬영을 통하여 분석한 망막내층손상의 존재 여부만으로 시력예후에 대한 평가 및 분석을 하지 않고 망막내층손상의 범위의 변화 양상과 시력호전 정도를 분석하였다. 또 이전 연구에서는 황반 중심부의 1 mm 범위의 분석을 하였으나 본 연구는 망막내층손상의 범위가 황반부무혈관 부위와 연관이 있음을 확인하여 황반 중심부의 분석 범위를 2,000 μm로 넓혀 분석하였다.
본 연구에서 유리체내 덱사메타손삽입술 후 최대교정시력은 1개월, 3개월까지 시술 전과 비교하여 통계적으로 유의한 호전을 보였으나(p =0.021, p<0.001) 시술 후 6개월째의 최대교정시력은 통계적으로 유의하게 호전되지 않았다(p =0.062). 스펙트럼영역 빛간섭단층촬영을 통하여 분석한 중심망막두께는 시술 전과 비교하여 시술 후 1개월, 3개월, 6개월까지 통계적으로 유의한 감소를 보여주었다(p<0.001, p<0.001, p =0.038). 망막내층손상의 정도를 분석한 결과 시술 전과 비교하여 시술 후 1개월, 3개월까지는 통계적으로 유의한 호전 정도를 보였으나(p =0.034, p<0.001), 6개월째에는 시술 전과 비교하여 통계적으로 유의한 변화를 보이지 않았다(p =0.052). 이 결과를 미루어 당뇨황반부종 환자에서 유리체내 덱사메타손삽입술은 시술 후 6개월의 최대 교정시력 및 스펙트럼영역 빛간섭단층촬영을 통한 망막내층의 구조적 손상에는 통계적으로 호전을 주지 못하지만 중심망막두께는 호전을 준다는 것을 알 수 있다. 빛간섭단층촬영의 또다른 인자인 바깥경계막 손상과 빛수용체타원체구역의 손상은 유리체내 덱사메타손삽입술을 시행 후 6개월 동안 통계적으로 의미있는 호전을 보이지 않았다. 이는 본 연구의 대상 환자 수가 작고 그 기간이 짧으며 시술 전 바깥경계막 손상과 빛수용체타원체구역의 손상의 범위가 넓은 상태로 관찰 기간 동안 회복의 정도가 유의하지 않았다고 추정할 수 있다.
대상 환자의 관찰 기간 중 1회 유리체내 덱사메타손삽입술을 시행한 군과 2회 유리체내 덱사메타손 삽입물을 시행한 군의 시술 후 6개월의 최대교정시력은 2회 유리체내 덱사메타손 삽입물을 시행한 군에서 유의하게 높았으며(p =0.017), 중심망막두께 역시 2회 유리체내 덱사메타손 삽입물을 시행한 군이 유의하게 낮았다(p =0.034). 또한 망막내층의 손상의 범위도 2회 유리체내 덱사메타손 삽입물을 시행한 군이 유의하게 호전되었으며(p =0.028), 망막내낭포의 범위, 빛수용체타원체구역의 손상 범위 역시 유의한 호전을 보였다(p =0.043, p =0.045). 바깥경계막 손상의 범위는 2회 유리체내 덱사메타손 삽입물의 시행한 군에서 감소하여 호전되는 양상을 보이지만 유의한 차이를 보이지 않았다(p =0.183). 이는 처음 시술 후 3개월째 중심망막두께가 300 μm 이상인 경우 추가적인 유리체내 덱사메타손삽입술은 1회 주입술을 시행한 경우보다 첫 시술 후 6개월째 최대교정시력 및 스펙트럼영역의 중심망막두께, 망막내층손상의 범위, 망막내낭포의 범위, 빛수용체타원체구역의 손상 범위의 호전에 영향을 주었으나 이미 손상이 있었던 바깥경계막 손상의 범위에는 호전되는 양상을 보이나 통계적으로 의미는 없었다. 이러한 비교는 마지막 시술 후의 관찰 시점이 달라 유리체내 덱사메타손삽입술이 당뇨황반부종에 영향을 미치는 정도는 평가하기 힘들 수 있으나 관찰 기간 동안의 횟수에 따른 당뇨황반부종에 대한 효과 분석에는 유용한 결과이다.
본 연구의 시술 후 6개월까지 당뇨황반부종 환자의 최대교정시력에 영향을 주는 인자 분석에서 시술 전 최대교정시력(p<0.001, R2=0.705), 중심망막두께(p =0.032, R2=0.308), 망막내층의 손상(p =0.024, R2=0.201)이 통계적으로 유의한 결과를 보여주었다. 그러나 망막내낭포의 범위, 바깥경계막과 빛수용체타원체구역의 손상 범위는 시술 후 6개월의 시력에 유의한 영향을 주지 않는 결과를 보여주었다. 이러한 결과는 유리체내 덱사메타손 삽입물의 주입술이 중심망막 두께, 망막내층의 손상의 구조적 호전으로 최대교정시력이 상승한다고 생각할 수 있으나 시술 전과 시술 후 1개월, 3개월, 6개월의 스펙트럼영역 빛간섭단층촬영의 인자들의 비교에서도 알 수 있듯이 바깥경계막과 빛수용체타원체구역의 손상 범위는 유의하게 호전되지 않아 다변량 분석에서는 유의한 상관관계를 주지 않았다. 이는 앞에서 언급했듯이 본 연구에서는 있듯이 바깥경계막과 빛수용체타원체구역의 손상 범위의 변화량이 작아 시술 후 6개월의 최대교정시력의 상관관계 분석에는 유의한 의미를 주지 않은 것으로 생각된다. 따라서 이전 당뇨황반부종 환자에서 시력과 망막내층손상의 상관관계에 대한 연구와 달리 본 연구에서는 시술 전의 망막내층손상 정도뿐만 아니라 시술 후 망막내층손상 변화 양상을 분석하고 이와 시력과의 상관관계를 분석함으로써 시력예후에 대한 예측 및 시력호전 정도를 분석할 수 있었다.
본 연구의 제한점으로 25명 30안의 환자를 분석하여 그 대상 수가 적었으며, 그 대상 환자를 후향적으로 분석하였고 관찰 기간이 6개월의 짧은 기간이었다. 또한 유리체내 덱사메타손삽입술 시술 후 경과 관찰 중 중심망막두께가 300 μm 이상일 경우 추가적인 유리체내 덱사메타손삽입술을 시행하였으나 그 시기가 환자마다 달랐으며 시술 후 효과 역시 차이가 있었고 시술 후 관찰 시점이 달라 그 영향을 분석하기에 어려움이 있었다. 보다 정확하고 신뢰할 만한 결과를 얻기 위해서는 이러한 변수를 통제하는 대단위의 전향적 연구가 필요할 것으로 생각된다. 결론적으로 당뇨황반부종 환자에서 유리체내 덱사메타손삽입술은 시력과 황반부종을 호전시킬 수 있는 효과적인 치료이며, 시술 후 최대교정시력은 치료 이후의 중심망막두께의 변화량과 시술 전의 최대교정시력, 망막내층손상의 정도가 연관이 있으며 시술 후 3개월 이내의 초기 망막내층손상의 변화가 시력의 호전 정도를 평가할 수 의미있는 척도가 될 수 있을 것으로 생각된다.
Figure. 1.
Disorganization of the retinal inner layers (DRIL) in the spectral-domain optical coherence tomography was evaluated in 2,000 μm area on the fovea. DRIL was defined as between the ganglion cell-inner plexiform layer complex, inner nuclear layer, and outer plexiform layer were not be identified.
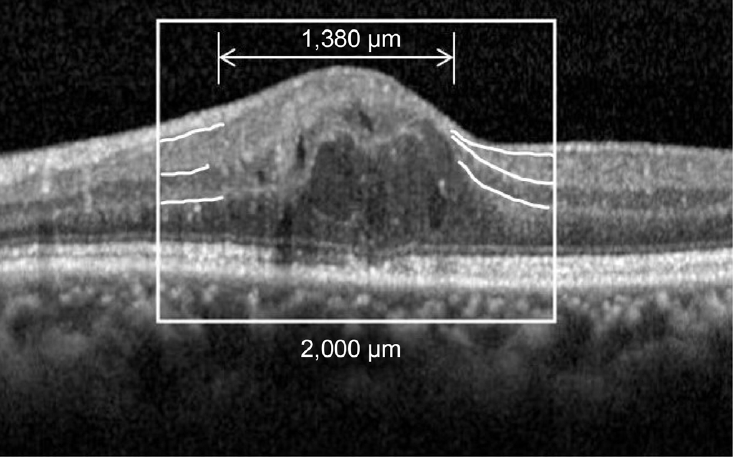
Figure. 2.
Change in the mean best-corrected visual acuity (BCVA) at baseline and 1 month, 3 months and 6 months after intravitreal dexamethasone implant. BCVA at 1 month, 3 months after treatment related statistically significant with baseline BCVA (p = 0.021, p < 0.001), but there was no statistically significant change at 6 months after treatment (p = 0.062). logMAR = logarithm of minimal angle of resolution. *p < 0.05, against baseline BCVA by paired t-test.
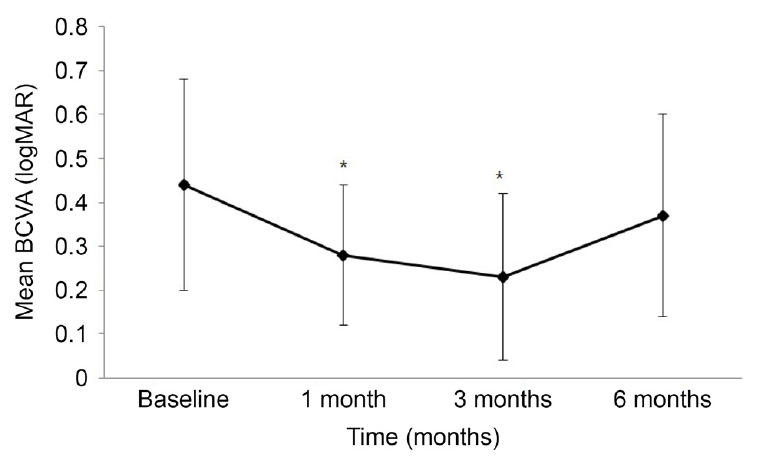
Figure. 3.
Change in the mean central retinal thickness (CRT) at baseline and 1 month, 3 months and 6 months after intravitreal dexamethasone implant. CRT at 1 month, 3 months, 6 months after treatment related statistically significant with baseline CRT (p < 0.001, p < 0.001, p = 0.038). *p < 0.05, against baseline CRT by paired t-test.
Figure. 4.
Change in the mean disorganization of inner retinal layers (DRIL) at baseline and 1 month, 3 months and 6 months after intravitreal dexamethasone implant. DRIL at 1 month, 3 months after treatment related statistically significant with baseline best-corrected visual acuity (p = 0.034, p < 0.001), but there was no statistically significant change at 6 months after treatment (p = 0.052). *p < 0.05, against baseline DRIL by paired t-test.

Table 1.
Baseline characteristics of patients
Table 2.
BCVA and SD-OCT parameters change from baseline
| Characteristic | Baseline | 1 month | p-value* | 3 months | p-value† | 6 months | p-value‡ |
|---|---|---|---|---|---|---|---|
| BCVA (logMAR) | 0.44 ± 0.24 | 0.28 ± 0.16 | 0.027 | 0.23 ± 0.19 | <0.001 | 0.37 ± 0.23 | 0.058 |
| CRT (μm) | 584.12 ± 127.29 | 316.75 ± 185.19 | <0.001 | 297.12 ± 149.87 | <0.001 | 439.24 ± 168.97 | 0.038 |
| DRIL extent (μm) | 1073.23 ± 428.48 | 698.82 ± 253.18 | 0.034 | 424.35 ± 186.37 | <0.001 | 804.25 ± 212.36 | 0.052 |
| IRC extent (μm) | 886.53 ± 217.39 | 692.53 ± 186.86 | 0.064 | 524.28 ± 164.25 | 0.035 | 701.34 ± 143.63 | 0.073 |
| ELM disruption (μm) | 528.29 ± 186.42 | 481.65 ± 191.34 | 0.254 | 425.26 ± 126.18 | 0.049 | 516.59 ± 154.96 | 0.752 |
| EZ disruption (μm) | 753.54 ± 238.16 | 679.56 ± 182.36 | 0.175 | 627.24 ± 158.46 | 0.064 | 695.32 ± 202.35 | 0.216 |
Values are presented as mean ± standard deviation.
BCVA = best-corrected visual acuity; SD-OCT = spectral-domain optical coherence tomography; logMAR = logarithm of minimal angle of resolution; CRT = central retinal thickness; DRIL = disorganization of retinal inner layers; IRC = intra-retinal cyst; ELM = external limiting membrane; EZ = ellipsoid zone.
Table 3.
Comparison of BCVA and OCT parameters at 6 months later after treatment of 1 intravitreal dexamethasone injection and 2 intravitreal dexamethasone injection
| Characteristic | 1 injection (n = 18) | 2 injection (n = 12) | p-value* |
|---|---|---|---|
| BCVA (logMAR) | 0.48 ± 0.16 | 0.26 ± 0.21 | 0.017 |
| CRT (μm) | 511.25 ± 111.48 | 337.18 ± 168.97 | 0.034 |
| DRIL extent (μm) | 913.19 ± 112.46 | 612.58 ± 145.39 | 0.021 |
| IRC extent (μm) | 883.16 ± 173.13 | 691.19 ± 219.38 | 0.043 |
| ELM disruption (μm) | 546.12 ± 136.46 | 473.35 ± 135.95 | 0.183 |
| EZ disruption (μm) | 815.48 ± 182.18 | 568.21 ± 242.45 | 0.045 |
Values are presented as mean ± standard deviation.
BCVA = best-corrected visual acuity; OCT = optical coherence tomography; logMAR = logarithm of minimal angle of resolution; CRT = central retinal thickness; DRIL = disorganization of retinal inner layers; IRC = intra-retinal cyst; ELM = external limiting membrane; EZ = ellipsoid zone.
Table 4.
Association of baseline BCVA and SD-OCT parameters change from baseline with BCVA at 6 months later after treatment
| p-value* | R2 | |
|---|---|---|
| Baseline BCVA | <0.001 | 0.705 |
| CRT | 0.032 | 0.308 |
| DRIL extent | 0.024 | 0.201 |
| IRC extent | 0.152 | 0.186 |
| ELM disruption | 0.862 | 0.070 |
| EZ disruption | 0.754 | 0.610 |
REFERENCES
1) Klein R, Klein BE, Moss SE, et al. The Wisconsin epidemiologic study of diabetic retinopathy. IV. diabetic macular edema. Ophthalmology 1984;91:1464-74.


2) Antcliff RJ, Marshall J. The pathogenesis of edema in diabetic maculopathy. Semin Ophthalmol 1999;14:223-32.


3) Diabetic Retinopathy Clinical Research Network; Writing Committee, Aiello LP, et al. Rationale for the diabetic retinopathy clinical research network treatment protocol for center-involved diabetic macular edema. Ophthalmology 2011;118:e5-14.



4) Sohn HJ, Han DH, Kim IT, et al. Changes in aqueous concentrations of various cytokines after intravitreal triamcinolone versus bevacizumab for diabetic macular edema. Am J Ophthalmol 2011;152:686-94.


5) Haller JA, Kuppermann BD, Blumenkranz MS, et al. Randomized controlled trial of an intravitreous dexamethasone drug delivery system in patients with diabetic macular edema. Arch Ophthalmol 2010;128:289-96.


6) Otani T, Kishi S, Maruyama Y. Patterns of diabetic macular edema with optical coherence tomography. Am J Ophthalmol 1999;127:688-93.


7) Konno S, Akiba J, Yoshida A. Retinal thickness measurements with optical coherence tomography and the scanning retinal thickness analyzer. Retina 2001;21:57-61.


8) Nicholson L, Ramu J, Triantafyllopoulou I, et al. Diagnostic accuracy of disorganization of the retinal inner layers in detecting macular capillary non-perfusion in diabetic retinopathy. Clin Exp Ophthalmol 2015;43:735-41.


9) Yau JW, Rogers SL, Kawasaki R, et al. Global prevalence and major risk factors of diabetic retinopathy. Diabetes Care 2012;35:556-64.



10) Funatsu H, Noma H, Mimura T, et al. Association of vitreous inflammatory factors with diabetic macular edema. Ophthalmology 2009;116:73-9.


11) Boyer DS, Yoon YH, Belfort R Jr, et al. Three-year, randomized, sham-controlled trial of dexamethasone intravitreal implant in patients with diabetic macular edema. Ophthalmology 2014;121:1904-14.


12) Sun JK, Lin MM, Lammer J, et al. Disorganization of the retinal inner layers as a predictor of visual acuity in eyes with center-involved diabetic macular edema. JAMA Ophthalmol 2014;132:1309-16.






 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




