 |
 |
| J Korean Ophthalmol Soc > Volume 61(10); 2020 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ļō£ļŻ©ņĀĀ ĒÖśņ×ÉņØś ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀ Ēøä ļō£ļŻ©ņĀĀņØś ļ│ĆĒÖöļź╝ Ļ┤Ćņ░░ĒĢśĻ│Ā, ņłśņłĀ Ēøä Ļ▓░Ļ│╝ļź╝ ļ╣äĻĄÉĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
ļō£ļŻ©ņĀĀĻ│╝ ĒĢ©Ļ╗ś ĒÖ®ļ░śņĀäļ¦ēņØ┤ ņ׳ļŖö ĒÖśņ×É 20ņĢłĻ│╝ ļō£ļŻ©ņĀĀņØ┤ ņŚåļŖö ĒÖ®ļ░śņĀäļ¦ēņØ┤ ņ׳ļŖö ĒÖśņ×É 25ņĢłņØä ļīĆņāüņ£╝ļĪ£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļō£ļŻ©ņĀĀņØ┤ ņ׳ļŖö ļ¦Øļ¦ēņĀäļ¦ēĻĄ░Ļ│╝ ļō£ļŻ©ņĀĀņØ┤ ņŚåļŖö ļ¦Øļ¦ēņĀäļ¦ēĻĄ░ņŚÉņä£ņØś ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1ņŻ╝, 1Ļ░£ņøö, 3Ļ░£ņøö, 6Ļ░£ņøöņŚÉņä£ņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļź╝ ļ╣äĻĄÉĒĢśņśĆņ£╝ļ®░ ļō£ļŻ©ņĀĀņØ┤ ņĪ┤ņ×¼ĒĢśļŖö ĻĄ░ņŚÉņä£ļŖö 65 ╬╝mļź╝ ĻĖ░ņżĆņ£╝ļĪ£ Ēü¼ĻĖ░Ļ░Ć ņ×æņØĆ ĻĄ░Ļ│╝ Ēü░ ĻĄ░ņØä ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆļŗż. ļō£ļŻ©ņĀĀ Ēü¼ĻĖ░ ļ│äļĪ£ ņłśņłĀ ņĀäĒøä ņĄ£ļīĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ ļ│ĆĒÖöļź╝ ļ╣äĻĄÉĒĢśņśĆņ£╝ļ®░, ļō£ļŻ©ņĀĀņØ┤ ņĪ┤ņ×¼ĒĢśļŖö ĻĄ░ņŚÉņä£ ņłśņłĀ ņĀä ļ¦Øļ¦ēļé┤ ļéŁņóģĻ│╝ ņŗ£ņäĖĒżņłśņÜ®ņ▓┤ ļŗ©ņĀłņØś ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ļ│ĆĒÖöļź╝ ļ╣äĻĄÉĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ņĄ£ļīĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀņØś ĒÅēĻĘĀ Ēü¼ĻĖ░ļŖö ņłśņłĀ ņĀä 198.23 ┬▒ 27.34 ╬╝m, ņłśņłĀ 6Ļ░£ņøö Ēøä 192.23 ┬▒ 26.12 ╬╝mņśĆņ£╝ļ®░, ļō£ļŻ©ņĀĀ ņé¼ņØ┤ņ”łļ│ä ņĄ£ļīĆ Ēü¼ĻĖ░ ļ│ĆĒÖöļŖö ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż. ļō£ļŻ©ņĀĀņØ┤ ņ׳ļŖö ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ļ¦Øļ¦ēļé┤ ļéŁņóģņØś ņĪ┤ņ×¼ ņ£Āļ¼┤ņŚÉ ļö░ļźĖ ļ╣äĻĄÉņŚÉņä£ ņłśņłĀ 6Ļ░£ņøö Ēøä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ĒśĖņĀäņØä ļ│┤ņśĆņ£╝ļ®░, ņłśņłĀ ņĀä ņŗ£ņäĖĒżņłśņÜ®ņ▓┤ ļŗ©ņĀłņØ┤ Ļ┤Ćņ░░ļÉ£ Ļ▓ĮņÜ░ņŚÉļŖö ļŗ©ņĀłņØ┤ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņØĆ ņĢłĻ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ņłśņłĀ ņĀäĒøä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ļé«ņĢśņ¦Ćļ¦ī ņłśņłĀ 6Ļ░£ņøö Ēøä ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż.
ABSTRACT
Purpose
To observe results in drusen patients with epiretinal membrane after a vitrectomy and membrane peeling.
Methods
This retrospective, observational study included drusen patients diagnosed with epiretinal membrane after vitrectomy with membrane peeling. Twenty eyes had epiretinal membrane with drusen (group 1) and 112 eyes had epiretinal membrane without drusen (group 2). At the 6 month follow-up, central foveal thickness and changes in best-corrected visual acuity (BCVA) were evaluated. In Group I, the results with drusen size <65 ╬╝m and size >65 ╬╝m were compared. The largest drusen size change was measured and compared according to the existence of preoperative intraretinal cysts or ellipsoid zone disruption.
Results
Preoperatively and at 6 months postoperatively, the average size of the largest drusen was 198.23 ┬▒ 27.34 and 192.23 ┬▒ 26.12 ╬╝m, respectively, and there was no significant change during the follow-up period. Group I patients with intraretinal cysts and ellipsoid zone disruption experienced low BCVA during the preoperative period; the BCVA had improved postoperatively at 6 months, but with limitations.
Conclusions
Postoperatively at 6 months, no significant change was observed in the largest drusen size after vitrectomy and membrane peeling. Thus, drusen patients with epiretinal membrane, as well as intraretinal cysts or ellipsoid zone disruption can expect an extended recovery period and slow BCVA improvement.
ļ¦Øļ¦ēņĀäļ¦ēņØś ņ£Āļ│æļźĀņØĆ 6-10% ņĀĢļÅäņØ┤Ļ│Ā[1], ļō£ļŻ©ņĀĀņØä ĒżĒĢ©ĒĢ£ ņ£äņČĢņä▒ ļ│ĆĒÖöļź╝ ļ│┤ņØ┤ļŖö Ļ▒┤ņä▒ĒÖ®ļ░śļ│Ćņä▒ņØś ņ£Āļ│æļźĀņØĆ ļéśņØ┤, ņØĖņóģņŚÉ ļö░ļØ╝ 2.5-10%ļĪ£ ņĢīļĀżņĀĖ ņ׳ņ£╝ļ®░[2], ļ¦Øļ¦ēņĀäļ¦ēĻ│╝ ĒĢ©Ļ╗ś ļō£ļŻ©ņĀĀņØ┤ Ļ┤Ćņ░░ļÉśļŖö Ļ▓ĮņÜ░ļŖö 38.3%Ļ╣īņ¦Ć ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ļŗż[3]. ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉļŖö ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉśņ¦Ć ņĢŖņØĆ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņÖĆ ļ╣äĻĄÉĒĢśņŚ¼ ļŹö ļ¦żļüłĒĢ£ ĒÖ®ļ░ś Ēæ£ļ®┤ņØä ļ│┤ņØ┤Ļ│Ā, ĒśłĻ┤Ć ļŗ╣Ļ╣ĆņØ┤ ņĀüņ£╝ļ®░, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ņ¢ćĻ│Ā, ņŗ£ņäĖĒżņØś Ļ▓░ņåÉņØ┤ ļ¦ÄņØĆ ĒŖ╣ņ¦ĢņØ┤ ņ׳ņØīņØ┤ ņŚ░ĻĄ¼ļÉśĻ│Ā ņ׳ļŗż[4]. ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀ, ļé┤Ļ▓ĮĻ│äļ¦ēņĀ£Ļ▒░ņłĀņØä ņŗ£Ē¢ēĒĢ£ Ļ▓░Ļ│╝ ļō£ļŻ©ņĀĀņØś Ļ░£ņłśĻ░Ć Ļ░ÉņåīĒĢ£ ņśłļŖö 9% (1/11), Ļ░£ņłśņØś ņ░©ņØ┤Ļ░Ć ņŚåļŖö Ļ▓ĮņÜ░ 54.5% (6/11), Ļ░£ņłśĻ░Ć ņ”ØĻ░ĆĒĢ£ Ļ▓ĮņÜ░ļŖö 36.4% (4/11)ļĪ£ ļ│┤Ļ│ĀļÉśņŚłļŗż[5].
ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀ, ļé┤Ļ▓ĮĻ│äļ¦ēņĀ£Ļ▒░ņłĀņØä ņŗ£Ē¢ēĒĢ£ Ļ▓ĮņÜ░ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗ś, ņĄ£ļīĆ ĻĄÉņĀĢņŗ£ļĀźņŚÉņä£ ĒśĖņĀäņØä ļ│┤ņśĆņ£╝ļ®░, ņłśņłĀ ņĀä ļ¦Øļ¦ēļé┤ ļéŁņóģ ļśÉļŖö ļ╣øņłśņÜ®ņ▓┤ņĖĄ ļ░Å ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁ(ellipsoid zone)ņØś ņåÉņāüņØ┤ Ļ┤Ćņ░░ļÉśņŚłņØä ļĢī ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ĒśĖņĀäņØś ņĀĢļÅäĻ░Ć ņĀüņØīļÅä ņŚ░ĻĄ¼ļÉśņ¢┤ ļ│┤Ļ│ĀļÉśņŚłļŗż(Fig. 1) [3,6]. ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆņØä ļĢī ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ Ļ▓░Ļ│╝, ļ╣äĻĄÉ ņŚ░ĻĄ¼ļŖö ņØ┤ļŻ©ņ¢┤ņ¦Ćņ¦Ć ņĢŖņĢä ļ│ĖņøÉņØś ņ×ÉļŻīļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśĻ▓ī ļÉśņŚłļŗż.
2016ļģä 1ņøöļČĆĒä░ 2018ļģä 12ņøöĻ╣īņ¦Ć ļ│ĖņøÉ ņĢłĻ│╝ ņÖĖļלņŚÉņä£ ļ¦Øļ¦ēņĀäļ¦ēņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀņØä ņŗ£Ē¢ēļ░øņØĆ ĒÖśņ×É ņżæ 6Ļ░£ņøö ņØ┤ņāü Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØ┤ Ļ░ĆļŖźĒ¢łļŹś ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒøäĒ¢źņĀüņ£╝ļĪ£ ņØśļ¼┤ ĻĖ░ļĪØņØä ļČäņäØĒĢśņśĆļŗż. ļ¦Øļ¦ē ļ░Å ļ¦źļØĮļ¦ēņŚ╝, ļ¦Øļ¦ēĒśłĻ┤ĆĒÅÉņćä, ņĢłĻĄ¼ņÖĖņāü, ļ¦Øļ¦ēļ░Ģļ”¼, ĒżļÅäļ¦ēņŚ╝, ļģ╣ļé┤ņן, ļŗ╣ļć©ļ¦Øļ¦ēļ│æņ”Ø, Ļ│ĀļÅäĻĘ╝ņŗ£(spherical equivalent >-6 D or axial length >26.0 mm), Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæ ņŖĄņä▒ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ¦äĒ¢ēļÉ£ ņĢłņØĆ ņŚ░ĻĄ¼ņŚÉņä£ ņĀ£ņÖĖĒĢśņŚ¼ ĒŖ╣ļ░£ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×É 45ņĢł ņżæ ļ¦Øļ¦ēņĀäļ¦ēĻ│╝ ĒĢ©Ļ╗ś ĒøäĻĘ╣ļČĆ ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ 20ņĢłņŚÉ ļīĆĒĢśņŚ¼ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢśņśĆļŗż. ĒŖ╣ļ░£ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×É ņżæ ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉśņ¦Ć ņĢŖņØĆ ņĢŖņØĆ 25ņĢłņØä ļīĆņĪ░ĻĄ░ņ£╝ļĪ£ ņäżņĀĢĒĢśņŚ¼ ļæÉ ĻĄ░ņØä ļ╣äĻĄÉĒĢśņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ļŖö ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņØä ņżĆņłśĒĢśņśĆņ£╝ļ®░, ņä▒ļ¬©ņĢłĻ│╝ļ│æņøÉ ņ×äņāüņŗ£ĒŚśņŗ¼ņé¼ņ£äņøÉĒÜī(Institutional Review Board, IRB)ņØś ņŖ╣ņØĖņØä ļ░øņĢä ņ¦äĒ¢ēĒĢśņśĆļŗż(ņŖ╣ņØĖ ļ▓łĒśĖ: 202001-BM-01).
ļ¬©ļōĀ ĒÖśņ×ÉļŖö ņłśņłĀ ņĀä ļ│æļĀź ņ▓ŁņĘ©ļź╝ ĒåĄĒĢ┤ ņĢłļé┤ ņłśņłĀ ļ│æļĀź, ņĢłļé┤ ņ¦łĒÖś ļ░Å ņĀäņŗĀ ņ¦łĒÖś ņ£Āļ¼┤ļź╝ ĒÖĢņØĖĒĢśĻ│Ā, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź, ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼, ņĢłņĀĆĻ▓Ćņé¼, ļ╣øĻ░äņäŁļŗ©ņĖĄĒÖ£ņśüņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ņĄ£ļīĆ ĻĄÉņĀĢņŗ£ļĀźņØĆ ņŖżļä¼ļĀī ņŗ£ļĀźĒæ£ļĪ£ ņĖĪņĀĢ Ēøä logarithm of the minimum angle of resolution (logMAR)ļĪ£ ļ│ĆĒÖśĒĢśņśĆļŗż. ļ╣øĻ░äņäŁ ļŗ©ņĖĄņ┤¼ņśüņØĆ Cirrus HD-OCT 5000 (Carl Zeiss Meditec, Inc., Dublin, CA, USA)ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź(best corrected visual acuity) ņĖĪņĀĢņØĆ ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1, 3, 6Ļ░£ņøöņŚÉ ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņØä ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1ņŻ╝, 1, 3, 6Ļ░£ņøöņŚÉ ņŗ£Ē¢ēĒĢśņśĆļŗż.
ļō£ļŻ©ņĀĀ Ēü¼ĻĖ░ņØś ņĖĪņĀĢņØä ņ£äĒĢ┤ optical coherence tomography (OCT)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ Raster scan ļ░®ņŗØņ£╝ļĪ£ ĒÖ®ļ░śļČĆ 6 ├Ś 6 mmņŚÉ ĒĢ┤ļŗ╣ĒĢśļŖö ļČĆņ£äņŚÉ ļīĆĒĢ┤ 512 ├Ś 496 pixelļĪ£ ņØ┤ļŻ©ņ¢┤ņ¦ä cross-sectional imageļź╝ ņ¢╗ņŚłņ£╝ļ®░ ņłśĒÅē ļ░®Ē¢źņØś cutņØä ņØ┤ņÜ®ĒĢśņśĆļŗż. ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ļŖö OCTņŚÉņä£ ņ£ĄĻĖ░ļÉ£ ļ¦Øļ¦ēņāēņåīņāüĒö╝ņØś Ļ│Āļ░śņé¼ņäĀ ļé┤ņĖĪĻ▒░ļ”¼ļź╝ ļé┤ņןļÉ£ ņ║śļ”¼ĒŹ╝ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņĖĪņĀĢĒĢśņśĆĻ│Ā, ņĖĪņĀĢļÉ£ ļō£ļŻ©ņĀĀ ņżæ ņĄ£ļīĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀņØä ļ╣äĻĄÉ ļīĆņāüņ£╝ļĪ£ Ļ▓░ņĀĢĒĢśņśĆļŗż. ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö OCTņŚÉņä£ fast macular scan modeļĪ£ ĒÖ®ļ░śļČĆ ļŗ©ļ®┤ņāüņØä ņ¢╗ņØĆ Ēøä retinal thickness analysisļĪ£ ņ×ÉļÅÖņ£╝ļĪ£ ņĖĪņĀĢļÉ£ Ļ░ÆņØä ņØ┤ņÜ®ĒĢśņśĆņ£╝ļ®░ 1,500 ╬╝mļź╝ ņĄ£ļīĆ ņĖĪņĀĢ ĻĖ░ņżĆņ£╝ļĪ£ ņäżņĀĢĒĢśņśĆļŗż.
ņłśņłĀņØĆ ĒĢ£ ļ¬ģņØś ņłĀņ×ÉņŚÉ ņØśĒĢ┤ ņØ┤ļŻ©ņ¢┤ņĪīņ£╝ļ®░, ļ░▒ļé┤ņןņØ┤ ņĪ┤ņ×¼ĒĢśļŖö ļłłņØś Ļ▓ĮņÜ░ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀļĪ£ ņØĖĒĢ┤ ļ░▒ļé┤ņןņØś ņ¦äĒ¢ē ņåŹļÅäĻ░Ć ļ╣©ļØ╝ņ¦ł Ļ▓āņ£╝ļĪ£ ņśłņāüļÉśļŖö Ļ▓ĮņÜ░, Lens Opacities Classification System IIIņāü 2ļŗ©Ļ│ä ņØ┤ņāüņØś ļģĖļģä ļ░▒ļé┤ņןņŚÉņä£ ņłśņĀĢņ▓┤ņ£ĀĒÖöņłĀ ļ░Å ņØĖĻ│ĄņłśņĀĢņ▓┤ņéĮņ×ģņłĀņØä ņŗ£Ē¢ēĒĢśņśĆļŗż. ļ¬©ļōĀ ņłśņłĀņØĆ ņä¼ļ¬©ņ▓┤ĒÅēļ®┤ļČĆ Ļ│Ąļ¦ēņ░ĮņØä ĒåĄĒĢ£ 3-port ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░, ļ¦Øļ¦ēņ£╝ļĪ£ļČĆĒä░ ļÆżņ£Āļ”¼ņ▓┤Ēö╝ņ¦łņØä ņĀ£Ļ▒░ĒĢśĻ│Ā, ĒŖĖļ”¼ņĢöņŗ£ļåĆļĪĀņØä ļÅäĒżĒĢśņŚ¼ ļłłņåŹņ¦æĻ▓īļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļ¦Øļ¦ēņĀäļ¦ē ļ░Å ļé┤Ļ▓ĮĻ│äļ¦ēņØä ņĀ£Ļ▒░ĒĢśņśĆļŗż.
ĒåĄĻ│äĒĢÖņĀü ļČäņäØņØĆ SPSS 20.0 (IBM Corp., Armonk, NY, USA)ņØä ņé¼ņÜ®ĒĢśņśĆļŗż. ļæÉ ĻĄ░ Ļ░ä ļ╣äĻĄÉņÖĆ ļō£ļŻ©ņĀĀ ņĪ┤ņ×¼ĻĄ░ņŚÉņä£ ļō£ļŻ©ņĀĀ Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņÖĆ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ļ╣äĻĄÉņŚÉļŖö Mann-Whitney U testļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. 0.05 ļ»Ėļ¦īņØś pĻ░ÆņØä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ▓āņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż[7].
ļ│Ė ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ļÉ£ ĒÖśņ×É ņ┤Ø 45ļ¬ģ 45ņĢł ņżæ ņä▒ļ│äņØĆ ļé©ņ×É 16ļ¬ģ(16ņĢł), ņŚ¼ņ×É 29ļ¬ģ(29ņĢł)ņØ┤ņŚłĻ│Ā, ņ┤łņ¦äņŗ£ ĒÖśņ×ÉņØś ĒÅēĻĘĀ ņŚ░ļĀ╣ņØĆ 67.7 ┬▒ 7.47ņäĖņśĆļŗż. ĒŖ╣ļ░£ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ĒøäĻĘ╣ļČĆ ļō£ļŻ©ņĀĀņØ┤ Ļ┤Ćņ░░ļÉ£ 20ņĢł(IĻĄ░, group 1)Ļ│╝ ļō£ļŻ©ņĀĀņØ┤ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņØĆ 25ņĢł(IIĻĄ░, group 2)ņØä ļ╣äĻĄÉĒĢśņśĆļŗż. IĻĄ░ņŚÉņä£ļŖö ņ×æņØĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀ(Ēü¼ĻĖ░<65 ╬╝m, n=8)ĻĄ░Ļ│╝ ņżæĻ░ä Ēü¼ĻĖ░ ņØ┤ņāü ļō£ļŻ©ņĀĀ(Ēü¼ĻĖ░>65 ╬╝m, n=12)ĻĄ░ņ£╝ļĪ£ ļŗżņŗ£ ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆļŗż. IĻĄ░ņŚÉņä£ļŖö 16ņĢł(80%), IIĻĄ░ņŚÉņä£ļŖö 21ņĢł(84%)ņŚÉņä£ ļ░▒ļé┤ņןņłśņłĀĻ│╝ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀņØä ļ│æĒĢ®ĒĢśņŚ¼ ņŗ£Ē¢ēļÉśņŚłļŗż(Table 1). Ļ░ü ĻĄ░ņŚÉņä£ ļ│æĒĢ®ņłśņłĀņØä ņŗ£Ē¢ēĒĢ£ ĻĄ░Ļ│╝ ņŗ£Ē¢ēĒĢśņ¦Ć ņĢŖņØĆ ĻĄ░ņŚÉņä£ ņłśņłĀ ņĀä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņŗ£ļĀź ņ░©ņØ┤ļŖö Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż.
ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź(logMAR)ņØĆ IĻĄ░ņŚÉņä£ ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1Ļ░£ņøö, ņłśņłĀ Ēøä 3Ļ░£ņøö, ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉ 0.263 ┬▒ 0.04, 0.244 ┬▒ 0.03, 0.172 ┬▒ 0.05, 0.180 ┬▒ 0.30ņ£╝ļĪ£ ņłśņłĀ Ēøä 6Ļ░£ņøöĻ╣īņ¦Ć ņĀÉņ░© Ļ░£ņäĀļÉśļŖö ņ¢æņāüņØä ļ│┤ņØ┤Ļ│Ā ņ׳ņŚłņ£╝ļ®░, IIĻĄ░ņŚÉņä£ļÅä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ņłśņłĀ Ēøä ņŗ£Ļ░äņØ┤ ņ¦Ćļé©ņŚÉ ļö░ļØ╝ ĒśĖņĀäļÉśņŚłļŗż. ņłśņłĀ Ēøä 6Ļ░£ņøö ļĢīņŚÉļŖö ļæÉ ĻĄ░ ļ¬©ļæÉ ņłśņłĀ ņĀäĻ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäņØä ļ│┤ņśĆņ£╝ļ®░, ļæÉ ĻĄ░ Ļ░äņØś ļ╣äĻĄÉņŚÉņä£ļŖö IĻĄ░ņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ļé«ņØĆ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØ┤ ņĖĪņĀĢļÉśņŚłļŗż(p<0.05) (Table 2). IĻĄ░ņŚÉņä£ ļō£ļŻ©ņĀĀ Ēü¼ĻĖ░ļ│ä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ļ╣äĻĄÉņŚÉņä£ ņ×æņØĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀ(Ēü¼ĻĖ░ <65 ╬╝m)ĻĄ░Ļ│╝ ņżæĻ░ä Ēü¼ĻĖ░ ņØ┤ņāü ļō£ļŻ©ņĀĀ(Ēü¼ĻĖ░ >65 ╬╝m)ĻĄ░ ļ¬©ļæÉ ņłśņłĀ Ēøä 6Ļ░£ņøöĻ╣īņ¦Ć ņĀÉņĀÉ ĒśĖņĀäļÉśļŖö ļ¬©ņŖĄņØä ļ│┤ņśĆĻ│Ā, Ļ░ÖņØĆ ņŗ£ņĀÉņŚÉ ļæÉ ĻĄ░ Ļ░ä ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦ĆļŖö ņĢŖņĢśļŗż(Table 3).
ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö IĻĄ░ņŚÉņä£ ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1Ļ░£ņøö, ņłśņłĀ Ēøä 3Ļ░£ņøö, ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉ 413.20 ┬▒ 111.40 ╬╝m, 380.01 ┬▒ 101.61 ╬╝m, 368.12 ┬▒ 130.54 ╬╝m, 375.53 ┬▒ 103.28 ╬╝mļĪ£ ņĀÉņ░© ļæÉĻ╗śĻ░Ć ņ¢ćņĢäņ¦ĆļŖö ļ¬©ņŖĄņØä ļ│┤ņśĆĻ│Ā, IIĻĄ░ņŚÉņä£ļÅä ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1Ļ░£ņøö, ņłśņłĀ Ēøä 3Ļ░£ņøö, ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉ 423.32 ┬▒ 123.84 ╬╝m, 389.01 ┬▒ 110.76 ╬╝m, 382.07 ┬▒ 108.55 ╬╝m, 381.88 ┬▒ 116.43 ╬╝mļĪ£ ņłśņłĀ Ēøä ņŗ£Ļ░äņØ┤ ņ¦Ćļé©ņŚÉ ļö░ļØ╝ ļæÉĻ╗śĻ░Ć ņ¢ćĻ▓ī ņĖĪņĀĢļÉśņŚłļŗż. ņłśņłĀ ņĀäĒøä ļ¬©ļōĀ ņŗ£ņĀÉņŚÉņä£ ļō£ļŻ©ņĀĀĻĄ░ņŚÉņä£ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö ņ¢ćĻ▓ī ņĖĪņĀĢļÉśņŚłņ£╝ļéś, ņłśņłĀ Ēøä 1Ļ░£ņøö, 3Ļ░£ņøö, 6Ļ░£ņøöņŚÉņä£ņØś ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļ¤ēņØś ļ╣äĻĄÉņŚÉņä£ļŖö ļæÉ ĻĄ░ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż(Table 4).
IĻĄ░ņŚÉņä£ ļō£ļŻ©ņĀĀ Ēü¼ĻĖ░ļ│ä ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ╣äĻĄÉņŚÉņä£ ņ×æņØĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀ(Ēü¼ĻĖ░ <65 ╬╝m)ĻĄ░Ļ│╝ ņżæĻ░ä Ēü¼ĻĖ░ ņØ┤ņāü ļō£ļŻ©ņĀĀ(Ēü¼ĻĖ░ >65 ╬╝m)ĻĄ░ ļ¬©ļæÉ ņłśņłĀ Ēøä ļæÉĻ╗śĻ░Ć Ļ░ÉņåīĒĢśļŖö ņ¢æņāüņ£╝ļĪ£ ļ│┤ņśĆĻ│Ā, ņłśņłĀ Ēøä ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░Ļ░Ć ņ×æņØĆ ĻĄ░ņŚÉņä£ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ļŹö ņ¢ćĻ▓ī ņĖĪņĀĢļÉśņŚłņ£╝ļéś ņłśņłĀ Ēøä 1Ļ░£ņøö, 3Ļ░£ņøö, 6Ļ░£ņøöņŚÉņä£ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļ¤ēņŚÉņä£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż(Table 5).
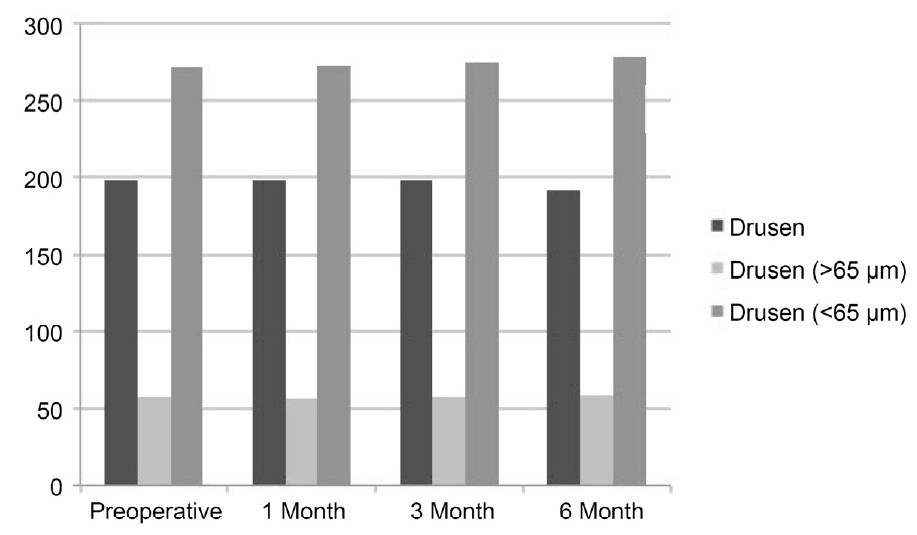
ņłśņłĀ ņĀä ļō£ļŻ©ņĀĀņØś ĒÅēĻĘĀ Ēü¼ĻĖ░ļŖö 198.23 ┬▒ 27.34 ╬╝mņśĆĻ│Ā, ņłśņłĀ Ēøä 1Ļ░£ņøö, 3Ļ░£ņøö, 6Ļ░£ņøö ļĢī 198.02 ┬▒ 17.22 ╬╝m, 198.13 ┬▒ 30.33 ╬╝m, 192.23 ┬▒ 26.12 ╬╝mļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŗż. 65 ╬╝m ņØ┤ĒĢś ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ļŖö ņłśņłĀ ņĀä 57.39 ┬▒ 11.23 ╬╝m, ņłśņłĀ Ēøä 1Ļ░£ņøö, 3Ļ░£ņøö, 6Ļ░£ņøö ļĢī 57.09 ┬▒ 18.76 ╬╝m, 58.22 ┬▒ 10.72 ╬╝m, 59.13 ┬▒ 9.61 ╬╝mņśĆĻ│Ā, 65 ╬╝m ņ┤łĻ│╝ ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ļŖö ņłśņłĀ ņĀä 272.16 ┬▒ 30.10 ╬╝m, ņłśņłĀ 1Ļ░£ņøö, 3Ļ░£ņøö, 6Ļ░£ņøö ļĢī 272.76 ┬▒ 29.73 ╬╝m, 275.59 ┬▒ 25.59 ╬╝m, 278.00 ┬▒ 27.18 ╬╝mļĪ£ Ļ┤Ćņ░░ļÉśņŚłļŖöļŹ░ ļ¬©ļōĀ Ļ▓ĮņÜ░ņŚÉņä£ ņłśņłĀ ņĀä, ņłśņłĀ 6Ļ░£ņøöņØś Ēü¼ĻĖ░ ļ╣äĻĄÉņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż(Fig. 2).
IĻĄ░ņŚÉņä£ ĒÖ®ļ░śņĀäļ¦ēĻ│╝ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēļé┤ ļéŁņóģņØ┤ 8ņĢłņŚÉņä£ Ļ┤Ćņ░░ļÉśņŚłļŖöļŹ░, ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1Ļ░£ņøöņŚÉņä£ ļ¦Øļ¦ēļé┤ ļéŁņóģņØ┤ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņØĆ 12ņĢłĻ│╝ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ļ╣äĻĄÉņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ņŗ£ļĀźņØ┤ ļé«ņĢśņ£╝ļéś ņłśņłĀ Ēøä 3Ļ░£ņøö, 6Ļ░£ņøöĻ╣īņ¦Ć ņĀÉņ░© ĒśĖņĀäļÉśņ¢┤ ļæÉ ĻĄ░ Ļ░ä ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(Table 6). IĻĄ░ņŚÉņä£ ņłśņłĀ ņĀä ņŗ£ņäĖĒżņłśņÜ®ņ▓┤ ļŗ©ņĀłņØ┤ 7ņĢłņŚÉņä£ Ļ┤Ćņ░░ļÉśņŚłĻ│Ā, ņŗ£ņäĖĒżņłśņÜ®ņ▓┤ ļŗ©ņĀłņØ┤ ņŚåņŚłļŹś 13ņĢłĻ│╝ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ļ╣äĻĄÉņŚÉņä£ ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1Ļ░£ņøö, 3Ļ░£ņøöĻ╣īņ¦Ć ņŗ£ļĀźņØ┤ ļé«ņĢśņ£╝ļéś, ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉļŖö ĒśĖņĀäļÉśņ¢┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņŗ£ļĀź ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(Table 6).
ļ│Ė ņŚ░ĻĄ¼ļŖö ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņ▓┤ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀ ņØ┤Ēøä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļź╝ ņĖĪņĀĢ, ļ╣äĻĄÉĒĢśĻ│Ā, ļśÉĒĢ£ ļō£ļŻ©ņĀĀĻĄ░ņŚÉņä£ ņĄ£ļīĆĒü¼ĻĖ░ ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ļ│äļĪ£ ĻĘĖ Ļ▓░Ļ│╝ļź╝ ļ╣äĻĄÉĒĢ£ ņŚ░ĻĄ¼ņØ┤ļŗż. ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņłśņłĀ ņØ┤Ēøä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś Ļ▓░Ļ│╝ļŖö ņŚ░ĻĄ¼ņŚÉ ļö░ļØ╝ ļŗżņ¢æĒĢśĻ▓ī ļéśĒāĆļé£ļŗż[4,6,8]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļō£ļŻ©ņĀĀņØś ņ£Āļ¼┤ņÖĆ ņāüĻ┤ĆņŚåņØ┤ ļ¬©ļōĀ ĻĄ░ņŚÉņä£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ ņłśņłĀ Ēøä 6Ļ░£ņøöĻ╣īņ¦Ć ĒśĖņĀäļÉśļŖö ļ¬©ņŖĄņØä ļ│┤ņśĆņ£╝ļ®░, ĒĢ©Ļ╗ś ņĖĪņĀĢļÉ£ ĒÖ®ļ░śņżæņŗ¼ļæÉĻ╗ś ņŚŁņŗ£ ņłśņłĀ Ēøä ņĀÉņ░© ĒśĖņĀäļÉśļŖö ļ¬©ņŖĄņØä ļ│┤ņśĆĻ│Ā, ņØ┤ļĢī ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ĒśĖņĀäĻ│╝ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś Ļ┤ĆĻ│äļź╝ ņäżļ¬ģĒĢśļŖö ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņÖĆ ņØ╝ņ╣śĒĢśņśĆļŗż[4,9-11]. ļō£ļŻ©ņĀĀņØ┤ ņĪ┤ņ×¼ĒĢśļŖö Ļ▓ĮņÜ░ ļ¦Øļ¦ēņāēņåīņāüĒö╝ņĖĄĻ│╝ ņÖĖĒĢĄņĖĄņØś ļæÉĻ╗śĻ░Ć Ļ░ÉņåīĒĢśņŚ¼ ļō£ļŻ©ņĀĀņØ┤ ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖļŖö ņĀĢņāü ļ¦Øļ¦ēĻ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć Ļ░ÉņåīĒĢśĻ│Ā, ļō£ļŻ©ņĀĀņØś ļåÆņØ┤, Ēü¼ĻĖ░ņÖĆ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņÖĆ ņŚ░Ļ┤ĆņØ┤ ņ׳ļŗżļŖö ļ│┤Ļ│ĀņÖĆ Ļ░ÖņØ┤[12] ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļÅä ļō£ļŻ©ņĀĀņØ┤ ņĪ┤ņ×¼ĒĢśļŖö ĻĄ░ņØ┤ ņłśņłĀ ņĀäļČĆĒä░ ņłśņłĀ Ēøä 6Ļ░£ņøöĻ╣īņ¦Ć ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ņ¢ćĻ▓ī ņĖĪņĀĢļÉśņŚłļŗż.
IĻĄ░ņŚÉņä£ ļō£ļŻ©ņĀĀ Ēü¼ĻĖ░ļ│ä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ļ╣äĻĄÉņŚÉņä£ļŖö ļ¬©ļōĀ ņŗ£ņĀÉņŚÉņä£ ĒåĄĻ│äņĀü ņ£ĀņØśņä▒ņØä ļ│┤ņØ┤ņ¦ĆļŖö ņĢŖņĢśņ£╝ļéś ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ╣äĻĄÉņŚÉņä£ļŖö ņłśņłĀ 1, 3, 6Ļ░£ņøöņŚÉņä£ ņ×æņØĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀņŚÉņä£ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ņ¢ćĻ▓ī ņĖĪņĀĢļÉśļŖö ļ¬©ņŖĄņØ┤ ļ│┤ņśĆļŗż. ĒĢśņ¦Ćļ¦ī ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļ¤ēņŚÉņä£ļŖö ļæÉ ĻĄ░ņŚÉņä£ ĒåĄĻ│äņĀüņØĖ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśĻ│Ā, ļīĆņāüņĢłņØś ņłśĻ░Ć ņ×æņĢä ņ×æņØĆ Ēü¼ĻĖ░ ļō£ļŻ©ņĀĀĻĄ░ņŚÉņä£ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ņ¢ćļŗżĻ│Ā ņØ╝ļ░śĒÖöņŗ£ĒéżĻĖ░ņŚÉ ņĀ£ĒĢ£ņĀÉņØ┤ ņ׳ļŗż. ņØ╝ļ░śņĀüņ£╝ļĪ£ ļō£ļŻ©ņĀĀņØĆ ņŗ£ņäĖĒż ļśÉļŖö ļ¦Øļ¦ēņāēņåīņāüĒö╝ņØś ņ£äņČĢņØä ņ£ĀļÅäĒĢ©ņ£╝ļĪ£ņŹ© ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ņ¢ćĻ▓ī ņĖĪņĀĢļÉ£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳Ļ│Ā[13], ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļŖö ļō£ļŻ©ņĀĀņØś ļäłļ╣äļ│┤ļŗż ļō£ļŻ©ņĀĀņØś ļåÆņØ┤ņŚÉ ņśüĒ¢źņØä ļŹö ļ¦ÄņØ┤ ļ░øļŖöļŗżļŖö ņŚ░ĻĄ¼ļÅä ņ׳ļŗż[12]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö OCTņŚÉņä£ņØś ņłśĒÅē ļ░®Ē¢źņØś cutņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļō£ļŻ©ņĀĀņØś ņĄ£ļīĆĒÅēļ®┤ Ēü¼ĻĖ░ļ¦īņØä ņĖĪņĀĢĒĢśņŚ¼ ļ╣äĻĄÉĒĢśņśĆĻĖ░ ļĢīļ¼ĖņŚÉ ļō£ļŻ©ņĀĀņØś ļåÆņØ┤ņÖĆ ĒĢ©Ļ╗ś ņĖĪņĀĢĒĢ£ ņŚ░ĻĄ¼ņÖĆ ļ╣äĻĄÉĒĢśņŚ¼ ļŗżļźĖ Ļ▓░Ļ│╝Ļ░Ć ļÅäņČ£ļÉśņŚłņØä Ļ░ĆļŖźņä▒ļÅä ņ׳ļŗż. ņČöĒøä ļīĆņāüņĢłņØś ņłśļź╝ ļŖśļĀż ļō£ļŻ©ņĀĀņØś ļåÆņØ┤ņÖĆ ĒĢ©Ļ╗ś ņĖĪņĀĢĒĢśņŚ¼ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņÖĆņØś Ļ┤ĆĻ│äļź╝ ĒīīņĢģĒĢśļŖö ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśĻ▓Āļŗż.
ņ▓śņØī ļō£ļŻ©ņĀĀĻ│╝ ļ¦Øļ¦ēņĀäļ¦ēņØ┤ Ļ┤Ćņ░░ļÉ£ 2ņĢłņŚÉņä£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæ ņŖĄņä▒ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśņŚ¼ ņ£Āļ”¼ņ▓┤Ļ░Ģļé┤ ĒĢŁļé┤Ēö╝ņäĖĒżņØĖņ×ÉņŻ╝ņ×ģņłĀļĪ£ ņ╣śļŻīĒĢśņśĆņØīņØä ļ░£Ļ▓¼ĒĢśņŚ¼ ļČäņäØ Ļ│╝ņĀĢņŚÉņä£ 2ņĢłņØĆ ņĀ£ņÖĖņŗ£ĒéżĻ│Ā ņāłļĪ£ņÜ┤ ļīĆņāüņØä 2ņĢł ņČöĻ░ĆĒĢśņśĆļŗż. Obeid et al [3]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö 25ņĢł ņżæ 4ņĢłņŚÉņä£ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæ ņŖĄņä▒ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ¦äĒ¢ēņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņČöĒøä ļō£ļŻ©ņĀĀņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀ ņØ┤Ēøä ņŖĄņä▒ĒÖ®ļ░śļ│Ćņä▒ņØ┤ ļ░£ņāØĒĢśļŖö Ļ▓ĮņÜ░ņŚÉ ļīĆĒĢ£ ņŗ¼ļÅä ņ׳ļŖö ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśĻ▓Āļŗż.
IĻĄ░ņŚÉņä£ ņłśņłĀ ņĀä ļō£ļŻ©ņĀĀĻ│╝ ĒĢ©Ļ╗ś ļ¦Øļ¦ēļé┤ ļéŁņóģņØ┤ ņĪ┤ņ×¼ĒĢ£ ņĢłņØĆ 8ņĢłņ£╝ļĪ£ ņłśņłĀ 1Ļ░£ņøö ĒøäĻ╣īņ¦ĆļŖö ļ¦Øļ¦ēļé┤ ļéŁņóģņØ┤ ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖņØĆ 12ņĢłļ│┤ļŗż ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØ┤ ļéśļ╣┤ņ¦Ćļ¦ī ņłśņłĀ Ēøä 3Ļ░£ņøö, 6Ļ░£ņøöņŚÉļŖö ĒśĖņĀäņØä ļ│┤ņśĆĻ│Ā, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ĒśĖņĀä ņĀĢļÅä ņŚŁņŗ£ ļŹö Ēü¼Ļ▓ī Ļ┤Ćņ░░ļÉśņŚłļŗż. ļ¦īņä▒ņĀüņØĖ ļ¦Øļ¦ēļČĆņóģņ£╝ļĪ£ ņØĖĒĢ£ ļ╣äĻ░ĆņŚŁņĀüņØĖ ņäĖĒż ņåÉņāüņØ┤ ņŚåļŗżļ®┤ ļ¦Øļ¦ēņĀäļ¦ēņØś ņĀ£Ļ▒░ļź╝ ĒåĄĒĢ┤ ļ¦Øļ¦ēļé┤ ļéŁņóģņØś ņłśļČä ĒØĪņłśĻ░Ć ņØ┤ļŻ©ņ¢┤ņĀĖ ņŗ£ļĀźĻ░£ņäĀņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦äļŗżĻ│Ā ņäżļ¬ģĒĢśĻ│Ā ņ׳ņ£╝ļ®░[14], ņØ┤ņĀä ļŗżļźĖ ņŚ░ĻĄ¼ņØś Ļ▓░Ļ│╝ņÖĆ Ļ░ÖņĢśļŗż[3,15,16].
ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØĆ ļ»ĖĒåĀņĮśļō£ļ”¼ņĢäņØś ļ░Ćņ¦æ ņĪ┤ņ×¼ ļČĆņ£äļĪ£ ņŗ£ļĀźņśłĒøäņŚÉ ņżæņÜöĒĢ£ ņŚŁĒĢĀņØä ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳Ļ│Ā, ļ¦Øļ¦ēņĀäļ¦ēņØ┤ ļÅÖļ░śļÉ£ Ļ▒┤ņä▒ĒÖ®ļ░śļ│Ćņä▒ ĒÖśņ×ÉņŚÉņä£ ņ£Āļ”¼ņ▓┤ņĀłņĀ£ņłĀ ļ░Å ļ¦ēņĀ£Ļ▒░ņłĀ ņŗ£Ē¢ē ņĀä Ļ┤æņłśņÜ®ņ▓┤ ļé┤ņÖĖņĖĄĻ▓ĮĻ│äļČĆņØś ņś©ņĀäņä▒ņØ┤ ņŗ£ļĀź Ļ▓░Ļ│╝ņŚÉ ņśüĒ¢źņØä ņżĆļŗżļŖö ļ│┤Ļ│ĀĻ░Ć ņ׳ņŚłļŗż[4]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ IĻĄ░ņŚÉņä£ ļō£ļŻ©ņĀĀņØś ņĪ┤ņ×¼ņÖĆ ĒĢ©Ļ╗ś ļ╣øņłśņÜ®ņ▓┤ņĖĄ ļ░Å ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņåÉņāüņØ┤ Ļ┤Ćņ░░ļÉśņŚłņØä ļĢī ņåÉņāüņØ┤ ņŚåļŹś ņĢłĻ│╝ ļ╣äĻĄÉĒĢśņŚ¼ ņłśņłĀ ņĀä, ņłśņłĀ Ēøä 1, 3Ļ░£ņøöņŚÉņä£ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØ┤ ļé«Ļ▓ī ņĖĪņĀĢļÉśņŚłĻ│Ā, ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉņä£ļŖö ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņŚÉ ĒåĄĻ│äņĀüņØĖ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż. Obeid et al [3]ņØś ņŚ░ĻĄ¼ņŚÉņä£ļŖö ņłśņłĀ ņĀä ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņåÉņāüņØ┤ ņŚåņŚłļŹś Ļ▓ĮņÜ░ ņłśņłĀ Ēøä 6Ļ░£ņøöņŚÉ ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäņØä ļ│┤ņśĆņ£╝ļéś ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņåÉņāüņØ┤ ņ׳ņŚłļŹś Ļ▓ĮņÜ░ņŚÉņä£ļŖö ņŗ£ļĀźĒśĖņĀäņØ┤ ņŚåņŚłņ£╝ļ®░ ņłśņłĀ 6Ļ░£ņøö ĒøäņŚÉņä£ 21.4%ļ¦ī ņåÉņāüņØ┤ ĒÜīļ│ĄļÉ£ ļ¬©ņŖĄņØä ļ│┤ņśĆļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņåÉņāüņØ┤ ņ׳ņŚłļŹś Ļ▓ĮņÜ░ņŚÉļÅä ņłśņłĀ 6Ļ░£ņøö ĒøäņŚÉņä£ ņ£ĀņØśĒĢ£ ņŗ£ļĀźĒśĖņĀäņØä ļ│┤ņśĆļŖöļŹ░ ņØ┤ļŖö ņåÉņāüņØś ņĀĢļÅäĻ░Ć ņĀüņŚłĻ▒░ļéś, ņåÉņāüņØś ņ£äņ╣śĻ░Ć ņżæņŗ¼ļČĆļź╝ ļ▓Śņ¢┤ļé¼ņØä Ļ░ĆļŖźņä▒ļÅä ņāØĻ░üĒĢ┤ ļ│╝ ņłś ņ׳ņ¢┤ ņČöĒøä ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņ£äņ╣śļź╝ Ļ│ĀļĀżĒĢ£ ņŚ░ĻĄ¼ļÅä ĒĢ©Ļ╗ś ĒĢäņÜöĒĢśĻ▓Āļŗż.
ļŗżļ¦ī ņØ┤ļ▓ł ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ņŹ© ĒÖśņ×ÉĻĄ░ ņäĀĒāØņŚÉ ņ׳ņ¢┤ņä£ ĒÄĖĻ▓¼ņØ┤ Ļ░£ņ×ģļÉśņŚłņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ņ£╝ļ®░, ņ£äņŚÉņä£ ņ¢ĖĻĖēĒĢ£ ļ░öņÖĆ Ļ░ÖņØ┤ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ ņżæ ņŖĄņä▒ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ¦äĒ¢ēĒĢ£ ņĢłņØĆ ņĀ£ņÖĖļÉśņ¢┤ ņČöĒøä Ļ▒┤ņä▒ĒÖ®ļ░śļ│Ćņä▒ņØ┤ ļÅÖļ░śļÉ£ ļ¦Øļ¦ēņĀäļ¦ē ĒÖśņ×ÉņŚÉņä£ ņłśņłĀ Ēøä ņŖĄņä▒ĒÖ®ļ░śļ│Ćņä▒ņ£╝ļĪ£ ņ¦äĒ¢ēĒĢśļŖö Ļ▓ĮĻ│╝ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśĻ▓Āļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņłśņłĀ ņĀä ļ¦Øļ¦ēļé┤ ļéŁņóģĻ│╝ ļ╣øņłśņÜ®ņ▓┤ņĖĄ ļ░Å ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņåÉņāüņØ┤ Ļ┤Ćņ░░ļÉ£ Ļ▓ĮņÜ░ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźļ¦īņØä ļ╣äĻĄÉĒĢśņśĆļŖöļŹ░ ņØ┤ļĢī ļÅÖļ░śļÉĀ ņłś ņ׳ļŖö ļ│Ćņŗ£ņ”ØņØś ĒśĖņĀä ņ¢æņāüĻ│╝ ĒĢ©Ļ╗ś ņןĻĖ░ņĀüņØĖ Ļ▓ĮĻ│╝ Ļ┤Ćņ░░ņØä ĒåĄĒĢ£ ņŚ░ĻĄ¼ ļ│┤Ļ│Ā ļśÉĒĢ£ ĒĢäņÜöĒĢĀ Ļ▓āņ£╝ļĪ£ ĒīÉļŗ©ļÉ£ļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö ļ¦Øļ¦ēņĀäļ¦ē ņłĀ Ēøä ļō£ļŻ©ņĀĀņØś ņ£Āļ¼┤ņÖĆ Ēü¼ĻĖ░ņŚÉ ļö░ļźĖ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śļź╝ ļ╣äĻĄÉĒĢ£ Ļ▓āņ£╝ļĪ£, ļō£ļŻ©ņĀĀņØ┤ ņĪ┤ņ×¼ĒĢśļŖö ĻĄ░ņŚÉņä£ ņĪ┤ņ×¼ĒĢśņ¦Ć ņĢŖļŖö ĻĄ░ļ│┤ļŗż ņłśņłĀ 6Ļ░£ņøö Ēøä ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØ┤ ļé«Ļ▓ī ņĖĪņĀĢļÉśņŚłņ£╝ļ®░, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śĻ░Ć ņ¢ćĻ▓ī ņĖĪņĀĢļÉśņŚłļŗż. ņØ┤ļ▓ł ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļō£ļŻ©ņĀĀ ņé¼ņØ┤ņ”ł ļČäļźśņŚÉņä£ Age-Related Eye Disease Study category 1 (drusen size <65 ╬╝m)Ļ│╝ category 2 ņØ┤ņāü ĻĄ░(drusen size >65 ╬╝m)ņ£╝ļĪ£ ļéśļłäņ¢┤ ļ╣äĻĄÉĒĢśņśĆĻ│Ā ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ ļ│ĆĒÖö, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź, ņżæņŗ¼ĒÖ®ļ░śļæÉĻ╗śņØś ļ│ĆĒÖöļ¤ēņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż. ļō£ļŻ©ņĀĀņØś Ēü¼ĻĖ░ļź╝ AREDS categoryļ│äļĪ£ ĻĄ¼ļČäĒĢśņŚ¼ ļ╣äĻĄÉĒĢ£ ņŚ░ĻĄ¼Ļ░Ć ņŚåņ¢┤ ņČöĒøäņŚÉ ņØ┤ļź╝ ņØ┤ņÜ®ĒĢ£ ņŚ░ĻĄ¼ļÅä ĒĢäņÜöĒĢśĻ▓Āļŗż. ņłśņłĀ ņĀä ļō£ļŻ©ņĀĀ ņĪ┤ņ×¼ĻĄ░ņŚÉņä£ ļ¦Øļ¦ēļé┤ ļéŁņóģ, ļ╣øņłśņÜ®ņ▓┤ĒāĆņøÉņ▓┤ĻĄ¼ņŚŁņØś ņåÉņāüņØ┤ Ļ┤Ćņ░░ļÉśļŖö Ļ▓ĮņÜ░ ņłśņłĀ Ēøä ņŗ£ļĀźĒśĖņĀäņØś ņĀĢļÅäĻ░Ć ņĀüņ¢┤ ņłśņłĀ ņĀä ņØ┤ļōżņØś ņĪ┤ņ×¼Ļ░Ć ļ¦Øļ¦ēņĀäļ¦ēņłśņłĀ ņśłĒøäņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣Ā ņłś ņ׳ņØīņØä ņĢī ņłś ņ׳ņŚłļŗż.
Figure.┬Ā1.
Fundus photos and optical coherence tomography images of drusen with inner retinal cyst and ellipsoid zone disruption. A circle in left bottom image shows inner retinal cyst and a circle in right bottom image shows drusen with ellipsoid zone disruption.

Figure.┬Ā2.
Pattern of drusen size at preoperative and in the postoperative period, in group 1. There were no significant changes in groups of average largest drusen, drusen size <65 ╬╝m, and drusen size >65 ╬╝m during all periods.
Table┬Ā1.
Baseline characteristics
| Characteristic | Group 1 (n = 20) | Group 2 (n = 25) | p-value* |
|---|---|---|---|
| Age (years) | 68.6 | 67.2 | - |
| Sex (male:female) | 6:14 | 10:15 | - |
| Phacovitrectomy | 16 (80) | 21 (84) | - |
| Preoperative | |||
| ŌĆāBCVA | 0.263 ┬▒ 0.04 | 0.279 ┬▒ 0.0.03 | 0.26 |
| ŌĆāŌĆāDrusen <65 ╬╝m (n = 8) | 0.241 ┬▒ 0.09 | ||
| ŌĆāŌĆāDrusen >65 ╬╝m (n = 12) | 0.272 ┬▒ 0.10 | ||
| ŌĆāCFT (╬╝m) | 413.00 ┬▒ 37.73 | 423.32 ┬▒ 33.84 | 0.28 |
| ŌĆāŌĆāDrusen <65 ╬╝m (n = 8) | 411.68 ┬▒ 23.99 | ||
| ŌĆāŌĆāDrusen >65 ╬╝m (n = 12) | 413.85 ┬▒ 38.72 |
Table┬Ā2.
Pattern of BCVA (logMAR) at preoperative and in the postoperative period, in both groups
| Group | Preoperative | 1 month | 3 month | 6 month |
|---|---|---|---|---|
| 1 | 0.263 ┬▒ 0.04 | 0.244 ┬▒ 0.03 | 0.172 ┬▒ 0.05 | 0.180 ┬▒ 0.30 |
| 2 | 0.279 ┬▒ 0.03 | 0.259 ┬▒ 0.13 | 0.183 ┬▒ 0.08 | 0.092 ┬▒ 0.15 |
| p-value* | 0.132 | 0.095 | 0.076 | 0.034 |
Table┬Ā3.
Pattern of BCVA (logMAR) at preoperative and in the postoperative period, in both subgroups (according to drusen size)
| Group 1 | Preoperative | 1 month | 3 month | 6 month |
|---|---|---|---|---|
| Drusen <65 ╬╝m | 0.241 ┬▒ 0.09 | 0.222 ┬▒ 0.21 | 0.165 ┬▒ 0.40 | 0.170 ┬▒ 0.17 |
| Drusen >65 ╬╝m | 0.272 ┬▒ 0.10 | 0.244 ┬▒ 0.05 | 0.172 ┬▒ 0.06 | 0.181 ┬▒ 0.02 |
| p-value* | 0.183 | 0.122 | 0.196 | 0.098 |
Table┬Ā4.
Mean change of central foveal thickness (╬╝m) in postoperative period, in both groups
| Group | Baseline | 1 month | 3 month | 6 month |
|---|---|---|---|---|
| 1 | 413.00 ┬▒ 111.40 | -32.80 ┬▒ 13.22 | -44.89 ┬▒ 18.54 | -41.47 ┬▒ 17.76 |
| 2 | 423.32 ┬▒ 12.82 | -34.23 ┬▒ 11.67 | -41.25 ┬▒ 10.54 | -42.44 ┬▒ 14.23 |
| p-value* | - | 0.232 | 0.196 | 0.211 |
Table┬Ā5.
Mean change of central foveal thickness (╬╝m) in postoperative period, in both subgroups
| Group 1 | Preoperative | 1 month | 3 month | 6 month |
|---|---|---|---|---|
| Drusen <65 ╬╝m | 411.68 ┬▒ 23.99 | -38.92 ┬▒ 12.84 | -50.15 ┬▒ 14.26 | -47.48 ┬▒ 12.38 |
| Drusen >65 ╬╝m | 413.85 ┬▒ 38.72 | -31.82 ┬▒ 12.26 | -42.84 ┬▒ 15.10 | -41.88 ┬▒ 16.05 |
| p-value* | 0.176 | 0.095 | 0.082 | 0.075 |
Table┬Ā6.
Pattern of BCVA (logMAR) at preoperative and in the postoperative period, in both subgroups
| Group 1 | Preoperative | 1 month | 3 month | 6 month |
|---|---|---|---|---|
| IRC (-) (n = 12) | 0.261 ┬▒ 0.20 | 0.237 ┬▒ 0.13 | 0.175 ┬▒ 0.09 | 0.112 ┬▒ 0.08 |
| IRC (+) (n = 8) | 0.724 ┬▒ 0.29 | 0.292 ┬▒ 0.08 | 0.154 ┬▒ 0.15 | 0.091 ┬▒ 0.03 |
| p-value* | 0.01 | 0.045 | 0.086 | 0.198 |
| EZ disruption (-) (n = 13) | 0.259 ┬▒ 0.15 | 0.234 ┬▒ 0.12 | 0.111 ┬▒ 0.08 | 0.094 ┬▒ 0.09 |
| EZ disruption (+) (n = 7) | 0.312 ┬▒ 0.10 | 0.273 ┬▒ 0.16 | 0.152 ┬▒ 0.11 | 0.101 ┬▒ 0.10 |
| p-value* | 0.032 | 0.021 | 0.020 | 0.218 |
REFERENCES
1) Cheung N, Tan SP, Lee SY, et al. Prevalence and risk factors for epiretinal membrane: the Singapore Epidemiology of Eye Disease study. Br J Ophthalmol 2017;101:371-6.


2) Wong WL, Su X, Li X, et al. Global prevalence of age-related macular degeneration and disease burden projection for 2020 and 2040: a systematic review and meta-analysis. Lancet Glob Health 2014;2:e106-16.


3) Obeid A, Ali FS, Deaner JD, et al. Outcomes of pars plana vitrectomy for epiretinal membrane in eyes with coexisting dry age-related macular degeneration. Ophthalmol Retina 2018;2:765-70.


4) Lee EK, Lee SY, Yu HG. Epiretinal membrane in nonexudative age-related macular degeneration: anatomical features, visual outcomes and prognostic factors. Retina 2016;36:1557-65.


5) Lehmann F, Jenisch T, Helbig H, Gamulescu MA. Drusen characteristics after internal limiting membrane peeling. Ophthalmologe 2015;112:424-8.



6) Mason JO 3rd, Patel SA. Efficacy of vitrectomy and epiretinal membrane peeling in eyes with dry age-related macular degeneration. Clin Ophthalmol 2015;9:1999-2003.



7) Bang JW, Chae SH, Lee MS, et al. Comparison of choroidal thickness in epiretinal membrane according to cystoid macular edema after vitrectomy. J Retin 2019;4:63-8.


8) Roller AB, Mahajan VB, Boldt HC, et al. Effects of vitrectomy on age-related macular degeneration. Ophthalmology 2010;117:1381-6.


9) Shimozono M, Oishi A, Hata M, et al. The significance of cone outer segment tips as a prognostic factor in epiretinal membrane surgery. Am J Ophthalmol 2012 153:698-704. e1.


10) Suh MH, Seo JM, Park KH, Yu HG. Associations between macular findings by optical coherence tomography and visual outcomes after epiretinal membrane removal. Am J Ophthalmol 2009 147:473-80. e3.


11) Wilkins JR, Puliafito CA, Hee MR, et al. Characterization of epiretinal membranes using optical coherence tomography. Ophthalmology 1996;103:2142-51.


12) Rogala J, Zangerl B, Assaad N, et al. In vivo quantification of retinal changes associated with drusen in age-related macular degeneration. Invest Ophthalmol Vis Sci 2015;56:1689-700.


13) Mandi─ć K, Vukojevi─ć N, Juki─ć T, et al. Changes of drusen number and central retinal thickness in age-related macular degeneration patients over two years. Acta Clin Croat 2016;55:354-9.


14) Guex-Crosier Y. The pathogenesis and clinical presentation of macular edema in inflammatory diseases. Doc Ophthalmol 1999;97:297-309.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 3,297 View
- 117 Download
- Related articles
-
Intraoperative Foveal Traction in Patients with Epiretinal Membrane.2018 August;59(8)
Reproliferation of Idiopathic Epiretinal Membrane after Spontaneous Separation.2016 April;57(4)
Spontaneous Separation of Idiopathic Epiretinal Membrane in an Elderly Patient.2014 March;55(3)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



