 |
 |
| J Korean Ophthalmol Soc > Volume 61(8); 2020 > Article |
|
국문초록
목적
눈물길 폐쇄 환자에서 코경유눈물주머니코안연결술을 시행하여 해부학적인 성공은 달성했지만 지속적인 눈물흘림을 호소하여 실리콘관을 삽입한 환자들을 대상으로 한 결과를 분석하고자 한다.
대상과 방법
2006년 12월부터 2018년 4월까지 본원에서 코경유눈물주머니코안연결술을 받고 해부학적인 눈물길 개통은 확보하였으나, 기능적으로 여전히 눈물흘림을 호소하였던 23명(37안)의 환자들을 대상으로 이차적으로 실리콘관을 삽입하고 그 결과를 후향적으로 조사하였다.
ABSTRACT
Purpose
To analyze the results of secondary silicone tube insertion in patients exhibiting persistent epiphora despite acquiring anatomical patency after primary endonasal dacryocystorhinostomy.
Methods
We conducted a retrospective review of 23 patients (37 eyes) seen at our department from December 2006 to April 2018 for primary endonasal dacryocystorhinostomy. These patients exhibited anatomical patency but experienced persistent epiphora, requiring secondary silicone tube re-insertion.
Results
The average age at reintubation with a silicone tube was 59.8 years, and the average follow-up was 14.8 months. The interval between the primary endonasal dacryocystorhinostomy and secondary silicone tube re-insertion was approximately 24.5 months. The silicone tube re-insertion, was successful for 33 of 37 eyes with four eyes exhibiting partial improvement. Thus, there were no failed outcomes based on subjective symptoms.
코경유눈물주머니코안연결술은 코내시경을 이용하여 눈물주머니와 코 안 사이에 골공을 만드는 수술 방법이다. 원발코눈물관막힘 환자에서 널리 시행되고 있는 수술 방법으로서 최근 전통적인 수술 방법인 피부경유눈물주머니코안연결술과 비교하여 안전성과 수술 성공률이 뒤떨어지지 않는다고 알려져 있다[1 코경유눈물주머니코안연결술은 피부경유눈물주머니코안연결술과 비교하였을 때, 피부 흉터가 남지 않고 비강내 구조적인 문제를 함께 교정할 수 있으며, 수술 시간이 짧고 내안각 인대 주변과 눈둘레근의 손상이 없다는 장점이 있다[2-4]. 수술 성공률은 80-95%로 피부경유눈물주머니코안연결술과 비슷한 정도로 보고되고 있다[5]. 수술 실패의 대부분의 원인은 육아종 발생이나 수술 부위의 협착 및 유착 등의 구조적인 문제이다. 하지만 수술 후 눈물길의 해부학적 문제가 없고, 눈꺼풀 위치 이상이나 안구표면의 문제 등 눈물흘림을 유발할 수 있는 다른 요인이 없음에도 불구하고 지속적인 눈물흘림을 호소하는 환자들이 있다. 이렇게 증상만 지속되는 경우 ‘기능적 실패(‘functional failure)’라고 정의한다[6,7]. 일차 코경유눈물주머니코안 연결술 후 기능적 실패율은 1.7-4.6%로 보고된 바 있다[8,9]. 기능적 실패에 대하여 아직 정립된 해결 방안이 있는 것은 아니지만 몇 가지 연구 결과에서는 이차 실리콘관 삽입이 효과적일 수 있음을 보고하였다[10,11]. 하지만 코경유눈물주머니코안연결술 후 발생한 기능적 실패 환자에서 실리콘관삽입술의 장기적 효과에 대해서는 아직 연구된 바가 없다. 이에 본 연구에서는 해부학적으로 성공적인 코경유눈물주 머니코안연결술 후 발생한 기능적 실패에서 실리콘관삽입술의 유효성과 안전성 및 장기간 예후를 평가하고자 하였다.
2006년 12월부터 2018년 8월까지 본원에서 눈물흘림에 대하여 일차적으로 코경유눈물주머니코안연결술을 시행받은 18세 이상의 환자들을 대상으로 일차 수술 후 누관 관류에서는 정상 소견을 보였으나, 지속적으로 눈물흘림을 호소하는 환자 23명을 대상으로 후향적 연구를 시행하였다. 헬싱키선언에 입각한 가톨릭대학교 연구윤리심의위원회(Institutional Review Board, IRB)의 승인(승인 번호: KC20RISI0352) 을 받아 진행되었다.
코경유눈물주머니코안연결술은 원발코눈물관막힘, 공동눈물소관막힘, 원위부 눈물소관막힘 환자를 대상으로 하였고, 기능적 눈물길 폐쇄(functional block) 환자들은 제외하였다. 일차적으로 눈물주머니코안연결술을 받은 후 골공 부위 육아종 발생이나 수술 부위 협착 등으로 재수술하였으나 기능적 실패가 발생한 경우도 포함하였다.
일차 코경유눈물주머니코안연결술은 모두 전신마취로 진행되었으며, 한 명의 집도의(S.W.Y)를 통해 이루어졌다. 코 안 점막은 수술 전 Epinephrine 거즈로 위축하고 전신마취 후 비제봉소 부위의 점막을 1:100:000 Epinephrine이 혼합된 2% Lidocaine 용액을 26 gauge 주사침을 이용하여 점막을 마취한 후 12번 knife로 절개하고 ethmoid 집게로 제거하였다. 그 후 Kerrison rongeur, sphenoid punch를 이용하여 충분한 크기의 뼈를 제거하였다. 눈물길 더듬자를 눈물주머니 안으로 밀어 넣어 눈물주머니를 코 안으로 솟구치게 한 후 keratome으로 절개를 가하고 ethmoid 집게로 눈물주머니 일부를 떼어내어 조직검사를 시행하였다. 그 이후 위아래 눈물소관에 실리콘관을 삽입하여 비강 내에 위치시켰다. 또한 실리콘관이 조기 이탈되는 것을 방지하기 위해 코 안에서 prolene봉합사로 두 군데 결찰하였다. 실리콘관의 제거 시기는 환자들의 증상 및 해부학적 개통 경과에 따라서 결정되었다. 눈물주머니코안연결술의 기능적 실패는 다음과 같이 정의하였다; 코경유눈물주머니코안연결술 후 눈물흘림이 지속되는 환자(Munk score, 2-4 [0, 눈물흘림이 없는 경우; 1, 하루에 2회 이하로 눈물을 닦아내는 눈물흘림 증상이 있는 경우; 2, 하루에 2-4회 눈물을 닦아내는 눈물흘림 증상이 있는 경우; 3, 하루에 5-10회 눈물을 닦아내는 눈물흘림 증상이 있는 경우; 4, 하루에 10회 이상, 또는 지속적으로 눈물을 닦아내는 눈물흘림 증상이 있는 경우]) [12], 2) 눈물길 관류검사와 골공을 확인하기 위한 비강내시경검사에서 코경유눈물주머니코안연결술의 해부학적인 성공이 확인된 환자(Fig. 1), 심한 안구건조증 또는 속눈썹증과 같은 안구표면의 질환, 안검의 수평이완, 겉말림, 속말림 등의 안검 이상, 안면 신경 마비 등의 눈물흘림에 영향을 줄 수 있는 다른 인자가 없는 경우.
위 두 가지의 결과가 모두 확인되는 환자들을 기능적 실패로 정의하여 이들에게 이차 실리콘관재삽입술을 시행하였다. 이차 실리콘관재삽입술은 대부분 외래에서 시행하였고, 협조가 안되는 일부 환자들은 수술실에서 시행하였다.
위아래 눈물점을 눈물점 확장기로 확장하고 양눈물소관 실리콘관을 위아래 눈물소관과 눈물주머니코안연결술 후 생성된 골공으로 통과시켜 비강에 위치시켰다. 실리콘관의 이탈을 방지하기 위하여 실리콘관의 끝과 골공 앞, 두 군데에서 6-0 prolene을 이용하여 매듭을 만들었다. 술 후 1개월 동안 Gatifloxacin 점안액(Gatiflo, Samil Co, Ltd., Seoul, Korea)과 0.1% Fluorometholone 점안액(Ocumetholone, Samil Co, Ltd.)을 하루 4회 점안하게 하고, 그 이후에는 하루 2회 점안하도록 하였다. 모든 환자는 수술 후 1개월, 3개월, 1년, 2년 지속적으로 내원하여 Munk score를 통해 눈물흘림 증상에 대해 평가하였다. 세극등현미경을 이용하여 눈물띠의 높이를 관찰하고 코내시경을 이용하여 비강내 상태를 관찰하였다.
기능적 실패에 대한 이차 실리콘관삽입술의 성공은 주관적 증상 해소 또는 증상의 현저한 호전으로 정의하였다. 이를 score 1, 2, 3으로 나누어 Munk score 0 또는 1에 해당하는 완벽한 성공을 score 1, 증상은 좋아졌으나 여전히 눈물흘림이 남아있는 부분적 성공을 score 2, 증상의 호전이 전혀 없는 경우를 score 3으로 분류하였다.
2006년 12월부터 2018년 8월까지 본원에서 코경유눈물주머니코안연결술을 시행 받은 환자들 중 해부학적으로는 정상이나 지속적으로 눈물흘림을 호소하는 환자 23명의 37안을 대상으로 분석하였다. 전체 23명 37안이 코경유눈물주머니코안연결술의 기능적 실패를 진단받고 이차 실리콘관삽입술을 시행 받았다. 23명 중 20명(86.9%)가 여성이었으며 이차 실리콘관삽입술을 시행 받을 때 환자들의 평균 연령은 59.8세였다. 일차 코경유눈물주머니코안연결술 후 이차 실리콘관삽입술을 시행 받을 때까지 평균 기간은 24.5개월이었다(Table 1).
대상 안들은 일차 코경유눈물주머니코안연결술을 시행 받기 전 시행한 눈물소관관류검사와 더듬자검사에서 16안(43.2%)이 완전 코눈물관막힘, 17안(45.9%)이 부분 코눈물관막힘, 4안(10.9%)이 원위부 눈물소관막힘으로 진단되었다. 일차 코경유눈물주머니코안연결술 후 대상 환자들은 비강내시경검사 및 눈물소관관류검사를 통하여 골공의 완전한 개통을 확인하였다.
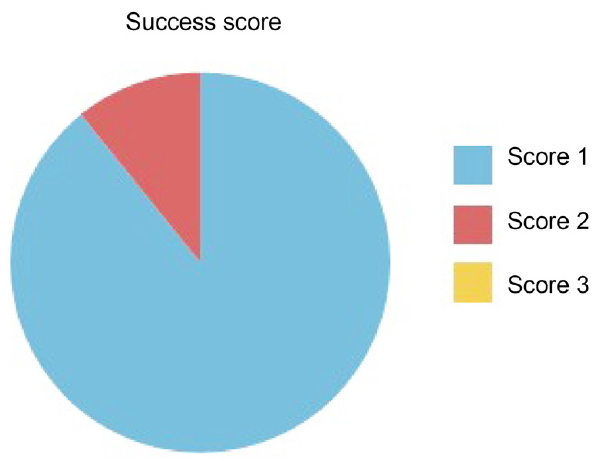
기능적 실패에 대한 이차 실리콘관삽입술의 결과, 33안에서 완전한 성공을 보였고 4안에서 부분적 성공을 확인하였다. 환자들의 주관적인 증상 호전에 근거했을 때 실패한 환자는 없었다(Table 2). 이차 실리콘관삽입술은 수술시 저항 등의 어려움이 없었으며, 수술 후 육아종 형성, 염증 및 감염 등의 부작용 없이 모든 환자에서 잘 유지되었다.
일차 수술 전 눈물길 더듬자검사시의 역류 정도와 일차 코경유눈물주머니코안연결술과 이차 재실리콘관삽입술 사이 기간의 상관 관계를 확인해 보았는데, 이는 유의한 결과를 보이지 않았고(r2=0.172, p=0.051), 수술 전 눈물길 폐쇄 정도가 심할수록 일차 수술 후 기능적 눈물길 폐쇄가 더 빠르게 발생한다고 보기 어려웠다(Fig. 2).
본 과정의 장기적인 예후를 관찰하기 위해, 일차 수술 전과 이차 수술 후의 전체 경과 관찰 기간인 평균 72개월(30-108개월)에 걸쳐 증상을 관찰하였다. 대상 환자들의 일차 수술 전, 일차 코경유눈물주머니코안연결술 시행 후, 이차 재실리콘관삽입술 시행 후의 Munk score를 분석하여 증상의 경과 및 치료의 성공 여부를 확인해보았다(Fig. 3). 이에 따라 일차 코경유눈물주머니코안연결술 시행 전과 후, 그리고 이차 재실리콘관삽입술 시행 후 환자들의 눈물흘림 증상 호전에 대한 만족도를 객관적으로 확인해 볼 수 있었다. 대부분의 환자들은 일차 코경유눈물주머니코안연결술을 시행한 후 Munk score가 1단계 이상 줄었으며, 이차 수술 후에는 대부분 환자들의 Munk score가 0으로 호전된 채로 유지되었다. 두 번의 수술 과정을 거친 후 5년간 눈물흘림 증상의 재발 없이 유지된 환자가 약 90%였음을 확인할 수 있었다.
이차 실리콘관삽입술 후 실리콘관 제거는 평균적으로 6개월 뒤에 시행하였다. 다만 이차 실리콘관삽입술 후 변색이나 단백질 침착 등이 발생한 경우 조기에 실리콘관을 제거한 뒤 지내다가, 다시 눈물흘림 증상을 호소할시 실리콘관을 삼차로 재삽입한 경우가 있었다. 실제로 6안에서 이차 재실리콘관삽입술 후 실리콘관 교체를 간단히 외래에서 시행하였다. 이들은 최종적으로 실리콘관 제거 후에도 눈물흘림 재발 증상은 보이지 않는 상태였다.
기능적 실패에 대한 이차 실리콘관삽입술의 성공 여부는 주관적 증상 해소 또는 증상의 현저한 호전으로 정의하였다. 주관적 증상도 사라지고 눈물흘림도 보이지 않은 완벽한 성공을 score 1, 증상은 좋아졌으나 여전히 눈물흘림이 남아있는 부분적 성공을 score 2, 증상의 호전이 전혀 없는 경우를 score 3으로 분류하였는데, score 1의 해당되는 경우가 33안, score 2의 해당되는 경우가 4안, score 3은 0안으로(Fig. 4) 환자들의 주관적인 증상 호전에 근거하였을 때 치료가 실패한 환자는 없었다.
코경유눈물주머니코안연결술의 가장 흔한 실패 요인은 육아종으로 인한 골공의 폐쇄이다[11]. 골공 부위와 중비갑개 또는 비중격과의 유착, 공동눈물소관막힘 등도 코경유눈물주머니코안연결술의 실패 요인으로 보고되고 있다[13,14]. 이렇게 해부학적 폐쇄로 인한 증상의 재발이 있을 경우 술자는 막힌 부위에 따라 다양한 방법의 재개통술을 통하여 문제를 해결할 수 있다. 그러나 해부학적 문제가 없는 기능적 실패의 경우 그 원인이나 해결 방법에 대하여 아직 보고된 바가 적다.
Kim et al [10]은 피부경유눈물주머니코안연결술 이후 발생한 기능적 실패 환자 13명에서 이차 실리콘관삽입술을 통해 100% 증상의 개선을 보였음을 발표한 바 있다. Shams et al [15]은 다기관 후향적 연구를 통해 눈물주머니코안연결술의 기능적 실패에서 원인에 따른 치료 방법과 그 성공률에 대하여 보고하였다. 이 연구에서는 기능적 실패의 치료 방법으로 한차례 또는 여러 차례의 실리콘관삽입술, 안검이완교정술, 존스관삽입술을 이용하였고, 각각 54%, 50%, 90%의 환자에서 증상이 호전되었고, 전체 환자의 72%에서 성공률을 보였다. 본 연구에서는 안검이완을 포함한 눈꺼풀 이상이 있는 환자는 기능적 실패의 범주에 포함시키지 않았으며, 코경유눈물주머니코안연결술 이후 기능적 실패가 발생하였을 때 이차 실리콘관삽입술을 가장 우선적인 치료법으로 사용할 수 있는지에 중점을 두었다.
기존의 연구를 살펴보면 기능적 코눈물관막힘의 기전에 대한 보고들이 있다. 한 연구에서는[16] 눈물흘림을 흐름의 문제(flow symptom)와 용적의 문제(volume symptom)로 나누어 설명하였다. 눈물샘에서의 눈물의 분비량과 눈물소관의 저항성 간의 차이로 인한 눈물흘림을 ‘흐름의 문제’라고 정의하였고, 눈물주머니 이하에서 발생하는 흐름의 저항성으로 인한 눈물흘림을 ‘용적의 문제’라고 정의하였다. 이러한 관점에서 볼 때, 눈물주머니코안연결술은 용적의 문제만을 해결할 수 있는 수술 방법이며, 흐름의 문제가 주된 문제일 경우 눈물주머니코안연결술을 하더라도 증상이 지속될 수 있다. 일차 수술 후 실리콘관 삽입 상태에서는 눈물흘림 증상이 없었다가, 상처 수복이 끝난 수개월 후 실리콘관을 제거하였을 때 눈물이 다시 나기 시작한 것은 flow system 문제로 여겨진다. 일차 눈물주머니코안연결술시 흐름의 문제를 해결하고 기능적 실패를 예방하기 위해 직경이 큰 실리콘관 삽입을 몇 명의 환자들에게 시도하였지만 예방적 효과를 보이지 않았고, 두 줄 실리콘관 삽입은 급여 인정이 불가능하여 시도하기 어려웠다. 따라서 눈물주머니코안연결술 후 발생하는 기능적 실패가 눈물소관의 관류 문제라고 할 때, 실리콘관 삽입을 통한 눈물소관의 확장이 기능적 실패 치료에 효과적 해결 방법임을 추론해볼 수 있다. Kim et al [10]은 눈물주머니코안연결술 후 기능적 실패에서 실리콘관의 역할로 눈물펌프 기능의 향상 외에도 실리콘관의 모세관 효과 또한 증상 개선에 도움을 줄 것이라고 설명하였다.
본 연구에서는 일차 수술 후 증상이 재발한 환자에서 이차 실리콘관삽입술을 한 경우 성공적인 증상 호전을 확인했으며, 실리콘관을 장기간 거치하였을 때에도 대부분 특별한 합병증 없이 유지됨을 확인하였다. 다만 실리콘관의 변색이나 단백질 침착 등으로 인하여 안구 표면의 자극 증상이 발생하거나 실리콘관이 빠져나온 경우에는 실리콘관의 교체를 시행하였다. 대상안 중 6안에서 시행하였으며, 최종적으로 실리콘관 제거 후에도 눈물흘림 재발 증상은 5년간 보이지 않는 상태였다. 결론적으로 코경유눈물주머니코안연결술 후 해부학적 문제가 없음에도 불구하고 눈물흘림이 지속될 때, 이차 실리콘관삽입술이 외래에서 간단하게 시행할 수 있는 안전하고 효과적인 방법으로 사료된다.
Figure 1.
Postoperative endonasal dacryocystorhinostomy findings at six months after surgery. There are well-formed rhinostomy opening.

Figure 2.
Relevance between severity & occurrence (S&P) of functional failure. p=0.51, Pearson correlation coefficient = 0.172. Endo DCR = endonasal-dacryocystorhinostomy.
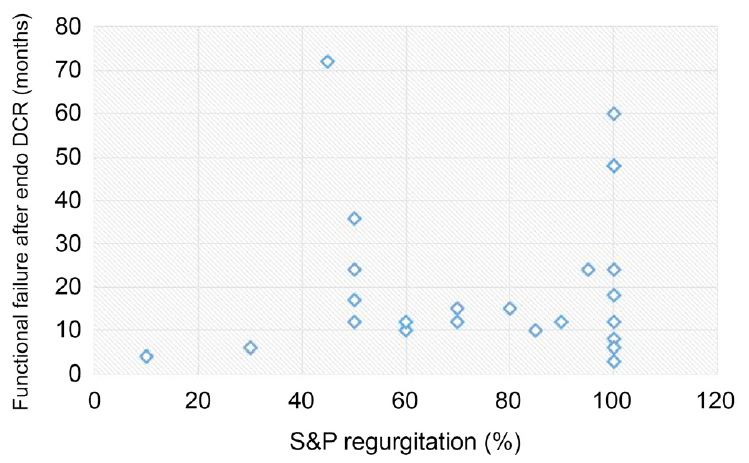
Figure 3.
Each patient’s Munk score progression is shown in, through primary endonasal-dacryocystorhinostomy (endo DCR) & secondary re-silicone tube intubation (STI) intubation. ‘a-t’ indicates each patients. Month 0 is indicated as the first visit in our clinic. After two times of the surgery, Munk scores are kept as 0. Each downslopes and plateau are found.
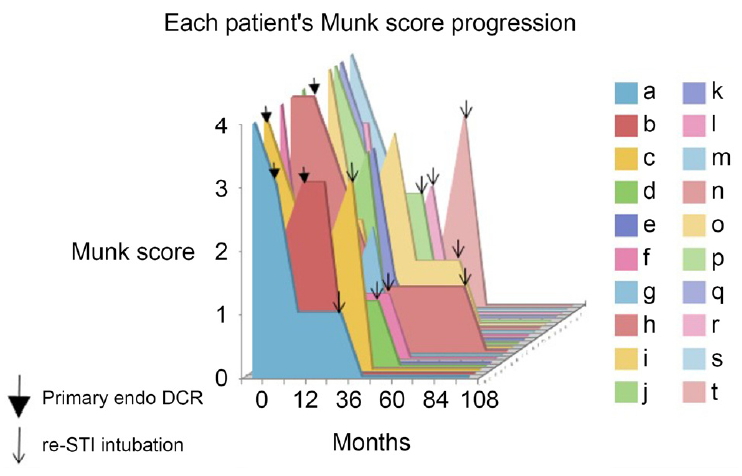
Figure 4.
The success score. Thirty three patients who had no epiphora were classified as score 1 group, 4 patients who had improved epiphora but still had remained symptoms are classified as score 2 group. And those who had no improvement of epiphora were classified as score 3 but there were none of them.
REFERENCES
1) Coumou AD, Genders SW, Smid TM, Saeed P. Endoscopic dacryocystorhinostomy: long-term experience and outcomes. Acta Ophthalmol 2017;95:74-8.


2) Yung MW, Hardman-Lea S. Analysis of the results of surgical endoscopic dacryocystorhinostomy: effect of the level of obstruction. Br J Ophthalmol 2002;86:792-4.



3) Kamel R, El-Deen HG, El-Deen YS, et al. Manometric measurement of lacrimal sac pressure after endoscopic and external dacryocystorhinostomy. Acta Otolaryngol 2003;123:325-9.


4) Lee J, Yang SW, Lee H, et al. Association of rhinostomy shape and surgical outcome after endoscopic endonasal dacryocystorhinostomy. Graefes Arch Clin Exp Ophthalmol 2015;253:1601-7.



5) Leong SC, Macewen CJ, White PS. A systematic review of outcomes after dacryocystorhinostomy in adults. Am J Rhinol Allergy 2010;24:81-90.


6) Detorakis ET, Drakonaki EE, Bizakis I, et al. MRI evaluation of lacrimal drainage after external and endonasal dacryocystorhinostomy. Ophthalmic Plast Reconstr Surg 2009;25:289-92.


7) Lee MJ, Khwarg SI, Kim IH, et al. Surgical outcomes of external dacryocystorhinostomy and risk factors for functional failure: a 10-year experience. Eye (Lond) 2017;31:691-7.




8) Zuercher B, Tritten JJ, Friedrich JP, Monnier P. Analysis of functional and anatomic success following endonasal dacryocystorhinostomy. Ann Otol Rhinol Laryngol 2011;120:231-8.


9) Tsirbas A, Wormald PJ. Mechanical endonasal dacryocystorhinostomy with mucosal flaps. Otolaryngol Clin North Am 2006 39:1019-36. viii.


10) Kim NJ, Kim JH, Hwang SW, et al. Lacrimal silicone intubation for anatomically successful but functionally failed external dacryocystorhinostomy. Korean J Ophthalmol 2007;21:70-3.



11) Baek JS, Jeong SH, Lee JH, et al. Cause and management of patients with failed endonasal dacryocystorhinostomy. Clin Exp Otorhinolaryngol 2017;10:85-90.



12) Munk PL, Lin DT, Morris DC. Epiphora: treatment by means of dacryocystoplasty with balloon dilation of the nasolacrimal drainage apparatus. Radiology 1990;177:687-90.


13) Jordan DR, Brownstein S, Lee-Wing M, Ashenhurst M. Pyogenic granuloma following oculoplastic procedures: an imbalance in angiogenesis regulation? Can J Ophthalmol 2001;36:260-8.


14) Lee TS, Shin HH, Hwang SJ, Baek SH. The results of revisional surgery for the failed endonasal DCR. J Korean Ophthalmol Soc 2007;48:186-92.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print




