 |
 |
| J Korean Ophthalmol Soc > Volume 61(4); 2020 > Article |
|
ęľëŹ¸ě´ëĄ
몊ě
ě 1í ě 경ěŹě ě˘
ěŚěě ëë°ë ë¤ë°ë§ë§ëިě¸íę´ě˘
ęłź ě´ëĄ ě¸í ě ěíę´ë
šë´ěĽ 1ě뼟 경ííě기ě 돸í ęł ě°°ęłź í¨ęť ëł´ęł íë ë°ě´ë¤.
ěŚëĄěě˝
ě´ěŁź ě ëśí° ěěë ě˘ě ěë Ľě íě ěąě 깰댏ë íľěŚě 죟ěëĄ 13ě¸ ë¨ě íěę° ë´ěíěë¤. ě˘ěě íěą ëŚŹěŹę˛°ě ęłź ě ěíę´ ë° ě ë°Šę° ě ěíę´ě´ ę´ě°°ëěęł ęł ěěěźëĄ ę°ë§ěíźëśě˘
ě´ ę´ě°°ëěë¤. ě˘ě ë§ë§ ě츥 ě ëëś ěŁźěě ë¤ë°ë§ë§ëިě¸í ę´ě˘
ęłź ëë°ë ë§ë§ě 맼ě 꾏ëśęą°ëŚź, íěĽ ë° ě 댏체ěśíě´ ę´ě°°ëěë¤. ě°ěě íěą ě ë결ě ě¸ ë¤ëĽ¸ íšě´ ě겏ě ěěë¤. ě ě ě ë¤ěě ë´ę°ě ë°ě ęłź ěĄěëś ěŁźęˇźęš¨ę° ę´ě°°ëěęł ëě기곾ëŞ
ěěěě 기ě íľ, ě˘ě¸Ą ěě ë° ě츥 ěë ë°ąě§ ěěě ë¤ë°ěąěźëĄ T2 ě í¸ ěŚę°ě´ ę´ě°°ëěě§ë§ íę´ěĄ°ě ëě기곾ëŞ
ěěěě íę´ ě´ěě ë°ę˛Źëě§ ěěë¤. ěěíę°ě ě ěěë ęł ěěě´ ě ě§ëěęł ěŹęłź ěě í ěěě ě ěíëěë¤.
ABSTRACT
Purpose
To report a case of multiple retinal capillary hemangioma associated with neurofibromatosis type 1 and resulting neovascular glaucoma.
Case summary
A 13-year-old boy was admitted with complaint of visual disturbance and dull pain in his left eye which had begun two weeks prior. Lisch nodules were observed in his left iris and corneal opacity with neovascularization of the iris and angle were detected in the same eye. Multiple retinal capillary hemangiomas with increased tortuosity and congestion of feeding retinal vessels were observed on the upper equator of the left retina; in addition, vitreous hemorrhage was observed. There were no other abnormalities except iris mammillations in the right eye. Numerous cafĂŠ au lait macules were observed on the patientâs entire body. He also exhibited axillary freckling. On brain magnetic resonance imaging, T2-weighted signal intensity was increased in the basal ganglia, left thalamus, and cerebellar white matter; however, no vessel abnormalities were observed on magnetic resonance angiography. High intraocular pressure (IOP) persisted despite the use of IOP lowering agents and IOP was normalized after trabeculectomy with mitomycin C administration.
ě 1í ě 경ěŹě ě˘
ěŚě íźëśě ě¤ěśě 경ęłě íšě§ě ě¸ ě´ěě ëë°íë ě 경íźëśěŚíęľ° ě¤ě íëëĄ ëě ë°ě ě´ę¸° ě 경ëĽě (neural crest)ě ëśíě ě´ěŁźě ě´ěěźëĄ íźëś, ě 경ęł, ęł¨ę˛Šęł ë° ë´ëśëšęłě ë¤ěí ěěěŚěě ëíë´ë ěěźě체 ě°ěą ě ě ě§íě´ë¤[1]. ě ě ě ěźëĄë ě 경ěŹě ě˘
(neurofibroma)ęłź ëëśě´ ë°íŹ 읤íźě ë°ě (cafĂŠ au lait spots), 골íěąëśě (bony dysplasia), 겨ëëě´ ěŁźęˇźęš¨(axillary freckling) ëąě ěě ě겏ě íšě§ěźëĄ í늰 ěęłźě ěźëĄë íěą ęłźě¤ě˘
ě¸ ëŚŹěŹę˛°ě (Lisch nodules), 맼ë˝ë§ě 경ěŹě ě˘
(choroidal neurofibroma), ěě 경 ęľě˘
(optic glioma), ę°ë§ě¤ě§ ë´ ě 경ě ëší ë° ę˛°ë§ě˘
ę´´ ëąě ěę˛Źě´ ę´ě°°ëë¤[2].
íěŹęšě§ ęľë´ěě ě 1í ě 경ěŹě ě˘
ěŚě 모ěźëިěźëłě´ ëë°ë 경ě°ě[3,4] ě´ëĄ ě¸í ěííěŚíęľ° ë° ě ěíę´ë
šë´ěĽě ëí ěŚëĄë ëł´ęł ëěě§ë§[3], ë§ë§ ë´ ë¤ë°ëިě¸íę´ě˘
ě´ ëë°ëě´ ě ěíę´ë
šë´ěĽě´ ë°ëłíë 경ě°ë ëł´ęł ë ě ě´ ěěë¤. ě´ě ě ěë¤ě 13ě¸ ë¨ěěě ě 1í ě 경ěŹě ě˘
ěŚě ë¤ë°ë§ë§ëިě¸íę´ě˘
ě´ ëë°ëęł ě´ëĄ ě¸í ě ěíę´ë
šë´ěĽ 1ě뼟 경ííě기ě 돸í ęł ě°°ęłź í¨ęť ëł´ęł íë ë°ě´ë¤.
13ě¸ ë¨ě íěę° ě´ěŁź ě ëśí° ěěë ě˘ěě ěąě 깰댏ë íľěŚęłź ěë Ľě í뼟 죟ěëĄ ë´ěíěë¤. íěë íě´ë ëëśí° ę°ě´ě ë°íŹ 읤íźě ë°ě ě´ ę´ě°°ëěęł , ěąěĽí늴ě íŹę¸°ě ę°ěę° ě ě°¨ ëě´ëŹë¤ęł íěë¤. ě ě ę˛ěŹ ě겏ěźëĄ 몊, ę°ě´, í댏ě ë¤ěí íŹę¸°ě ë°ě ě´ ěěěźëŠ° ě츥 ěĄěëśě ěŁźęˇźęš¨ę° ę´ě°°ëěë¤(Fig. 1). ěë˛ě§ë ě ě ě 돴ěí ë°íŹ 읤íźě ë°ě ě´ ę´ě°°ëěęł ěíěë ë¤ěě 1 cm íŹę¸°ě ěŹě ě˘
ě´ ěěë¤. ěŹëě, ęł ëŞ¨ ë° ěší 머ëë ë°íŹ 읤íźě ë°ě ęłź ěŹě ě˘
ě´ ë§ěë¤ęł íěë¤. íší ęł ëŞ¨ë ě 1í ě 경ěŹě ě˘
ěŚě 모ěźëިěźëłě´ ëë°ë 모ěźëިěźěŚíęľ°ěźëĄ ě§ë¨ëěěźëŠ° ě ě°¨ëĄ ę˛˝ë ¨ í ěŹë§íë¤ęł íěë¤.
ě°ě ęľě ěë Ľě íěíě¤ěěë Ľí ę¸°ě¤ 1.0ě´ěęł ě˘ěě 0.3ě´ěë¤. 골ëë§ěíěěęłëĄ 츥ě í ěěě ě°ě 18 mmHg, ě˘ě 32 mmHgëĄ ě¸Ąě ëěë¤. ě˘ě íěą ě ěíę´ě´ íěą ě 체ě ęą¸ěł ę´ë˛ěíę˛ ę´ě°°ëěęł ë¤ěě 댏ěŹę˛°ě ě´ ę´ě°°ëěë¤(Fig. 2A, B). ě ë°Šę°ę˛˝ę˛ěŹěě ě˘ěě 360°ě ęą¸ěš ěŁźëł íěąěě ě°Šě´ ę´ě°°ëěë¤. ë°ëŠ´ ě°ěě íěą ě ë결ě (iris mamillations) ě¸ ë¤ëĽ¸ ě´ě ě겏ě ę´ě°°ëě§ ěěë¤. ěě ę˛ěŹěě ě°ěě ě´ě ěę˛Źě´ ę´ě°°ëě§ ěěě§ë§ ě˘ěě ěě 경ě ë ě ěíę´ě´ ę´ě°°ëěęł (Fig. 2D), íę´ěě ě´Źě 결곟 ë맼기ëśí° ě 맼기ęšě§ 모ě¸íę´ě˘
ęłź ě°ę˛°ë ě츥 ëśě§íę´ë¤ě 꾏ëśęą°ëŚźęłź íěĽě´ ę´ě°°ëěěźëŠ° ě츥 ëśě§ě 맼ě ëě 맼 ě´íěę°ě´ ě°ěĽëě´ ěěë¤(Fig. 2E). 죟ëłëś ěě ę˛ěŹěě ě츥 ě ë ëśěě ë¤ěě 모ě¸íę´ě˘
ě´ ę´ě°°ëěěźëŠ° ě츥 죟ëłëśë íąëëë (ora serrata)ęšě§ ęľěŚ(gliosis)ęłź ëë°ë ě¤ëë ě 댏체ěśíě´ ëŞ¨ě¸íę´ě˘
ě ëŽęł ěěë¤(Fig. 2F, G). íę´ěě ě´Źě í기ěě 모ě¸íę´ě˘
죟ëłě 쥰ěě ëěśě´ íě¸ëěë¤(Fig. 2H). ꡟě ě¸ě ěę°íę´(near-infrared autofluorescence) ěěěě 맼ë˝ë§ě 경ěŹě ě˘
ěźëĄ ěśě ëë ěěě ěěě ęłźíę´ě´ ę˛ěśëěęł ě˘ěě ęłźíę´ě´ íŠë°ëśëĽź ëę˛ ë¤ëŽęł ěěë¤(Fig. 3A, B). ëšę°ěë¨ě¸ľě´Źěěěë 맼ë˝ë§ě 경ěŹě ě˘
ěźëĄ ěśě ëë ěěě´ ęł ë°ěŹěěěźëĄ ę´ě°°ëěë¤. ꡸ ěěě ꡟě ě¸ě ěę°íę´ěěě ęłźíę´ ë˛ěě ěźěšíěęł , ě˘
ěě ěë°ě ěí ě˘
ę´´ í¨ęłź(mass effect)ëĄ ě¸íěŹ ë§Ľë˝ë§ í ëŹě¸ľ(Haller's layer)ęłź ěíëŹě¸ľ(Sattler's layer)ě ëęťë ěěë¤(Fig. 3C, D).
íę´ěĄ°ě ëě기곾ëŞ
ěěěě 기ě íľ(basal ganglia), ě˘ě¸Ą ěě(left thalamus) ęˇ¸ëŚŹęł ě츥 ěë ë°ąě§(cerebellar white matters) ěěě ë¤ë°ěąěźëĄ T2 ě í¸ ěŚę°ě´ ę´ě°°ëěě§ë§ ěě 경ęľě˘
, ěě ë´ ě˘
ě ë° ěě ë´ ěííë ę´ě°°ëě§ ěěë¤(Fig. 3E, F). ëí íę´ěĄ°ě ëě기곾ëŞ
ěěěě ëëë맼ě íě°Š ë° íě ě겏ě ę´ě°°ëě§ ěěěźëŠ°, 모ěźëިěźëł ëą ë¤ëĽ¸ ëíę´íě°Š ë° ě´ěě ę´ě°°ëě§ ěěë¤(Fig. 3G).
ěě ě겏ěźëĄ íě뼟 ěěě ěźëĄ ě 1í ě 경ěŹě ě˘
ěŚěźëĄ ě§ë¨íěë¤. ě 1í ě 경ěŹě ě˘
ěŚ ě ě ěę˛ěŹ 결곟 ěźě체 17q11.2ěě c.1408G>T (p.Glu470) ě´íě íŠě ëłě´ę° íě¸ëě´ ě 1í ě 경ěŹě ě˘
ěŚěźëĄ íě§íěë¤. ëí ě˘ě ë§ë§ě ë¤ë°ëިě¸íę´ě˘
ě´ ëë°ëęł ě´ëĄ ě¸íěŹ ë°ěí ě ěíę´ë
šë´ěĽěźëĄ ě§ë¨íěë¤.
ě´ěŁź ëě Brimonidine 0.2%/Timolol 0.5% (COMBIGANÂŽ, Allergan, Waco, TX, USA) ëłíŠě ě 2í ë° Latanoprost 0.005% (XalatanÂŽ, Pfizer Inc., Puurs, Belgium) 1í ě ěěë ě˘ě ěěě 35 mmHgëĄ ëłëě´ ěěë¤. ě˘ě ěľëęľě ěë Ľě´ íěíě¤ěěë Ľí ę¸°ě¤ 0.3ęšě§ ę°ěíěŹ mitomycin-C (MMC)뼟 ěŹěŠí ěŹě 죟ě ě ě ě íę¸°ëĄ ę˛°ě íěë¤. ěě ë°Šë˛ě ę°ë§ě¤ëśę˛°ë§ě 6 mm íŹę¸°ëĄ ě ę°íěŹ ę˛°ë§ęłź í
ë
źëě 결ë§ë쪽ěźëĄ ë°ëŚŹíęł , 2.5 Ă 2.5 mm, 1/2 ëęť, ě ěŹę°í 모ěě ęłľë§í¸ě ë§ë¤ěë¤. 0.4 mg/mLě íŹěë MMC뼟 ě ě ě¤í°ě§ëĽź 결ë§ęłź ęłľë§ ěŹě´ě 3ëśę° ě ě´ěí¨ ë¤ě ě¤í°ě§ëĽź ě ęą°íęł ě˝ 20 mLě ííěźěĄěźëĄ ě¸ě˛íěë¤. 1 Ă 1.5 mmě ęłľë§ě°˝ě ęłľë§íěšëĄ ě ě íęł ě´ëĽź íľíěŹ ěŁźëł íěąëĽź ě ě í í ęłľë§í¸ 모ě댏ě 10-0 nyloněźëĄ ě¸ ęľ°ë° ę°ë´ ë´íŠ(releasable suture)ě ě¤ěíěŹ ęłľë§í¸ě ěěěšě ë´íŠíěë¤. 결ë§ě°˝ě ě쪽ěě ę°ë§ě¤ëśě ëšę˛¨ 10-0 ëěźëĄ ë´íŠěŹëĄ ë´íŠíęł ě ë°Šě˛ě ëśě뼟 íľí´ ííěźěĄě 죟ě
íěŹ ě ë°Šě íěąěí¤ęł , ęłľë§í¸ě íľí ë°Šěě ě ěś ě ëě ę˛°ë§ ë´íŠě°˝ě íľí ë°Šě ëěśě íě¸íěë¤. ě´í ě ë°Š ë´ ë˛ ë°ě죟ë§(0.675 Îźg/0.025 mL, Avastin, Genentech Inc., San Francisco, CA, USA)ě 죟ě
íěë¤. ěě í 1% prednisolone ë° íěě ě ěěĄě ěŹěŠíěęł ěě ë° ěŹęłźíŹě ěíě ë°ëź ę°ë´ ë´íŠěŹě ě 깰뼟 ěííěë¤. ěě 1죟 í ěěíę°ě ěŹěŠ ěě´ ě˘ě ěěě 8 mmHgęšě§ ę°ěíěęł íěąě ěíę´ě ë§ě´ í´ííěě§ë§(Fig. 2C) ęľě ěë Ľě íĽěě ěěë¤. ěě 3ę°ě í ěěě ěěíę°ě ěŹěŠ ěě´ 15 mmHgëĄ ě¸Ąě ëěęł ěľëęľě ěë Ľě 0.63ęšě§ ěěšíěë¤. ěŹęłźíŹë 4ěę°ě ěííěĽ, ě¤ę° ě ëě ěŹęłźíŹ ëě´ ë° ę˛˝í ě ëě íę´íëĄ ě íěąëě´ ěěë¤. ëí ě 댏체ěśíě íŹí¨í ë¤ëĽ¸ íŠëłěŚě ę´ě°°ëě§ ěěë¤.
ě 경ěŹě ě˘
ěŚ íěěě ë°ěíë ë§ë§ě˘
ěě ě˘
ëĽë ěąěě¸íŹ ęłźě¤ě˘
(astrocytic hamartoma), ë§ë§ ë° ë§ë§ěěěíźě ęłźě¤ě˘
(combined hamartoma of the retina and retinal pigment epithelium) ë° ë§ë§ëިě¸íę´ě˘
ëąě´ ëł´ęł ëěë¤[5-9]. ěąěě¸íŹ ęłźě¤ě˘
ě ě 경ěŹě ě˘
ěŚ íěě ěě 경(optic nerve)ěě 기ěíë ě˘
ěěźëĄ 결ě 경íěŚ(tuberous sclerosis) íěě ěęł íě ěąěě¸íŹ ęłźě¤ě˘
ęłź ě ěŹíë¤[10]. ëëśëś íŹę¸°ę° ěě§ë§ ěě 경ě ë 죟ěě í° íŹę¸°ëĄ ë°ěíęł ë§ë§ë°ëŚŹě ë
šë´ěĽě´ ëë°ë ěŚëĄë ëł´ęł ëěë¤[5]. ë§ë§ 죟ëłëśěë í° íŹę¸°ëĄ ë°ěí í 겏ě¸ë§ë§ë°ëŚŹ ë° ë§ë§í´ëŚŹę° ëë°ëě´ ěë Ľě ěííë ěŚëĄë¤ë ëł´ęł ëěěźëŠ°, ë§ě ěŚëĄë¤ěě ęłľë§ëëĽě ě íŹí¨í ë§ë§ë°ëŚŹěě íěë ë§ë§ě´ ě ě°Šëě§ ěęą°ë ě ěíę´ë
šë´ěĽě´ ëë°ëě´ ěë Ľěíë ě˘ě§ ěěë¤[10].
ë§ë§ ë° ë§ë§ěěěíźě ęłźě¤ě˘
ě Gass [6]ě ěí´ ëł´ęł ëěěźëŠ° ě 1í ě 경ěŹě ě˘
ěŚ íěěě ë§ë§ě ę´ě°°ë ě ěë ęłźě¤ě˘
ě´ë¤. ěě ę˛ěŹěě ěěěš¨ě°Šě´ ëë°ëęł ěľę¸°ë ě˘
ěěźëĄ ę´ě°°ëë ë§ë§ ë° ë§ë§ěěěíźě ęłźě¤ě˘
ě ęľěŚ ë° ěźěśë§ë§ë°ëŚŹëĽź ëë°í늰 íŠë°ëśëĽź 욨ë˛í ě ěë¤[7]. ë§ë§ 죟ëłëśěě ë°ěíë ë§ë§ ë° ë§ë§ěěěíźě ęłźě¤ě˘
ě ęľěŚěą ë§ë§ě˘
ě(gliotic retinal mass)ě ë§ë§ 겏ě¸ěźëĄ ë§ë§ ě°˘ęš ë° ë§ë§ë°ëŚŹëĽź ě ë°í ě ěë¤[10].
본 ěŚëĄě˛ëź ë§ë§ëިě¸íę´ě˘
ë ě 경ěŹě ě˘
ěŚěě ëë°ëë¤. Frenkel [8]ě ě 2í ě 경ěŹě ě˘
ěŚ íěěě ěěě ěě´ě¸Ą ë° íě´ě¸Ą íę´ëśě§ěě ë°ěí ë§ë§ëިě¸íę´ě˘
ě ëł´ęł íěë¤. Thomas et al [9] ëí ę°ěĄą 꾏ěąě ě¸ ëŞ
ěě ë°ěí ě 경ěŹě ě˘
ěŚęłź í°íí -댰ë¤ě°ëł(von Hippel-Lindau disease)ě ëí´ ëł´ęł íěë¤. íě§ë§ ěěě ë§ë§ëިě¸íę´ě˘
ě´ ě 경ěŹě ě˘
ěŚ íěěě ę´ě°°ëě´ë ęź í°íí -댰ë¤ě°ëłě´ ëë°ëë ę˛ě ěëë¤[10]. 모ě¸íę´ě˘
ě ë§ë§ëśě˘
ęłź ě§ě§ ěźěś(lipid exudation)ě ëë°í늰 ěě ě¸ę¸í ë ě˘
ěęłź ë§ě°Źę°ě§ëĄ ę˛Źě¸ ë§ë§ë°ëŚŹě í´ëŚŹę° ëë°ë ě ěë¤.
ě 1í ě 경ěŹě ě˘
ěŚ íěěě 맼ë˝ë§ ě´ěě´ ë돟ë¤ęł ěę°ëěě§ë§ ꡟě ě¸ě ěę°íę´ ěě ě´Źě(near-infrared fundus autofluorescence)ě íľíěŹ ë§Ľë˝ë§ě 경ěŹě ě˘
ě´ ë°ě 맼ë˝ë§ 결ě ě ííëĄ ëŞ¨ë ě 1í ě 경ěŹě ě˘
ěŚ íěěě ę´ě°°ëë¤ë ëł´ęł ę° ěë¤[11]. ęą´ę°í ë쥰꾰곟 ëšęľíěŹ ě 1í ě 경ěŹě ě˘
ěŚ íěëĄ ě§ë¨í ě ěë 맼ë˝ë§ 결ě ě ę°ěě ę´í ěęłę° 쥰ěŹěě, ꡸ ę°ě 50° ꡟě ě¸ě ěę°íę´ ěě ě´Źě ěěě 기ě¤ěźëĄ 1.5ę°ëĄ ëł´ęł ëěë¤[11]. ëí ě 1í ě 경ěŹě ě˘
ěŚ íěěě 맼ë˝ë§ě ě 경ěŹě ě˘
ě´ ę°ěĽ íí 욨ë˛ëë ęľŹěĄ°ëĄ ë°íěĄë¤[12]. íźëśě ë°íŹ 읤íźě ë°ě ě˛ëź ꡟě ě¸ě ěę°íę´ ěě ě´Źěěě ë°ě ë°ě ěě(bright patchy region)ěźëĄ 맼ë˝ë§ě 경ěŹě ě˘
ë´ě ëŠëźëěěę° ě´Źěë늰 ëšę°ěë¨ě¸ľě´Źěěěë ęł ë°ěŹěěěźëĄ ę´ě°°ëë í´ëš ëłëłě´ ě¤ëëë ę˛˝ě° ęľě 맼ë˝ë§ěěśěźëĄ ě¸íěŹ ě ë°ěŹěěěźëĄë ę´ě°°ëęł ëëśëśě ę˛˝ě° ë§ë§ě í´ëśíě 꾏쥰돟ěë ěíĽě ěŁźě§ ěëë¤[12]. 본 ěŚëĄěěë 맼ë˝ë§ě 경ěŹě ě˘
ě´ ěěě ę´ě°°ëěë¤. ë
šë´ěĽě´ ě´íë ëěë íŠë°ëś ěë í° ë§Ľë˝ë§ě 경ěŹě ě˘
ě´ ěěěë ëśęľŹíęł íŠë°ëś ë§ë§ě í´ëśíě ě´ěě ëšę°ěë¨ě¸ľě´Źě ë° ěě ę˛ěŹěě ę´ě°°ëě§ ěěë¤.
ě 1í ě 경ěŹě ě˘
ěŚ íěě 2.2%ěě ë§ë§íę´ěŚěěąě˘
ě(retinal vasoproliferative tumors)ě´ ę´ě°°ë ě ěěźëŠ°, ě´ë¤ě íęˇ ëě´ę° 12ě´ě´ęł ě˘
ěě ěěšë ěŁźëĄ ë§ë§ ě ëëśí° íąëëë ě 쥴ěŹíěŹ ę˛Źě¸ ë° ěźěśëĄ ě¸íěŹ ě¤ëŞ
ęłź ë¤ěí íŠëłěŚě ě ë°íěŹ ěŁźě ęšě ę´ě°°ě íěëĄ íë¤ęł íěë¤[13]. 본 ěŚëĄë ë§ë§ëިě¸íę´ě˘
ě ěěšę° ë§ë§ ěëś ě ëëśě íąëëë ě ěěšíęł ěěźëŠ° 13ě¸ě íěëĄ ěě ëł´ęł ě ě ěŹíě§ë§ ěě§ ë§ë§ëިě¸íę´ě˘
죟ěě ëë ˇí 겏ě¸ě´ ę´ě°°ëě§ ěęł ë§ë§ë°ëŚŹ ë° í´ëŚŹę° ěěěźëŠ° ěźěśëŹźě´ ę´ě°°ëě§ ěě í ëŹ ę°ę˛ŠěźëĄ 죟ě ęšě ę´ě°°ě ěěíěë¤.
íę´ěě ě´Źěě í기ě 모ě¸íę´ě˘
죟ě 쥰ěě ě ëěśě ę´ě°°ëěě§ë§ íí ěě(nonperfusion area)ě ęą°ě ěěěěë ëśęľŹíęł ě ěíę´ë
šë´ěĽě´ ę´ě°°ëěë¤. ě´ëŹí ěě¸ě ě ë°íě ¸ ěě§ ěě§ë§ ě 1í ě 경ěŹě ě˘
ěŚěě íę´ěŁźěě¸íŹ(pericytes)ě ë´íźě¸íŹ(endothelial cells)ě ęłźěŚěęłź íę´ë´íźěąěĽě¸ě(vascular endothelial growth factor, VEGF)ě ęłźë¤ë°íě´ í 기ě ěźëĄ ěę°ëęł ěë¤[14,15]. ěĽ ëŞ¨ë¸ěě NF-1 ě ě ěë ě˘
ěěľě ě¸ě 기ëĽě íë ë¨ë°ąě§ě¸ ë´ëĄíě´ë¸ëĄëŻź(neurofibromin)ě ěě°ě 쥰ě í늰, ě 1í ě 경ěŹě ě˘
ěŚ íěěěë NF-1 ě ě ěě ëłě´ëĄ íę´ ë´íźě¸íŹě ë´ëĄíě´ë¸ëĄëŻź ěě¤ě´ ë°ěíęł íę´ěŁźěě¸íŹě ë´íźě¸íŹě ęłźěŚěě ëśëŹěźěźěź ě´ëĄ ě¸í ííěą ëłíě íę´ íěę° ě ë°ëë ę˛ě í 기ě ěźëĄ ě ěíěë¤[14]. ě¸ě˛´ íę´ë´íźě¸íŹëĽź ëěěźëĄ í ě¤íěěë ë´ëĄíě´ë¸ëĄëŻźě´ íę´ë´íźě¸íŹě ěŚěęłź ë§ë§ ě ěíę´ě ěľě ě ě¤ěí ěí ě í늰 íę´ë´íźě¸íŹ ë´ěě íę´ë´íźěąěĽě¸ěě ě í¸ě ëŹě˛´ęłě ěľě ě 쥰ě ě(negative regulator) ěí ě í¨ě ěŚëŞ
íěë¤[15].
본 ěŚëĄë ě 1í ě 경ěŹě ě˘
ěŚ íěěě ë¨ěě ë¤ë°ë§ë§ëިě¸íę´ě˘
ě´ ë°ěíęł ě ěíę´ë
šë´ěĽě´ ëë°ë ěŚëĄëĄ íěě ě ě ěę˛ěŹëĽź íľíěŹ ě 1í ě 경ěŹě ě˘
ěŚě íě§íěë¤. íě§ë§ ë§ë§ëިě¸íę´ě˘
ě´ ëë°ë ě ěë í°íí -댰ë¤ě°ëłě ę°ěĄąë Ľ 쥰ěŹěě íě¸ëě§ ěěë¤. ě ě ě ę˛ěŹëĽź íľí í°íí -댰ë¤ě°ëłě ëë° ě 돴뼟 íě¸íë ¤ęł íě§ë§, ëł´í¸ěë ëšěŠ 돸ě ëĄ ę˛ěŹëĽź ěíě§ ěěë¤. íšě´í ě ě íěę° í´ëš ěëŁę¸°ę´ě ë´ěí기ęšě§ ë ęłłě ěëŁę¸°ę´ě 밊돸íěŹ ë
šë´ěĽě ě§ë¨ë°ęł ě ěëěě§ë§ ę°ěĄąë Ľ, ë°íŹ 읤íźě ë°ě , ě츥 ěĄěëś ěŁźěě 죟ꡟꚨ ë° ëŚŹěŹę˛°ě ě ëí ě¸ę¸ě ě í ěěë¤. ë°ëźě ěě ë° ě˛ěë
ěě ëšíšě´ě ě¸ ë
šë´ěĽě´ ę´ě°°ëë ę˛˝ě° ěęłźě ę˛ě§ëżë§ ěëëź íźëś ëłëłě ě 돴ě ě ě ě ě¸ ěí ë° ę°ěĄąë Ľě íě¸íë ę˛ě íěě ě§ë¨ě ëěě´ ë ę˛ě´ë¤.
ę˛°ëĄ ě ěźëĄ ě 1í ě 경ěŹě ě˘
ěŚ íěěě ë¤ë°ëިě¸íę´ě˘
ě´ ę´ě°°ë ě ěěźëŠ° ě´ëĄ ě¸íěŹ ě ěíę´ë
šë´ěĽě´ ě ë°ë ě ěë¤. ę°ěĽ ííę˛ ë°ěíë ěě 경 죟ě ěąěě¸íŹęłźě¤ě˘
ě´ ěě ę˛ěŹě ěěíě ę˛ěŹěě íě¸ëě§ ěë 경ě°ë ěęľŹëĄ ęłľę¸ëë íëĽě ě´ě ë° íę´ě í´ëśíě ě´ě ěę˛Źě´ ę´ě°°ëě§ ěěźëŠ´ě ě ěíę´ë
šë´ěĽě´ ë°ěíë 경ě°ë ë¤ë°ëިě¸íę´ě˘
ě ěźëě ëě´ěź íë¤. ëí ě 1í ě 경ěŹě ě˘
ěŚěě ë°ěí ě ěë ë¤ë°ëިě¸íę´ě˘
ěźëĄ ě¸íěŹ ě ěíę´ë
šë´ěĽě´ ë°ěí늴 ě ěíę´ě í´í뼟 ě ëí기 ěí´ ě ë°Š ë´ ííę´ë´íźěąěĽě¸ěí체(anti-VEGF antibody)ě 죟ě
ě´ ęł ë ¤ë ě ěěźëŠ° ěěíę°ě ě ěěźëĄ 윊ëśí ěěíę°ě´ ě´ë ¤ě´ ę˛˝ě° ěŹęłźě ě´ íěí ę˛ěźëĄ ěŹëŁëë¤.
Fig. 1.
Multiple cafĂŠ au lait spots. Numerous cafĂŠ au lait spots were observed on the back of 13-year-old boy with neurofibromatosis type 1.

Fig. 2.
Ophthalmic findings show multiple retinal capillary hemangiomas associated with neurofibromatosis type 1. (A) Slit lamp examination findings. Multiple Lisch nodules (white dashed circles) and ectropion uvea (white arrow) due to secondary neovascular glaucoma. (B) Neovascularization on iris at first visit. (C) Partial regression of iris neovascularization after intracameral injection of bevacizumab. (D) Fundus photography findings. Reddish optic disc with neovascularization. (E) Fluorescein angiography findings. Neovascularization stalk on optic disc and prolonged arteriovenous transit time of superior retinal vein (t = 30 seconds). (F) Wide fundus photography findings. Multiple retinal capillary hemangiomas (white dashed rectangle) with gliosis and chronic vitreous hemorrhage. (G, H) An enlarged image of retinal capillary hemangiomas (yellow arrows) covered with gliosis and fluorescein leakage at late phase near the retinal capillary hemangiomas.
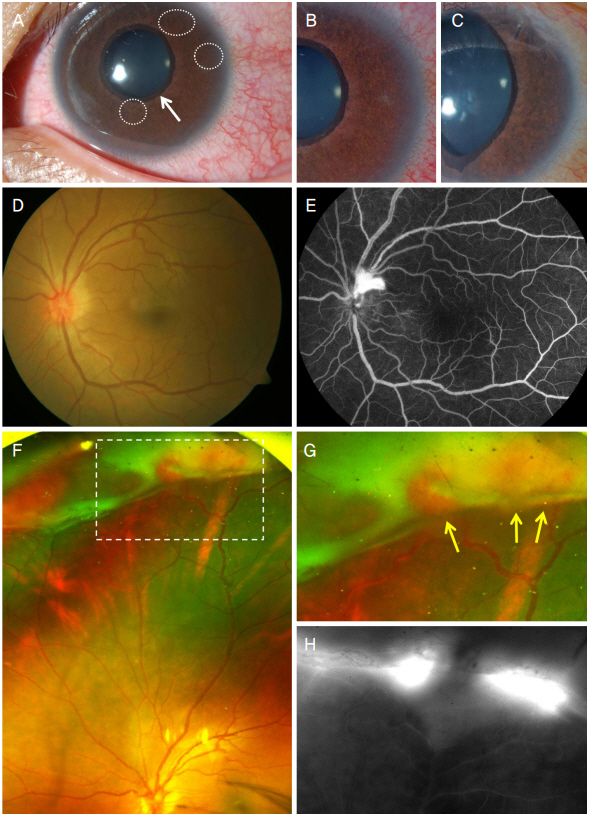
Fig. 3.
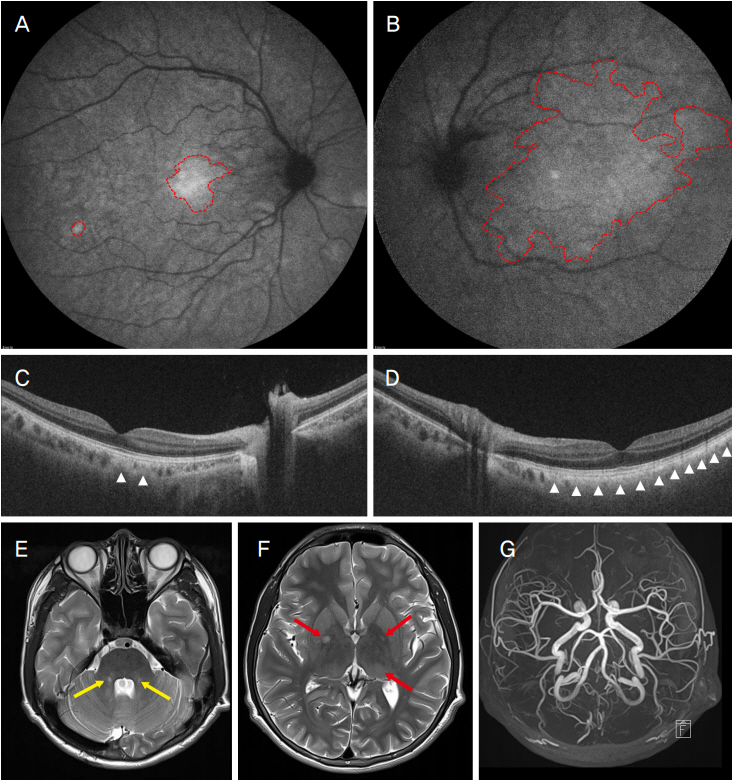
Near-infrared fundus autofluorescence findings and increased T2 weighted signal on brain magnetic resonance imaging of neurofibromatosis type 1 patient. (A, B) Near-infrared fundus autofluorescence findings. Hyperfluorescent patchy regions (red dashed loops) on both macula at the sites presumed to be choroidal neurofibromas (C, D) Optical coherence tomography findings. Hyperreflectivity regions (white arrowheads) corresponding with the hyperfluorescent patch regions in near-infrared fundus autofluorescence. (E) High T2 signal intensity lesions in both cerebellar white matters (yellow arrows). (F) Several high T2 signal intensity lesions in both basal ganglia, left thalamus (red arrows): indicating central nervous system involvement of neurofibromatosis type 1. (G) No vascular abnormality detected on magnetic resonance angiography.
REFERENCES
1) Behrman RE, Kliegman RM, Jenson HB. Nelson textbook of pediatrics, 17th ed. Philadelphia: Saunders, 2004;2015.
2) KordiÄ R, Sabol Z, Cerovski B, et al. Eye disorders in neurofibromatosis (NF1). Coll Antropol 2005;29:S29-31.
3) Lee SM, Lee JW. A case of neovascular glaucoma secondary to ocular ischemic syndrome in a patient with moyamoya disease. J Korean Ophthalmol Soc 2012;53:1712-7.

4) Oh WH. A case of moyamoya syndrome diagnosed by ophthalmic examination in a patient with moyamoya disease. J Korean Ophthalmol Soc 2018;59:98-103.

5) Martyn LJ, Knox DL. Glial hamartoma of the retina in generalized neurofibromatosis, Von Recklinghausen's disease. Br J Ophthalmol 1972;56:487-91.



6) Gass JD. An unusual hamartoma of the pigment epithelium and retina simulating choroidal melanoma and retinoblastoma. Trans Am Ophthalmol Soc 1973;71:171-83; discussions 184-5.


7) Gass JDM. Stereoscopic atlas of macular diseases: diagnosis and treatment, 3rd ed. St. Louis: CV Mosby Co., 1987;648-93.
8) Frenkel M. Retinal angiomatosis in a patient with neurofibromatosis. Am J Ophthalmol 1967;63:804-8.


9) Thomas JV, Schwartz PL, Gragoudas ES. Von Hippel's disease in association with von Recklinghausen's neurofibromatosis. Br J Ophthalmol 1978;62:604-8.



10) Destro M, D'Amico DJ, Gragoudas ES, et al. Retinal manifestations of neurofibromatosis. Diagnosis and management. Arch Ophthalmol 1991;109:662-6.


11) Viola F, Villani E, Natacci F, et al. Choroidal abnormalities detected by near-infrared reflectance imaging as a new diagnostic criterion for neurofibromatosis 1. Ophthalmology 2012;119:369-75.


12) Ueda-Consolvo T, Miyakoshi A, Ozaki H, et al. Near-infrared fundus autofluorescence-visualized melanin in the choroidal abnormalities of neurofibromatosis type 1. Clin Ophthalmol 2012;6:1191-4.


13) Shields JA, Pellegrini M, Kaliki S, et al. Retinal vasoproliferative tumors in 6 patients with neurofibromatosis type 1. JAMA Ophthalmol 2014;132:190-6.


-
METRICS

-
- 0 Crossref
- 0 Scopus
- 2,593 View
- 64 Download
- Related articles
-
Retinal Microvascular Abnormalities in Patients with Type I Neurofibromatosis2021 February;62(2)
A Case of Multiple Eyelid Trichilemmoma Associated with Cowden Syndrome.2013 May;54(5)
A Case of Periorbital Infantile Capillary Hemangioma Treated With Propranolol.2010 November;51(11)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



