 |
 |
| J Korean Ophthalmol Soc > Volume 61(12); 2020 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉņØś ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ļ¼┤ĒśłĻ┤ĆļČĆņ£ä(foveal avascular zone, FAZ)ņØś ļäōņØ┤ņÖĆ ĒśłĻ┤Ć ļ░ĆļÅä(vascular density, VD) ļ¦źļØĮļ¦ēļæÉĻ╗ś(choroidal thickness, CT)ļź╝ ņĖĪņĀĢĒĢśņŚ¼ ņŻ╝ņŗ£ņĢłņØä ĻĄ¼ļČäĒĢĀ ņłś ņ׳ļŖöņ¦Ć ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļīĆņāüĻ│╝ ļ░®ļ▓Ģ
34ļ¬ģņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ Ēöäļ”¼ņ”śĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņŻ╝ņŗ£ņĢłņØä Ļ░Éļ│äĒĢ£ Ēøä, ļ╣øĻ░äņäŁļŗ©ņĖĄĒśłĻ┤ĆņĪ░ņśüņłĀņØä ņŗ£Ē¢ēĒĢśņŚ¼ ņ¢æņĢłņØś Ēæ£ņĖĄ FAZ (superficial FAZ, SFAZ)ņÖĆ ņŗ¼ļČĆ FAZ (deep FAZ, DFAZ)ņØś ļäōņØ┤ ļ░Å Ēæ£ņĖĄļ¦Øļ¦ēĒśłĻ┤Ćņ┤ØņŚÉņä£ņØś ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĻĖ░ņżĆļ░śĻ▓Į 1 mmņÖĆ 3 mmņØś ĒśłĻ┤Ć ļ░ĆļÅä(1-mm fovea, 3-mm parafovea superficial capillary plexus density, SCPD), CTļź╝ ņĖĪņĀĢĒĢśņŚ¼ ņØ╝ Ēæ£ļ│Ė t-Ļ▓ĆņĀĢņ£╝ļĪ£ ņ¢æņĢłņØä ļ╣äĻĄÉĒĢśĻ│Ā Ēö╝ņ¢┤ņŖ© ņāüĻ┤ĆļČäņäØņ£╝ļĪ£ ņ¢æņĢłņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļČäņäØĒĢśņśĆļŗż.
Ļ▓░Ļ│╝
ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś SFAZ ļ░Å DFAZņØś ļäōņØ┤ņÖĆ 1-mm fovea, 3-mm parafovea SCPD ļ░Å CTļŖö ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņśĆļŗż. SFAZ ļ░Å DFAZņØś ļäōņØ┤ņÖĆ 3-mm parafovea SCPD, CTļŖö ņ¢æņĢłņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļéś, 1-mm fovea SCPDļŖö ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ņŻ╝ņŗ£ņĢłļ│┤ļŗż ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśļŗż(p=0.039).
ABSTRACT
Purpose
To distinguish the dominant eye in patients with intermittent exotropia by comparing the width of the foveal avascular zone (FAZ), the vascular density (VD), and the choroidal thickness (CT) in both eyes.
Methods
A total of 34 subjects with intermittent exotropia were enrolled. Optical coherence tomography angiography (OCTA) was performed after discrimination of the dominant eye using a prism cover test (PCT). FAZ widths in the superficial capillary plexus (referred to here as superficial FAZ or SFAZ) and in the deep capillary plexus (deep FAZ or DFAZ); VDs of the 1-mm fovea and 3-mm parafovea, specifically the superficial capillary plexus density (SCPD); and CT measured by OCTA were compared between both eyes using a one-sample t-test. These abovementioned parameters were compared between dominant and non-dominant eyes through PearsonŌĆÖs correlation analysis.
Results
The widths of SFAZ and DFAZ, the 1-mm fovea and 3-mm parafovea SCPDs, and CT of dominant eye showed positive correlations with respect to the non-dominant eye. Although there was no statistically significant difference in SFAZ and DFAZ widths, the 3-mm parafovea SCPD, or CT between eyes, the 1-mm fovea SCPD in the non-dominant eye showed a statistically significant higher density than that of the dominant eye (p = 0.039).
ņé¼ņŗ£ļŖö ņ¢┤ļ¢ĀĒĢ£ ļ¼╝ņ▓┤ļź╝ ņŻ╝ņŗ£ĒĢĀ ļĢī ņ¢æņĢłņØ┤ ņä£ļĪ£ ņĀĢņāüņĀüņ£╝ ļĪ£ ņĀĢļĀ¼ļÉśņ¦Ć ļ¬╗ĒĢśĻ│Ā ĒĢ£ņ¬Į ļłłņØĆ ļśæļ░öļź┤Ļ▓ī ļ¼╝ņ▓┤ļź╝ ņŻ╝ņŗ£ĒĢśļÉś, ļŗżļźĖ ņ¬Į ļłłņØĆ ņĢłņ¬Į, ļ░öĻ╣źņ¬Į, ņ£ä ļśÉļŖö ņĢäļל ļ░®Ē¢źņ£╝ļĪ£ ĒÄĖņ£äļÉśļŖö ņāüĒā£ļź╝ ļ¦ÉĒĢ£ļŗż[1]. ņé¼ņŗ£ļŖö ņ¦ĆņåŹņä▒ņ£╝ļĪ£ ļéśĒāĆļéśĻĖ░ļÅä ĒĢśņ¦Ćļ¦ī Ļ░äĒŚÉņĀüņØĖ ĒśĢĒā£ļĪ£ ļéśĒāĆļéśĻĖ░ļÅä ĒĢ£ļŗż. Ļ░äĒŚÉņÖĖņé¼ņŗ£ļŖö ņ¢┤ļ”░ņØ┤ ļ░Å ņä▒ņØĖņŚÉņä£ Ļ░Ćņן ĒØöĒĢśĻ▓ī ļéśĒāĆļéśļŖö ņé¼ņŗ£ņØś ņóģļźś ņżæ ĒĢśļéśļĪ£ ĒĢ£ņ¬Į ļłłņØ┤ Ļ░äĒŚÉņĀüņ£╝ļĪ£ ļ░¢ņ£╝ļĪ£ ļ╣Āņ¦ĆļŖö ņé¼ņŗ£ņØ┤ļŗż. ņŻ╝ļĪ£ Ēö╝Ļ│żĒĢśĻ▒░ļéś ļ®ŹĒĢśĻ▓ī ņ׳ņØä ļĢī ĒĢ£ņ¬Į ļłłņØ┤ ļ░¢ņ£╝ļĪ£ ļÅīņĢäļéśĻ░ĆļŖö ņ”ØņāüņØä ļ│┤ņØ┤ļ®░ ĒŖ╣Ē׳ ņĢäņŗ£ņĢä ļ░Å ļé©ņĢäĒöäļ”¼ņ╣┤ ņØĖĻĄ¼ņŚÉņä£ ļåÆņØĆ ņ£Āļ│æļźĀ(ņĀäņ▓┤ ņé¼ņŗ£ņØś ņĢĮ 68%)ņØä ļ│┤ņØĖļŗż[2].
Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņŻ╝ļÉ£ ņ╣śļŻī ļ░®ļ▓ĢņØĆ ņĢłĻĄ¼ņŻ╝ņ£ä ĻĘ╝ņ£ĪņŚÉ ļīĆĒĢ£ ņłśņłĀņĀü ņ╣śļŻīļĪ£ ņŻ╝ļĪ£ ņ¢æņĢłņØś ņÖĖņ¦üĻĘ╝ņØä ĒøäņĀäņŗ£ĒéżĻ▒░ļéś, ļŗ©ņĢłņØś ļé┤ņ¦üĻĘ╝ņØä ņĀłņĀ£ĒĢśĻ│Ā ņÖĖņ¦üĻĘ╝ņØä ĒøäņĀäņŗ£ĒéżļŖö ļ░®ļ▓ĢņØä ņé¼ņÜ®ĒĢ£ļŗż. ņłśņłĀņĀü ņ╣śļŻīņØś ļ¬®ņĀüņØĆ ņøÉĻ▒░ļ”¼ ļ░Å ĻĘ╝Ļ▒░ļ”¼ ņŻ╝ņŗ£ņŚÉņä£ ņ¢æņĢłņØś ņĀĢļĀ¼ņØä ļ│ĄņøÉĒĢśĻ│Ā ņ¢æņĢł ņŗ£ĻĖ░ļŖźņØä ļ│┤ņĪ┤ Ēś╣ņØĆ ļ│ĄņøÉņŗ£ĒéżļŖö Ļ▓āņ£╝ļĪ£[3], ļŗ©ņĢł ņłśņłĀņØś Ļ▓ĮņÜ░ ņŻ╝ļĪ£ ļ╣äņŻ╝ņŗ£ņĢłņØä ņłśņłĀĒĢśĻ▓ī ļÉśļŖöļŹ░, ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢł ņżæ ņ¢┤ļŖÉ ņ¬Į ļłłņØä ņłśņłĀĒĢśļŖö Ļ▓āņØ┤ ņśłĒøäĻ░Ć ļŹö ņóŗņØĆņ¦ĆņŚÉ ļīĆĒĢśņŚ¼ļŖö ļģ╝ļ×ĆņØ┤ ņ׳ņ£╝ļéś[4,5], ņĄ£ĻĘ╝ņŚÉļŖö ņŻ╝ļĪ£ ļÅīņĢä ļéśĻ░ĆļŖö ļ╣äņŻ╝ņŗ£ņĢłņŚÉ ņĢĮņŗ£Ļ░Ć ļ░£ņāØĒĢśļŖö Ļ▓āņØä ņśłļ░®ĒĢ©Ļ│╝ ļÅÖņŗ£ņŚÉ ĒÖśņ×É ļ░Å ļ│┤ĒśĖņ×ÉņØś ņŗ¼ļ”¼ņĀüņØĖ ņĢłņĀĢņØä ņØ┤ņ£ĀļĪ£ ļ╣äņŻ╝ņŗ£ņĢłņŚÉ ļīĆĒĢśņŚ¼ ņŻ╝ļĪ£ ņłśņłĀņØ┤ ņØ┤ļŻ©ņ¢┤ņ¦ĆĻ│Ā ņ׳ļŗż[6]. Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉņŚÉņä£ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ĻĄ¼ļČäņØĆ ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ ĒåĄĒĢśņŚ¼ ņØ┤ļŻ©ņ¢┤ņ¦Ćļéś[6], ļ¦ī 3ņäĖ ļ»Ėļ¦ī ņ£ĀņĢä Ēś╣ņØĆ ņä▒ņØĖņŚÉņä£ļÅä ņ╣śļ¦żļéś ņĀĢņŗĀņ¦Ćņ▓┤ ļō▒ņØä ņØ┤ņ£ĀļĪ£ ĒśæņĪ░Ļ░Ć ņ¢┤ļĀżņøī ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼Ļ░Ć ļČłĻ░ĆļŖźĒĢ£ Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ▓ĮņÜ░ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ĻĄ¼ļ│äņØ┤ ņ¢┤ļĀżņøī ļŗ©ņĢł ņłśņłĀņØä Ļ│ĀļĀżĒĢĀ Ļ▓ĮņÜ░ ņłśņłĀ ļČĆņ£äļź╝ Ļ▓░ņĀĢĒĢśļŖö ļŹ░ ņ¢┤ļĀżņøĆņØ┤ ņ׳ņØä ņłś ņ׳ļŗż.
ĒĢ£ĒÄĖ ļ╣øĻ░äņäŁļŗ©ņĖĄĒśłĻ┤ĆņĪ░ņśüņłĀ(optical coherence tomography angiography, OCTA)ņØś Ļ▓ĮņÜ░ ļ╣øĻ░äņäŁļŗ©ņĖĄņ┤¼ņśüņłĀ(optical coherence tomography, OCT) ĻĖ░ņłĀņØä ņØ┤ņÜ®ĒĢśņŚ¼ ļ¦Øļ¦ēņØś ĒśłĻ┤Ć ļČäĒż ļ░Å ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ļ¼┤ĒśłĻ┤ĆļČĆņ£ä(foveal avascular zone, FAZ)ņŚÉ ļīĆĒĢ£ ņśüņāüņØä ļ╣äņ╣©ņŖĄņĀüņ£╝ļĪ£ ņ¢╗ņØä ņłś ņ׳ļŖö ļ░®ļ▓Ģņ£╝ļĪ£, ņŗĀĻ▓Įņä¼ņ£ĀņĖĄ ļ░Å ņŗĀĻ▓ĮņĀłņäĖĒżņĖĄņØś ĒśłĻ┤Ć ļČäĒżļź╝ ļé┤ņĖĪ(Ēś╣ņØĆ Ēæ£ņĖĄ) ļ¬©ņäĖĒśłĻ┤Ćņ┤Ø(superficial capillary plexus, SCP)ļĪ£, ļé┤ņĖĪļ¦ØņāüņĖĄ ļ░Å ņÖĖņĖĪļ¦ØņāüņĖĄņØś ĒśłĻ┤Ć ļČäĒżļź╝ ņŗ¼ļČĆļ¬©ņäĖĒśłĻ┤Ćņ┤Ø(deep capillary plexus, DCP)ļĪ£ ĻĄ¼ļČäĒĢśņŚ¼ Ļ░üĻ░üņØś ĒśłĻ┤Ć ļ░ĆļÅä(vascular density, VD) ļ░Å FAZņŚÉ ļīĆĒĢ£ ņĀĢļ│┤ļź╝ ņ¢╗ņØä ņłś ņ׳ņ£╝ļ®░, ļ¦źļØĮļ¦ēņØś ļæÉĻ╗ś(choroidal thickness, CT)ļÅä ĒĢ©Ļ╗ś Ļ┤Ćņ░░Ļ░ĆļŖźĒĢśļŗż[7]. OCT ļ░Å OCTAļŖö ņ¦æņżæņØ┤ ĒלļōżĻ▒░ļéś ĒśæņĪ░Ļ░Ć ņל ļÉśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ņŚÉļÅä ļ│┤ņÖäņĀüņ£╝ļĪ£ ņŗ£Ē¢ē Ļ░ĆļŖźĒĢśļ®░ Ļ▓Ćņé¼ļÅä 30ņ┤ł ņØ┤ļé┤ļĪ£ ļ╣äĻĄÉņĀü ņ¦¦ņØĆ ņŗ£Ļ░ä ļé┤ņŚÉ ņ┤¼ņśüņØ┤ Ļ░ĆļŖźĒĢśļŗżļŖö ņןņĀÉņØ┤ ņ׳ļŗż. ņØ┤ņŚÉ ļ│Ė ņŚ░ĻĄ¼ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉņŚÉņä£ OCTAļź╝ ĒåĄĒĢśņŚ¼ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ļ¦Øļ¦ē ļ░Å ļ¦źļØĮļ¦ēņØś ĒśłĻ┤ĆņØä ļ╣äĻĄÉĒĢśņŚ¼ Ļ░üĻ░ü ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśļ»ĖĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ļŖöņ¦Ć ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
ļ│Ė ņŚ░ĻĄ¼ļŖö 2019ļģä 12ņøö 2ņØ╝ ļ│ĖņøÉ ņ×äņāüņŗ£ĒŚśņŗ¼ņé¼ņ£äņøÉĒÜī(Institutional Review Board, IRB)ņŚÉņä£ ņŖ╣ņØĖļÉśņŚłņ£╝ļ®░ ĒŚ¼ņŗ▒ĒéżņäĀņ¢ĖņŚÉ ļ¬ģņŗ£ļÉ£ ņŚ░ĻĄ¼ņÖĆ Ļ┤ĆļĀ©ļÉ£ ņ£żļ”¼ ņøÉņ╣ÖņØä ņżĆņłśĒĢśņśĆļŗż(ņŖ╣ņØĖ ļ▓łĒśĖ: 2019-11-041). ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ 2017ļģä 1ņøö 1ņØ╝ļČĆĒä░ 2019ļģä 10ņøö 31ņØ╝Ļ╣īņ¦Ć ļ│ĖņøÉ ņĢłĻ│╝ ņÖĖļלļź╝ ĒåĄĒĢśņŚ¼ ļ░®ļ¼ĖĒĢ£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņ¦äĒ¢ēļÉśņŚłņ£╝ļ®░, 4ļ»ĖĒä░ ņĢ× ņł½ņ×É ļśÉļŖö ĻĘĖļ”╝ņŚÉ ņĀĢĒÖĢĒ׳ ņ¦æņżæĒĢśņŚ¼ ņŻ╝ņŗ£ĒĢĀ ņłś ņ׳ļŖö ĒÖśņ×É ņżæ ņŚ░ļĀ╣ņŚÉ Ļ┤ĆĻ│äņŚåņØ┤ ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØä ĻĄ¼ļ│äĒĢĀ ņłś ņ׳ļŖö ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś ņ¦äļŗ©ņØĆ ļ│┤ĒśĖņ×Éļź╝ ĒåĄĒĢ£ ļ¼Ėņ¦ä ļ░Å ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ ĒåĄĒĢśņŚ¼ ņØ┤ļŻ©ņ¢┤ņĪīņ£╝ļ®░ ĒÅēņāüņŗ£ņŚÉļŖö ņ¢æņĢłņØ┤ ņĀĢņ£äļź╝ ņ£Āņ¦ĆĒĢśļéś ņŻ╝ļĪ£ Ēö╝Ļ│żĒĢśĻ▒░ļéś ļ®ŹĒĢśĻ▒░ļéś ņĢäĒöī ļĢī ņØ┤ĒÖśļÉ£ ļłłņØ┤ ļ░öĻ╣źņ¬Įņ£╝ļĪ£ ļÅīņĢä ļéśĻ░ĆļŖö ņ”ØņāüņØ┤ ņ׳ņ£╝ļ®░ ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ņāüņŚÉņä£ ņÖĖņé¼ņŗ£Ļ░Ć ļéśĒāĆļéśļŖö Ļ▓ĮņÜ░ļĪ£ ņĀĢņØśĒĢśņśĆļŗż[6]. ņ¦äļŗ© ļŗ╣ņØ╝ ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£ Ļ▓Ćņé¼(Stereo Fly ņ×ģņ▓┤ņŗ£Ļ▓Ćņé¼)ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ņ×ģņ▓┤ņŗ£ļĀźņØä ņ┤ł(seconds of arc)ļŗ©ņ£äļĪ£ ņĖĪņĀĢĒĢśĻ│Ā[6] ņé¼ņŗ£ņĪ░ņĀł ņĀĢļÅä(control grade)ļź╝ ņøÉĻ▒░ļ”¼ņŚÉņä£ ņĖĪņĀĢĒĢśņŚ¼ ņÜ░ņłś(good), ļ│┤ĒåĄ(fair), ļČłļ¤ē(poor)ņ£╝ļĪ£ ļČäļźśĒĢśņśĆļŗż[8]. ļśÉĒĢ£ ĻĘ╝Ļ▒░ļ”¼ņÖĆ ņøÉĻ▒░ļ”¼ņŚÉņä£ Ļ░üĻ░ü ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ņé¼ņŗ£Ļ░üņØä ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░ ņé¼ņŗ£Ļ░üņØ┤ 10Ēöäļ”¼ņ”śļööņśĄĒä░ ļ»Ėļ¦īņ£╝ļĪ£ ņ░©ņØ┤Ļ░Ć ļéśļŖö ĻĖ░ļ│ĖĒśĢ(basic type) ĒÖśņ×ÉļōżņØä ļ│Ė ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļĪ£ ņäĀņĀĢĒĢśņśĆļŗż[6]. ņØ┤ ņżæ ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ņāüņŚÉņä£ ņŻ╝ņŗ£ņĢłņØ┤ ļ¬ģĒÖĢĒĢśņ¦Ć ņĢŖĻ│Ā ĻĄÉļīĆļĪ£ ļéśĒāĆļéśļŖö Ļ▓ĮņÜ░ļŖö ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆņ£╝ļ®░ ņØ┤ņĀäņŚÉ ņÖĖņāüņØś ļ│æļĀźņØ┤ ņ׳ņŚłĻ▒░ļéś ĻĖ░ĒāĆ ņŗĀĻ▓ĮĒĢÖņĀü ņ”ØņāüņØ┤ ļÅÖļ░śļÉśļŖö ļō▒ ņé¼ņŗ£ļź╝ ņ£Āļ░£ĒĢĀ Ļ░ĆļŖźņä▒ņØ┤ ņ׳ļŖö Ļ│╝Ļ▒░ļĀź ļ░Å ņ¦łļ│æļĀźņØä Ļ░Ćņ¦ä ĒÖśņ×ÉļōżļÅä ņĀ£ņÖĖĒĢśņśĆļŗż. OCTAļŖö ļ│ĖņøÉņŚÉņä£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ļĪ£ ņ¦äļŗ©ļ░øņØĆ ļéĀņŚÉ ņ┤¼ņśüļÉśņŚłņ£╝ļ®░ ļŗ╣ņØ╝ ņ¢æņĢłņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØä ņĖĪņĀĢĒĢśņŚ¼, ņ¢┤ļŖÉ ņ¬Į ļłłņØś ņŗ£ļĀźņØ┤ļØ╝ļÅä 4ņäĖ ņØ┤ĒĢśņŚÉņä£ LogMAR 0.40 ļ»Ėļ¦īņØ┤Ļ▒░ļéś 5ņäĖņŚÉņä£ LogMAR 0.30 ļ»Ėļ¦īņØ┤Ļ▒░ļéś 6ņäĖ ņØ┤ņāüņŚÉņä£ LogMAR 0.20 ļ»Ėļ¦īņØĖ Ļ▓ĮņÜ░ ņ¢æņĢł ņĢĮņŗ£ļĪ£ ņ¦äļŗ©ĒĢśņśĆņ£╝ļ®░, ĒĢ£ņ¬Į ļłłņØ┤ ļŗżļźĖ ņ¬Į ļłłņŚÉ ļ╣äĒĢśņŚ¼ ņŗ£ļĀźņØ┤ 2ņżä ņØ┤ņāü ņ░©ņØ┤Ļ░Ć ļéśļŖö Ļ▓ĮņÜ░ņŚÉļŖö ļŗ©ņĢłņĢĮņŗ£ļĪ£ ņ¦äļŗ©ĒĢśņŚ¼ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņĀ£ņÖĖĒĢśņśĆļŗż[9]. ļśÉĒĢ£ ņĪ░ņĀłļ¦łļ╣äĻĄ┤ņĀłĻ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ĻĄ┤ņĀłļźĀņØä ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś(spherical equivalent)ļĪ£ ĻĖ░ļĪØĒĢśņśĆļŗż[10]. ņłśņ¦üņé¼ņŗ£ļéś ĒĢśņé¼ĻĘ╝ĻĖ░ļŖźĒĢŁņ¦ä, ĒĢ┤ļ”¼ņłśņ¦üĒÄĖņ£ä ļō▒ Ļ░äĒŚÉņÖĖņé¼ņŗ£ļĪ£ ņØĖĒĢśņŚ¼ ņØ┤ņ░©ņĀüņ£╝ļĪ£ ļ░£ņāØļÉ£ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉśļŖö ņé¼ņŗ£Ļ░Ć ļÅÖļ░śļÉ£ ĒÖśņ×ÉļōżņØĆ ņŚ░ĻĄ¼ņŚÉ ĒżĒĢ©ĒĢśņśĆņ£╝ļ®░, ņ┤Ø 34ļ¬ģņØś Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉļōżņØ┤ ļ│Ė ņŚ░ĻĄ¼ņØś ļīĆņāüņ×ÉļĪ£ ļÉśņŚłļŗż. ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļĪ£ ĒżĒĢ©ļÉ£ ļ¬©ļōĀ ĒÖśņ×ÉļōżņŚÉ ņ׳ņ¢┤ņä£ DRI OCT Triton Plus (Topcon, Tokyo, Japan)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņ¢æņĢł OCTAļź╝ ņ┤¼ņśüĒĢśņśĆļŗż. ļ¬©ļōĀ Ļ▓Ćņé¼ļŖö ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļź╝ ĒåĄĒĢśņŚ¼ ņŻ╝ņŗ£ņĢłņØ┤ ĻĄ¼ļ│äļÉ£ ņØ┤ĒøäņŚÉ ņŗ£Ē¢ēļÉśņŚłņ£╝ļ®░, ļ│Ė ņŚ░ĻĄ¼ņØś ļŹ░ņØ┤Ēä░ļŖö ņĄ£ņ┤łņØś Ļ▓Ćņé¼ ņ×ÉļŻīļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ņłśņ¦æļÉśņŚłļŗż. ņłśņ¦æļÉ£ ļŹ░ņØ┤Ēä░ļŖö ņŚ░ĻĄ¼ ļīĆņāüņ×ÉņØś ņŚ░ļĀ╣, ņä▒ļ│ä, ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀź, ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣ś, ņé¼ņŗ£Ļ░ü, ņé¼ņŗ£ņĪ░ņĀł ņĀĢļÅä, ņ×ģņ▓┤ņŗ£ļĀź, ņŻ╝ņŗ£ņĢł, SFAZ ļ░Å DFAZņØś ļäōņØ┤, SCPD, CTņØ┤ļ®░ ņØ┤ ņżæ SFAZ ļ░Å DFAZņØś ļäōņØ┤, CTļŖö ImageNet ĒöäļĪ£ĻĘĖļשņØä ĒåĄĒĢśņŚ¼ ņĖĪņĀĢļÉśņŚłļŗż. SCPDļŖö SCPņŚÉņä£ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØä ĻĖ░ņżĆņ£╝ļĪ£ ņØ╝ņĀĢ ļ▓öņ£ä ļé┤ņØś ļ®┤ņĀüĻ│╝ ĻĘĖņżæņŚÉņä£ ĒśłĻ┤ĆņØ┤ ņ░©ņ¦ĆĒĢśĻ│Ā ņ׳ļŖö ļ®┤ņĀüņØś ļ╣äņ£©ņØä ĒŹ╝ņä╝ĒŖĖļĪ£ ļéśĒāĆļéĖ ņłśņ╣śļź╝ ņØśļ»ĖĒĢśļŖöļŹ░, Ļ▓Ćņé¼ ĻĖ░Ļ│ä ņ×Éņ▓┤ņĀüņ£╝ļĪ£ Ļ│äņé░ļÉ£ Ļ░ÆņŚÉ ļö░ļØ╝ ImageNet ĒöäļĪ£ĻĘĖļשņŚÉņä£ ĒÖĢņØĖĒĢśņŚ¼ ņĀüņÜ®ĒĢśņśĆļŗż. FAZņØś ļäōņØ┤ļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņ£╝ļĪ£, ļŗżņŗ£ Ļ░üĻ░üņŚÉņä£ SCPņÖĆ DCPņŚÉņä£ņØś ļäōņØ┤ļź╝ ņĖĪņĀĢĒĢśņŚ¼ ļ╣äĻĄÉĒĢśņśĆņ£╝ļ®░(Fig. 1), SCPDļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņ£╝ļĪ£, ļŗżņŗ£ Ļ░üĻ░üņŚÉņä£ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØä ĻĖ░ņżĆņ£╝ļĪ£ ņ¦Ćļ”ä 1 mm ņøÉ ļé┤ļČĆņŚÉņä£ņØś SCPD (1-mm fovea SCPD)ņÖĆ ļ░śņ¦Ćļ”ä 3 mm ņøÉ ļé┤ļČĆņŚÉņä£ņØś SCPDļź╝ ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ņ¦Ćļ”ä 1 mmļČĆĒä░ 3 mmĻ╣īņ¦ĆņØś SCPDļŖö ņāü, ĒĢś, ņØ┤ņĖĪ, ļ╣äņĖĪ 4ļČĆļČäņ£╝ļĪ£ ļéśļłäņ¢┤ Ļ░üĻ░üņØś SCPDļź╝ ņĖĪņĀĢĒĢ£ ļÆż ļ¬©ļæÉ ĒĢ®ĒĢśņŚ¼ 4ļĪ£ ļéśļłł ĒÅēĻĘĀĻ░ÆņØä Ļ│äņé░ĒĢśņŚ¼ 3-mm parafovea SCPDļĪ£ ņĀĢņØśĒĢśņśĆļŗż(Fig. 2). CTļŖö ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØä ĻĖ░ņżĆņ£╝ļĪ£ ĒĢśņŚ¼ ļ¦Øļ¦ēņØś Ēæ£ļ®┤ņŚÉņä£ ņłśņ¦ü ļ░®Ē¢źņ£╝ļĪ£ņØś ļæÉĻ╗śļź╝ ņĖĪņĀĢĒĢśĻ│Ā ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņŚÉņä£ ņä£ļĪ£ ļ░śļīĆ ļ░®Ē¢ź(ņØ┤ņĖĪ, ļ╣äņĖĪ)ņ£╝ļĪ£ 100 ╬╝m ļ¢©ņ¢┤ņ¦ä ņ¦ĆņĀÉņŚÉņä£ Ļ░üĻ░ü ļ¦Øļ¦ē Ēæ£ļ®┤Ļ│╝ ņłśņ¦ü ļ░®Ē¢źņ£╝ļĪ£ CTļź╝ ņĖĪņĀĢĒĢśņŚ¼ ņ┤Ø ņäĖ ņ£äņ╣śņŚÉņä£ ņĖĪņĀĢĒĢ£ ļŹ░ņØ┤Ēä░ņØś ĒÅēĻĘĀņ£╝ļĪ£ Ļ░ÆņØä ņäżņĀĢĒĢśņśĆļŗż(Fig. 3). ņØ┤ ļ░®ļ▓ĢņØĆ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®Ļ│╝ ņØĖņĀæĒĢ£ ļ¦źļØĮļ¦ēļæÉĻ╗śņØś ĒÅēĻĘĀņ╣śļź╝ ņé¼ņÜ®ĒĢ£ ļģ╝ļ¼ĖņØä ņ░ĖņĪ░ĒĢśņśĆĻ│Ā[11,12], ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ¦Øļ¦ēņżæņŗ¼ļČĆņØś ņĀĢĒÖĢĒĢ£ CTļź╝ ņĖĪņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ ļ¦Øļ¦ēņżæņŗ¼ ņśżļ¬®Ļ│╝ ĻĘĖ ņØ┤ņĖĪ, ļ╣äņĖĪ 100 ╬╝m ņ£äņ╣śņŚÉņä£ 3ļ▓ł ņĖĪņĀĢĒĢśļŖö Ļ▓āņØä ļ░®ļ▓Ģņ£╝ļĪ£ ņĀĢĒĢśņśĆļŗż. ļ¬©ļōĀ ļŹ░ņØ┤Ēä░ļŖö 1ļ¬ģņØś ņŚ░ĻĄ¼ņ×ÉĻ░Ć ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ĒåĄĻ│äņĀü ļ░®ļ▓ĢņØĆ IBM SPSS Statistics 25.0.0 (IBM Co., Armonk, NY, USA)ņØä ņØ┤ņÜ®ĒĢśņŚ¼ Ļ░ü ĒÖśņ×ÉļōżņØś ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ņØś ļŹ░ņØ┤Ēä░ņØś ņ░©ņÖĆ 0ņØä ļ╣äĻĄÉĒĢ£ ņØ╝ Ēæ£ļ│Ė t-Ļ▓ĆņĀĢ(one-sample t-test) ļ░Å Ēö╝ņ¢┤ņŖ© ņāüĻ┤ĆĻ┤ĆĻ│ä ļČäņäØ(PearsonŌĆÖs correlation analysis)ņØä ņŗ£Ē¢ēĒĢśņśĆņ£╝ļ®░ p-value Ļ░ÆņØ┤ 0.05 ļ»Ėļ¦īņØ┤ļ®┤ ĒåĄĻ│äĒĢÖņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ Ļ▓āņ£╝ļĪ£ Ļ░äņŻ╝ĒĢśņśĆļŗż.
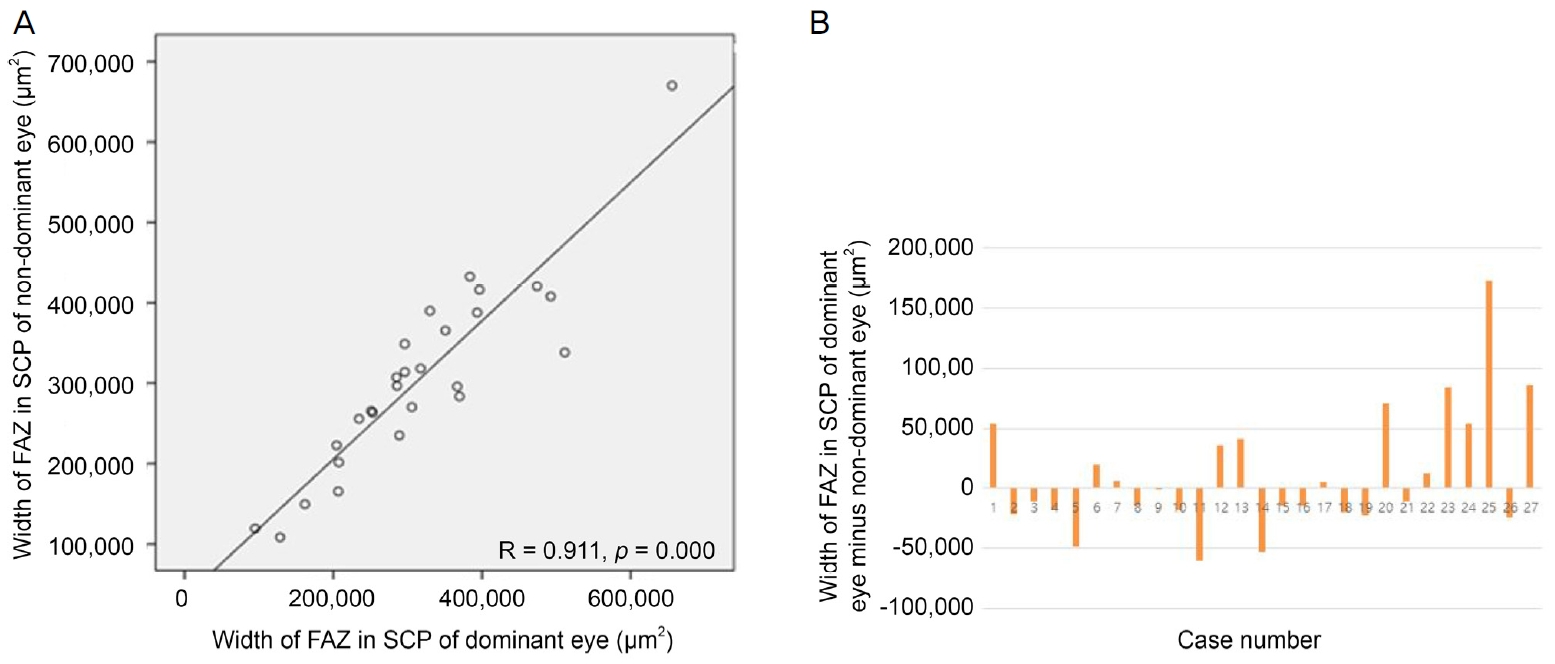
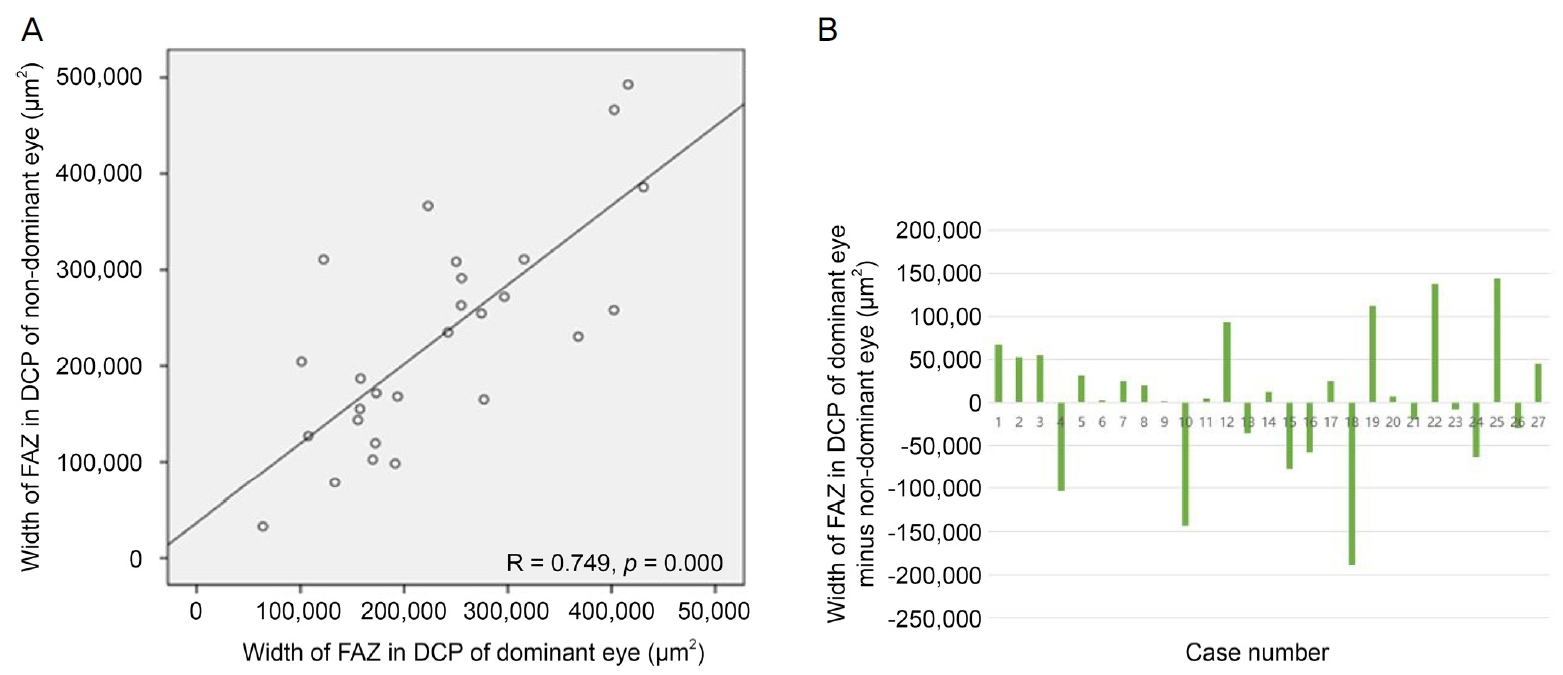
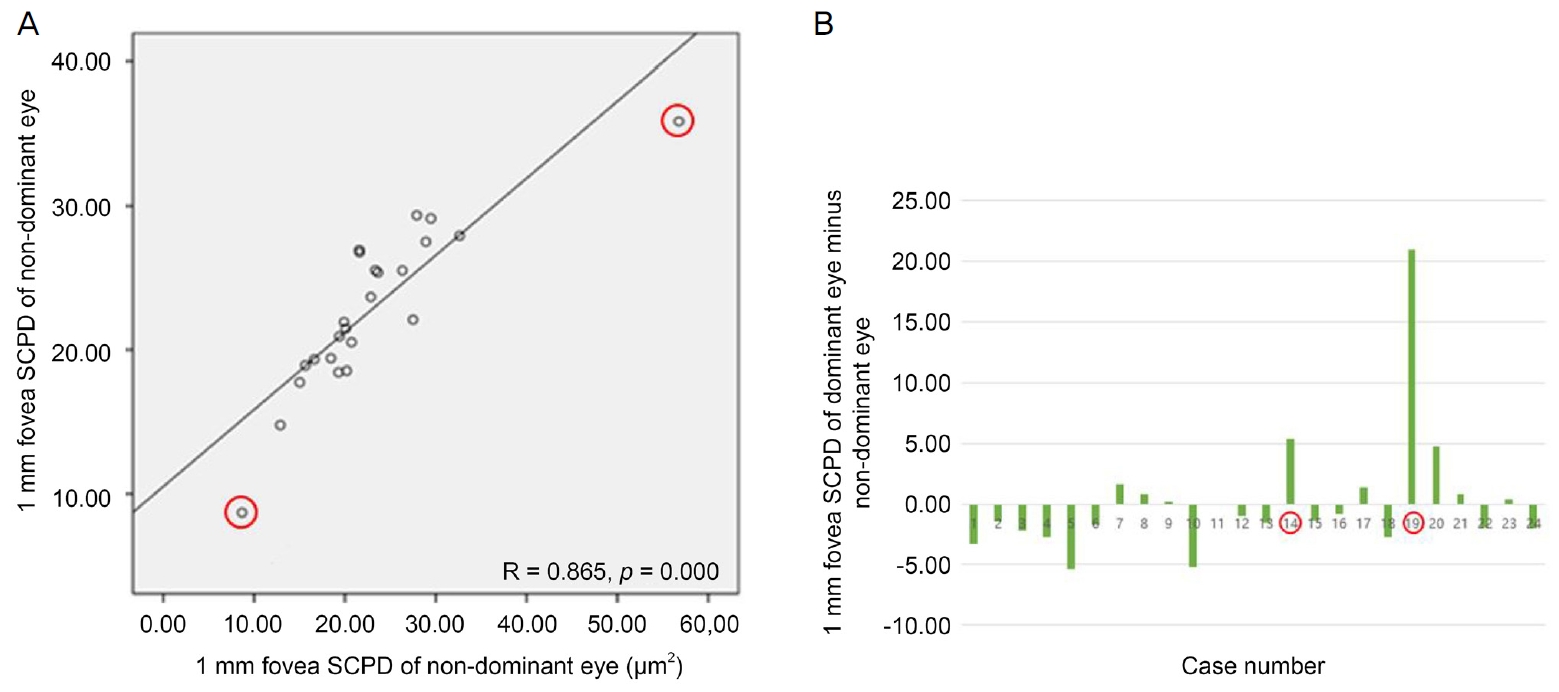
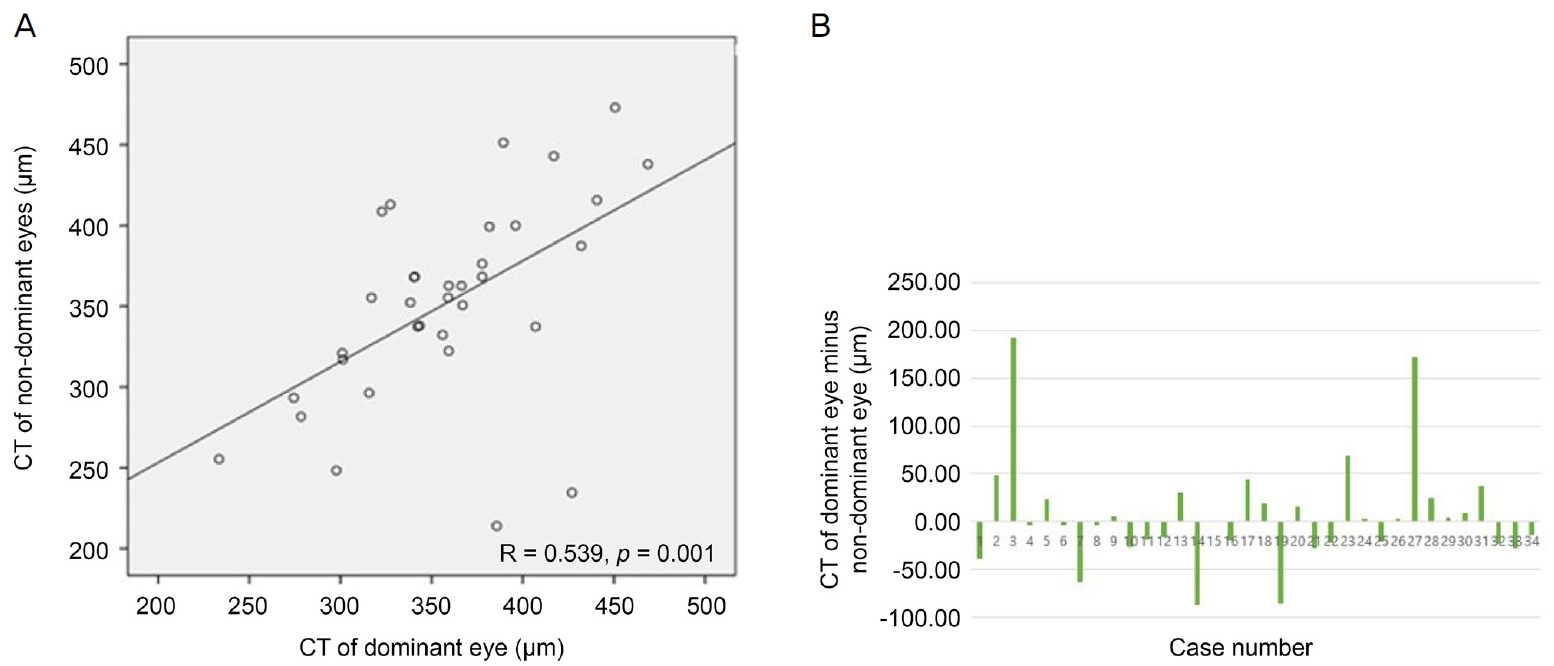
ņ┤Ø 34ļ¬ģ ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļōżņØś ĒÅēĻĘĀņŚ░ļĀ╣ņØĆ 9.5 ┬▒ 5.2ņäĖ(ļ▓öņ£ä:3-24ņäĖ)ņśĆņ£╝ļ®░ ļ╣äņŻ╝ņŗ£ņĢł ņ┤Ø 34ņĢł ņżæ ņóīņĢłņØĖ Ļ▓ĮņÜ░Ļ░Ć 21ļ¬ģ, ņÜ░ņĢłņØĖ Ļ▓ĮņÜ░Ļ░Ć 13ļ¬ģņ£╝ļĪ£ ņóīņĢłņØ┤ ļŹö ļ¦ÄņĢśĻ│Ā ņä▒ļ│äņØĆ ļé©ņ×É 15ļ¬ģ, ņŚ¼ņ×É 19ļ¬ģņØ┤ņŚłļŗż. ņŻ╝ņŗ£ņĢłņØś ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ LogMAR 0.08 ┬▒ 0.13ņØ┤ņŚłņ£╝ļ®░, ļ╣äņŻ╝ņŗ£ņĢłņØś ĒÅēĻĘĀ ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØĆ LogMAR 0.09 ┬▒ 0.15ņśĆļŗż. ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ņĄ£ļīĆĻĄÉņĀĢņŗ£ļĀźņØś ņ░©ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ņØ╝ Ēæ£ļ│Ė t-Ļ▓ĆņĀĢņØä ņŗ£Ē¢ēĒĢśņśĆņØä ļĢī ņ¢æņĢł ņŗ£ļĀźņŚÉ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļŖö ņŚåņŚłļŗż(p=0.160). ņĪ░ņĀłļ¦łļ╣äĻĄ┤ņĀłĻ▓Ćņé¼ Ēøä ĻĄ¼ļ®┤ļĀīņ”łļīĆņØæņ╣śļź╝ ņĖĪņĀĢĒĢśņśĆņØä ļĢī ņŻ╝ņŗ£ņĢłņØś ĒÅēĻĘĀņØĆ -0.68 ┬▒ 2.66 diopters (D) (ļ▓öņ£ä, -7.50 to +7.00 D), ļ╣äņŻ╝ņŗ£ņĢłņØś ĒÅēĻĘĀņØĆ -0.51 ┬▒ 3.03 D (ļ▓öņ£ä, -9.25 to +8.50 D)ļĪ£ ņĖĪņĀĢļÉśņŚłņ£╝ļ®░, ņ┤Ø 34ļ¬ģ ņżæ 4ļ¬ģņŚÉņä£ ņ¢æņĢłņØś ĻĄ┤ņĀłļźĀņØ┤ 2 D ņØ┤ņāü ņ░©ņØ┤ ļéśļŖö ĻĄ┤ņĀłļČĆļō▒ ņåīĻ▓¼ņØä ļ│┤ņśĆļŗż[10]. ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£Ļ▓Ćņé¼ņŚÉņä£ļŖö ĒÅēĻĘĀ 122 ┬▒ 104ņ┤ł(ļ▓öņ£ä, 20-400ņ┤ł)ņØś ņ×ģņ▓┤ņŗ£ļĀźņØä ļ│┤ņśĆļŗż. ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļōżņØś ĻĖ░ļ│Ė ņĀĢļ│┤ļŖö ļŗżņØīĻ│╝ Ļ░ÖņĢśļŗż(Table 1). ņØ┤ ņżæ OCTA ņ┤¼ņśü ļÅäņżæ ļłłņØ┤ ĒØöļōżļĀĖĻ▒░ļéś ņ┤łņĀÉņØ┤ ļ¦×ņ¦Ć ņĢŖļŖö ļō▒ Ļ▓Ćņé¼ņāüņØś ņśżļźśļĪ£ ņØĖĒĢśņŚ¼ FAZņØś ļäōņØ┤ļź╝ ņĖĪņĀĢĒĢĀ ņłś ņŚåļŖö 7ļ¬ģņØä ņĀ£ņÖĖĒĢ£ 27ļ¬ģņŚÉņä£ FAZņØś ļäōņØ┤Ļ░Ć ņĖĪņĀĢļÉśņŚłņ£╝ļ®░, SCPDļŖö Ļ▓Ćņé¼ņāüņØś ņśżļźśļź╝ ņĀ£ņÖĖĒĢśĻ│Ā 24ļ¬ģņŚÉņä£, CTļŖö 34ļ¬ģ ļ¬©ļæÉņŚÉņä£ ņĖĪņĀĢļÉśņŚłļŗż. ņØ┤ļōżņØä ļīĆņāüņ£╝ļĪ£ Ēö╝ņ¢┤ņŖ©ņāüĻ┤ĆļČäņäØņØä ņŗ£Ē¢ēĒĢśņŚ¼ ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ Ļ┤Ćņ░░ĒĢśņśĆņØä ļĢī, ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś SFAZ ļ░Å DFAZ, 1-mm fovea SCPDļŖö ņä£ļĪ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ļ®░ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņśĆļŗż(Ļ░üĻ░ü Pearson ņāüĻ┤ĆĻ│äņłś=0.911, 0.748 ļ░Å 0.865; p<0.001, p=0.001, p=0.001)(Fig. 4-6). ņØ┤ņŚÉ ļ╣äĒĢśņŚ¼ 3-mm parafovea SCPD ņŚŁņŗ£ ņä£ļĪ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņśĆņ£╝ļéś ņØ┤ļŖö ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņ¦ĆļŖö ņĢŖņĢśļŗż(Pearson ņāüĻ┤ĆĻ│äņłś=0.278, p=0.189) (Fig. 7). ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś CT ļśÉĒĢ£ ņä£ļĪ£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ļ®░ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņśĆļŗż(Pearson ņāüĻ┤ĆĻ│äņłś=0.539, p=0.001) (Fig. 8).
ļŗżņØīņ£╝ļĪ£ 27ļ¬ģ ņżæ ņØ┤ņāü Ļ░ÆņØä ļ│┤ņØĖ 1ļ¬ģņØä ņĀ£ņÖĖĒĢ£ 26ļ¬ģņŚÉņä£ SFAZ ļ░Å DFAZ ļäōņØ┤ļź╝ ļ╣äĻĄÉĒĢśņśĆņ£╝ļ®░, SCPDņŚÉ ļīĆĒĢ┤ņä£ļŖö 24ļ¬ģ ņżæ ņØ┤ņāü Ļ░ÆņØä ļ│┤ņØĖ 2ļ¬ģņØä ņĀ£ņÖĖĒĢ£ 22ļ¬ģņŚÉņä£, CTļŖö ņ┤Ø 34ļ¬ģ ņżæ ņØ┤ņāü Ļ░ÆņØä ļ│┤ņØĖ 2ļ¬ģņØä ņĀ£ņÖĖĒĢ£ 32ļ¬ģņŚÉņä£ ļ╣äĻĄÉļÉśņŚłļŗż. Ļ░üĻ░üņØś ĒÅēĻĘĀĻ│╝ Ēæ£ņżĆĒÄĖņ░©ņŚÉ ļīĆĒĢ┤ņä£ Table 2ļĪ£ ņĀĢļ”¼ĒĢśņśĆļŗż. ņØ╝ Ēæ£ļ│Ė t-Ļ▓ĆņĀĢņØä ĒåĄĒĢśņŚ¼ Ļ░üĻ░üņØś ļŹ░ņØ┤Ēä░ņŚÉ ļīĆĒĢ┤ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØä ļ╣äĻĄÉĒĢ┤ļ│Ė Ļ▓░Ļ│╝ 1-mm fovea SCPDĻ░Ć ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ ņŻ╝ņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī ļåÆņĢśņ£╝ļ®░(p=0.039), 1-mm fovea SCPDņØś ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ļŗ©ņł£ ĒÅēĻĘĀ ļ╣äĻĄÉņŚÉņä£ļŖö ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ņĪ░ĻĖł ļŹö ļåÆņØĆ Ļ▓āņ£╝ļĪ£ Ļ▓░Ļ│╝Ļ░Ć ļéśņÖöļŗż. ņØ┤ņÖĖ ļŗżļźĖ ļ│Ćņłś ļŹ░ņØ┤Ēä░ļź╝ ļ╣äĻĄÉĒĢśņśĆņØä ļĢīļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ņ¦Ć ņĢŖņĢśļŗż(Table 2).
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼Ļ░Ć ņ¢┤ļĀżņÜ┤ ĒÖśņĢä Ēś╣ņØĆ ĒÖśņ×ÉņŚÉĻ▓īņä£ ņŻ╝ņŗ£ņĢłņØä Ļ░Éļ│äĒĢĀ ņłś ņ׳ļŖö ļ│┤ņÖäņĀüņØĖ Ļ▓Ćņé¼ ļ░®ļ▓ĢņØä ņ░ŠĻĖ░ņ£äĒĢ┤ ļ╣äĻĄÉņĀü Ļ▓Ćņé¼ ņŗ£Ļ░äņØ┤ ņ¦¦ņØĆ OCTAļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ņ¢æņĢłņØś ļ¦Øļ¦ēĒśłĻ┤ĆĻ│╝ ļ¦źļØĮļ¦ēņØś ņ░©ņØ┤ņŚÉ ļīĆĒĢ┤ņä£ ļČäņäØĒĢ┤ļ│┤ņĢśļŗż. ļ░śļ│Ą ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼ļĪ£ ĒÖĢņŗżĒ׳ ņŻ╝ņŗ£ņĢłņØ┤ ĻĄ¼ļČäļÉśļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉļōżņŚÉĻ▓ī ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś SFAZ ļ░Å DFAZņÖĆ 1-mm fovea, 3-mm parafovea SCPD ĻĘĖļ”¼Ļ│Ā CTļź╝ ņĖĪņĀĢĒĢśņśĆņ£╝ļ®░, ņØ┤ļōżņØä ņä£ļĪ£ ļ╣äĻĄÉĒĢ£ Ļ▓░Ļ│╝, 1-mm fovea SCPDņŚÉņä£ļ¦ī ĒåĄĻ│äņĀüņ£╝ļĪ£ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ļ░ĆļÅäņØś ņ░©ņØ┤Ļ░Ć ņ׳ļŗżļŖö Ļ▓░ļĪĀņØä ņ¢╗ņŚłĻ│Ā, ņØ┤ ņżæ ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ĒÅēĻĘĀņØś Ēü¼ĻĖ░Ļ░Ć ļŹö ņ╗Ėļŗż. ņØ┤ņÖĖņŚÉ ĒāĆ ļ│ĆņłśļōżņØĆ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļ®░, Ļ░ü ļ│ĆņłśļōżņØĆ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ ļ¬©ļæÉ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņśĆļŗż.
OCTAņØä ĒåĄĒĢśņŚ¼ ņĢłĻ│╝ņĀü ņ¦łļ│æņØä ņ¦äļŗ©ĒĢśĻ│Ā ņĀĢņāüņØĖ ļłłĻ│╝ ņØ┤ĒÖśļÉ£ ļłłņØś ņ░©ņØ┤ļź╝ ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśļŖö ņŚ░ĻĄ¼ļŖö ņŚ¼ļ¤¼ ļ░®ļ®┤ņŚÉņä£ ņ¦äĒ¢ēļÉśņ¢┤ ņÖöņ£╝ļ®░[13-15], ĒŖ╣Ē׳ ņĢĮņŗ£ņÖĆ Ļ┤ĆļĀ©ĒĢśņŚ¼ ņ¢æņĢłņØś FAZņØś ļäōņØ┤, VD, CTņØś ņ░©ņØ┤ņŚÉ ļīĆĒĢśņŚ¼ ņŚ░ĻĄ¼ĒĢ£ ļ¬ćļ¬ćņØś ļģ╝ļ¼ĖļōżņØ┤ ņ׳ņŚłļŗż[16-21]. ĻĘĖļ¤¼ļéś ņĀĆņ×ÉĻ░Ć ņĢīĻĖ░ļĪ£ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉļōżņØś ņ¢æņĢłņØś ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉ ļīĆĒĢ£ FAZņØś ļäōņØ┤, VD, ĻĘĖļ”¼Ļ│Ā CTņØś ņ░©ņØ┤ņŚÉ ļīĆĒĢśņŚ¼ ņŚ░ĻĄ¼ĒĢ£ ļģ╝ļ¼ĖņØĆ ņĢäņ¦üĻ╣īņ¦Ć ņŚåņŚłļŗż.
ņĢĮņŗ£Ļ░Ć ņ׳ļŖö ĒÖśņ×ÉļōżņŚÉņä£ ņ¢æņĢłņØś FAZņØś ļäōņØ┤ņÖĆ VDņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļōżņØś Ļ▓░Ļ│╝ļŖö ļģ╝ļ×ĆņØś ņŚ¼ņ¦ĆĻ░Ć ņ׳ļŖöļŹ░, Yilmaz et al [21]ņØĆ ņĢĮņŗ£ņĢłņŚÉņä£ņØś VDĻ░Ć SCPņÖĆ DCP ļ¬©ļæÉņŚÉņä£ ņĀĢņāüņĢłņŚÉ ļ╣äĒĢ┤ ļé«ļŗżĻ│Ā Ļ▓░ļĪĀņ¦ĆņŚłņ£╝ļéś, Araki et al [16]ņØĆ ņĢĮņŗ£ņĢłņØś SCP FAZņØś ļäōņØ┤Ļ░Ć ņĀĢņāüņĢłņŚÉ ļ╣äĒĢ┤ ļŹö ņóüņ£╝ļ®░ VDļŖö ĒåĄĻ│äņĀüņØĖ ņ░©ņØ┤Ļ░Ć ņŚåļŗżĻ│Ā Ē¢łļŗż. Demirayak et al [17]ņØĆ ņĢĮņŗ£ņĢłĻ│╝ ņĀĢņāüņĢłņŚÉņä£ FAZņØś ļäōņØ┤ņÖĆ VDņØś ņ░©ņØ┤Ļ░Ć ņŚåļŗżĻ│Ā ĒĢśņśĆņ£╝ļéś, ņä▒ņØĖņŚÉņä£ ņĢĮņŗ£ņĢłĻ│╝ ļ╣äņĢĮņŗ£ņĢłņØś FAZļ░Å VDļź╝ ļ╣äĻĄÉĒĢ£ ņĄ£ĻĘ╝ ļģ╝ļ¼ĖņŚÉņä£ļŖö ņĢĮņŗ£ņĢłņŚÉņä£ ļ╣äņĢĮņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ DCPņŚÉņä£ VDĻ░Ć ĒåĄĻ│äņĀüņ£╝ļĪ£ ļŹö ļé«ļŗżĻ│Ā Ļ▓░ļĪĀņ¦ĆņŚłļŗż[18].
ļ░śļ®┤ CTņÖĆ Ļ┤ĆļĀ©ļÉ£ ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ╣äĻĄÉņĀü ņØ╝Ļ┤ĆļÉ£ Ļ▓░ļĪĀņØä ļ│┤ņŚ¼ņŻ╝Ļ│Ā ņ׳ļŖöļŹ░, ņĢĮņŗ£ĒÖśņ×ÉļōżņØś ņĢĮņŗ£ņĢłĻ│╝ ņĀĢņāüņĢłņØś CTļź╝ ļ╣äĻĄÉĒĢ£ ņŚ░ĻĄ¼ļōżņØś ļ®öĒāĆļČäņäØņŚÉ ļö░ļź┤ļ®┤ ņĢĮņŗ£Ļ░Ć ņ׳ļŖö ļłłņŚÉņä£ņØś CTĻ░Ć ņĀĢņāüņĢłņŚÉ ļ╣äĒĢśņŚ¼ ļæÉĻ║╝ņÜ┤ Ļ▓āņ£╝ļĪ£ Ļ▓░ļĪĀ ņ¦Ćņ¢┤ņĪīļŗż[19]. ĻĘĖ ņØ┤ņ£ĀļĪ£ļŖö ņĢĮņŗ£ņĢłņŚÉņä£ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņØś ļæÉĻ╗śĻ░Ć ņĀĢņāüņĢłņŚÉ ļ╣äĒĢ┤ ļæÉĻ╗ŹĻĖ░ ļĢīļ¼ĖņØ┤ļ®░[22], ņØ┤ļ¤¼ĒĢ£ ļæÉĻ║╝ņÜ┤ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬®ņŚÉ ņśüņ¢æļČäņØä Ļ│ĄĻĖēĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ņĢĮņŗ£ņĢłņØś ļ¦źļØĮļ¦ēļ¬©ņäĖĒśłĻ┤ĆņØ┤ ļ░£ļŗ¼ĒĢśĻ▓ī ļÉ£ļŗżļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉśĻ│Ā ņ׳ļŗż[19].
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉļōżņØś ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØä ļ╣äĻĄÉĒĢśņśĆņ£╝ļ®░, ņĢĮņŗ£ņÖĆ Ļ┤ĆļĀ©ļÉ£ ņŚ░ĻĄ¼ļōżņŚÉ ņ░®ņĢłĒĢśņŚ¼ ņ¢æņĢłņØś ĒśłĻ┤Ć ļČäĒż ļ░Å ļ¦źļØĮļ¦ēļæÉĻ╗śņØś ņ░©ņØ┤Ļ░Ć ņ׳ņØä Ļ▓āņØ┤ļØ╝ļŖö Ļ░ĆņĀĢĒĢśņŚÉ ņ¦äĒ¢ēļÉśņŚłļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØĖ ļŹ░ņØ┤Ēä░ļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ļīĆņØæ Ēæ£ļ│Ė t-Ļ▓ĆņĀĢņŚÉņä£ 1-mm fovea SCPDļĪ£, ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ ņ£ĀņØśĒĢśĻ▓ī ļ░ĆļÅä ņ░©ņØ┤Ļ░Ć ļ│┤ņśĆļŗż. ņāüĻ┤ĆļČäņäØņŚÉņä£ ņ¢æņØś ņāüĻ┤ĆĻ┤ĆĻ│äļź╝ ļ│┤ņØ┤ļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ 1-mm fovea SCPDņØś ĒÅēĻĘĀņØ┤ ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ņŻ╝ņŗ£ņĢłļ│┤ļŗż Ēü░ Ļ▓░Ļ│╝Ļ░Ć ļéśņÖöņ£╝ļ®░ ņØ╝Ēæ£ļ│Ė t-Ļ▓ĆņĀĢņāüņŚÉņä£ļÅä ņ£ĀņØśĒĢśĻ▓ī ļ╣äņŻ╝ņŗ£ņĢłņØś ļ░ĆļÅäĻ░Ć ņŻ╝ņŗ£ņĢłļ│┤ļŗż ļŹö ļåÆņĢśņ£╝ļ»ĆļĪ£, ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ņŻ╝ņŗ£ņĢłļ│┤ļŗż 1-mm fovea SCPDĻ░Ć ļŹö ļåÆļŗżļŖö Ļ▓░ļĪĀņØä ņ¢╗ņØä ņłś ņ׳ņŚłļŗż. ņØ┤ļ¤¼ĒĢ£ Ļ▓░Ļ│╝Ļ░Ć ņŗ£ņé¼ĒĢśļŖö ļ░öļŖö ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ ņŻ╝ņŗ£ņĢłņŚÉ ļ╣äĒĢśņŚ¼ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĻĖ░ņżĆ 1 mm ņøÉ ļé┤ļČĆņŚÉņä£ ļ¬©ņäĖĒśłĻ┤ĆņØś ļ░ĆļÅäĻ░Ć ļåÆĻ│Ā ļŹö ļ░£ļŗ¼ĒĢśņŚ¼ ņ׳ņØīņØä ņØśļ»ĖĒĢ£ļŗż. ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĻĖ░ņżĆ 1 mm ņøÉ ļé┤ļČĆļŖö FAZļź╝ ĒżĒĢ©ĒĢśļŖö ļ▓öņ£äļĪ£, FAZņØś ļäōņØ┤ļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłņ£╝ļ»ĆļĪ£ ļäōņØ┤Ļ░Ć ļÅÖņØ╝ĒĢśļŗżĻ│Ā Ļ░ĆņĀĢĒĢ£ļŗżļ®┤ FAZņØś ļ░öļĪ£ ļ░öĻ╣źņ¬Į ĒśłĻ┤Ć ļČäĒżĻ░Ć ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ņŻ╝ņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ ļ░£ļŗ¼ļÉśņ¢┤ ņ׳ļŗżĻ│Ā ņČöņĀĢĒĢĀ ņłś ņ׳ļŗż. Serrano et al [23]ņØ┤ ļ░£Ēæ£ĒĢ£ review ļģ╝ļ¼ĖņŚÉ ļö░ļź┤ļ®┤ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉņŚÉņä£ ļ╣äņŻ╝ņŗ£ņĢłņØś ņŗ£Ļ░üņĀĢļ│┤ ņ¢ĄņĀ£Ļ░Ć ļ░£ņāØĒĢśļŖö Ļ▓āņØĆ ņżæņČöņŗĀĻ▓ĮĻ│äņØś ņŗ£Ļ░üļĀ╣Ļ│╝ ņŚ░Ļ┤ĆņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļ®░, Cooper and Record [24]ļŖö ņØ┤ļ¤¼ĒĢ£ ļ╣äņŻ╝ņŗ£ņĢłņØś ņ¢ĄņĀ£Ļ░Ć ļ░£ņāØĒĢĀ ļĢī ļ¦Øļ¦ēņŚÉļÅä ņŗżņĀ£ņĀüņ£╝ļĪ£ ņĢöņĀÉņØ┤ ļ░£ņāØĒĢ£ļŗżĻ│Ā ĒĢśņśĆļŗż. Hardarson et al [25]ņØś ļÅÖļ¼╝ņØä ļīĆņāüņ£╝ļĪ£ ĒĢ£ ņŗżĒŚśņŚÉņä£ļŖö ļłłņØ┤ ļ╣øņŚÉ ļģĖņČ£ļÉśļŖö Ļ▓ĮņÜ░ņŚÉ ļ╣äĒĢ┤ ļ╣øņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ ļ¦Øļ¦ēņØś ņé░ņåīĒżĒÖöļÅäĻ░Ć ņ”ØĻ░ĆĒĢ£ļŗżĻ│Ā ĒĢśņśĆņ£╝ļ®░ ĒŖ╣Ē׳ Ēæ£ņĖĄļ¦Øļ¦ēņØś Ēśłļźś ļ░Å ņé░ņåīĒżĒÖöļÅäĻ░Ć ņ”ØĻ░ĆĒĢ£ļŗżĻ│Ā Ļ▓░ļĪĀņ¦ĆņŚłļŗż. ņØ┤ņŚÉ ļīĆĒĢ┤ ņĀĆņ×ÉļŖö ļ¦Øļ¦ēņØ┤ ļ╣øņŚÉ ļģĖņČ£ļÉśļŖö ņāüĒÖ®ņŚÉ ļ╣äĒĢ┤ ņ¢┤ļæÉņÜ┤ ĒÖśĻ▓ĮņŚÉņä£ ņé░ņåīņÜöĻĄ¼ļ¤ēņØ┤ ņ”ØĻ░ĆĒĢśņśĆĻĖ░ ļĢīļ¼ĖņØ┤ļØ╝Ļ│Ā ņŻ╝ņןĒĢśņśĆļŗż. ļö░ļØ╝ņä£ ņØ┤ņĀä ņŚ░ĻĄ¼ļōżņØś Ļ▓░Ļ│╝ļź╝ ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ņŚÉ ņĀüņÜ®ĒĢ┤ ļ│┤ļ®┤, Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś Ļ▓ĮņÜ░ ļ╣äņŻ╝ņŗ£ņĢłņØś ņ¢ĄņĀ£Ļ░Ć ļ░£ņāØĒĢśļ®░ ļ¦Øļ¦ēņØś ņĢöņĀÉņØ┤ ņāØĻĖ░Ļ│Ā ņØ┤ļŖö ļ╣äņŻ╝ņŗ£ņĢłņØ┤ ņŻ╝ņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ ņ¢┤ļæÉņÜ┤ ĒÖśĻ▓ĮņŚÉ ļģĖņČ£ļÉśļŖö Ļ▓āĻ│╝ Ļ░ÖņØĆ ņāüĒÖ®ņØä ņØ╝ņ£╝ņ╝£ ļ╣äņŻ╝ņŗ£ņĢłņØś ņé░ņåīņÜöĻĄ¼ļ¤ēņØ┤ ņ”ØĻ░ĆĒĢśĻ▓ī ļÉśļ®░, ņØ┤ļ¤¼ĒĢ£ ĒśäņāüņØ┤ ļ░śļ│ĄņĀüņ£╝ļĪ£ ņØ╝ņ¢┤ļéśļ®┤ņä£ ņé░ņåīņÜöĻĄ¼ļ¤ēņØä ņČ®ņĪ▒ĒĢśĻĖ░ ņ£äĒĢ£ ĒśłĻ┤ĆņØ┤ ļ░£ļŗ¼ĒĢśļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢĒĢ┤ ļ│╝ ņłś ņ׳ļŗż.
ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĻĖ░ņżĆ 1 mm ņøÉ ļé┤ļČĆņØś ļ¬©ņäĖĒśłĻ┤Ć ļ░ĆļÅäļ¦īņØ┤ ņ£ĀņØśĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØ┤ļŖö Ļ▓āņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒĢ┤ļŗ╣ ņśüņŚŁĻ│╝ ņ×ģņ▓┤ņŗ£ņØś ļ░£ļŗ¼Ļ│╝ņØś Ļ┤ĆļĀ©ņä▒ņŚÉ ļīĆĒĢśņŚ¼ ņČöņĖĪĒĢ┤ ļ│╝ ņłś ņ׳ļŗż. ļ│Ė ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļōżņŚÉņä£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ņ¦äļŗ© ļŗ╣ņØ╝ ĻĘ╝Ļ▒░ļ”¼ ņ×ģņ▓┤ņŗ£ļĀźņØä ņĖĪņĀĢĒĢśņśĆņØä ļĢī, ĒÅēĻĘĀ 122 ┬▒ 104ņ┤łļĪ£ ņ×ģņ▓┤ņŗ£Ļ░Ć Ļ░ÉņåīļÉśņ¢┤ ņ׳ņŚłļŗż. Lee et al [26]ņŚÉ ļö░ļź┤ļ®┤ ļŗ©ņĢłļ¦Øļ¦ēņØś ņĪ░ļÅäĻ░Ć Ļ░ÉņåīļÉ£ Ļ▓ĮņÜ░ ņŗ£ļĀźņĀĆĒĢśņŚÉ ņĢ×ņä£ ņ×ģņ▓┤ņŗ£ņØś ņĀĆĒĢśĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ņ£╝ļ®░, Chang et al [27]ņØś ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ņŗ£ņĢ╝ņןņĢĀĻ░Ć ņ׳ņØä ņŗ£ ņ×ģņ▓┤ņŗ£ņØś ņĀĆĒĢśĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ Ļ░äĒŚÉņÖĖņé¼ņŗ£ņØś Ļ▓ĮņÜ░ ņāüļīĆņĀüņ£╝ļĪ£ ļ╣øņØä ņĀüĻ▓ī ļ░øņ£╝ļ®░ ņ¢ĄņĀ£Ļ░Ć ļ░£ņāØĒĢśļŖö ļ╣äņŻ╝ņŗ£ņĢłņØś ņśüĒ¢źņ£╝ļĪ£ ņ×ģņ▓┤ņŗ£ņØś ņĀĆĒĢśĻ░Ć ļ░£ņāØĒĢĀ ņłś ņ׳Ļ▓Āņ£╝ļ®░, ņØ┤ļź╝ ļ│┤ņāüĒĢśĻĖ░ ņ£äĒĢ┤ ļ╣äņŻ╝ņŗ£ņĢł ļ¦Øļ¦ēņØś ĒśłĻ┤ĆņØ┤ ļ░£ļŗ¼ĒĢśļ®░ ĒŖ╣Ē׳ ļ¦Øļ¦ēņżæņŗ¼ņśżļ¬® ĻĖ░ņżĆ 1 mm ņøÉ ļé┤ļČĆņØś ņóüņØĆ ļČĆņ£äņØś ĒśłĻ┤ĆņØ┤ ļ░£ļŗ¼ĒĢśĻ│Ā ĒĢ┤ļŗ╣ ņśüņŚŁņØ┤ ņ×ģņ▓┤ņŗ£ņØś ļ░£ļŗ¼ņØ┤ ņŚ░Ļ┤ĆņØ┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ ņČöņĀĢĒĢ┤ ļ│╝ ņłś ņ׳Ļ▓Āņ£╝ļéś, ņØ┤ļŖö ņĪ░ĻĖł ļŹö ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼ļź╝ ĒåĄĒĢśņŚ¼ ļ░ØĒśĆļé╝ ĒĢäņÜöĻ░Ć ņ׳Ļ▓Āļŗż.
ĒĢ£ĒÄĖ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņ¢æņĢłņŚÉņä£ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśļ»ĖĒĢ£ ņ░©ņØ┤ļź╝ ļ│┤ņØĖ 1-mm fovea SCPDļŖö SCPņŚÉņä£ ņĖĪņĀĢļÉ£ VDļĪ£, SCPļŖö ļ¦Øļ¦ēņØś ņŗĀĻ▓Įņä¼ņ£ĀņĖĄĻ│╝ ņŗĀĻ▓ĮņĀłņäĖĒżņĖĄņŚÉ ņ£äņ╣śĒĢśļ®░ Ēü¼Ļ│Ā ņ×æņØĆ ļÅÖļ¦ź ļ░Å ņĀĢļ¦ź, ļ¬©ņäĖĒśłĻ┤ĆņØś ņ¢╝ĻĖ░ļĪ£ņä£ ĻĖ░ĒāĆ ļ¬©ļōĀ ļŗżļźĖ ĒśłĻ┤Ćņ¢╝ĻĖ░ņŚÉ ĒśłņĢĪņØä Ļ│ĄĻĖēĒĢśļŖö ņŚŁĒĢĀņØä ĒĢ£ļŗż[28]. ļö░ļØ╝ņä£ SCPņØś ĒśłļźśĻ░Ć ņ”ØĻ░ĆĒĢśĻ▒░ļéś ņżäņ¢┤ļōżļ®┤ DCPņØś ĒśłļźśņŚÉļÅä ņśüĒ¢źņØä ņżĆļŗżĻ│Ā ņāØĻ░üļÉśļ®░, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö SCPņŚÉņä£ņØś VDļ¦īņØä ņĖĪņĀĢĒĢśņśĆņ£╝ļéś, DCPņŚÉņä£ļÅä VDļź╝ ņĖĪņĀĢĒĢśņśĆņØä ļĢīļÅä ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ ņ¢æņĢłņŚÉ ņ░©ņØ┤Ļ░Ć ņ׳ņØä Ļ▓āņØ┤ļØ╝Ļ│Ā ņČöņĀĢĒĢĀ ņłś ņ׳Ļ▓Āļŗż. ņČöĒøäņŚÉ ņØ┤ņŚÉ ļīĆĒĢ£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ļŹö ĒĢäņÜöĒĢśĻ▓Āļŗż.
ļ░śļ®┤ ņ¢┤ļ”░ņØ┤ļōżņŚÉņä£ ņĢĮņŗ£ņĢłĻ│╝ ņĀĢņāüņĢłņØś VDņØś ņ░©ņØ┤ļź╝ ņŚ░ĻĄ¼ĒĢ£ ļ¬ćļ¬ć ļģ╝ļ¼Ė[16,17,21]ņŚÉņä£ļŖö ļ│Ė ņŚ░ĻĄ¼ņÖĆ ļīĆņĪ░ņĀüņØĖ Ļ▓░Ļ│╝ļź╝ ļ│┤ņŚ¼ņŻ╝Ļ│Ā ņ׳ļŖöļŹ░, ņĢĮņŗ£ņĢłņŚÉņä£ ņĀĢņāüņĢłņŚÉ ļ╣äĒĢ┤ ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśĻ▓ī VDĻ░Ć ļé«ļŗżĻ│Ā Ļ▓░ļĪĀ ņ¦ĆņØĆ ļģ╝ļ¼Ė[16]ņŚÉņä£ļŖö ņāüļīĆņĀüņ£╝ļĪ£ ļŹ£ ņé¼ņÜ®ļÉśļŖö ņĢĮņŗ£ņĢłņŚÉņä£ 2ņ░©ņĀüņ£╝ļĪ£ ļ¦Øļ¦ē Ēś╣ņØĆ ļ¦źļØĮļ¦ēņØś ļ¬©ņäĖĒśłĻ┤Ć ļČäĒżņØś ļ│ĆĒÖöĻ░Ć ņāØĻĖ░ļ®░ VDĻ░Ć Ļ░ÉņåīĒĢśļŖö Ļ▓āņ£╝ļĪ£ Ļ░ĆņĀĢĒĢśņśĆļŗż. ņĄ£ĻĘ╝ņŚÉ ņ¦äĒ¢ēļÉ£ ņä▒ņØĖņØä ļīĆņāüņ£╝ļĪ£ ņĢĮņŗ£ņĢłĻ│╝ ļ╣äņĢĮņŗ£ņĢłņØś FAZņØś ļäōņØ┤ ļ░Å VDļź╝ ļ╣äĻĄÉĒĢ£ ļģ╝ļ¼Ė[18]ņŚÉņä£ļŖö ņĢĮņŗ£ņĢłņŚÉņä£ ĒŖ╣Ē׳ DCPņØś VDĻ░Ć ļŹö ļé«ļŗżĻ│Ā Ļ▓░ļĪĀņ¦ĆņŚłļŖöļŹ░, SCPņŚÉņä£ļŖö ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢ£ ņ░©ņØ┤Ļ░Ć ņŚåņŚłĻ│Ā DCPņŚÉņä£ļ¦ī VDņØś ņ░©ņØ┤Ļ░Ć ļéśĒāĆļé£ Ļ▓āņØĆ ņĢĮņŗ£ņĢłņŚÉņä£ ļ╣äņĢĮņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ ņŗ£ļāģņŖż ņāüĒśĖņ×æņÜ®ņØ┤ Ļ░ÉņåīļÉśņ¢┤ ņ׳ļŖö Ļ▓āņ£╝ļĪ£ Ļ░ĆņĀĢĒĢ┤ ļ│╝ ņłś ņ׳ļŗżĻ│Ā ņäżļ¬ģĒĢśņśĆļŗż. ņØ┤ļ¤¼ĒĢ£ ņŗ£ļāģņŖżļōżņØĆ DCPĻ░Ć ņ£äņ╣śĒĢ£ ļé┤ĒĢĄņĖĄĻ│╝ ņÖĖļ¦ØņāüņĖĄ ņé¼ņØ┤ņŚÉņä£ Ļ┤æņłśņÜ®ĻĖ░ņØś ļ¦Éļŗ© ļČĆļČäĻ│╝ ļæÉĻĘ╣ņäĖĒż ņé¼ņØ┤ņŚÉņä£ ņØ╝ņ¢┤ļéśļŖö Ļ▓āņ£╝ļĪ£ ļö░ļØ╝ņä£ ņĢĮņŗ£ņĢłņŚÉņä£ SCPņÖĆļŖö ļŗ¼ļ”¼ DCPņŚÉņä£ ņ£ĀļÅģ VDĻ░Ć Ļ░ÉņåīļÉśņ¢┤ ņ׳ļŗżļŖö Ļ▓āņØ┤ļŗż. ļśÉĒĢ£ ĒĢ┤ļŗ╣ ļģ╝ļ¼ĖņŚÉņä£ļÅä ļ¦łņ░¼Ļ░Ćņ¦ĆļĪ£ DCPņØś VDĻ░Ć ļé«ņØĆ Ļ▓āņØ┤ ņĢĮņŗ£ņØś ņøÉņØĖņØ┤ ļÉśņŚłļŖöņ¦Ć Ēś╣ņØĆ ņĢĮņŗ£ļĪ£ ņØĖĒĢ£ Ļ▓░Ļ│╝ļĪ£ ļ░£ņāØĒĢ£ Ļ▓āņØĖņ¦ĆņŚÉ ļīĆĒĢśņŚ¼ ĒÖĢņŗżĒ׳ ļ░ØĒśĆņ¦ä ļ░öļŖö ņŚåņ£╝ļéś ņØ┤ņĀä ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ļōżĻ│╝ ļ╣äĻĄÉĒĢśņśĆņØä ļĢī ņĢĮņŗ£ļĪ£ ņØĖĒĢ£ 2ņ░©ņĀüņØĖ Ļ▓░Ļ│╝ņØĖ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗżĻ│Ā ņŻ╝ņןĒĢśņśĆļŗż[18]. ĻĘĖļ¤¼ļéś Ļ░äĒŚÉņÖĖņé¼ņŗ£ļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĢĮņŗ£Ļ░Ć ņל ļ░£ņāØĒĢśņ¦Ć ņĢŖĻ│Ā, ņŗ£ļĀźņĀĆĒĢśĻ░Ć ļÅÖļ░śļÉśņ¦Ć ņĢŖņØĆ ļŗ©Ļ│äņŚÉņä£ļŖö ņ£ä Ļ░ĆņĀĢņØ┤ ņĀüņÜ®ļÉĀ ņłś ņŚåĻ▓Āņ£╝ļ®░ ņØ┤ļŖö ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļ╣äņŻ╝ņŗ£ņĢłņØś 1-mm SCPDĻ░Ć ņŻ╝ņŗ£ņĢłņŚÉ ļ╣äĒĢ┤ ļŹö ļåÆņØĆ, ĻĖ░ņĪ┤ņØś ņĢĮņŗ£ņĢłņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ņÖĆ ļ░śļīĆņØś Ļ▓░Ļ│╝ļĪ£ ļéśĒāĆļé¼ļŗż. ņØ┤ņŚÉ ļīĆĒĢśņŚ¼ ņĀĆņ×ÉļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×ÉļōżņØ┤ ļ¦Øļ¦ēņØś ļ░£ļŗ¼ ņĀĢļÅäņŚÉ ņ׳ņ¢┤ņä£ļŖö ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņØś ņ░©ņØ┤Ļ░Ć ņŚåņ£╝ļéś ļŗżļ¦ī ļ╣äņŻ╝ņŗ£ņĢłņØś ņŗ£Ļ░ü ņĀĢļ│┤ļ¼┤ņŗ£ļź╝ ļ│┤ņāüĒĢśĻĖ░ ņ£äĒĢśņŚ¼ FAZ ņŻ╝ļ│ĆņŚÉ ĒśłĻ┤ĆņØ┤ ļ░£ļŗ¼ĒĢśĻ▓ī ļÉśļŖö Ļ▓āņ£╝ļĪ£ Ļ░ĆņĀĢĒĢśņśĆļŗż. ņØ┤ņÖĆ Ļ░ÖņØĆ Ļ▓░ļĪĀņØä ņ¢╗ĻĖ░ ņ£äĒĢ£ ņČöĻ░ĆņĀüņØĖ ņŚ░ĻĄ¼Ļ░Ć ļŹö ĒĢäņÜöĒĢśĻ▓Āļŗż. ļśÉĒĢ£ ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļ│ĖņøÉņŚÉņä£ ņé¼ņÜ®ĒĢ£ DRI OCT Triton Plus (Topcon, Tokyo, Japan)ņØ┤ VDļź╝ SCPņŚÉņä£ļ¦ī ņĖĪņĀĢĒĢĀ ņłś ņ׳ņŚłĻĖ░ ļĢīļ¼ĖņŚÉ, ņČöĒøä ĒāĆ ĻĖ░Ļ│äļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ DCPņŚÉņä£ļÅä ņ¢æņĢłņØś VDļź╝ ļ╣äĻĄÉĒĢ┤ļ│┤ļŖö Ļ▓āņØ┤ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳Ļ▓Āļŗż.
ļ│Ė ņŚ░ĻĄ¼ņØś ĒĢ£Ļ│äņĀÉņ£╝ļĪ£ļŖö, ņÜ░ņäĀ ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļĪ£ ņäĀņĀĢļÉ£ ĒÖśņ×É ņłśĻ░Ć 34ļ¬ģņØ┤ņŚłņ£╝ļ®░ ĻĘĖņżæņŚÉņä£ļÅä Ļ▓Ćņé¼ņāüņØś ņśżļźśĻ░Ć ļ░£ņāØĒĢ£ ĒÖśņ×ÉļōżņØä ļŹ░ņØ┤Ēä░ ņłśņ¦æ Ļ│╝ņĀĢņŚÉņä£ ņĀ£ņÖĖĒĢ©ņ£╝ļĪ£ņŹ© Ēæ£ļ│ĖņØś ņłśĻ░Ć ņ×æņĢäņĀĖ ņĀä ņØĖĻĄ¼ņĀüņ£╝ļĪ£ ņĀüņÜ®ĒĢśĻĖ░ņŚÉļŖö ļ¼┤ļ”¼Ļ░Ć ņ׳ņØä ņłś ņ׳ļŖö ņĀÉņØ┤ļŗż. ļæÉ ļ▓łņ¦ĖļĪ£, OCTAļź╝ ĒåĄĒĢśņŚ¼ 1-mm fovea SCPDņŚÉņä£ ņ¢æņĢłņØś ļ¦Øļ¦ē ļ░Å ļ¦źļØĮļ¦ēĒśłĻ┤Ć ĻĄ¼ņĪ░ņØś ņ░©ņØ┤ļź╝ ĒÖĢņØĖĒĢśņśĆņ£╝ļéś, ņØ┤ņÖĆ ņŚ░Ļ┤ĆļÉ£ ņ¢æņĢłņØś ĻĖ░ļŖźņĀü ņ░©ņØ┤ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņ×ģņ▓┤ņŗ£Ļ▓Ćņé¼ ņÖĖņŚÉļŖö ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ļÜ£ļĀĘĒĢ£ ņ░©ņØ┤ļź╝ ļ░£Ļ▓¼ĒĢśņ¦Ć ļ¬╗ĒĢśņśĆļŗż. ņäĖ ļ▓łņ¦ĖļĪ£, ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ OCTAļŖö Ļ░äĒŚÉņÖĖņé¼ņŗ£ļĪ£ ņ¦äļŗ©ļÉ£ ļŗ╣ņØ╝ ņ┤¼ņśüļÉśņŚłņ£╝ļéś ņŚ░ĻĄ¼ ļīĆņāüņ×ÉļōżņØ┤ ĒāĆ ļ│æņøÉņŚÉņä£ ļ│ĖņøÉņ£╝ļĪ£ ņĀäņøÉļÉśņ¢┤ ņś© Ļ▓ĮņÜ░ļÅä ņ׳ņŚłņ£╝ļ®░ ļ░£ļ│æ ņŗ£ņĀÉņŚÉ ļīĆĒĢ┤ņä£ ņŻ╝ļĪ£ ļ│┤ĒśĖņ×ÉņØś ļ¬®Ļ▓®ņŚÉ ņØśņĪ┤ĒĢśņŚ¼ ļŗżņåī ļČĆņĀĢĒÖĢĒĢ£ ļČĆļČäņØ┤ ņ׳ņŚłļŗż. ļö░ļØ╝ņä£ ņ£Āļ│æ ĻĖ░Ļ░äņØä ĒīīņĢģĒĢśļŖö ļŹ░ņŚÉ ņ¢┤ļĀżņøĆņØ┤ ņ׳ņŚłņ£╝ļ®░, ņ£Āļ│æĻĖ░Ļ░äņŚÉ ļö░ļźĖ ņ¢æņĢłņØś ļ¦Øļ¦ē ļ░Å ļ¦źļØĮļ¦ēĒśłĻ┤Ć ĻĄ¼ņĪ░ņØś ņ░©ņØ┤ņŚÉ ļīĆĒĢ┤ņä£ļŖö ĒÖĢņØĖĒĢśņ¦Ć ļ¬╗ĒĢśņśĆļŗż. ļ¦łņ¦Ćļ¦ēņ£╝ļĪ£ ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀüņØĖ ļŹ░ņØ┤Ēä░ ņłśņ¦æņØä ĒåĄĒĢśņŚ¼ ņŗ£Ē¢ēļÉ£ ņŚ░ĻĄ¼ņØ┤ļ®░ Ļ░äĒŚÉņÖĖņé¼ņŗ£ ĒÖśņ×Éļōżļ¦īņØä ļīĆņāüņ£╝ļĪ£ ļŹ░ņØ┤Ēä░ļź╝ ņłśņ¦æĒĢśņŚ¼ ļīĆņĪ░ĻĄ░ņØ┤ ņŚåļŖö ņŚ░ĻĄ¼ļĪ£ ņČöĒøä ņĀĢņāüņØĖņØä ļīĆņĪ░ĻĄ░ņ£╝ļĪ£ ņäżņĀĢĒĢśņŚ¼ ņĀäĒ¢źņĀüņØĖ ņŚ░ĻĄ¼ļź╝ ņ¦äĒ¢ēĒĢĀ ĒĢäņÜöĻ░Ć ņ׳Ļ▓Āļŗż.
Ļ▓░ļĪĀņĀüņ£╝ļĪ£, Ļ░äĒŚÉņÖĖņé¼ņŗ£ļź╝ Ļ░Ćņ¦ä ĒÖśņ×ÉļōżņŚÉņä£ ņŻ╝ņŗ£ņĢłĻ│╝ ļ╣äņŻ╝ņŗ£ņĢłņŚÉ OCTAļź╝ ņŗ£Ē¢ēĒĢśņśĆņØä ļĢī, ļ╣äņŻ╝ņŗ£ņĢłņŚÉņä£ 1-mm fovea SCPDĻ░Ć Ēü¼Ļ│Ā, ņØ┤Ļ▓āņØĆ ņ¢æņĢłņØś ļ¦Øļ¦ēņØ┤ ņ¢┤ļŖÉ ņĀĢļÅä ļ░£ļŗ¼ļÉ£ ĒøäņŚÉ ņé¼ņŗ£ļĪ£ ņØĖĒĢ£ ļ╣äņŻ╝ņŗ£ņĢłņØś ņŗ£Ļ░ü ņĀĢļ│┤Ļ░Ć ļ¼┤ņŗ£ļÉśļ®┤ņä£ ļ│┤ņāüņĀüņ£╝ļĪ£ ļ╣äņŻ╝ņŗ£ņĢłņØś ņŗ£Ļ░ü ņĀĢļ│┤ļź╝ ļ░øņĢäļōżņØ┤ĻĖ░ ņ£äĒĢ£ ļ¦Øļ¦ēņØś ņé░ņåīņÜöĻĄ¼ļ¤ēņØ┤ ņ”ØĻ░ĆļÉśļ®░, ņØ┤ļĪ£ ņØĖĒĢśņŚ¼ ņØ┤ņ░©ņĀüņ£╝ļĪ£ FAZ ņŻ╝ļ│ĆņØś ļ¬©ņäĖĒśłĻ┤ĆļōżņØ┤ ļ░£ļŗ¼ĒĢśĻĖ░ ļĢīļ¼ĖņØĖ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż. ņŚ░ļĀ╣ņØ┤ ņ¢┤ļ”¼Ļ▒░ļéś Ēś╣ņØĆ ļŗżņ¢æĒĢ£ ņØ┤ņ£ĀļĪ£ ņØĖĒĢśņŚ¼ ĒśæņĪ░Ļ░Ć ņל ļÉśņ¦Ć ņĢŖņĢä ĻĄÉļīĆĻ░Ćļ”╝Ļ▓Ćņé¼Ļ░Ć ĒלļōżĻ▒░ļéś ļČĆņĀĢĒÖĢĒĢ£ Ļ▓ĮņÜ░, OCTAļź╝ ĒåĄĒĢ┤ ņ¢æņĢłņØś 1-mm fovea SCPDļź╝ ņĖĪņĀĢĒĢ┤ ļ│Ėļŗżļ®┤ ņŻ╝ņŗ£ņĢłņØä Ļ░Éļ│äĒĢĀ ņłś ņ׳ļŖö ļ│┤ņÖäņĀüņØĖ ļ░®ļ▓ĢņØ┤ ļÉĀ Ļ▓āņ£╝ļĪ£ ņāØĻ░üļÉśļ®░, ņØ┤ļź╝ ĒåĄĒĢ┤ ņłśņłĀņĀüņØĖ ņ╣śļŻīļéś Ļ░Ćļ”╝ņ╣śļŻīļź╝ ņŗ£Ē¢ēĒĢśļŖö ļŹ░ ņ׳ņ¢┤ņä£ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ņØä Ļ▓āņØ┤ļŗż.
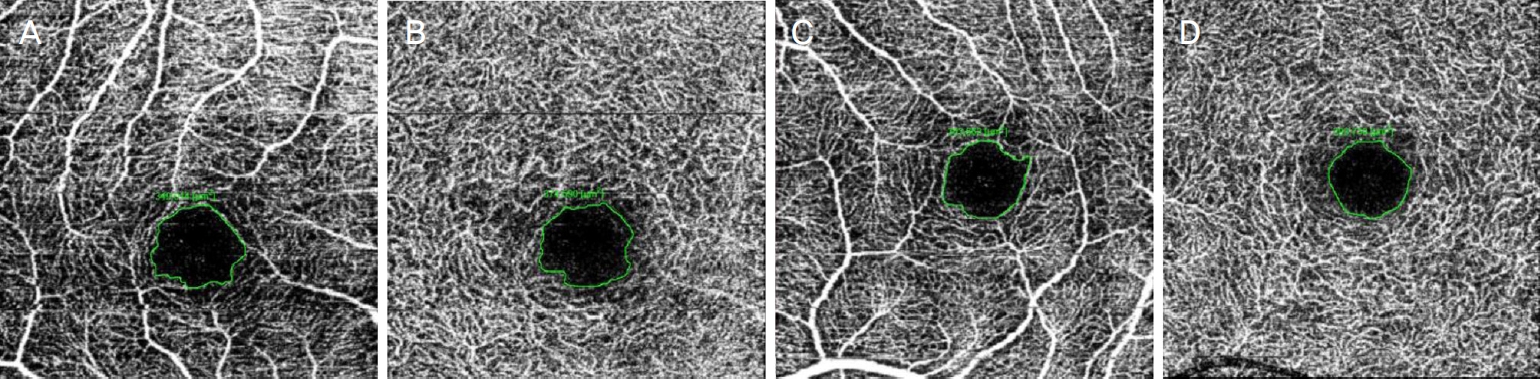
Figure┬Ā1.
Width of superficial foveal avascular zone (SFAZ) and deep foveal avascular zone (DFAZ) were measured using ImageNet program of 10-year-old girl. (A) Width of SFAZ of the right eye (349,014 ╬╝m2), (B) Width of DFAZ of the right eye (374,590 ╬╝m2), (C) Width of SFAZ of the left eye (Non-dominant eye, 303,662 ╬╝m2), (D) Width of DFAZ of the left eye (293,730 ╬╝m2). The dominant eye was the right eye.
Figure┬Ā2.
One-mm fovea superficial capillary plexus density (SCPD) and 3-mm parafovea SCPD were measured using ImageNet program of 12-years-old boy. (A) SCPD of the right eye. The center number represents the percentage of SCPD inside a 1 mm diameter circle from fovea, and outer four numbers represent the percentage of SCPDs inside from 1 mm to 3 mm diameter circle from fovea divided into four divisions of top, bottom, temporal, and nasal. One-mm fovea SCPD is represented by the center number, and the 3-mm parafovea SCPD is represented by the mean of 4 numbers except 1-mm fovea SCPD. Dominant eye of the patient was the right eye (1-mm fovea SCPD: 18.45%, 3-mm parafovea SCPD: 51.11%). (B) SCPD of the left eye (1-mm fovea SCPD: 19.41%, 3-mm parafovea SCPD: 49.64%).
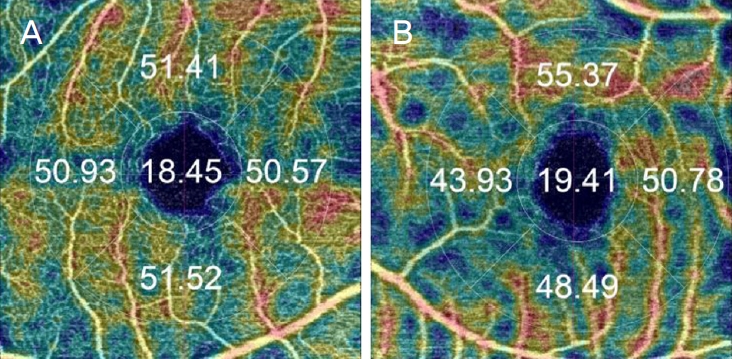
Figure┬Ā3.
Choroidal thickness (CT) was measured using ImageNet program of 19-year-old girl. (A) CT of the right eye. CT was measured from the beginning of the choriocapillary layer just below the retinal pigment epithelial-BruchŌĆÖs membrane complex to the choroid-scleral boundary from the surface of the retina with respect to the macula. The CT was remeasured at the point of 100 ╬╝m nasal and temporal from the macula and the value was set as the mean of data measured at all three positions. Dominant eye of the patient was the right eye (Temporal [1]: 329.00 ╬╝m, Foveal [2]: 331.00 ╬╝m, Nasal [3]: 322.00 ╬╝m, Mean: 327.33 ╬╝m). (B) CT of left eye (Nasal [1]: 403.00 ╬╝m, Foveal [2]: 420.00 ╬╝m, Temporal [3]: 416.00 ╬╝m, Mean: 413.00 ╬╝m).

Figure┬Ā4.
Scatter diagram showing superficial foveal avascular zone (SFAZ) of both eyes and bar graphs representing the difference between SFAZ of both eyes. (A) Scatter diagram shows SFAZ of dominant and non-dominant eyes are positively correlated with each other. (B) Bar graph showing difference of width of SFAZ between dominant and non-dominant eye (dominant eye minus non-dominant eye). ŌĆśRŌĆÖ means correlation coefficient. Statistical significance was calculated by PearsonŌĆÖs correlation analysis. FAZ = foveal avascular zone; SCP = superficial capillary plexus.
Figure┬Ā5.
Scatter diagram showing deep foveal avascular zone (DFAZ) of both eyes and bar graphs representing the difference between DFAZ of both eyes. (A) Scatter diagram shows DFAZ of dominant and non-dominant eyes are positively correlated with each other. (B) Bar graph showing difference of width of DFAZ between dominant and non-dominant eye (dominant eye minus non-dominant eye). ŌĆśRŌĆÖ means correlation coefficient. Statistical significance was calculated by PearsonŌĆÖs correlation analysis. FAZ = foveal avascular zone; DCP = deep capillary plexus.
Figure┬Ā6.
Scatter diagram showing 1-mm fovea superficial capillary plexus density (SCPD) of both eyes and bar graphs representing the difference between 1-mm fovea SCPD of both eyes. (A) Scatter diagram shows 1-mm fovea SCPD of dominant and non-dominant eyes are positively correlated with each other. (B) Bar graph showing difference of 1-mm fovea SCPD between dominant and non-dominant eye (dominant eye minus non-dominant eye). Excluding subjects 14 and 19 (red circles) showing outliers, 1-mm fovea SCPD of non-dominant eyes showed higher densities than those of the dominant eyes generally. This showed a statistically significant difference. ŌĆśRŌĆÖ means correlation coefficient. Statistical significance was calculated by PearsonŌĆÖs correlation analysis. 1-mm fovea SCPD = superficial capillary plexus density in a diameter of 1 mm circle from fovea.
Figure┬Ā7.
Scatter diagram showing 3-mm parafovea superficial capillary plexus density (SCPD) of both eyes and bar graphs representing the difference between 3-mm parafovea SCPD of both eyes. (A) Scatter diagram shows 3-mm parafovea SCPD of dominant and non-dominant eyes are positively correlated with each other. (B) Bar graph showing difference of 3-mm parafovea SCPD between dominant and non-dominant eye (dominant eye minus non-dominant eye). A paired t-test was performed except for subjects 14 and 19 (red circles) who showed outliers in 1-mm fovea SCPD, and there was no statistically significant difference between dominant and non-dominant eyes. ŌĆśRŌĆÖ means correlation coefficient. Statistical significance was calculated by PearsonŌĆÖs correlation analysis. 3-mm parafovea SCPD = mean of superficial capillary plexus density in a diameter of 3 mm circle from fovea except 1-mm fovea SCPD.

Figure┬Ā8.
Scatter diagram showing choroidal thickness (CT) of both eyes and bar graphs representing the difference between CT of both eyes. (A) Scatter diagram shows CT of dominant and non-dominant eyes are positively correlated with each other. (B) Bar graph showing difference of CT between dominant and non-dominant eye (dominant eye minus non-dominant eye). ŌĆśRŌĆÖ means correlation coefficient. Statistical significance was calculated by PearsonŌĆÖs correlation analysis.
Table┬Ā1.
Baseline characteristics of the patients
Table┬Ā2.
Comparison of the means of SFAZ and DFAZ width, 1-mm fovea and 3-mm parafovea SCPD, CT between dominant and non-dominant eyes with one sample t-test
| Dominant eye | Non-dominant eye | Dominant eye minus non-dominant eye | p-value* | |
|---|---|---|---|---|
| Width of SFAZ (n = 26, ╬╝m2) | 308,834.15 ┬▒ 119,423.29 | 304,263.85 ┬▒ 118,766.14 | 4,570.31 ┬▒ 40,292.53 | 0.568 |
| Width of DFAZ (n = 26, ╬╝m2) | 237,899.62 ┬▒ 103,350.74 | 226,416.46 ┬▒ 115,513.06 | 11,483.15 ┬▒ 69,235.47 | 0.406 |
| 1-mm fovea SCPD (n = 22, %) | 21.14 ┬▒ 5.68 | 22.20 ┬▒ 5.14 | -1.06 ┬▒ 2.27 | 0.039ŌĆĀ |
| 3-mm parafovea SCPD (n = 22, %) | 50.11 ┬▒ 2.95 | 51.16 ┬▒ 2.38 | -1.05 ┬▒ 3.26 | 0.147 |
| CT (n = 32) | 355.59 ┬▒ 53.54 | 360.30 ┬▒ 54.49 | -4.71 ┬▒ 34.86 | 0.451 |
Values are presented as mean ┬▒ standard deviation.
SFAZ = superficial foveal avascular zone; DFAZ = deep foveal avascular zone; 1-mm fovea SCPD = superficial capillary plexus density in a diameter of 1 mm circle from fovea; 3-mm parafovea SCPD = mean of superficial capillary plexus density in a diameter of 3 mm circle from fovea except 1-mm fovea SCPD; CT = choroidal thickness.
REFERENCES
1) Hatt SR, Gnanaraj L. Interventions for intermittent exotropia. Cochrane Database Syst Rev 2013;(5):CD003737.



2) Chougule P, Kekunnaya R. Surgical management of intermittent exotropia: do we have an answer for all? BMJ Open Ophthalmol 2019;4:e000243.



3) Jeoung JW, Lee MJ, Hwang JM. Bilateral lateral rectus recession versus unilateral recess-resect procedure for exotropia with a dominant eye. Am J Ophthalmol 2006;141:683-8.


4) Lennerstrand G. Effects of surgery on the dominant eye in exodeviations. Acta Ophthalmol (Copenh) 1986;64:391-6.


5) Parkash P, Garg R, Menon V. Dominant eye surgery in exodeviation. Indian J Ophthalmol 1984;32:467-75.

6) Korean Strabismus Pediatric Ophthalmological Society. Current concepts in strabismus, 4th ed. Goyang: Naewae-haksool, 2018;138-9, 222-36.
7) Coscas F, Sellam A, Glacet-Bernard A, et al. Normative data for vascular density in superficial and deep capillary plexuses of healthy adults assessed by optical coherence tomography angiography. Invest Ophthalmol Vis Sci 2016;57:OCT211-23.


8) Jin HC, Lee YC, Lee SY. Relationship between control grade and stereoacuity in basic intermittent exotropia. J Korean Ophthalmol Soc 2012;53:133-7.

10) Kim HS, Kim HM, Seong GJ, Yu YS. Ophthalmology, 11th ed. Seoul: Ilchogak, 2017;303-4.
11) Broadhead GK, Hong T, McCluskey P, et al. Choroidal thickness and microperimetry sensitivity in age-related macular degeneration. Ophthalmic Res 2017;58:27-34.


13) Baumal CR. Optical coherence tomography angiography of retinal artery occlusion. Dev Ophthalmol 2016;56:122-31.


14) Gili Manzanaro P, Santiago-Balsera H, Velasco Sastre I. OCT angiography in retinal arterial macroaneurysm. Arch Soc Esp Oftalmol 2017;92:e17.


15) Ong SS, Patel TP, Singh MS. Optical coherence tomography angiography imaging in inherited retinal diseases. J Clin Med 2019;8:2078.



16) Araki S, Miki A, Goto K, et al. Foveal avascular zone and macular vessel density after correction for magnification error in unilateral amblyopia using optical coherence tomography angiography. BMC Ophthalmol 2019;19:171.



17) Demirayak B, Vural A, Onur IU, et al. Analysis of macular vessel density and foveal avascular zone using spectral-domain optical coherence tomography angiography in children with amblyopia. J Pediatr Ophthalmol Strabismus 2019;56:55-9.


18) Demirayak B, Vural A, Sonbahar O, et al. Analysis of macular vessel density and foveal avascular zone in adults with amblyopia. Curr Eye Res 2019;44:1381-5.


19) Liu Y, Dong Y, Zhao K. A meta-analysis of choroidal thickness changes in unilateral amblyopia. J Ophthalmol 2017;2017:2915261.



20) Nishi T, Ueda T, Hasegawa T, et al. Choroidal thickness in children with hyperopic anisometropic amblyopia. Br J Ophthalmol 2014;98:228-32.


21) Yilmaz I, Ocak OB, Yilmaz BS, et al. Comparison of quantitative measurement of foveal avascular zone and macular vessel density in eyes of children with amblyopia and healthy controls: an optical coherence tomography angiography study. J AAPOS 2017;21:224-8.


22) Chen S, Liu K, Dong N, et al. Macular thickness in unilateral amblyopia as measured by optical coherence tomography: a meta analysis. Zhonghua Yan Ke Za Zhi 2014;50:504-10.

23) Serrano PI, Clarke MP, Read JC. Single vision during ocular deviation in intermittent exotropia. Ophthalmic Physiol Opt 2011;31:45-55.


24) Cooper J, Record CD. Suppression and retinal correspondence in intermittent exotropia. Br J Ophthalmol 1986;70:673-6.



25) Hardarson SH, Basit S, Jonsdottir TE, et al. Oxygen saturation in human retinal vessels is higher in dark than in light. Invest Ophthalmol Vis Sci 2009;50:2308-11.


26) Lee DW, Nah YS, Lee KM, Lee JB. Effect of difference of binocular retinal illuminance on stereopsis. J Korean Ophthalmol Soc 2003;44:1828-32.
-
METRICS

- Related articles
-
The Influence of Suppression on Axial Length Progression in Intermittent Exotropia.2013 May;54(5)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



