치료받지 않은 단안 개방각녹내장 환자에서의 양안의 유두주위 맥락막두께 비교
Inter-eye Comparison of Peripapillary Choroidal Thickness in Patients with Treatment-naïve Unilateral Open-angle Glaucoma
Article information
Abstract
목적
개방각녹내장 환자에서 시신경손상과 유두주위 맥락막두께와의 관련성을 알아보고자 하였다.
대상과 방법
안압하강 치료를 받은 병력이 없는 단안의 개방각녹내장 환자에서 스펙트럼영역 빛간섭단층촬영술로 측정한 양안의 유두주위 맥락막두께를 비교하고, 녹내장 발생과의 관련성을 분석하였다.
결과
안압하강 치료 병력이 없는 단안의 개방각녹내장 환자 총 39명, 78안이 포함되었다. 녹내장안은 정상안에 비해 안압이 높고(16.7 ± 3.9 mmHg vs. 15.4 ± 2.6 mmHg, p=0.005), 각막두께(523.8 ± 32.5 μm vs. 527.6 ± 35.0 μm, p=0.030), 망막신경섬유층 두께 (72.2 ± 13.7 μm vs. 89.3 ± 13.1 μm, p<0.001) 및 유두주위 맥락막두께(133.2 ± 52.1 μm vs. 144.1 ± 53.0 μm, p<0.001) 측정치가 통계적으로 유의하게 낮았다. 조건부 로지스틱 회귀분석에서 안압이 높을수록(odds ratio [OR] 3.368, 95% confidence interval [CI] 1.285-8.828, p=0.014), 맥락막두께가 얇을수록(OR 0.910, 95% CI 0.834-0.993, p=0.035) 녹내장 발생의 위험은 높았다.
결론
단안 개방각녹내장 환자에서 안압과 유두주위 맥락막두께는 녹내장 발생과 유의한 연관성을 보였다. 본 연구 결과는 개방각녹내장 환자에서 안압에 의한 시신경의 기계적인 스트레스와 시신경 주변의 관류 부전이 녹내장 발생과 관련이 있을 것임을 시사한다.
Trans Abstract
Purpose
We investigated the relationship between optic nerve damage and peripapillary choroidal thickness in patients with treatment-naïve primary open-angle glaucoma.
Methods
Peripapillary choroidal thicknesses of 78 eyes of 39 patients with primary open-angle glaucoma were measured on 360° scans of enhanced-depth optical coherence tomography images using the inbuilt manual segmentation function. Inter-eye peripapillary choroidal thicknesses were compared and factors associated with glaucoma were analyzed.
Results
Eyes with primary open-angle glaucoma exhibited thinner peripapillary choroidal thickness (133.2 ± 52.1 vs. 144.1 ± 53.0 μm; p < 0.001), higher intraocular pressure (16.7 ± 3.9 vs. 15.4 ± 2.6 mmHg; p = 0.005), thinner corneal thickness (523.8 ± 32.5 vs. 527.6 ± 35.0 μm; p = 0.030), and thinner retinal nerve fiber layer (72.2 ± 13.7 vs. 89.3 ± 13.1 μm; p < 0.001), compared with healthy fellow eyes. On multivariate, conditional, logistic regression analysis, thinner peripapillary choroidal thickness (odds ratio [OR] 0.910, 95% confidence interval [CI] 0.834-0.993; p = 0.035) and higher intraocular pressure (OR 3.368, 95% CI 1.285-8.828; p = 0.014) were significantly associated with glaucoma.
Conclusions
Thinner peripapillary choroid and higher intraocular pressure were significantly associated with glaucoma in patients with unilateral primary open-angle glaucoma, suggesting that poor perfusion around the optic nerve head may be associated with glaucoma pathogenesis.
녹내장은 진행하는 특징적인 시신경손상을 보이는 질환으로, 전 세계적으로 실명의 주요 원인을 차지한다[1,2]. 안압에 의한 기계적인 시신경손상(mechanical theory)은 녹내장의 발생과 진행에 중요한 인자로 알려져 있지만, 안압 이외의 시신경유두 및 주변 조직의 관류부전에 의한 시신경의 허혈성 손상(ischemic theory)도 녹내장성 시신경손상에 중요한 역할을 할 것이라고 제시되고 있다[3-6].
맥락막은 안구의 온도 조절과 함께 망막외층과 전사상판조직에 산소와 영양을 공급하는 조직으로[7], 뒤섬모체동맥(posterior ciliary artery)의 분지로부터 혈류 공급을 받는다[8]. 맥락막과 함께 사상판과 전사상판 조직을 포함한 시신경유두 조직 역시 뒤섬모체동맥으로부터 혈류 공급을 받기 때문에[9] 맥락막 내의 혈류 및 혈관 직경을 반영하는 맥락막두께는 시신경의 관류 상태를 반영하는 간접적인 지표라고 볼 수 있다[10].
Lee et al [11]은 정상안압녹내장 환자의 시신경유두곁(juxtapapaillary) 맥락막두께가 정상인에 비해 얇고 시신경손상 위치와 관련이 있음을 보고하였다. Karahan et al [12]과 Park et al [13]의 연구에서도 녹내장 환자의 유두주위 맥락막두께가 정상인에 비해 얇았다. 하지만 Li et al [14]과 Suh et al [15]의 연구에서는 녹내장 환자와 정상인 사이에 유두주위 맥락막두께 차이는 확인되지 않아 시신경유두주위 맥락막과 녹내장 발병과의 상관성은 아직 명확히 규명되지 않아 추가적인 연구가 필요하다.
빛간섭단층혈관조영술(optical coherence tomography angiography)의 발전으로 망막과 맥락막의 미세혈관을 정량적으로 평가할 수 있게 되었는데, 혈관조영술에서 관찰된 유두주위 맥락막의 미세혈관 결손(choroidal microvasculature dropout)은 시신경손상 및 시야 결손과 위치적인 상호 관련성이 있고[16,17], 녹내장 발생 및 진행의 위험 인자임이 밝혀졌다[18]. 개방각녹내장 환자에서 맥락막 미세혈관 결손과 맥락막두께의 상관성을 고려하면[19,20], 맥락막의 두께는 녹내장성 시신경손상과 관련이 있을 것임을 추정해 볼 수 있다.
맥락막두께는 나이[13], 성별[21], 안압[22], 안축장[23], 시신경유두 크기[23], 혈압[24], 측정 시각(일중 변동) [25], 내인성 산화질소[26,27], 카테콜아민[28] 등 여러 가지 인자들에 영향을 받기 때문에 관련 인자를 통제하는 것은 중요하지만, 개인간 비교(inter-individual comparison) 방법에서는 전신 및 국소 인자를 통제하기 어려운 한계가 있다. 이와 달리, 개인내 양안 비교(intra-individual, inter-eye comparison) 방법에서는 전신 인자의 영향이 양안에 비교적 동일하게 작용하기 때문에 전신 인자 보정의 측면에서 개인 간 비교 방법보다 유리할 것으로 생각된다. 이에 저자들은 맥락막두께에 영향을 미치는 인자들을 통제하기 위하여 안압하강 치료를 받은 병력이 없는 단안의 개방각녹내장 환자에서 양안의 유두주위 맥락막두께를 비교하고 녹내장과 맥락막두께와의 관련성을 알아보고자 하였다.
대상과 방법
본 연구는 2012년 3월부터 2019년 10월까지 한림대학교 춘천성심병원에서 안압하강 치료의 병력이 없고, 단안에만 녹내장성 시신경손상이 발생한 개방각녹내장 환자를 대상으로 의무기록을 후향적으로 분석하였다. 본 연구는 한림대학교 춘천성심병원 임상연구심의위원회의 승인을 받아(승인 번호: 2019-09-006) 진행하였으며, 헬싱키선언(Declaration of Helsinki)을 준수하였다.
개방각녹내장은 전방각경검사상 개방각이고 녹내장 시신경손상과 이에 동반된 시야결손이 관찰되고 녹내장 이외의 시신경손상을 일으킬 만한 원인 질환이 없는 경우로 정의하였다.
시야검사는 험프리 자동시야계(Humphrey® visual field analyzer 750, Carl Zeiss Meditec Inc., Dublin, CA, USA)의 Central 30-2 SITA-standard strategy를 이용하여 두 번 이상의 시야검사를 시행하였다. 가양성 15%, 가음성 15%, 주시상실 20%를 초과하는 경우 해당 시야검사의 결과는 분석에서 제외하였다. 녹내장성 시야결손은 1) pattern deviation plot에서 궁상 영역에 있는 3개 이상의 점의 역치(mean sensitivity)가 정상의 5% 미만으로 나타나고 그중 한 점이 1% 미만일 때, 또는 2) glaucoma hemifield test에서 outside normal limits가 두 번 연속으로 나타날 때 또는 3) corrected pattern standard deviation가 정상의 5% 미만으로 나타날 때로 정의하였다.
정상안은 녹내장성 시신경손상이 없고, 시야검사에서 정상인 경우로 정의하였다. 녹내장 이외에 다른 안과 질환이 있거나, 백내장수술을 제외한 안과 수술력이 있는 경우, 유두주위위축부(peripapillary atrophy)가 커서 유두주위 원형 스캔이 촬영되지 않는 경우, 녹내장 이외의 시신경손상을 일으킬 만한 원인 질환이 있는 경우, 내원 당시 이미 안압하강제를 사용하고 있는 경우는 분석에서 제외하였다.
스펙트럼영역 빛간섭단층촬영(spectralis spectral domain optical coherence tomography; Heidelberg Engineering, Heidelberg, Germany)은 숙련된 단일 검사자에 의해 시행되었다. 망막신경섬유층 두께는 시신경유두를 중심으로 360°, 3.5 mm 직경의 원형 스캔을 이용하여 측정하였으며, 평균값(global thickness)과 함께 이측, 상이측, 상비측, 비측, 하비측, 하이측 6개의 구역으로 나누어 녹내장안과 정상안을 비교하였다.
시신경유두 넓이와 유두주변 맥락막두께는 환자 정보를 모르는 숙련된 2명의 측정자가 독립적으로 측정하여 두 값의 평균을 분석에 이용하였다. 시신경유두 넓이는 Heidelberg Eye Explorer 소프트웨어(version 1.5.12.0)에 내장된 적외선 안저 사진(infrared fundus image) 넓이 측정 caliper tool (draw region)을 이용하여 수동으로 시신경유두 경계를 설정하여 측정하였다. 유두주위 맥락막두께는 망막신경섬유층을 측정할 때와 동일하게 3.5 mm 직경의 원형 스캔 사진에서 Heidelberg Eye Explorer 소프트웨어의 망막층 수동 설정 기능(manual segmentation function)과 망막신경섬유층 두께 자동 측정 기능을 이용하여 측정하였다[14,15]. 망막층 수동 설정 기능을 통해 브루크막의 고반사선 외측을 안쪽 경계선으로 설정하고 맥락막-공막의 경계(chorioscleral interface)를 바깥 경계선으로 설정하였으며, 맥락막-공막의 경계가 명확치 않은 경우에는 맥락막혈관을 바깥 경계선으로 설정하여 시신경유두주위 맥락막두께를 측정하였다(Fig. 1).
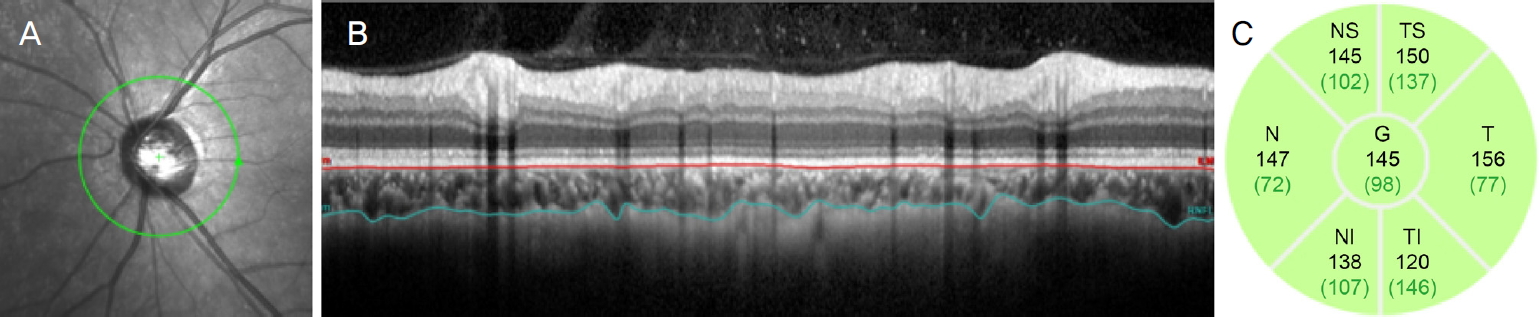
Measurement of peripapillary choroidal thickness using enhanced depth imaging spectral domain optical coherence tomography. Circular peripapillary scan of 3.5 mm is obtained (A). After the manual segmentation of retinal pigment epithelium-Bruch’s membrane complex (red solid line) and the chorioscleral interface (blue solid line) (B), the global and the 6 sectoral (NS, N, NI, TI, T, TS) peripapillary choroidal thickness were calculated (C). NS = nasosuperior; N = nasal; NI = nasoinferior; TI = temporoinferior; T = temporal; TS = temporosuperior.
수축기 혈압, 이완기 혈압, 중심 동맥압은 비의존성 팔의 팔 오금부위 2 cm 상방에 혈압측정띠를 부착하여 자동혈압측정기(Omron® automatic blood pressure monitor JPN700; Omron Healthcare Co., Ltd, Kyoto, Japan)로 측정하였다. 혈압의 측정은 대상자가 30분 이상 충분히 휴식을 취한 후에 앉은 자세에서 시행하였다.
모든 자료들은 평균값 ± 표준편차로 표기하였다. 2명의 측정자가 측정한 맥락막두께 및 시신경유두 크기의 측정일치도 평가는 95% Bland-Altman limits of agreement를 이용하였고, 녹내장안과 정상안의 안인자(ocular factor) 비교 분석은 paired t-test를 이용하였다. Pearson 상관분석을 이용하여 맥락막두께와 관련된 인자를 알아보았으며 조건부 로지스틱 회귀분석(conditional logistic regression)을 이용하여 녹내장 발병과 관련된 인자를 분석하였다. 다중비교에 의한 위발견율(false discovery rate)의 보정은 BenjaminiHochberg 방법을 이용하였으며, 독립변수들 간의 다중공선성 확인을 위해 분산팽창계수(variance inflation factor)를 이용하였다. 통계적 분석은 SPSS® version 22.0 (IBM Corp., Armonk, NY, USA)를 사용하였으며, 통계학적 유의수준은 0.05 미만으로 하였다.
결 과
본 연구에는 총 39명의 단안 개방각녹내장 환자들이 포함되었다(Table 1). 환자들의 평균 나이는 59.7 ± 13.5세(25-90세)였고, 남자는 24명(61.5%)였다. 대상 환자들의 평균 수축기 혈압은 132.4 ± 19.1 mmHg, 평균 이완기 혈압은 81.4 ± 12.4 mmHg, 평균 동맥압은 98.3 ± 12.0 mmHg였다.
녹내장안은 정상안과 비교하여 안압이 높고(16.7 ± 3.9 mmHg vs 15.4 ± 2.6 mmHg, p=0.005), 중심각막이 얇았으며(523.8 ± 32.5 μm vs 527.6 ± 35.0 μm, p=0.03), 망막신경섬유층 두께와 시야검사의 mean deviation (MD)값도 낮았다(72.2 ± 13.7 μm vs. 89.3 ± 13.1 μm, p<0.001, -6.3 ± 4.5 dB vs -0.9 ± 2.1 dB, p<0.001). 구면렌즈대응치, 안축장, 시신경유두 크기는 두 눈 사이에 차이는 없었다(Table 1, ps>0.40).
맥락막두께와 시신경유두 크기에 대한 Bland-Altman 95% 일치도 범위는 각각 46.00 µm (-25.41 to 20.59)와 0.38 mm2 (-0.22 to 0.16)였다. 유두주위 맥락막두께는 녹내장안 133.2 ± 52.1 μm, 정상안 144.1 ± 53.0 μm로 녹내장안이 정상안보다 얇았다(p<0.001). 영역별 비교에서도 하이측 영역을 제외한 모든 영역에서 녹내장안이 정상안에 비해 얇았다(Table 2). 녹내장안과 정상안 모두 유두주위 맥락막두께는 나이가 증가할수록 유두주위 맥락막두께가 감소하는 경향을 보였다(Table 3, p=0.043, p=0.005). 하지만 안압, 망막신경섬유층 두께, 시야검사의 MD값은 맥락막두께와 유의한 연관성을 보이지 않았다(Table 3, ps>0.08).
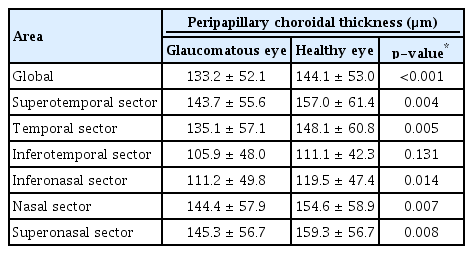
Comparison of the peripapillary choroidal thickness between glaucomatous eyes and fellow healthy eyes in unilateral treatment naïve primary open-angle glaucoma patients (n = 39)
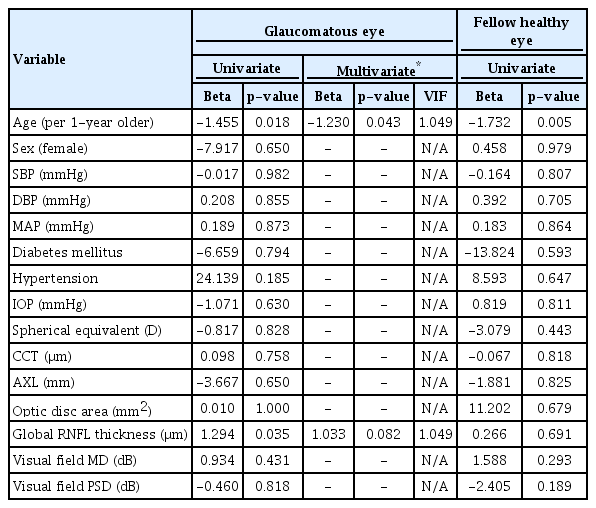
Factors associated with the peripapillary choroidal thickness in unilateral treatment naïve primary open-angle glaucoma patients (n = 39)
조건부 로지스틱 회귀분석에서 안압이 높을수록(p=0.014), 유두주위 맥락막두께가 얇을수록(p=0.035) 녹내장의 발병의 위험성이 높았다(Table 4). Fig. 2는 단안 개방각녹내장 환자에서 녹내장안이 정상안에 비해 얇은 유두주위 맥락막두께를 보이는 대표적인 증례이다.
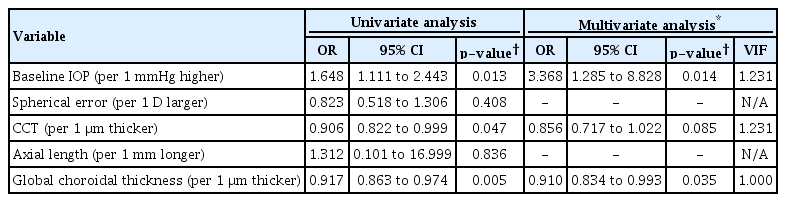
Factors associated with the presence of glaucoma in unilateral treatment naïve primary open-angle glaucoma patients (n = 39)
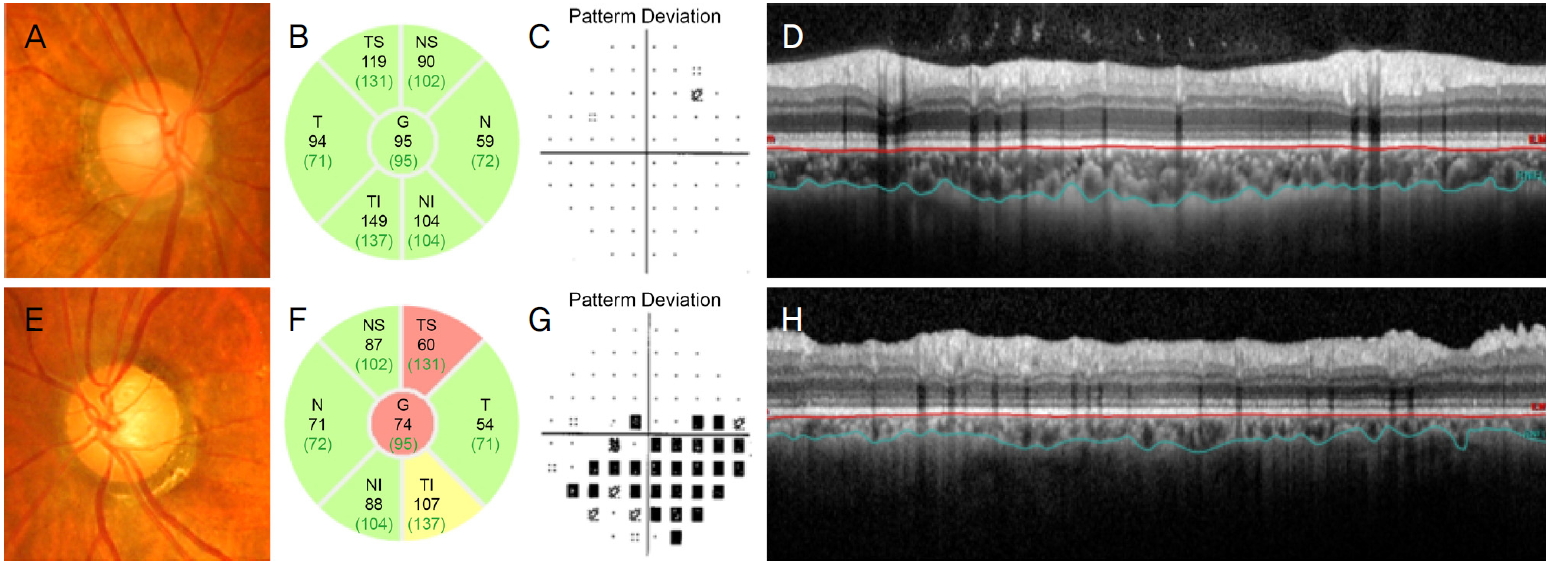
A case of 64-year-old woman with unilateral treatment-naïve primary open-angle glaucoma in the left eye. Her untreated intraocular pressure was 16 mmHg in the right eye and 18 mmHg in the left eye. Disc photos (A, E), peripapillary retinal nerve fiber layer thickness profiles (B, F), and visual field pattern deviation plots (C, G) confirm the presence of glaucomatous damage in the left (E-G), but not in the right eye (A-C). Note that peripapillary choroidal thickness was significantly thinner in the glaucomatous eye (H) than in the fellow healthy eye (D). NS = nasosuperior; N = nasal; NI = nasoinferior; TI = temporoinferior; T = temporal; TS = temporosuperior.
고 찰
저자들은 본 연구를 통해 안압하강 치료의 병력이 없는 단안의 개방각녹내장 환자에서 녹내장안이 정상안에 비해 시신경유두주위 맥락막두께가 더 얇고, 이는 안압과 함께 녹내장 발생과 관련이 있음을 확인하였다. 맥락막은 전체 안구 혈류의 70%를 공급받을 뿐만 아니라 신체 조직 중 단위 무게당 혈류량이 많은 곳 중의 하나로서 망막외층과 더불어 전사상판 영역에도 혈류를 보내 산소와 영양분을 공급하는 기능을 한다. 전사상판에 불충분한 혈류 공급으로 인하여 망막신경절세포체와 축삭돌기의 허혈성 손상이 생기면 녹내장성 시신경손상이 발생할 수 있으므로, 맥락막의 비정상적인 혈류 공급은 녹내장의 병태생리에 중요한 역할을 할 수 있다[6,29,30].
Hirooka et al [31]는 맥락막 혈관의 소실 및 혈류감소로 인하여 정상안압녹내장군의 맥락막두께가 대조군에 비해 얇다고 보고하였으며, Usui et al [32]는 고도근시가 동반된 정상 안압녹내장 환자을 대상으로 한 연구에서 녹내장군이 대조군보다 유두주위 맥락막두께가 얇다고 보고한 바 있다. Park et al [13]은 개방각녹내장 환자를 대상으로 한 연구에서 시신경유두 및 주변 조직의 관류부전과 혈관들의 비정상적인 자가조절로 인해 녹내장군이 대조군보다 유두주위 맥락막두께가 얇다고 보고하면서, 정상안압녹내장의 허혈성 손상과 관련된 해부학적 증거를 제시하였다. Karahan et al [12]은 시신경유두 경계로부터 500 μm, 1,000 μm, 1,500 μm 거리의 맥락막두께를 측정하여 개방각녹내장 환자군이 대조군에 비해 맥락막두께가 얇으며, 개방각녹내장 환자군에서 유두주위 맥락막두께와 망막신경섬유층 두께 사이에 유의한 상관관계가 있음을 확인하였다. Lee et al [11]는 시신경유두곁(juxtapapillary) 맥락막두께를 측정함으로써 정상안 압녹내장군이 대조군보다 상이측과 하이측에서 맥락막두께가 얇으며, 얇은 맥락막두께가 시신경손상의 위치와 관련이 있음을 보고하였다. 그러나 이와 반대로 Zhang et al [33]은 개방각녹내장 환자와 정상인에서 유두주위 및 황반하 맥락막두께를 비교하였는데 두 군 사이에 차이가 없음을 보고하였으며, Ehrlich et al [34]와 Kim et al [35] 역시 비슷한 결과를 보고하였다. 이렇게 맥락막두께와 녹내장의 관계에 대해 일치된 결과가 도출되지 못한 것은 각 연구들마다 맥락막두께 측정 방법의 차이가 있고, 개인간 비교(inter-individual) 방법에서는 맥락막두께에 영향을 미치는 전신 및 국소 인자를 통제하기 어렵기 때문이라 생각한다.
본 연구에서 개방각녹내장안에서 정상안보다 유두주위 맥락막두께가 유의하게 얇았다. 본 연구 결과는 Wang et al [36]의 단안 폐쇄각녹내장 환자에서 녹내장안이 정상안에 비해 유두주위 맥락막두께가 유의하게 얇은 연구 결과와 함께 유두주위 맥락막두께와 녹내장성 시신경손상이 연관되어 있음을 시사한다. 그러나 이와 반대로 Li et al [14]은 단안에만 시야결손이 있는 개방각녹내장 환자에서 양안의 유두주위 맥락막두께의 차이는 없다고 보고하였다. 또 Mwanza et al [37]과 Suh et al [15]는 각각 단안 정상안압녹내장 환자, 양안에서 비대칭적인 녹내장성 시신경손상을 보이는 환자에서 두 눈 사이에 유두주위 맥락막두께의 차이는 없었다고 보고하였다. 이 연구들과 본 연구 결과가 상이한 것은 연구들마다 맥락막두께 측정 방법의 차이가 있고, 녹내장 치료에 의한 안압하강이 맥락막두께에 영향을 미쳤을 가능성이 있다. 따라서, 앞에 기술한 세 연구에서 개인 내 비교를 통한 맥락막두께가 차이가 없다고 해서 그것이 맥락막과 녹내장의 연관성이 없다고 말하기 어렵다. 실제로 섬유주절제술을 시행한 환자들을 대상으로 한 연구에서 안압하강으로 인해 맥락막두께가 증가하고[38,39], 안축장이 감소한다는 보고가 있으며[22], 안압하강약 사용으로 인해 맥락막 관류가 증가하고[40,41], 관류압의 변화에 의해 맥락막두께의 변화가 나타난다고 보고된 바 있다[42,43].
시신경유두의 하이측 부위는 녹내장성 손상에 취약한 위치로[44], 정상안압녹내장 환자에서 하이측 망막신경섬유층 손상이 더 심한 경우에 하이측 맥락막두께가 더 얇고[11], 개방각녹내장 환자에서 역시 맥락막두께와 망막신경섬유층 두께 사이에 유의한 상관관계가 있음[12]을 고려할 때, 하이측부 맥락막두께와 녹내장 시신경손상과의 관련이 있음을 추정해 볼 수 있다. 하지만 본 연구에서, 녹내장안과 정상안의 하이측 부위 맥락막두께는 각각 105.9 ± 48.0 μm와 111.1 ± 42.3 μm로, 녹내장안에서 경계적으로 유의하게 얇았다(marginal significance, p=0.131). 이는 맥락막두께가 하이측에서 얇기 때문에, 두께 차이의 범위가 좁고, 연구의 대상 환자 수가 적어 통계 검정력이 낮아 통계적으로 유의하지 않은 결과가 나왔을 것이라고 생각한다. 향후 더 많은 환자를 대상으로 한 연구를 통해, 추가 검증이 필요할 것이다.
측정된 평균 유두주위 맥락막두께는 녹내장안 133.2 ± 52.1 μm, 정상안 144.1 ± 53.0 μm (평균나이, 60세)이다. 이는 Ehrlich et al [34]의 원발개방각녹내장군(135.0 μm, 63세), Hirooka et al [31]의 정상안압녹내장군(128.1 ± 44.6 μm, 66.2 ± 13.1세), 정상군(148.8 ± 53.3 μm, 62.4 ± 10.0세), Park et al [13]의 정상안압녹내장군(125.52 ± 33.70 μm, 63.5 ± 13.6세), Lee et al [11]의 정상군(135.56 ± 42.66 μm, 59.9 ± 11.0세), Suh et al [15]의 정상안압녹내장군(142.67 ± 53.90 μm, 52.63세), 정상군(140.60 ± 49.04 μm, 52.63세), Li et al14의 원발개방각녹내장군(154.3 ± 69.7 μm, 57.2 ± 14.7세)과 유사한 수치이다. 맥락막두께에 영향을 주는 요인으로는 나이[13], 성별[21], 안압[22], 안축장[23], 시신경유두 크기[23], 혈압[24], 측정 시각(일중 변동)[25], 내인성 산화질소[26,27], 카테콜아민[28] 등이 알려져 있으며, 맥락막두께는 나이가 10세 증가할수록 31 μm 감소하고, 안축장이 1 mm 증가할수록 22 μm 감소한다고 알려져 있다[43,45]. 본 연구에서 유두주위 맥락막두께는 나이와 유의한 연관성을 보였지만, 안축장이나 안압과의 상관성은 관찰되지 않았다. 이처럼 연구들 간의 결과가 다른 이유는 검사 방법이나 연구 대상 환자들의 임상적 특징의 차이에 의한 것으로 생각된다.
Lee et al [11]와 Karahan et al [12]은 녹내장 환자들에서 유두주위 맥락막두께와 망막신경섬유층 두께가 서로 위치적인 상호 관련성을 보였다는 점에 근거하여, 녹내장 환자에서 얇은 맥락막두께가 녹내장 발생 및 진행의 위험 인자임을 제시하였다. 한편 Ehrlich et al [34]와 Maul et al [43]의 연구에서는 두 변수 사이 간의 위치적인 상호 관련성이 없었다. 여러 연구들 간의 결과가 서로 다른 이유는 연구 대상 환자들의 임상적 특징의 차이, 검사 방법의 차이에 의한 것으로 생각된다.
본 연구에는 몇 가지 한계점이 있다. 첫 번째, 본 연구는 의무기록을 후향적으로 분석한 단면 연구이기 때문에 녹내장으로 인해 맥락막두께가 감소하였는지, 맥락막이 얇아 안압상승과 녹내장성 손상에 더 취약하게 된 것인지 인과 관계를 규명하기 어렵다는 점이다. 이러한 제한점을 극복하기 위해서는 향후 조금 더 장기적인 추적 관찰을 통해 녹내장과 맥락막두께의 인과관계의 확인이 필요하다고 생각한다. 두 번째 빛간섭단층촬영술 기계에는 아직 맥락막두께를 자동으로 측정하는 소프트웨어가 탑재되어 있지 않아 수동으로 측정하여야 한다. 이로 인해 측정자에 따른 오차가 발생할 수 있다. 그러나 본 연구의 측정자 간 및 측정자 내 Bland-Altman 일치도 분석 결과에서 95% 일치도 범위는 맥락막두께 46.00 µm (-25.41 to 20.59), 시신경유두 면적 0.38 mm2 (-0.22 to 0.16)로 높은 일치율을 보였다. 따라서 이러한 측정자에 의한 차이는 결과에 큰 영향을 미치지 않았을 것으로 생각한다.
본 연구에서 높은 안압과 얇은 맥락막은 녹내장 발생과 유의한 연관성을 보였다. 이러한 결과를 볼 때 기계적인 스트레스와 함께 시신경유두 주변의 관류 부전이 녹내장 발생과 관련이 있을 것으로 생각한다.
Notes
Conflict of Interest
The authors have no conflicts to disclose.
References
Biography
김원준 / Won Jun Kim
한림대학교 의과대학 안과학교실
Department of Ophthalmology, Hallym University College of Medicine

