 |
 |
| J Korean Ophthalmol Soc > Volume 64(4); 2023 > Article |
|
ĻĄŁļ¼Ėņ┤łļĪØ
ļ¬®ņĀü
ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņ×ÉņŚÉņä£ ļ░£ņāØĒĢ£ ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░(contact lens induced acute red eye, CLARE) 1ņśłļź╝ ļ│┤Ļ│ĀĒĢśĻ│Āņ×É ĒĢ£ļŗż.
ņ”ØļĪĆņÜöņĢĮ
ĒŖ╣ņØ┤ ļ│æļĀź ņŚåļŖö 18ņäĖ ņŚ¼ņ×É ĒÖśņ×ÉĻ░Ć 4ņØ╝ ņĀäļČĆĒä░ ļ░£ņāØĒĢ£ ņÜ░ņĢł ņŗ£ļĀźņĀĆĒĢś, ņĢłĻĄ¼ĒåĄņ”ØņØä ņŻ╝ņåīļĪ£ ļé┤ņøÉĒĢśņśĆļŗż. 3ļŗ¼ ņĀäļČĆĒä░ ņ¢æņĢłņŚÉ 8ņŗ£Ļ░ä ņØ┤ņāü ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢśņśĆņ£╝ļ®░, ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņ░®ņÜ®ĒĢ£ ņāüĒā£ļĪ£ ņłÖļ®┤ņØä ņĘ©ĒĢ£ ņĀüņØ┤ ņ׳ņŚłļŗż. ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņŚÉņä£ ņÜ░ņĢłņŚÉ ņĀäļ░śņĀüņØĖ Ļ▓░ļ¦ēņČ®Ēśł, Ļ░üļ¦ēņ£żļČĆ ņČ®ĒśłĻ│╝ ĒĢ©Ļ╗ś Ļ░üļ¦ēņāüĒö╝ņĖĄņØś ļČĆņóģ, ņĀÉņāüņØś Ļ░üļ¦ēĻĖ░ņ¦łņ╣©ņ£żņØ┤ Ļ┤Ćņ░░ļÉśņŚłļŗż. ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØĆ 0.02 (20/1000), ĻĄÉņĀĢņŗ£ļĀźņØĆ 0.16 (20/125), ņĢłņĢĢņØĆ 10 mmHgņśĆĻ│Ā, ņóīņĢłņØĆ ļÜ£ļĀĘĒĢ£ ņØ┤ņāü ņåīĻ▓¼ņØ┤ ņŚåņŚłļŗż. ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØä ņżæļŗ©ĒĢśĻ│Ā, ņŖżĒģīļĪ£ņØ┤ļō£ņÖĆ ĒĢŁņāØņĀ£ ņĀÉņĢłņĢĮ, ņØĖĻ│ĄļłäņĢĪņØä ņé¼ņÜ®ĒĢśņŚ¼ ņ╣śļŻī 1ņØ╝ņ¦Ė ĻĄÉņĀĢņŗ£ļĀź 0.5 (20/40), 2ļŗ¼ņ¦Ė ĻĄÉņĀĢņŗ£ļĀź 1.0 (20/20)ņ£╝ļĪ£ ņĖĪņĀĢļÉśņŚłĻ│Ā, Ļ▓░ļ¦ē ļ░Å Ļ░üļ¦ēņØĆ ņĀĢņāüņ£╝ļĪ£ ĒÜīļ│ĄļÉśņŚłļŗż.
ABSTRACT
Case summary
An 18-year-old female presented with decreased visual acuity and ocular pain in the right eye for 4 days. The patient had used contact lenses for > 8 hours a day, even while sleeping at night, for the past 3 months. Corneal epithelial edema and punctate stromal infiltration along with diffuse conjunctival hyperemia and corneal limbal injection in the right eye were observed in slit lamp examination. The uncorrected and corrected visual acuities of the right eye were 0.02 (20/1000) and 0.16 (20/125), respectively. The right eye had an intraocular pressure of 10 mmHg, and the left eye was within normal range. The patient stopped wearing contact lenses and was prescribed steroid and antibiotic eye drops and artificial tears. The corrected visual acuity increased to 0.5 (20/40) on the first day of treatment and to 1.0 (20/20) after 2 months. The cornea and conjunctiva also returned to the normal appearance.
ņĄ£ĻĘ╝ ļ»ĖņÜ®ņĮśĒāØĒŖĖļĀīņ”ł, ĻĄ┤ņĀł ļ░Å ņ╣śļŻīņÜ® ļĀīņ”łņØś ņé¼ņÜ®ņØ┤ ņ”ØĻ░ĆĒĢ©ņŚÉ ļö░ļØ╝ ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ Ļ░üļ¦ēņĪ░ņ¦üņØś ĻĖēņä▒ ļ░śņØæ Ēś╣ņØĆ ļ¦īņä▒ ļ░śņØæņ£╝ļĪ£ ņØĖĒĢ£ ļŗżņ¢æĒĢ£ ĒĢ®ļ│æņ”ØņØś ņØ┤ĒĢ┤ņÖĆ Ļ░Éļ│äņ¦äļŗ©ņØ┤ ĒĢäņÜöĒĢśļŗż.1 ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņŚÉ ņØśĒĢ£ ĻĖēņä▒ ļ░śņØæņØĆ Ļ░üļ¦ēņ£żļČĆ ļ░Å Ļ▓░ļ¦ēņØś ņČ®Ēśł, Ļ░üļ¦ēņĪ░ņ¦üņØś ļČĆņóģ ļō▒ņ£╝ļĪ£ ļéśĒāĆļéĀ ņłś ņ׳ļŖöļŹ░,2 Ļ░üļ¦ēņ£żļČĆņÖĆ Ļ▓░ļ¦ēņØś ņČ®ĒśłņØś ņŻ╝ņÜö ņøÉņØĖņØĆ ņĢłĒæ£ļ®┤ņŚÉņä£ ņĮśĒāØĒŖĖļĀīņ”łņÖĆņØś ļ¦łņ░░ ļ░Å ņĢĢļĀźņŚÉ ņØśĒĢ£ ĻĖ░Ļ│äņĀüņØĖ ĒÜ©Ļ│╝ļĪ£ ļ░£ņāØĒĢĀ ņłś ņ׳ļŗż. ĻĘĖļ”¼Ļ│Ā Ļ░üļ¦ēņĪ░ņ¦üņØś ņŻ╝ļÉ£ ļČĆņóģ ņøÉņØĖņØĆ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņŚÉ ņØśĒĢ£ Ļ░üļ¦ēņØś ņĀĆņé░ņåīņ”ØņØ┤ļŗż.2 Ļ░üļ¦ēņØś ņĀĆņé░ņåīņ”ØņØĆ ņ┤łĻĖ░ņŚÉ Ļ░üļ¦ē ļé┤ ņĀ¢ņé░, ņØ┤ņé░ĒÖöĒāäņåīņØś ņČĢņĀüņØä ņĢ╝ĻĖ░ņŗ£Ēéżļ®░ ņĀÉņ░©ņĀüņ£╝ļĪ£ Ļ░üļ¦ē ļé┤ ĻĖĆļ”¼ņĮöĻ▓ÉņØś Ļ│ĀĻ░łĻ│╝ ATP ņāØņä▒ņØ┤ ņżäņ¢┤ļōżļ®┤ņä£ ļé┤Ēö╝ņäĖĒżņØś ĒÄīĒöä ĻĖ░ļŖźņĀĆĒĢśļĪ£ ņØĖĒĢ┤ Ļ░üļ¦ēļČĆņóģņØ┤ ņāØĻĖ┤ļŗż.3 ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņŚÉ ņØśĒĢ£ Ļ░üļ¦ēņØś ņĀĆņé░ņåīņ”ØņØ┤ ļ¦īņä▒ņĀüņ£╝ļĪ£ ļéśĒāĆļéśĻ▓ī ļÉśļ®┤ ņןĻĖ░Ļ░ä ņČĢņĀüļÉ£ ņĀ¢ņé░ņ£╝ļĪ£ ņØĖĒĢ┤ Ļ░üļ¦ēĻĖ░ņ¦łņäĖĒżĻ░Ć Ļ░ÉņåīĒĢĀ ņłś ņ׳Ļ│Ā, Ļ│Āņé╝Ēł¼ņĢĢĻ│╝ ņé░ņä▒ĒÖöļĪ£ ņØĖĒĢ┤ Ļ░üļ¦ēļé┤Ēö╝ņäĖĒżņØś ņ£ĪĻ░üņäĖĒżļ╣äņ£©(hexagonality), ļé┤Ēö╝ņäĖĒżļ░ĆļÅä(corneal endothelial cell density)Ļ░Ć Ļ░ÉņåīĒĢśņŚ¼ ļ╣äĻ░ĆņŚŁņĀüņØĖ ļ│ĆĒÖöĻ░Ć ļéśĒāĆļéĀ ņłś ņ׳ļŗż.4 Ļ░üļ¦ēņĪ░ņ¦üņØś ĻĖēņä▒ ļ░śņØæņØĆ ņ┤łĻĖ░ņŚÉ ņĀüņĀłĒĢ£ ņ▓śņ╣śļź╝ ĒĢ£ļŗżļ®┤ ĒÜīļ│Ą Ļ░ĆļŖźĒĢśņ¦Ćļ¦ī ļ¦īņä▒ņĀüņØĖ ļ░śņØæņØĆ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØä ņżæļŗ©ĒĢśņŚ¼ļÅä Ļ░üļ¦ēļé┤Ēö╝ņäĖĒżņØś ļ│ĆĒśĢņØ┤ ņśüĻĄ¼ņĀüņ£╝ļĪ£ ņ¦ĆņåŹļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ĻĖ░ņŚÉ1 ņĮśĒāØĒŖĖļĀīņ”łņØś ĻĖēņä▒ ļ░śņØæņØä ņØ┤ĒĢ┤ĒĢśĻ│Ā Ļ░ĆļŖźĒĢ£ ņĪ░ņåŹĒĢśĻ│Ā ņĀüņĀłĒĢ£ ņ▓śņ╣śĻ░Ć ļ¦żņÜ░ ņżæņÜöĒĢśļŗż.
ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®Ļ│╝ ņŚ░Ļ┤ĆĒĢśņŚ¼ ļ░£ņāØĒĢśļŖö ļ¼┤ĻĘĀņä▒ņŻ╝ļ│ĆļČĆĻ░üļ¦ē ņ¦łĒÖśņŚÉļŖö ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░(contact lens induced acute red eye, CLARE), ņ╣©ņ£żĻ░üļ¦ēņŚ╝(infiltrative keratitis, IK), ņŻ╝ļ│ĆļČĆ Ļ░üļ¦ēĻČżņ¢æ(contact lens induced peripheral ulcer, CLPU) ļō▒ņØ┤ ņ׳Ļ│Ā, Ļ░ÉņŚ╝ņŚÉ ņØśĒĢ£ Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ļÅä ņāØĻĖĖ ņłś ņ׳ļŗż.5 ņĀüņĀłĒĢ£ ņ╣śļŻī ļ░Å ņśłļ░®ņØä ņ£äĒĢ┤ņä£ļŖö ņĮśĒāØĒŖĖļĀīņ”łņÖĆ ņŚ░Ļ┤ĆļÉ£ Ļ░üļ¦ē ņ¦łĒÖśņŚÉ ļīĆĒĢ£ Ļ░Éļ│äņØ┤ ļ¦żņÜ░ ņżæņÜöĒĢśļ®░, ĒŖ╣Ē׳ Ļ░üļ¦ēņĪ░ņ¦üņØś ĻĖēņä▒ ļ░śņØæņØĆ Ļ░ĆņŚŁņĀüņØĖ ļ░śņØæņ£╝ļĪ£ Ļ░üļ¦ēņĪ░ņ¦üņØś ĒÜīļ│ĄņØ┤ Ļ░ĆļŖźĒĢśĻĖ░ņŚÉ ņĀüņĀłĒĢ£ ņ╣śļŻīņÖĆ ņ×¼ļ░£ņØä ļ░®ņ¦ĆĒĢśļŖö ņśłļ░® ņĪ░ņ╣śĻ░Ć ĒĢäņÜöĒĢśļŗż. ļö░ļØ╝ņä£ ņĀĆņ×ÉļōżņØĆ ņĮśĒāØĒŖĖļĀīņ”ł ņé¼ņÜ® Ēøä ĻĖēņä▒ņ£╝ļĪ£ ļ░£ņāØĒĢśļŖö Ļ░üļ¦ēĻ│╝ Ļ▓░ļ¦ēņØś ņŚ╝ņ”Ø ļ░śņØæņ£╝ļĪ£ ņĀĢņØśļÉśļŖö ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ņØśĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░(CLARE)ņŚÉ ļīĆĒĢ┤ ņ×äņāü ņ”Øņāü, ņ¦äļŗ©, ņ╣śļŻī, Ļ░Éļ│äņ¦äļŗ© ļ░Å ņśłļ░® ļō▒ņØä ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢ£ļŗż.
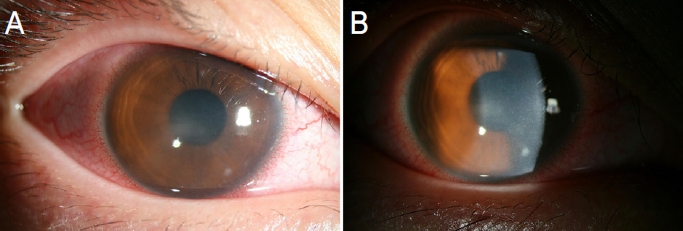
3Ļ░£ņøö ņĀäļČĆĒä░ ĒĢśļŻ© 8ņŗ£Ļ░ä ņØ┤ņāüņö® ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® ņżæņØĖ 18ņäĖ ņŚ¼ņä▒ņØ┤ ņÜ░ņĢł ņØ┤ļ¼╝Ļ░ÉĻ│╝ ņŗ£ļĀźņĀĆĒĢśļĪ£ ļ│ĖņøÉņŚÉ ļé┤ņøÉĒĢśņśĆļŗż. ļé┤ņøÉ ļŗ╣ņŗ£ ņÜ░ņĢł ļéśņĢłņŗ£ļĀźņØĆ 0.02 (20/1000), ĻĄÉņĀĢņŗ£ļĀźņØĆ 0.16 (20/125), ņĢłņĢĢņØĆ 10 mmHg, ņóīņĢłņØś ĻĄÉņĀĢņŗ£ļĀźĻ│╝ ņĢłņĢĢņØĆ ņĀĢņāüņØ┤ņŚłļŗż. ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņāü ņÜ░ņĢłņØś ņĀäļ░śņĀüņØĖ Ļ▓░ļ¦ēņČ®Ēśł, Ļ░üļ¦ēņ£żļČĆ ņČ®ĒśłņØ┤ Ļ┤Ćņ░░ļÉśņŚłĻ│Ā(Fig. 1A), Ļ░üļ¦ē ņżæņŗ¼ ļČĆņ£äņŚÉ Ļ▓Įļ»ĖĒĢ£ Ļ░üļ¦ēļČĆņóģĻ│╝ ĒĢ©Ļ╗ś 5ņŗ£ ļ░®Ē¢źņŚÉ 1 mm ņØ┤ĒĢśņØś ĻĄŁņåīņĀüņØĖ Ļ░üļ¦ēĻĖ░ņ¦łņØś ņ╣©ņ£ż ņåīĻ▓¼ņØ┤ ļ│┤ņśĆņ£╝ļ®░(Fig. 1B), ĒöīļŻ©ļĀłņŗĀĻ▓Ćņé¼ņāü Ļ░üļ¦ēņāüĒö╝ņØś ņ╣©ļ▓öņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņĀäļ░® ļé┤ņŚÉņä£ ņŚ╝ņ”ØņäĖĒż ļ░Å ļČĆņ£Āļ¼╝ņØś ņĪ┤ņ×¼ļŖö Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśĻ│Ā, ņĀäļ░®ņČĢļåŹļÅä ņŚåņŚłļŗż.
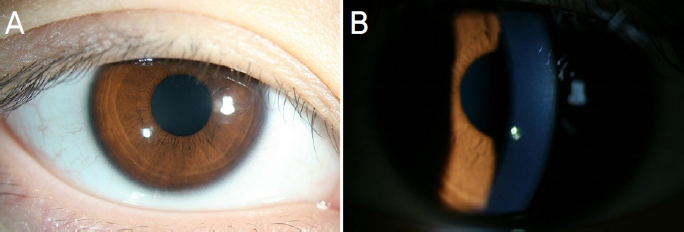
ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ļ░£ņāØĒĢ£ Ļ░æņ×æņŖżļ¤¼ņÜ┤ ņČ®ĒśłĻ│╝ Ļ░üļ¦ēņāüĒö╝ņØś ĒöīļŻ©ļĀłņŗĀņŚ╝ņāē ņŚåņØ┤ Ļ░üļ¦ēņØś ņżæĻ░ä ņŻ╝ļ│ĆļČĆņŚÉ ļ░£ņāØĒĢ£ ĻĄŁņåīņĀü ĻĖ░ņ¦łņ╣©ņ£żņØä ļ░öĒāĢņ£╝ļĪ£ ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņ£╝ļĪ£ ņ¦äļŗ©ĒĢśĻ│Ā ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØä ņżæļŗ©ĒĢśļ®┤ņä£ gatifloxacin (Gatiflo┬«, HANDOK, Seoul, Korea)Ļ│╝ fluorometholone (Fumelon┬«, Han Lim Pharm., Seoul, Korea), artificial eye drops (Hyal Q┬«, Il Dong, Seoul, Korea)ņØä ņĀÉņĢłĒĢ£ Ēøä 1ņØ╝ņ¦ĖļŖö ĻĄÉņĀĢņŗ£ļĀź 0.5 (20/40)ļĪ£ ĒśĖņĀäļÉśĻ│Ā, Ļ▓░ļ¦ē ļ░Å Ļ░üļ¦ēņ£żļČĆņØś ņČ®ĒśłĻ│╝ Ļ▓Įļ»ĖĒĢ£ Ļ░üļ¦ēļČĆņóģ, Ļ░üļ¦ēĻĖ░ņ¦łņØś ņ╣©ņ£ż ņåīĻ▓¼ņØ┤ ļŗżņåī ĒśĖņĀäļÉśņŚłļŗż. ņÜ░ņĢł Ļ░üļ¦ē ņāüĒā£ņØś ĒśĖņĀäņŚÉ ļö░ļØ╝ 1ņŻ╝ņØ╝ļ¦łļŗż ĒĢŁņāØņĀ£ņÖĆ ĒĢŁņŚ╝ņ”Ø ņĀÉņĢłņĢĮņØä Ļ░Éļ¤ēĒĢśļ®┤ņä£, 3ņŻ╝ņ¦ĖļŖö ĻĄÉņĀĢņŗ£ļĀź 0.6 (20/30)ņ£╝ļĪ£ ņĖĪņĀĢļÉśņŚłĻ│Ā, ļ»ĖņäĖĒĢ£ Ļ░üļ¦ēļČĆņóģ ņØ┤ņÖĖ ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖņĢśļŗż. ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņāü Ļ▓░ļ¦ē ļ░Å Ļ░üļ¦ēņ£żļČĆņØś ņČ®ĒśłņØĆ ņÖäņĀäĒ׳ ņåīņŗżļÉśļ®┤ņä£(Fig. 2A), ļ¦łņ¦Ćļ¦ē ļé┤ņøÉņØ╝ņØĖ 2ļŗ¼ņ¦Ė ņÜ░ņĢł ĻĄÉņĀĢņŗ£ļĀźņØĆ 1.0 (20/20) ņĖĪņĀĢļÉśņŚłĻ│Ā, Ļ░üļ¦ēļČĆņóģ ļ░Å ļ»ĖņäĖĒĢ£ Ļ░üļ¦ēĒś╝ĒāüļÅä ņĀĢņāüņ£╝ļĪ£ ĒÜīļ│ĄļÉśņŚłļŗż(Fig. 2B).
ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ņØśĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØĆ ļ¬ģļ░▒ĒĢ£ ņ×äņāüņĀü ņ”Øņāüņ£╝ļĪ£ ņ¦äļŗ©ņØ┤ Ļ░ĆļŖźĒĢśņ¦Ćļ¦ī ļŗżļźĖ ņĢłņ¦łĒÖśļōżņØä ļ░░ņĀ£ĒĢ©ņ£╝ļĪ£ņŹ© Ļ░Éļ│äņØ┤ Ļ░ĆļŖźĒĢ┤ņ¦äļŗż. ņĮśĒāØĒŖĖļĀīņ”ł ņé¼ņÜ®ņ×ÉĻ░Ć Ļ░æņ×æņŖżļ¤¼ņÜ┤ ļŗ©ņĢłņØś ĒåĄņ”Ø, ļłłļČĆņŗ¼, ļłłļ¼╝ĒØśļ”╝Ļ│╝ ņØ┤ļ¼╝Ļ░ÉņØä ĒśĖņåīĒĢśņŚ¼ ļé┤ņøÉĒĢśņśĆņØä ļĢī, ņĮśĒāØĒŖĖļĀīņ”łņØś ņé¼ņÜ®ļ▓Ģ, ņäĖņ▓Ö ļ░®ļ▓Ģ, ņ░®ņÜ® ĻĖ░Ļ░äņØś ļ¼Ėņ¦äĻ│╝ ĒĢ©Ļ╗ś ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņāü ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ļ░£ņāØĒĢĀ ņłś ņ׳ļŖö ĻĖēņä▒ ņČ®ĒśłņØä ĒżĒĢ©ĒĢ£ ĻĖēņä▒ ļ░śņØæĻ│╝ Ļ░üļ¦ēņāüĒö╝ ļ░Å ņĀäļČĆ ĻĖ░ņ¦łņ╣©ņ£żņØä ĒÖĢņØĖĒĢśņŚ¼ ņ¦äļŗ©ĒĢ£ļŗż.5,6
ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ņØśĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØś ņ×äņāü ņ”ØņāüĻ│╝ Ļ┤ĆļĀ©ĒĢśņŚ¼ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ļĀźĻ│╝ ĒĢ©Ļ╗ś Ļ░æņ×æņŖżļ¤¼ņÜ┤ ņĢłĒåĄ, ļłłļ¼╝ĒØśļ”╝, ņØ┤ļ¼╝Ļ░É, ļłłļČĆņŗ¼ņØä ĒśĖņåīĒĢśļŖöļŹ░, ņØ┤ļ¼╝Ļ░ÉņØ┤ļéś ĒåĄņ”ØņØä ĒśĖņåīĒĢśņ¦Ć ņĢŖļŖö Ļ▓ĮņÜ░ļÅä ņĢĮ 70%ņŚÉ ĒĢ┤ļŗ╣ļÉśļ®░, ņ”ØņāüņØä ļŖÉļéĆ ĒÖśņ×ÉļōżņØś ņĢĮ 55%ļŖö ļĀīņ”ł ņ░®ņÜ® Ēøä ļłłņØä ļ£¼ ņĢäņ╣©ņŚÉ ņŻ╝ļĪ£ ņ”ØņāüņØä ĒśĖņåīĒĢ£ļŗż.5 ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņŚÉņä£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ ĒÖśņ×ÉņØś 92.9%ņŚÉņä£ Ļ▓░ļ¦ēņØ┤ļéś Ļ░üļ¦ēņ£żļČĆņØś ņČ®ĒśłņØ┤ Ļ┤Ćņ░░ļÉ£ļŗż.7 ņČ®ĒśłņØĆ Ļ▓░ļ¦ēņŚÉ ļ╣äĒĢ┤ Ļ░üļ¦ēņ£żļČĆņŚÉņä£ ļŹö ņŗ¼ĒĢśĻ▓ī ļéśĒāĆļéśļ®░, Ļ░üļ¦ēņ£żļČĆ ņČ®ĒśłņØś ņĀĢļÅäļŖö ņŗżļ”¼ņĮśĒĢśņØ┤ļō£ļĪ£Ļ▓öņĮśĒāØĒŖĖļĀīņ”łņŚÉ ļ╣äĒĢ┤ ĒĢśņØ┤ļō£ļĪ£Ļ▓öņĮśĒāØĒŖĖļĀīņ”łņŚÉņä£ ņŗ¼ĒĢśļŗż. ņØ┤ņĀä ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ļ│╝Ļ▒░ļĀźĻ│╝ļŖö ņāüĻ┤Ć ņŚåņØ┤ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØś ņŗ£Ļ░äĻ│╝ Ļ┤ĆļĀ©ņØ┤ ņ׳ņ£╝ļ®░, ļĀīņ”ł ņ░®ņÜ® Ēøä 4ņŗ£Ļ░ä ņØ┤ņāü ņ░®ņÜ®ĒĢ£ Ļ▓ĮņÜ░ņŚÉņä£ ņל ņāØĻĖ┤ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż.8 ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņāü Ļ░üļ¦ēņāüĒö╝ņĖĄņØś ņ╣©ļ▓öņØĆ 90% ņĀĢļÅäļŖö ļÜ£ļĀĘĒĢśĻ▓ī Ļ┤Ćņ░░ļÉśņ¦Ć ņĢŖĻ│Ā, ņĢĮ 10% ļé┤ņØś ļ╣łļÅäņŚÉņä£ ņĀÉņāüņØś ĒöīļŻ©ļĀłņŗĀņŚ╝ņāēņØ┤ Ļ┤Ćņ░░ļÉĀ ņłś ņ׳ļŗż.5 Ļ░üļ¦ēĻĖ░ņ¦łņ╣©ņ£żņØĆ 1 mm ņØ┤ĒĢśņØś ņ×æņØĆ ņ╣©ņ£żļōżņØ┤ ĻĄŁņåīņĀüņ£╝ļĪ£ ļŁēņ╣£ ĒśĢĒā£ļĪ£ ļ│┤ņØ┤Ļ▒░ļéś ļŗżļ░£ņĀüņØĖ ĒśĢĒā£ļĪ£ Ļ░üļ¦ē ņĀäļ░śņĀüņ£╝ļĪ£ Ļ┤Ćņ░░ļÉĀ ņłś ņ׳Ļ│Ā Ļ░üļ¦ēņØś ņżæņŗ¼-ņŻ╝ļ│ĆļČĆ Ēś╣ņØĆ ņŻ╝ļ│ĆļČĆņŚÉņä£ ĒśĖļ░£ĒĢ£ļŗż.5 10% ļ»Ėļ¦īņ£╝ļĪ£ļŖö Ļ░üļ¦ēņØś ĻĖ░ņ¦łņ╣©ņ£żņØ┤ ņżæņŗ¼ļČĆņŚÉ ļéśĒāĆļéĀ ņłś ņ׳ņ£╝ļ®░, ņŗ£ļĀźņĀĆĒĢśļź╝ ļÅÖļ░śĒĢśņ¦Ćļ¦ī 2-3ņØ╝ ņØ┤ļé┤ļĪ£ ĒÜīļ│Ą Ļ░ĆļŖźĒĢ£ Ļ▓āņØ┤ ĒŖ╣ņ¦ĢņØ┤ļŗż. ņ”ØņāüņØ┤ ņŗ¼ĒĢĀ Ļ▓ĮņÜ░ņŚÉļŖö 1% ņĀĢļÅäņŚÉņä£ļŖö Ļ░üļ¦ēņāüĒö╝ņØś ļ»Ėļ×ĆņØ┤ Ļ┤Ćņ░░ļÉśĻ│Ā,9 ņĀäļ░® ļé┤ņŚÉ ņŚ╝ņ”ØņäĖĒżļéś ņĀäļ░®ņČĢļåŹļÅä ļÅÖļ░śļÉ£ļŗż.10
ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØś ņ╣śļŻī ņøÉņ╣ÖņØĆ, ņÜ░ņäĀņĀüņ£╝ļĪ£ļŖö ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØä ņżæļŗ©ĒĢśĻ│Ā,11 ĒĢŁņāØņĀ£ļéś ĒĢŁņŚ╝ņ”Ø ņĀÉņĢłņĢĮ ļ░Å ņØĖĻ│ĄļłäņĢĪņØś ņĀÉņĢł ļō▒ ļ│┤ņĪ┤ņĀüņØĖ ņ╣śļŻīļ¦ī ĒĢśļŹöļØ╝ļÅä Ļ▓░ļ¦ēņČ®ĒśłņØĆ 3ņØ╝ ņØ┤ļé┤ļĪ£, Ļ░üļ¦ēĻĖ░ņ¦łņØś ņ╣©ņ£żņØĆ 1-2ņŻ╝ ņØ┤ļé┤ļĪ£ ĒśĖņĀäļÉ£ļŗż.11 ņØ╝ļ░śņĀüņ£╝ļĪ£ ņĀĢņāüņØś ņāüĒā£ļĪ£ ĒÜīļ│ĄļÉśļŖö ļŹ░ļŖö ņĢĮ 6ņŻ╝ Ļ░äņØś ņŗ£Ļ░äņØ┤ Ļ▒Ėļ”¼Ļ│Ā Ļ░üļ¦ēĒś╝ĒāüņØĆ ļé©ņ¦Ć ņĢŖļŖö Ļ▓āņØ┤ ĒŖ╣ņ¦ĢņØ┤ļŗż.5 ļ│Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ļÅä ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņ£╝ļĪ£ ņ¦äļŗ©ļÉ£ Ēøä ņĮśĒāØĒŖĖļĀīņ”łņØś ņ░®ņÜ®ņØä ņżæņ¦ĆĒĢśļ®┤ņä£ ļ│┤ņĪ┤ņĀüņØĖ ņĀÉņĢł ņĢĮņĀ£ņØś ņ╣śļŻīļĪ£ ņĢĮ 1Ļ░£ņøö ņĀĢļÅä ņ╣śļŻīĒĢ£ Ēøä 2ļŗ¼ņ¦Ė ļé┤ņøÉĒĢ£ ņāüĒā£ņŚÉņä£ Ļ░üļ¦ēĒś╝Ēāü ņŚåņØ┤ Ļ▓░ļ¦ēņØś ĒÜīļ│ĄļÉ£ ņāüĒā£ļź╝ Ļ┤Ćņ░░ĒĢĀ ņłś ņ׳ņŚłļŗż.
ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØĆ ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ļ░£ņāØĒĢśļŖö Ļ░üļ¦ē ņ¦łĒÖśĻ│╝ņØś Ļ░Éļ│äņØ┤ ļ¦żņÜ░ ņżæņÜöĒĢśļŗż. ņØ╝ļŗ©, ņĢłņČ®ĒśłņØś Ļ▓ĮņÜ░ ļ¼Ėņ¦äņØä ĒåĄĒĢ┤ ņØ╝ņŗ£ņĀü ņ×ÉĻĘ╣, Ļ▒┤ņä▒ņĢłņ”ØĒøäĻĄ░, Ēö╝ļĪ£, ņłśļ®┤ ļČĆņĪ▒, ņÖĖņāü, ņĢīļĀłļź┤ĻĖ░ ļō▒ņŚÉ ņØśĒĢ£ Ļ▓āņØĖņ¦Ć Ļ░Éļ│äĒĢ┤ņĢ╝ ĒĢśļ®░,9 ņ”ØņāüņØä ļÅÖļ░śĒĢ£ Ļ░üļ¦ēņāüĒö╝ Ēś╣ņØĆ Ļ░üļ¦ēĻĖ░ņ¦łņØś ņ╣©ņ£żņØ┤ ņ׳ņ£╝ļ®┤ ņĮśĒāØĒŖĖļĀīņ”łņÖĆ ņŚ░Ļ┤ĆļÉ£ Ļ░üļ¦ēņ╣©ņ£żņ¦łĒÖś(corneal infiltrative events, CIE)ņŚÉ ņåŹĒĢśļŖö ņĮśĒāØĒŖĖļĀīņ”łņŚÉ ņØśĒĢ£ ņ╣©ņ£żĻ░üļ¦ēņŚ╝(IK), ņŻ╝ļ│ĆļČĆĻ░üļ¦ēĻČżņ¢æ(CLPU), Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝(microbacterial keratitis, MK) ļō▒Ļ│╝ ņ×äņāüņĀüņ£╝ļĪ£ Ļ░Éļ│äĒĢ┤ņĢ╝ ĒĢ£ļŗż.5
ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░(CLARE), ņ╣©ņ£żĻ░üļ¦ēņŚ╝(IK), ņŻ╝ļ│ĆļČĆĻ░üļ¦ēĻČżņ¢æ(CLPU)ņØĆ ļ¼┤ĻĘĀĻ░üļ¦ēņŚ╝(sterile keratitis)ņ£╝ļĪ£, ņ£äĒŚśņØĖņ×ÉļĪ£ļŖö ņŚ░ņä▒ņĮśĒāØĒŖĖļĀīņ”łņØś ņ░®ņÜ®, ņé░ņåī Ēł¼Ļ│╝ņ£©ņØ┤ ļé«ņØĆ ņĮśĒāØĒŖĖļĀīņ”ł, ļČłĻ▓░ĒĢ£ ņĮśĒāØĒŖĖļĀīņ”łņØś ņé¼ņÜ®, ņĮśĒāØĒŖĖļĀīņ”ł ņÜ®ĒÆłņØś ņśżņŚ╝, ņĮśĒāØĒŖĖļĀīņ”ł ņäĖņ▓ÖņĢĪņØś ļÅģņä▒, ņäĖĻĘĀņØ┤ļéś ņäĖĻĘĀ ļÅģņåī ļō▒ņØä ļōż ņłś ņ׳ļŗż.12 ņ×äņāü ņ”ØņāüņØĆ CLAREĻ│╝ ņ£Āņé¼ĒĢ£ Ļ▓ĮĒĢ£ ņØ┤ļ¼╝Ļ░É, ļłłļ¼╝ĒØśļ”╝, ļłłņØś ņČ®ĒśłņØä ĒśĖņåīĒĢśļ®░ Ļ░Ćļüöņö® ļłłņØś ļČäļ╣äļ¼╝ļÅä ļÅÖļ░śĒĢ£ļŗż. CLAREņØś ņŻ╝ļÉ£ ņøÉņØĖņØĆ ĻĘĖļ×īņØīņä▒ ņäĖĻĘĀņØĖ Pseudomonas aeruginosaņØś ĻĘĀņŻ╝ Paer1ņŚÉņä£ ļ░®ņČ£ļÉśļŖö ļé┤ļÅģņåīņŚÉ ņØśĒĢ┤ ņŚ╝ņ”Ø ļ░śņØæņØ┤ļ®░6 IKļŖö StaphylococcusņØś Ļ│╝ļ»╝ ļ░śņØæņ£╝ļĪ£, CLPUļŖö ņĮśĒāØĒŖĖļĀīņ”łĒæ£ļ®┤ņŚÉ ļČÖņ¢┤ņ׳ļŖö StaphylococcusņØś ļÅģņåīļĪ£ ņØĖĒĢ┤ ļ░£ņāØĒĢ£ļŗż.11 IKļŖö Ļ░üļ¦ēņāüĒö╝ņØś ņ╣©ļ▓öņØ┤ ņŚåļŖö Ļ▓ĮņÜ░Ļ░Ć ļ¦Äņ£╝ļ®░ ņŚ¼ļ¤¼ Ļ░£ņØś ņ×æņØĆ Ļ░üļ¦ēĻ░äņ¦łņ╣©ņ£żņØ┤ ņāØĻĖ░Ļ│Ā, CLPUļŖö Ļ░üļ¦ēņāüĒö╝ņØś ņ╣©ļ▓öņØ┤ ļ░£ņāØĒĢśļ®┤ņä£ 2 mm ņØ┤ĒĢśņØś ĻĄŁņåīņĀüņØĖ Ļ░üļ¦ēĻ░äņ¦łņ╣©ņ£żĻ│╝ Ļ┤┤ņé¼Ļ░Ć Ļ░üļ¦ē ņżæĻ░äņŻ╝ļ│ĆļČĆļéś ņŻ╝ļ│ĆļČĆ ņŻ╝ņ£äņŚÉ ļ░£ņāØĒĢ£ļŗż.11 IK ļśÉļŖö CLPUņŚÉņä£ Ļ┤Ćņ░░ļÉśļŖö ņŚ╝ņ”Øņä▒ ņ╣©ņ£żĻ│╝ MKņŚÉņä£ Ļ┤Ćņ░░ļÉśļŖö Ļ░ÉņŚ╝ņä▒ ņ╣©ņ£żņØĆ ņ╣©ņ£żņØś Ēü¼ĻĖ░, ņ£äņ╣ś, ļČäļ╣äļ¼╝ņØś ņŚ¼ļČĆļéś ņĀäļ░® ļ░śņØæņ£╝ļĪ£ ĻĄ¼ļČäĒĢ┤ ļ│╝ ņłś ņ׳ļŗż.5 CLPUņØś ņāüĒö╝ ņ╣©ļ▓öņØĆ ļ│┤ņÜ░ļ¦īņĖĄņØ┤ ļ│┤ņĪ┤ļÉśņ¢┤ Ļ░üļ¦ēņāüĒö╝ļź╝ ĒåĄĒĢ£ ĒśĢĻ┤æņŚ╝ņāēņØ┤ ņŻ╝ļ│ĆļČĆ Ļ░üļ¦ēĻ░äņ¦łĻ╣īņ¦Ć ĒŹ╝ņ¦Ćņ¦Ć ņĢŖņ£╝ļ®░ ĻĘĖ Ēü¼ĻĖ░Ļ░Ć Ļ░äņ¦łņ╣©ņ£żņØś ļ▓öņ£äļ│┤ļŗż ņ×æĻ│Ā ņ£äņ╣śĻ░Ć Ļ░üļ¦ē ņżæņŗ¼ļČĆĻ░Ć ņĢäļŗī Ļ░üļ¦ē ņŻ╝ļ│ĆļČĆņŚÉ ņ£äņ╣śĒĢśļŖö Ļ▓āņØ┤ ĒŖ╣ņ¦ĢņØ┤ļŗż.13 ĻĘĖļ”¼Ļ│Ā ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņŚÉņä£ ņĀÉņāüņØś Ļ░üļ¦ēņāüĒö╝ ĒśĢĻ┤æņŚ╝ņāēņØ┤ ļÅÖļ░śļÉśļéś ņ×äņāü ņ”ØņāüņØ┤ ņŚåĻ│Ā Ļ░üļ¦ēĻ░äņ¦łņØś ņ╣©ņ£żņØĆ 0.2-0.4 mm ņĀĢļÅäļĪ£ ņĢäņŻ╝ ņ×æĻ│Ā ĻĄŁņåīņĀüņ£╝ļĪ£ Ļ░üļ¦ē ņŻ╝ļ│ĆļČĆņŚÉ ņ£äņ╣śĒĢśļŖö Ļ▓ĮņÜ░ļÅä ņ׳ņ¢┤ CLAREĻ│╝ņØś Ļ░Éļ│äņØ┤ ĒĢäņÜöĒĢśļŗż.14 Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝ņØĆ ļ¼┤ĻĘĀĻ░üļ¦ēņŚ╝Ļ│╝ ļŗżļź┤Ļ▓ī Ļ░üļ¦ēņāüĒö╝ņØś ņ╣©ņ£żņØ┤ ĒØöĒĢśĻ│Ā ļ│┤ņÜ░ļ¦īņĖĄņØä ļäśņ¢┤ Ļ░üļ¦ēņØś ĻĖ░ņ¦łĻ╣īņ¦Ć ņ╣©ļ▓öĒĢśļŖö Ļ▓āņØ┤ ņ×äņāüņĀüņØĖ Ļ░Éļ│äņĀÉņØ┤ļŗż. Ļ░üļ¦ēĻĖ░ņ¦łņØś ņ╣©ņ£żņØĆ Ļ░üļ¦ēņØś ņżæņŗ¼ļČĆņŚÉ ņל ņāØĻĖ░Ļ│Ā ņ╣©ņ£żņØś Ēü¼ĻĖ░ļÅä 2 mm ņØ┤ņāüņ£╝ļĪ£ Ēü░ Ļ▓ĮņÜ░Ļ░Ć ļ¦ÄĻ│Ā,5 ņĀäļ░®ņØś ņŚ╝ņ”Ø ļ░śņØæ ļ░Å ĒÖöļåŹņä▒ ļČäļ╣äļ¼╝, ļłłĻ║╝ĒÆĆ ļČĆņóģ ļō▒Ļ│╝ ļŹöļČłņ¢┤ ņŗ¼ĒĢ£ ņĢłĒåĄņ”ØĻ│╝ ĒĢ©Ļ╗ś ĻĖēĻ▓®ĒĢ£ ņŗ£ļĀźņĀĆĒĢś, ļłłļČĆņŗ¼, ļłłļ¼╝ĒØśļ”╝ ļō▒ņØä ĒśĖņåīĒĢ£ļŗż.11
ļ│Ė ņ”ØļĪĆņØś Ļ▓ĮņÜ░ ļé┤ņøÉ ļŗ╣ņŗ£ ņĮśĒāØĒŖĖļĀīņ”łņØś ņ░®ņÜ® ņāüĒā£ņŚÉņä£ ņłśļ®┤ Ēøä ļ░£ņāØĒĢ£ Ļ▓░ļ¦ē ļ░Å Ļ░üļ¦ēņ£żļČĆ ņČ®Ēśł, Ļ░üļ¦ēļČĆņóģņ£╝ļĪ£ ņĮśĒāØĒŖĖļĀīņ”łļĪ£ ņØĖĒĢ£ ĻĖēņä▒ ļ░śņØæņØś ĒŖ╣ņ¦ĢņĀüņØĖ ņåīĻ▓¼ņØä ļ│┤ņśĆĻ│Ā, ņäĖĻĘ╣ļō▒Ļ▓Ćņé¼ņŚÉņä£ ņĀäļ░śņĀüņØĖ Ļ░üļ¦ēļČĆņóģ ĒŖ╣Ē׳ Ļ░üļ¦ēņØś ņżæņŗ¼ļČĆ ļČĆņóģĻ│╝ ĒĢ©Ļ╗ś 1 mm ņØ┤ĒĢśņØś ĻĄŁņåīņĀüņØĖ Ļ░üļ¦ēĻĖ░ņ¦łņØś ņ╣©ņ£żņØ┤ ņŻ╝ļ│ĆļČĆņŚÉņä£ Ļ┤Ćņ░░ļÉśņŚłĻ│Ā, Ļ░üļ¦ēņāüĒö╝ņĖĄņØś ņ╣©ļ▓öĻ│╝ ĒöīļŻ©ļĀłņŗĀņŚ╝ņāēņØś ņØīņä▒ ņåīĻ▓¼ņØä ļ│┤ņŚ¼, Ļ░üļ¦ēņŻ╝ļ│ĆļČĆņØś ņŚ¼ļ¤¼ Ļ░£ņØś Ļ░üļ¦ēņŗżņ¦łņ╣©ņ£żņØ┤ ņāØĻĖ░ļŖö ņ╣©ņ£żĻ░üļ¦ēņŚ╝Ļ│╝ ņŻ╝ļ│ĆļČĆņØś Ļ░üļ¦ēņāüĒö╝ņĖĄņØś ņåÉņāüņØä ņ┤łļלĒĢśĻ│Ā ĒöīļŻ©ļĀłņŗĀņŚ╝ņāē ņ¢æņä▒ ņåīĻ▓¼ņØä ļ│┤ņØ┤ļŖö ņŻ╝ļ│ĆļČĆĻ░üļ¦ēĻČżņ¢æĻ│╝ Ļ░Éļ│äņØ┤ Ļ░ĆļŖźĒĢśņśĆļŗż. ļśÉĒĢ£ Ļ░üļ¦ēņŗżņ¦łņØś ņ╣©ņ£żĻ│╝ ļŹöļČłņ¢┤ ņĀäļ░® ļé┤ ņŚ╝ņ”ØņäĖĒż ļ░Å ļČĆņ£Āļ¼╝, ņĀäļ░®ņČĢļåŹ Ļ░ÖņØĆ ņåīĻ▓¼ņØä ļ│┤ņØ┤ļŖö Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝Ļ│╝ļÅä ņēĮĻ▓ī Ļ░Éļ│äņØ┤ Ļ░ĆļŖźĒĢśņśĆļŗż.
ļ│Ė ņ”ØļĪĆ ĒÖśņ×ÉņØś Ļ▓ĮņÜ░ 3Ļ░£ņøö ņĀäļČĆĒä░ ĒĢśļŻ© 8ņŗ£Ļ░ä ņØ┤ņāüņö® ņ¢æņĢłņŚÉ Ļ░ÖņØĆ ņóģļźśņØś ĒĢśņØ┤ļō£ļĪ£Ļ▓öņĮśĒāØĒŖĖļĀīņ”łļź╝ ņé¼ņÜ®ĒĢ£ ĒÖśņ×ÉļĪ£, ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® Ēøä ņłÖļ®┤ņØä ņĘ©ĒĢ£ Ļ▓ā ņÖĖņŚÉ ĒŖ╣ņØ┤ ņåīĻ▓¼ņØĆ ņŚåņŚłļŗż. ņ¢æņĢłņŚÉ Ļ░ÖņØĆ ņóģļźś ļ░Å ņ×¼ņ¦łņØś ņĮśĒāØĒŖĖļĀīņ”łļź╝ ņé¼ņÜ®Ē¢łņ£╝ļéś ņÜ░ņĢłņŚÉļ¦ī ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØ┤ ļ░£ņāØĒĢ£ Ļ▓āņØĆ ņĮśĒāØĒŖĖļĀīņ”ł ņ▓śļ░®, ņé¼ņÜ®ĒĢśļŖö ļ│┤ņĪ┤ņĢĪ ļ░Å ņĮśĒāØĒŖĖļĀīņ”ł Ļ┤Ćļ”¼ņØś ņ░©ņØ┤ņØ╝ Ļ▓āņ£╝ļĪ£ ņČöņĀĢļÉ£ļŗż. ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØś ļ░£ņāØ ņøÉņØĖņØĆ Ēü¼Ļ▓ī ņäĖĻĘĀņä▒ ņøÉņØĖĻ│╝ ņĮśĒāØĒŖĖļĀīņ”łņØś ņøÉņØĖņØ┤ ņ׳ļŗż. ĻĘĖļ×īņØīņä▒ ļ░ĢĒģīļ”¼ņĢäļŖö ņĮśĒāØĒŖĖļĀīņ”ł Ļ┤ĆļĀ© ņŚ╝ņ”Ø ļ░Å Ļ░ÉņŚ╝ņØś ņŻ╝ņÜö ņøÉņØĖņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳Ļ│Ā ņØ┤ļōżņØĆ ļłłņØś ņāüņ×¼ĻĘĀņØ┤ ņĢäļŗłņ¢┤ņä£ ņÖĖļČĆņŚÉņä£ ņ£Āņ×ģļÉśļ®░, ņĮśĒāØĒŖĖļĀīņ”ł ļČĆņ░®ņŚÉ ņśüĒ¢źņØä ļ»Ėņ╣śļŖö ņÜöņØĖņ£╝ļĪ£ļŖö ņäĖĻĘĀņØś ņóģļźśņÖĆ ņĮśĒāØĒŖĖļĀīņ”łņØś ņ×¼ņ¦łņØ┤ ņżæņÜöĒĢśĻ▓ī ĒĢ£ļŗż.6,12 Pseudomonas aeruginosaļŖö ĻĘĖļ×īņØīņä▒ ļ░ĢĒģīļ”¼ņĢä ņżæ ĒŖ╣Ē׳ ĒĢśņØ┤ļō£ļĪ£Ļ▓öņĮśĒāØĒŖĖļĀīņ”łņÖĆ ņŗżļ”¼ņĮśĒĢśņØ┤ļō£ļĪ£Ļ▓öņĮśĒāØĒŖĖļĀīņ”łņŚÉ Ļ░Ćņן ļ¦ÄņØ┤ ļČĆņ░®ļÉśļŖö ĻĘĀņ£╝ļĪ£,6,13 ņĢłĻĄ¼Ēæ£ļ®┤Ļ│╝ņØś ņĀæņ┤ēņ£╝ļĪ£ ņäĖĻĘĀņØś ņäĖĒżļ▓ĮņØ┤ ņÜ®ĒĢ┤ļÉśņ¢┤ ļ░®ņČ£ļÉśļŖö ļé┤ļÅģņåīĻ░Ć ĒĢŁņøÉņØä ņĀäļŗ¼ĒĢśņŚ¼ ņŚ╝ņ”Ø ļ░śņØæņØä ņ£Āļ░£ĒĢ£ļŗż.6 ĒĢ£ ļ│┤Ļ│ĀņŚÉ ļö░ļź┤ļ®┤ ņĢĮ 5.0├Ś105 CFUs/mL ņØ┤ņāüņØś ļ░ĢĒģīļ”¼ņĢäĻ░Ć ņĪ┤ņ×¼ĒĢśņśĆņØä ļĢī ņŚ╝ņ”Ø ļ░śņØæņØ┤ ļ░£ņāØĒĢ£ļŗżĻ│Ā ĒĢśņśĆĻ│Ā,15 ņŗżņĀ£ļĪ£ ņĮśĒāØĒŖĖļĀīņ”ł ņé¼ņÜ® Ēøä ļ░£ņāØĒĢ£ Ļ░üļ¦ēņ╣©ņ£żņ¦łĒÖś(CIE)ļź╝ Ļ▓ĮĒŚśĒĢ£ ĒÖśņ×ÉņØś 22%ļŖö ļĀīņ”ł ņ×Éņ▓┤ņŚÉņä£ļŖö ļ»ĖņāØļ¼╝ņØ┤ ļ░£Ļ▓¼ļÉśņ¦Ć ņĢŖņĢśņ£╝ļ®░, ņĮśĒāØĒŖĖļĀīņ”łņØś ņ▓śļ░® ļ░Å Ļ┤Ćļ”¼ņØś ņżæņÜöņä▒ņØä Ļ░ĢņĪ░ĒĢ£ ļ░ö ņ׳ļŗż.15 ņĮśĒāØĒŖĖļĀīņ”ł ņ▓śļ░®ņØ┤ ļäłļ¼┤ ņĪ░ņØ┤ļŖö Ļ▓ĮņÜ░ ņ¦üņĀæņĀüņ£╝ļĪ£ Ļ░üļ¦ēĻ│╝ Ļ▓░ļ¦ēņŚÉ ņĀæņ┤ēĒĢśņŚ¼ ĻĖ░Ļ│äņĀü ņåÉņāüņØä ņØ╝ņ£╝ņ╝£ ļ╣äļ¦īņäĖĒżņØś ĒāłĻ│╝ļ”ĮĒÖöļź╝ ĒåĄĒĢ┤ Ē׳ņŖżĒāĆļ»╝ņØ┤ ļ░®ņČ£ļÉśļ®░,2,9 ņĮśĒāØĒŖĖļĀīņ”ł ņĢäļלņŚÉņä£ ņśżņŚ╝ ļ¼╝ņ¦łņØ┤ļéś ļČĆņŖżļ¤¼ĻĖ░ņØś ļČäĒĢ┤ļĪ£ ļÅģņä▒ ļ░śņØæņØ┤ ņāØĻĖ░Ļ▒░ļéś ņĮśĒāØĒŖĖļĀīņ”ł ļÆĘļ®┤ņØś ĒÖöĒĢÖ ņä▒ļČäņØ┤ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØś ņøÉņØĖņØ┤ ļÉśĻĖ░ļÅä ĒĢ£ļŗż.9,11 ļ│Ė ņ”ØļĪĆņØś ĒÖśņ×ÉļŖö ņ┤łņ¦ä ņŗ£ ņØ┤ļ»Ė ĒĢśņØ┤ļō£ļĪ£Ļ▓öņĮśĒāØĒŖĖļĀīņ”łļź╝ ņĀ£Ļ▒░ĒĢ£ ņāüĒā£ļĪ£ ļé┤ņøÉĒĢśņśĆĻĖ░ņŚÉ, ņ¢æņĢłņŚÉ ņ▓śļ░®ļÉ£ ņĮśĒāØĒŖĖļĀīņ”ł ĒīīļØ╝ļ»ĖĒä░(contact lens prarmeter) ņ░©ņØ┤ļź╝ ĒÖĢņØĖĒĢśņ¦Ć ļ¬╗Ē¢łļŗż. ļ│┤ņĪ┤ņĢĪņØś ņóģļźśņŚÉ ļö░ļØ╝ ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØś ņøÉņØĖĻĘĀņØĖ ĻĘĖļ×īņØīņä▒ ļ░ĢĒģīļ”¼ņĢäņŚÉ ļīĆĒĢ£ ņé┤ĻĘĀļĀźņØ┤ ļŗżļź┤Ļ▓ī ļ│┤Ļ│ĀļÉśļŖöļŹ░, PHMB/PQ-1ņÖĆ alexidine/PQ-1 ņä▒ļČäņØś ļŗżļ¬®ņĀü ļ│┤ņĪ┤ņĢĪņØĆ PQ-1/MAPD ņä▒ļČäņØś ļŗżļ¬®ņĀü ļ│┤ņĪ┤ņĢĪņŚÉ ļ╣äĒĢ┤ Ļ░ĢļĀźĒĢ£ ņé┤ĻĘĀļĀźņØä Ļ░Ćņ¦äļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ņ¢┤,15 ĒÅēņåī ļŗżņ¢æĒĢ£ ņĮśĒāØĒŖĖļĀīņ”ł ļ│┤ņĪ┤ņĢĪņØä ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŖö ļ│Ė ņ”ØļĪĆņØś ĒÖśņ×ÉņŚÉņä£ ņĮśĒāØĒŖĖļĀīņ”łņØś Ļ┤Ćļ”¼ļĪ£ ņØĖĒĢ£ ņ░©ņØ┤Ļ░Ć ņ׳ņŚłņØä Ļ▓āņ£╝ļĪ£ ņé¼ļŻīļÉ£ļŗż.
ĻĖēņä▒ņČ®Ēśłņ”ØĒøäĻĄ░ņØś ņ╣śļŻīļŖö ņØ╝ļ░śņĀüņ£╝ļĪ£ Ļ░üļ¦ēņāüĒö╝ņØś ņ╣©ļ▓öņØ┤ ņŚåņ¦Ćļ¦ī, ņ”ØņāüņŚÉ ļö░ļØ╝ ņŚ╝ņ”Ø ņ╣śļŻī ļ░Å Ļ░ÉņŚ╝ņØä ņśłļ░®ĒĢśĻĖ░ ņ£äĒĢ┤ ņŖżĒģīļĪ£ņØ┤ļō£ņÖĆ ĒĢŁņāØņĀ£ļź╝ ļ│æĒĢ®ĒĢśņŚ¼ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ņ£╝ļ®░, Ļ┤Ćņ░░ ņżæ Ļ░üļ¦ēņāüĒö╝ņØś ņ╣©ļ▓öņØ┤ ņØśņŗ¼ļÉśļŖö Ļ▓ĮņÜ░ņŚÉļŖö Ļ░ÉņŚ╝Ļ░üļ¦ēņŚ╝(MK) ņØśņŗ¼ ĒĢśņŚÉ ņĄ£ņåīĒĢ£ 48ņŗ£Ļ░ä ņØ┤ņāü ĒĢŁņāØņĀ£ļź╝ ņé¼ņÜ®ĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ņ┤łņ¦ä ņŗ£ņŚÉ Ļ░üļ¦ēņāüĒö╝ņĖĄņØś ņåÉņāüņ£╝ļĪ£ ņØĖĒĢ£ ņŚ╝ņāēņØ┤ Ļ┤Ćņ░░ļÉśļ®┤ Ļ░üļ¦ēņāüĒö╝ņĖĄņØś ĒÜīļ│ĄņØ┤ ļÉĀ ļĢīĻ╣īņ¦Ć 24ņŗ£Ļ░äļ¦łļŗż ņČöņĀü Ļ┤Ćņ░░ņØ┤ ĒĢäņÜöĒĢśļŗż. ĒÖśņ×ÉņØś ļČłĒÄĖĒĢ©ņØä ņÖäĒÖöņŗ£ĒéżĻĖ░ ņ£äĒĢ┤ ļ╣äņŖżĒģīļĪ£ņØ┤ļō£ ņåīņŚ╝ņĀ£(non-steroidal anti-inflammatory drugs, NSAIDs)ļź╝ ņĀÉņĢł ļśÉļŖö ļ©╣ļŖö ņĢĮņ£╝ļĪ£ ņé¼ņÜ®ĒĢĀ ņłś ņ׳ņ£╝ļ®░, ļłłļČĆņŗ¼ņØ┤ļéś ņĀäļ░®ņŚÉ ņŚ╝ņ”ØņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ņŚÉļŖö ņĪ░ņĀłļ¦łļ╣äņĀ£ļź╝ 24ņŗ£Ļ░ä ņĀÉņĢłĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ņĀäļ░® ņŚ╝ņ”ØņØ┤ ņŗ¼ĒĢśĻ▒░ļéś ĒśĖņĀäļÉśņ¦Ć ņĢŖļŖöļŗżļ®┤ ņŖżĒģīļĪ£ņØ┤ļō£ ņĀÉņĢłņĀ£ļź╝ ņé¼ņÜ®ĒĢśļ®┤ņä£ ņ”ØņāüņŚÉ ļö░ļØ╝ Ļ░Éļ¤ēĒĢśļŖö Ļ▓āņØ┤ ļÅäņøĆņØ┤ ļÉ£ļŗż.5
ĒÖśņ×ÉņØś ņ”ØņāüņØ┤ ĒśĖņĀäļÉ£ ĒøäņŚÉļŖö ņ×¼ļ░£ņØä ļ░®ņ¦ĆĒĢśļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļ®░, ņĮśĒāØĒŖĖļĀīņ”łņØś ņś¼ļ░öļźĖ ņäĖņ▓Öļ▓Ģ, ņ░®ņÜ®ļ▓Ģ, ļ│┤Ļ┤Ćļ▓Ģ ļō▒ņØä ņłÖņ¦ĆĒĢśļŖö Ļ▓āņØ┤ ĒĢäņÜöĒĢśļŗż. ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ® ņŗ£ ļĀīņ”łņØś Ēæ£ļ®┤ņŚÉ ļŗ©ļ░▒ņ¦łņØ┤ļéś ņ¦Ćļ░®ņØ┤ ņ╣©ņ░®ļÉĀ ņłś ņ׳ņ£╝ļ®░, ņØ┤ļ¤¼ĒĢ£ ņ╣©ņ░®ļ¼╝ņØĆ ņŗ£ļĀźņØś Ļ░ÉņåīņÖĆ ņØ┤ļ¼╝Ļ░É, ņĮśĒāØĒŖĖļĀīņ”ł ņłśļ¬ģņØś ļŗ©ņČĢĻ│╝ Ļ░ÉņŚ╝ņØä ņØ╝ņ£╝Ēé¼ ņłś ņ׳ļŗż. ļö░ļØ╝ņä£ ņĮśĒāØĒŖĖļĀīņ”ł ņé¼ņÜ®ņ×ÉņŚÉĻ▓ī ĻĄÉņ£ĪĒĢśĻ│Ā Ļ│äļ®┤ĒÖ£ņä▒ņäĖņ▓ÖņĀ£, ĒÜ©ņåīņäĖņ▓ÖņĀ£ņØś ņé¼ņÜ® ļ░®ļ▓ĢĻ│╝ ņåīĒöäĒŖĖņĮśĒāØĒŖĖļĀīņ”łņÖĆ RGPņĮśĒāØĒŖĖļĀīņ”łņØś ņåīļÅģ ļ░Å ļ│┤Ļ┤Ć ļ░®ļ▓ĢņØä ņØĖņ¦Ćņŗ£ĒéżļŖö Ļ▓āņØ┤ ņżæņÜöĒĢśļŗż. ĻĖ░Ļ│äņĀüņØĖ ļ¦łņ░░ņØä ņżäņØ┤ĻĖ░ ņ£äĒĢ┤ ņĮśĒāØĒŖĖļĀīņ”łņØś Ēü¼ĻĖ░ļź╝ ĒÖśņ×É ļ│ĖņØĖņØś ļłłņŚÉ ļ¦×Ļ▓ī Ēö╝ĒīģĒĢśĻ▒░ļéś ņĮśĒāØĒŖĖļĀīņ”łņØś ņ×¼ņ¦łņØä ļ¦żņØ╝ ņ░®ņÜ® ņåīĒöäĒŖĖļĀīņ”ł Ēś╣ņØĆ RGPļĀīņ”łļĪ£ ļ░öĻŠĖļŖö Ļ▓āļÅä ņ×¼ļ░£ ļ░®ņ¦ĆņŚÉ ļÅäņøĆņØ┤ ļÉĀ ņłś ņ׳ļŗż.
ņĄ£ĻĘ╝ ĻĄŁļé┤ņØś ņĮśĒāØĒŖĖļĀīņ”ł ņ░®ņÜ®ņØ┤ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ņ£╝ļ®░ ņĢłĻ│╝ļź╝ ļ░®ļ¼ĖĒĢśņ¦Ć ņĢŖĻ│Ā ļīĆļČĆļČäņØ┤ ņĢłĻ▓Įņé¼ļĪ£ļČĆĒä░ ļĀīņ”łļź╝ ĻĄ¼ņ×ģĒĢśļ®░ ņלļ¬╗ļÉ£ ļĀīņ”ł ņ▓śļ░®, ņś¼ļ░öļźĖ ļĀīņ”ł ņ░®ņÜ® ĻĄÉņ£ĪņØś ļČĆņ×¼ļĪ£ ņØĖĒĢ┤ ņĮśĒāØĒŖĖļĀīņ”łņØś ĒĢ®ļ│æņ”Ø ļ╣łļÅä ļśÉĒĢ£ ņ”ØĻ░ĆĒĢśĻ│Ā ņ׳ļŗż. ļö░ļØ╝ņä£ ņĮśĒāØĒŖĖļĀīņ”ł ĒĢ®ļ│æņ”ØņŚÉ ļīĆĒĢ£ ņØ┤ĒĢ┤Ļ░Ć ĒĢäņÜöĒĢśĻ│Ā ņĮśĒāØĒŖĖļĀīņ”ł ņé¼ņÜ®ņ£╝ļĪ£ ņØĖĒĢ£ Ļ░üļ¦ēņ╣©ņ£żņ¦łĒÖś(CIE)ļōżņØś ņĀĢĒÖĢĒĢ£ ņ¦äļŗ©Ļ│╝ ņ╣śļŻī, ņ×¼ļ░£ ļ░®ņ¦Ćļź╝ ņ£äĒĢ£ ņĮśĒāØĒŖĖļĀīņ”łņØś ĻĄÉņ£Ī ļ░Å ĒÖŹļ│┤Ļ░Ć ĒĢäņÜöĒĢśļŗż.
Acknowledgments
This work was supported by clinical research grant from Pusan National University Hospital in 2023.
REFERENCES
1) Ahmad A, Mohd-Ali B, Ishak B. Changes in the morphology of corneal endothelial cells in young myopic adults after 6 months of wearing soft contact lenses: a Malaysian perspective. Clin Optom (Auckl) 2018;10:109-13.




2) Bruce AS, Nguyen LM. Acute red eye (non-ulcerative keratitis) associated with mini-scleral contact lens wear for keratoconus. Clin Exp Optom 2013;96:245-8.


4) Mac Rae SM, Matsuda M, Shellans S, Rich LF. The effects of hard and soft contact lenses on the corneal endothelium. Am J Ophthalmol 1986;102:50-7.


5) Sweeney DF, Jalbert I, Covey M, et al. Clinical characterization of corneal infiltrative events observed with soft contact lens wear. Cornea 2003;22:435-42.


6) Estrellas PS Jr, Alionte LG, Hobden JA. A Pseudomonas aeruginosa strain isolated from a contact lens-induced acute red eye (CLARE) is protease-deficient. Curr Eye Res 2000;20:157-65.


7) Stapleton F, Bakkar M, Carnt N, et al. CLEAR-contact lens complications. Cont Lens Anterior Eye 2021;44:330-67.

8) Stapleton F, Ramachandran L, Sweeney DF, et al. Altered conjunctival response after contact lens-related corneal inflammation. Cornea 2003;22:443-7.


9) Efron N, Morgan PB, Makrynioti D. Chronic morbidity of corneal infiltrative events associated with contact lens wear. Cornea 2007;26:793-9.


10) Cutter GR, Chalmers RL, Roseman M. The clinical presentation, prevalence, and risk factors of focal corneal infiltrates in soft contact lens wearers. CLAO J 1996;22:30-7.

11) Robboy MW, Comstock TL, Kalsow CM. Contact lens-associated corneal infiltrates. Eye Contact Lens 2003;29:146-54.


12) Szczotka-Flynn L, Chalmers R. Incidence and epidemiologic associations of corneal infiltrates with silicone hydrogel contact lenses. Eye Contact Lens 2013;39:49-52.


13) Snyder C. Infiltrative keratitis with contact lens wear-a review. J Am Optom Assoc 1995;66:160-77.

-
METRICS

-
- 0 Crossref
- 0 Scopus
- 830 View
- 45 Download
- Related articles
-
Contact Lens-induced Acute Red Eye2022 November;63(11)
A Case of Apocrine Adenocarcinoma of the Upper Eyelid.2014 March;55(3)
A Case of Cataract Surgery after Radial Keratotomy.2014 July;55(7)
A Case of Conjunctival Myxoma Invading the Caruncle.2013 June;54(6)




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



